ANTECEDENTES
La encefalopatía de Wernicke es una complicación grave e infrecuente que puede originarse debido a una hiperémesis gravídica. Las complicaciones graves e irreversibles solo se previenen con el diagnóstico y tratamiento oportunos. El déficit de tiamina se ha asociado con hidrocefalia fetal y con el alcoholismo crónico; otras causas descritas son: la desnutrición severa, nutrición parenteral prolongada, neoplasias malignas, enfermedad hepática, hipertiroidismo, anorexia nerviosa e hiperémesis gravídica.1
Las náuseas y los vómitos son síntomas muy frecuentes en el primer trimestre del embarazo. La hiperémesis gravídica es la forma más severa de éstos y aparece en el 0.3 a 3% de los embarazos;2 es la segunda causa más frecuente de hospitalización durante el primer trimestre de la gestación. En su etiopatogenia intervienen concentraciones elevadas de hormona gonadotrofina coriónica (HCG), estrógenos e hipertiroidismo. Las investigaciones más recientes sugieren la participación de la placenta, por implicación de variantes en genes que codifican para proteínas placentarias (GDF15 y IGFBP7) y receptores hormonales en el tronco del encéfalo (GFRAL y PGR).3
El cuadro clínico de la hiperémesis gravídica incluye: vómitos incoercibles, deshidratación, pérdida de peso, cetonuria, desequilibrio electrolítico (alcalosis metabólica con hipopotasemia) y déficit nutricional. En algunos casos pueden sobrevenir complicaciones cardiacas y neuromusculares, insuficiencia hepática y renal, rotura esofágica, retinopatía hemorrágica, coagulopatía por déficit de vitamina K y, en casos extremos, la muerte de la madre.4
Las mujeres embarazadas tienen mayor demanda de tiamina, que interviene en los procesos metabólicos neuronales. En casos de hiperémesis gravídica, el metabolismo de la tiamina aumenta, lo que hace que se agote más rápidamente y aparezcan los síntomas neurológicos. Está descrito que del 0.1 al 0.6% de los casos de hiperémesis gravídica resultan con encefalopatía de Wernicke,5 que es una urgencia neurológica secundaria a un déficit de tiamina, con una mortalidad fetal cercana al 33%.6
La encefalopatía de Wernicke es un trastorno cerebral debido a la deficiencia de tiamina que origina alteraciones motoras, mentales y oculomotoras. Es un padecimiento infradiagnosticado porque el diagnóstico es clínico. El diagnóstico definitivo se establece por los hallazgos patológicos típicos en el tálamo, que se detectan en la resonancia magnética.7
El tratamiento consiste en el aporte de altas dosis de tiamina, que disminuyen los síntomas neurológicos y previenen la morbilidad materna y fetal. Si no se identifica tempranamente puede evolucionar a un cuadro más grave (Wernicke-Korsakoff) y generar síntomas irreversibles.
Enseguida se comunica el caso de una embarazada atendida en el Hospital Juan Ramón Jiménez que, debido a una hiperémesis gravídica severa derivó en un cuadro de insuficiencia hepatorrenal y dio lugar a una encefalopatía aguda de Wernicke. El objetivo de este análisis es llamar la atención en relación con el diagnóstico prenatal concurrente de hidrocefalia severa fetal en este contexto que lleva a considerar el posible efecto teratógeno del déficit de tiamina en el desarrollo del cerebro fetal. Además, hay que destacar la importancia del diagnóstico y tratamiento oportuno de la encefalopatía de Wernicke. El protocolo de investigación y el consentimiento informado fueron previamente aprobados por el Comité de Ética del hospital.
CASO CLÍNICO
Paciente de 20 años, con obesidad mórbida e hipertensión crónica, en curso de las 18+4 semanas de embarazo. Acudió al servicio de Urgencias de Tocoginecología debido a un malestar general de 4 a 5 días de evolución. Estaba en tratamiento con 250 mg cada 12 horas de alfametildopa y 150 mg al día de ácido acetilsalicílico (lo inició en la semana 12 del embarazo para prevención de preeclampsia).
La paciente ya había consultado en otras ocasiones por vómitos asociados con el embarazo y requerido ser hospitalizada debido a la hiperémesis gravídica. Durante la anamnesis la paciente comentó que sufría: inestabilidad con giro de objetos, náuseas y vómitos resistentes al tratamiento médico prescrito en la última visita (10 mg de doxilamina e igual dosis de piridoxina cada 8 horas; además, 10 mg de metoclopramida cada 8 horas y 20 mg de esomeprazol cada 24 horas). También comentó la disminución de la ingesta de alimentos en los últimos meses, que se comprobó con la pérdida de 30 kg.
Durante la exploración física se encontró con regular estado general, temperatura corporal de 36.5 ºC, tensión arterial de 128-85 mmHg, frecuencia cardiaca de 88 lpm, saturación de oxígeno de 98%, coloración normal, con signos de deshidratación mucocutánea, abdomen blando y depresible, dolor a la palpación profunda en el lado derecho del hipocondrio y epigastrio, sin signos de irritación peritoneal ni defensa abdominal, ruidos hidroaéreos conservados y signo de Murphy negativo.
En las pruebas complementarias destacó la ecografía obstétrica que objetivó que se trataba de un embarazo único, acorde con las semanas de gestación, con actividad cardiaca y movimientos fetales positivos, placenta normoinserta en la cara anterior y líquido amniótico normal. La ecografía abdominal se vio limitada por la obesidad de la paciente, aunque la vesícula biliar se visualizó distendida con barro biliar, que no cumplía criterios de colecistitis aguda litiásica.
Los análisis de laboratorio reportaron: 8760 leucocitos, sin neutrofilia, hemoglobina de 15 g/dL, hematocrito 42%, 232,000 plaquetas, glucosa: 115 mg/dL, filtrado glomerular de 15 mL/min, TSH suprimida (0.2), T4 elevada (1.8). Orina: cetonuria. Uratos amorfos y leucocitos positivos.
En el diagnóstico diferencial se tuvieron en cuenta los siguientes cuadros: 1) alteraciones hepáticas asociadas con hiperémesis gravídica, 2) insuficiencia hepática por reacción alérgica medicamentosa a la alfametildopa o hepatopatía aguda a otros fármacos, 3) insuficiencia renal prerrenal por emesis, 4) cólico biliar sin signos de colecistitis aguda y 5) hepatitis aguda viral.
Al ingreso al hospital tuvo insuficiencia renal aguda grave, de probable origen prerrenal, con insuficiencia hepática aguda. En los días siguientes apareció diplopía y, posteriormente, un cuadro confusional acompañado de bradipsiquia, oftalmoplejía compleja con afectación predominante de los III y VI pares craneales bilaterales, nistagmo horizontal y vertical, leve disartria, cuadro vertiginoso y ataxia de la marcha y troncular.
En la resonancia magnética cerebral se encontraron hallazgos compatibles con encefalopatía de Wernicke: señales de hiperintensidad, simétricas, en la región dorsomedial talámica bilateral, sustancia gris periacueductal, región de fórnix en el contexto de desnutrición severa. Figura 1
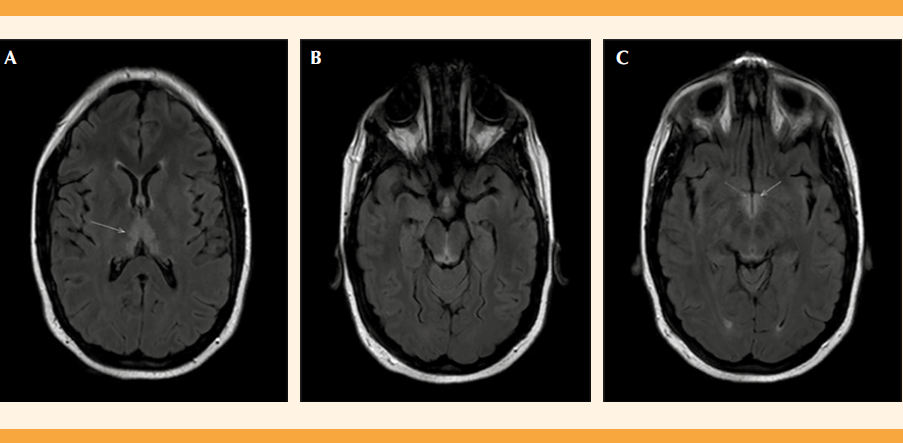
Figura 1 Cráneo-angio resonancia magnética venosa. Hiperseñal en TR largo, simétrica, en la región dorsomedial talámica (A), sustancia gris periacueductal (B) y región de fórnix-conducto óptico (C).
Se indicó tratamiento con 600 mg de tiamina por vía intravenosa cada 24 h, repartidos en tres dosis y en cinco días se obtuvo una mejoría sustancial del estado mental y del nistagmo.
La ecografía morfológica fetal diagnosticó hidrocefalia severa obstructiva (Figura 2), con adelgazamiento de la corteza y macrocrania. Luego de ser suficientemente informada y ante el mal pronóstico fetal, la paciente solicitó la interrupción legal del embarazo a las 21 semanas. Enseguida se inició la maduración cervical con misoprostol vaginal hasta la expulsión del feto. La familia no deseó el estudio de necropsia fetal ni estudios genéticos.
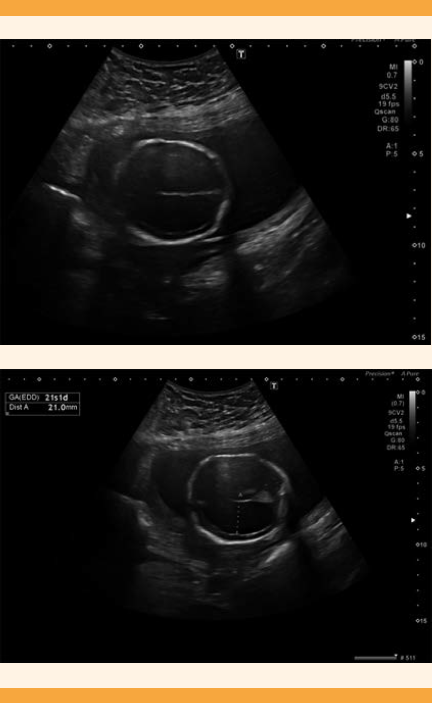
Figura 2 Ambas imágenes muestran el neurosonograma fetal a las 21 semanas y la hidrocefalia bilateral severa.
El alta del hospital se efectuó a las 24 horas de la expulsión del feto (a los 29 días del ingreso), con evolución favorable posterior al tratamiento con tiamina. El perfil tiroideo se corrigió después de la expulsión fetal y de la placenta, lo que confirmó el hipertiroidismo por hormona gonadotropina coriónica humana fracción beta. La paciente continuó en seguimiento por parte de los especialistas de los servicios de Neurología y Rehabilitación, por persistencia del nistagmo vertical y leve ataxia. En la resonancia magnética cerebral, a los cuatro meses después del inicio, se objetivó muy buena evolución radiológica porque se observó la desaparición completa del edema citotóxico central parasagital. Se consideró un estudio compatible con la normalidad. En la actualidad persiste el nistagmo vertical leve.
DISCUSIÓN
La encefalopatía de Wernicke es una urgencia neurológica aguda o subaguda causada por deficiencia de tiamina que puede ocasionar daños irreversibles, incluso la muerte.
El déficit de tiamina en nuestro medio es más frecuente en mujeres diabéticas, malnutridas8 o con alto consumo de alcohol, lo que aumenta la predisposición a la encefalopatía de Wernicke.
Cada vez son más los casos publicados de encefalopatía de Wernicke debidos a una hiperémesis gravídica, como se muestra en la revisión de Oudman de 2019.9 Esto se ve influido por la administración de sueros glucosados de forma repetida que precipitan la evolución del cuadro.
En la paciente del caso, la ausencia de ataxia al inicio del cuadro clínico (descrita en la bibliografía en el 80% de los casos5,9 y confusión, retrasó su diagnóstico. Otros síntomas descritos en la bibliografía coinciden con los que experimentó la paciente: náuseas, vómitos y diplopia (24%).5,.9Posteriormente se acompañó de: nistagmo vertical (76%), paresia bilateral del VI y III par derechos (34%), vértigo paroxístico, disartria (síntomas asociados ya descritos en este padecimiento). No obstante, también se describen el nistagmo horizontal, ptosis palpebral, miosis y hemorragia retiniana.5,9
La paciente continúa en seguimiento debido a la persistencia del nistagmo y leve ataxia. Incluso hasta en el 50% de los casos se describe disminución del nistagmo, y en dos tercios de ellos la ataxia disminuye o desaparece.10
En la bibliografía están descritos trastornos cognitivos crónicos en el 65.4%, pérdida del embarazo en el 50% y muerte materna en el 5% de los casos.11
Durante el seguimiento se plantearon varios diagnósticos posibles. El tratamiento hipotensor con alfametildopa sugirió, en un primer momento, una probable insuficiencia hepática por hepatotoxicidad,12 que cursa con mal estado general, molestias en el hipocondrio derecho e ictericia, junto con datos de hipersensibilidad (exantema, fiebre, eosinofilia, entre otros). Esa insuficiencia hepática también puede dar lugar a una encefalopatía, cuyo signo más característico es la asterixis.
Otra posibilidad diagnóstica que se valoró fue la insuficiencia renal prerrenal provocada por la deshidratación. La ausencia de síntomas de hipotensión, taquicardia y datos de hipoperfusión periférica descartaron esta opción.
El diagnóstico es clínico y, por tanto, esencial el debido diagnóstico diferencial, aunque ello no debe retrasar el inicio del tratamiento. El diagnóstico definitivo lo aporta la resonancia magnética nuclear, con sensibilidad del 53% y especificidad del 93%.13 En la paciente del caso la resonancia magnética nuclear describió la existencia de lesiones hiperintensas, bilaterales, en la región dorsomedial talámica y sustancia gris periacueductal. Estos hallazgos son similares a los de la bibliografía.14,15,16
En estos cuadros es conveniente indicar el tratamiento adecuado. En las embarazadas con hiperémesis, la administración inadvertida de glucosa antes de la suplementación con tiamina puede desencadenar síntomas neurológicos.17 En mujeres con vómitos prolongados (antes de iniciar la nutrición parenteral), hasta la disminución de los signos y síntomas clínicos se recomienda la administración de 200 mg de tiamina cada 8 horas por vía intravenosa. Existen estudios en los que se describe que incluso hasta en el 63.6% de los casos el tratamiento con tiamina se indicó con dosis subterapéuticas.17
Durante el primer trimestre del embarazo, la HCG estimula la actividad de la glándula tiroides, que puede ocasionar hipertiroidismo gestacional. Éste implica un aumento de la demanda de adenosin-trifosfato (ATP) y, por lo tanto, del ciclo de Krebs (donde participa como coenzima la tiamina). Cuando hay mayor demanda de tiamina, como en casos de desnutrición en la hiperémesis, hay mayor predisposición a la encefalopatía de Wernicke. En la bibliografía hay pocos casos descritos de hipertiroidismo gestacional que causarán encefalopatía de Wernicke.18,19
La paciente del caso tuvo valores compatibles con hipertiroidismo gestacional transitorio, que se normalizaron después de la finalización del embarazo, por lo que, aunque este hipertiroidismo pudo contribuir a la hipopotasemia, no se consideró causante de la enfermedad.
La vitamina B1 ejerce un papel importante en el desarrollo y funcionamiento del sistema nervioso. El déficit de tiamina lleva a la disfunción cerebral y pérdida neuronal porque la tiamina participa en la síntesis de mielina y de neurotrasmisores (acetilcolina, ácido gamma-aminobutírico GABA, glutamato) y su disminución incrementa el estrés oxidativo al limitarse la producción de agentes reductores. Además, se produce una disfunción de la membrana neuronal porque la tiamina es un componente estructural de la mitocondria y de las membranas sinápticas..20
En virtud de la anomalía del sistema nervioso central, detectada en este caso antes del nacimiento, vale preguntarse si la hidrocefalia fetal se relaciona con el déficit de tiamina en etapas tempranas del embarazo. En este sentido, en la bibliografía está reportado un caso inusual de encefalopatía de Wernicke en un adulto, con cambios extensos en el tálamo que provocaron la obstrucción del tercer ventrículo y dilatación de los ventrículos laterales, con la consiguiente hidrocefalia obstructiva que requirió derivación21 y, según describen en su artículo Masselli y colaboradores,22 las alteraciones visibles en la resonancia magnética de la madre también pueden ser visibles en el feto, lo que sugiere la posibilidad de defectos congénitos en el neurodesarrollo.
Hasta ahora, en la bibliografía solo hay un caso publicado de fisura labiopalatina en un recién nacido de una madre con manifestación de hiper-émesis gravídica a las 9 semanas y encefalopatía de Wernicke a las 11 semanas de gestación,22 que no relacionaron con el déficit de vitamina B1.
CONCLUSIONES
La encefalopatía de Wernicke es un padecimiento grave e infrecuente que puede complicar el embarazo debido a una hiperémesis gravídica. La gravedad de los síntomas es proporcional al retraso en el diagnóstico. La reposición de las reservas de tiamina favorece la disminución de los síntomas neurológicos agudos y puede prevenir la morbilidad materna y fetal y evitar complicaciones irreversibles. Si bien la primera sospecha es clínica está demostrado que la resonancia magnética nuclear facilita el diagnóstico temprano y definitivo de la encefalopatía de Wernicke. Hacen falta más estudios para investigar una posible asociación de anomalías en el sistema nervioso central del feto con el déficit de vitamina B1 motivado por la hiperémesis gravídica.











 nueva página del texto (beta)
nueva página del texto (beta)


