ANTECEDENTES
Los leiomiomas son tumores monoclonales que se originan en el músculo liso y fibroblastos del miometrio; constituyen el tumor ginecológico más común que puede desencadenar sangrado uterino anormal, dolor pélvico y complicaciones reproductivas.1
Los leiomiomas son la indicación más común de histerectomía y, en las últimas décadas, la causa de incremento de miomectomías indicadas para preservar la fertilidad. La prevalencia depende de las características de la población estudiada, aunque aumenta con la edad. 2,3,4
La asociación de leiomiomas con el embarazo es de alrededor del 3.2% y ante la tendencia global de la postergación de éste y el aumento en la prevalencia con la edad, la asociación también tiene un incremento considerable, junto con la tasa de eventos adversos durante el embarazo: degeneración y hemorragia obstétrica, desenlaces perinatales adversos: abortos, restricción del crecimiento, mala presentación fetal y parto prematuro. 5,6
Enseguida se expone un caso clínico de embarazo y leiomiomatosis tratado con miomectomía en el segundo trimestre, con evolución favorable al término de la gestación.
CASO CLÍNICO
Paciente de 34 años, primigesta, con obesidad mórbida (IMC 55 kg/m2) y miomatosis uterina. Antecedente de 4 años de infertilidad primaria, sin seguimiento adecuado del protocolo de estudio en el Departamento de Biología de la Reproducción Humana; se embarazó espontáneamente. Acudió al servicio de Urgencias con 22.1 semanas de embarazo, determinadas por ultrasonido extrapolado del primer trimestre, con dolor abdominal intensificado, disnea de pequeños esfuerzos de 14 días de evolución y fiebre de 38.5 oC. Ameritó oxígeno suplementario con bolsa-mascarilla. En la exploración física se apreció el daño de la función respiratoria, por disminución en la amplexión y amplexación pulmonar, con un carácter restrictivo. Se encontraron datos clínicos de irritación peritoneal con hipersensibilidad abdominal y uterina, sin pérdidas vaginales.
El estudio ecográfico abdominal y pélvico mostró dificultad técnica para su evaluación, por aumento del panículo adiposo. Aun así se logró evidenciar una tumoración heterogénea de origen uterino, de aproximadamente 30 cm de longitud y 20 cm de ancho, que ocupaba la totalidad de los cuadrantes abdominales superiores. Además, se corroboró el embarazo intrauterino, con feto vivo, movimientos y fetometría promedio de 23.3 semanas. El peso fetal estimado fue de 589 gramos. La placenta corporal, ubicada hacia el lado izquierdo, no afectaba la localización del leiomioma principal. El informe de los estudios de laboratorio al ingreso al hospital fueron: 21,400 leucocitos por mm3, hemoglobina 8.5 g/dL, hematocrito 28%, 324,000 plaquetas por mm3, tiempo de protrombina 12.7 segundos, tiempo de tromboplastina 29.6 segundos, relación internacional normalizada (INR) 1.2, fibrinógeno 1057 mg/dL. En la radiografía de tórax se apreció la reducción de los volúmenes pulmonares y elevación del diafragma. Figura 1

Figura 1 Radiografía de tórax en la que se evidencia el efecto de masa que provoca la tumoración con la consecuente afectación de la ventilación.
Se dispuso de una resonancia magnética nuclear para planeación quirúrgica en la que se encontró un leiomioma gigante subseroso, que emergía del fondo uterino, con datos de proceso degenerativo, de 350 x 180 x 172 mm, con compresión directa al útero gestante, las vísceras abdominales y la caja torácica. Se identificó otro leiomioma subseroso, con componente intramural hacia la cara lateral derecha de 105 x 80 mm de diámetro. El tercer leiomioma subseroso e intramural se ubicó en la cara anterior y el fondo uterino de 70 x 70 mm. Ninguna de las lesiones afectaba la inserción placentaria, pero los dos leiomiomas con componente intramural se observaron a 10 y 50 mm de la bolsa amniótica. Figuras 2y3

Figura 2 Resonancia magnética nuclear abdomino-pélvica, corte coronal, que muestra los dos leiomiomas en su diámetro mayor. También se observa la disposición de la cabeza fetal y de la placenta intrauterina

Figura 3 Resonancia magnética nuclear abdomino-pélvica, corte sagital, que muestra la disposición del leiomioma de mayor tamaño que evidencia la compresión sobre las asas intestinales, el útero, el feto y la vejiga.
Al planearse la intervención quirúrgica urgente, previa estabilización hemodinámica, se integró la participación multidisciplinaria de los especialistas en Biología de la Reproducción Humana y de la Unidad de Medicina Materno Fetal y de Ginecología.
La laparotomía exploradora se efectuó con anestesia neuroaxial; se identificó un leiomioma gigante, con proceso degenerativo y sumamente adherido al peritoneo parietal, epiplón y asas intestinales, con neoformación vascular. Se requirió la adherenciolisis, liberación y exteriorización de la lesión. El pedículo midió 7 cm, sumamente vascularizado, sin fenómeno de torsión y con evidente compresión del útero gestante, anexos y asas intestinales. El pedículo se infiltró con vasopresina y se corroboró la ausencia de aplicación intravascular.
Se practicó la exéresis del leiomioma pinzando en 2 tiempos y cortando el pedículo. La sutura fue continua del plano hemostático y un segundo plano invaginante, con puntos de Cushing. Ambas suturas con ácido poliglicólico del número 1.
Se visualizó otro leiomioma pediculado de aproximadamente 7 a 8 cm en su diámetro mayor. Se hizo la enucleación, previa instilación de vasopresina con extracción completa. La sutura fue en dos planos (hemostática e invaginante) con ácido poliglicólico del número 1. Se difirió la miomectomía del leiomioma ubicado en la cara lateral debido a su mayor componente intramural y encontrarse aproximadamente a 10 mm de la bolsa amniótica. Se corroboró la hemostasia del lecho quirúrgico, se efectuó el lavado con abundante solución Hartmann e hizo el cierre de la pared abdominal de forma convencional. El sangrado estimado visualmente fue de 1500 mL; se requirió una hemotransfusión de 2 concentrados eritrocitarios. El peso total de la pieza quirúrgica fue de 9150 gramos. Figuras 4,5,6

Figura 4 Los dos leiomiomas en los que se practicó la miomectomía y su relación respecto del útero gestante de 22 semanas.
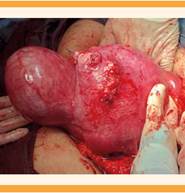
Figura 6 Histerorrafias de los dos leiomiomas resecados. Tercer leiomioma en el que se difirió la resección por su ubicación respecto del cuerpo uterino y cercanía con la bolsa amniótica.
La paciente permaneció durante 24 horas en observación, en la unidad de cuidados intensivos, con soporte ventilatorio con mascarilla facial, con profilaxis tocolítica con inhibidor de producción de prostaglandinas (indometacina), profilaxis tromboembólica con heparina de bajo peso molecular y antibiótico.
Los estudios de laboratorio posquirúrgicos reportaron: disminución de la leucocitosis a 13,600 por mm3, 9.7 g/dL de hemoglobina, hematocrito 31.2%, 298,000 plaquetas por mm3, INR 1.1. De cuidados intensivos se trasladó a una unidad de cuidados intermedios. A las 48 horas la mejoría clínica y bioquímica fue evidente, sin requerimiento de oxígeno suplementario. Se dio de alta del hospital con seguimiento por parte de Medicina de la Reproducción y Materno Fetal.
El reporte histopatológico concluyó que se trató de un leiomioma de 35 x 20 cm y otro de 7 x 6 cm. Ambos con extensos cambios hemorrágicos y degenerativos quísticos, mixoides y rojos.
La paciente continuó el control prenatal con adecuada evolución; llegó al término del embarazo con finalización mediante cesárea a las 38.1 semanas. Se efectuó con histerotomía segmentaria transversal tipo Kerr. El recién nacido fue masculino, en presentación cefálica, peso de 3150 gramos, Apgar 8 al minuto y 9 a los 5 minutos. El alumbramiento dirigido fue completo, con adecuado tono uterino mediante uterotónicos de primera línea. El útero se exteriorizó para identificar el proceso de cicatrización de los sitios de la miomectomía (Figura 7). Se identificó el leiomioma preservado previamente en la cara lateral derecha, junto con otro leiomioma no visualizado, advertido en la laparotomía previa, situado en la cara anterior intramural, de 6 x 6 cm (Figura 8). El sangrado transquirúrgico fue de 450 mL.

Figura 7 Útero exteriorizado transcesárea en el que se observan las dos zonas de cicatrización de la miomectomía previa.
DISCUSIÓN
La incidencia de miomatosis asociada con el embarazo es difícil de establecer y la de la miomectomía es muy baja; se reporta en alrededor de 1.1 miomectomías por cada 10,000 nacimientos. 7
La primera mitad del embarazo se asocia con mayor crecimiento del tumor, lo que hace evidente la estrecha relación con los factores hormonales de crecimiento tumoral. No obstante, son excepcionales los casos que ameriten una intervención quirúrgica y que, frecuentemente, se justifican por abdomen agudo relacionado con un fenómeno de torsión y procesos degenerativos del tumor que, clínicamente, se manifiestan con fiebre, hipersensibilidad uterina, leucocitosis y signos de irritación peritoneal. 8,9
El ultrasonido transvaginal es el estudio de imagen de elección para el diagnóstico; su sensibilidad es del 95% con especificidad del 91% para la detección de miomas antes de la semana 10 del embarazo. Otro estudio es la resonancia magnética nuclear, cuya sensibilidad y especificidad son de 99 y 90%, respectivamente y es el mejor método diagnóstico para evaluar la localización y situación del tumor, sobre todo en los miomas de gran tamaño y difícil localización, o en los que por su complejidad de la cirugía ameriten una planeación quirúrgica detallada. 10
De acuerdo con los lineamientos de la FIGO, los leiomiomas más frecuentes son los de localización intramural (FIGO 3-5). En mujeres que requieren tratamiento quirúrgico durante el embarazo la localización más frecuente es la subserosa (FIGO 5-7), como sucedió en la paciente del caso. 11
La degeneración roja es la asociada con más frecuencia al embarazo. Se representa histológicamente con degeneración hialina que predispone a un posterior accidente vascular, que puede ocasionarse por la ruptura de la arteria nutricia, isquemia o trombosis venosa asociada con la torsión (leiomioma pediculado) con la consecuente necrosis de los tejidos que desencadena el cuadro clínico. La evolución natural de la enfermedad alivia espontáneamente los síntomas, pero la gravedad de la manifestación clínica es directamente proporcional al tamaño del tumor. 12
En los casos reportados el tamaño del mioma extraído durante el embarazo varía de 5 a 30 cm. El dolor abdominal agudo es la principal indicación que la mayor parte de las veces se practica entre las semanas 6 a 20; la cesárea es electiva después de la semana 38. 13
La miomectomía es una opción de tratamiento en casos seleccionados para disminuir la morbilidad y mortalidad materna y perinatal.
CONCLUSIÓN
La miomatosis que se complica durante el embarazo ha ido disminuyendo progresivamente su incidencia, consecuencia del diagnóstico y tratamiento oportunos previos a un desmesurado crecimiento que ponga en peligro la salud y la vida; aun así, representa un reto de tratamiento para los ginecoobstetras. En la paciente del caso, la miomectomía durante el embarazo fue un procedimiento seguro, que debe seleccionarse correctamente para disminuir el riesgo de morbilidad y mortalidad de la madre y el feto, con un enfoque de preservación. La adecuada conjunción de la clínica y los auxiliares diagnósticos es decisiva para la toma de decisiones. La evidencia disponible en la actualidad es aún insuficiente para proponer guías de atención médica y recomendaciones. La individualización, el enfoque y la participación multidisciplinaria son la opción de mejor conducta hasta ahora observada.











 text new page (beta)
text new page (beta)




