ANTECEDENTES
Los miomas son los tumores pélvicos más frecuentes,1 aparecen en 12-25% de las mujeres en edad reproductiva.2 Su incidencia aumenta en pacientes con obesidad, nuliparidad, antecedentes familiares de miomatosis, ascendencia afrocaribeña y menarquia temprana.3 La prevalencia durante el embarazo varía de 1.6-10.7%.1 Se calcula que 1 de cada 10 pacientes embarazadas tendrá complicaciones relacionadas con los miomas.2
La mayoría de las mujeres cursa sin complicaciones; sin embargo, las manifestaciones más comunes son: dolor (“mioma doloroso”, degeneración roja, infarto hemorrágico o necrobiosis aséptica),2 aumento del riesgo de aborto, amenaza de parto pretérmino, rotura prematura de membranas, posiciones fetales anómalas, obstrucción del canal de parto, desprendimiento de placenta, hemorragia posparto y degeneración o infección del mioma (piomioma).1,4
El piomioma es una complicación excepcional, de ahí la importancia de su diagnóstico oportuno. La mortalidad se estima en 20-30% de los casos, aún con la efectividad del antibiótico. El tratamiento definitivo consiste en extirpación quirúrgica.4 De acuerdo con los hallazgos anatomopatológicos, se trata de un leiomioma con inflamación supurativa, caracterizada por la producción de pus o exudado purulento que contiene neutrófilos, células necróticas y edema fluido.2
CASO CLÍNICO
Paciente nuligesta de 30 años, asintomática desde el punto de vista ginecológico, sin antecedentes médicos ni cirugías previas de interés. Refirió menarquia a los 12 años y ciclos menstruales regulares, en cantidad normal. La ecografía abdominopélvica reportó un mioma uterino. La ecografía ginecológica evidenció el útero de 128 x 102 mm, endometrio de 3.7 mm y un mioma en el fondo de 101 x 99 mm, mínimamente vascularizado, enclavado en la cavidad endometrial; anejos normales. En la consulta se le planteó la miomectomía, pero en ese momento la declinó.
Seis meses después del diagnóstico reportó su primer embarazo espontáneo. En la séptima semana ingresó al servicio médico por trombosis venosa profunda en el miembro inferior izquierdo, por lo que se prescribió tinzaparina sódica, en dosis de 14,000 UI cada 24 horas durante el resto del embarazo. Las consultas de control transcurrieron con normalidad y el seguimiento ecográfico del mioma reportó, en la semana 20 y 28, un mioma de 20 x 13 mm que ocupaba toda la pelvis, con altura uterina de 32-34 semanas y cavidad lateralizada a la izquierda. La paciente acudió en dos ocasiones al servicio de Urgencias por molestias abdominales; los estudios de laboratorio no reportaron alteraciones; no se encontraron leucocitosis, anemia ni infección de las vías urinarias y la ecografía permaneció sin cambios respecto de los controles previos. Los cuadros de dolor cedieron con paracetamol intravenoso en dosis única durante su estancia en urgencias. La ecografía de las semanas 32 y 37 reportó un mioma de 20 x 16 mm en la cara derecha uterina, no relacionado con el tumor previo, localizado a 4 cm del orificio cervical interno. Presentación fetal entre el mioma y el orificio cervical interno. Los controles posteriores fueron normales y se decidió la evolución espontánea del embarazo. En la consulta de alto riesgo obstétrico se le mencionaron a la paciente los riesgos implicados durante la fase de parto y posparto en relación con el mioma (contracciones ineficaces y aumento del riesgo de hemorragia posparto, entre otros).
La paciente ingresó al servicio médico por trabajo de parto a las 40 + 1 semanas de embarazo. El parto evolucionó espontáneamente, con fiebre intraparto en las últimas horas, que se trató con ampicilina y gentamicina hasta finalizar el procedimiento obstétrico, según el protocolo de la Sociedad Española de Ginecología y Obstetricia (SEGO). Se aplicaron fórceps Kjelland por detención de la segunda fase del parto. Nació un varón de 3430 g, con Apgar 9-10 y pH de 7.30 del cordón umbilical. El sangrado posterior fue normal. Los hemocultivos y urinocultivos se reportaron negativos. La hemoglobina posparto fue de 9.9 g/dL (la previa era de 10.4 g/dL). El puerperio inmediato evolucionó sin incidencias y la paciente fue dada de alta a las 48 horas, con prescripción de hierro por vía oral, heparina de bajo peso molecular y programación a cita de control por el servicio de Cirugía Vascular y de Hematología para estudio de trombofilias, debido al antecedente de trombosis venosa profunda al principio del embarazo.
A las dos semanas posparto la paciente acudió al servicio de Urgencias por fiebre de origen desconocido, de 37.2 oC. Las pruebas de laboratorio reportaron: leucocitos 12,300, proteína C reactiva (PCR) de 8.7 y leucocituria 4+. Se dio de alta con cefuroxima en dosis de 250 mg cada 12 horas durante 10 días por diagnóstico de infección aguda de vías urinarias. El urinocultivo de control fue negativo.
En la sexta semana posparto acudió nuevamente al servicio médico debido a fiebre y leucorrea maloliente. En urgencias reportó temperatura de 37.1 oC. La exploración física no informó anormalidades; el flujo vaginal tuvo aspecto normal. Se obtuvieron muestras de exudado vaginal y endocervical, que resultaron negativas. A los 5 días acudió nuevamente a urgencias por los mismos motivos, esta vez se cuantificó la fiebre en 39 ºC, de más de un mes de evolución, sin focos aparentes. En la ecografía abdominal se objetivó un mioma de 10 cm (disminución del tamaño desde el parto) y la EcoDoppler descartó el diagnóstico de tromboflebitis pélvica séptica. La paciente ingresó al servicio de Ginecoobstetricia con protocolo de piperacilina-tazobactam. Durante su estancia no disminuyó la fiebre e inició con molestias lumbares y en el flanco izquierdo. Cuatro días después, la tomografía computada (Figura 1) reportó una colección de 14 x 14 cm en la pared anterior uterina, compatible con mioma complicado, quizá sobreinfectado: piomioma.
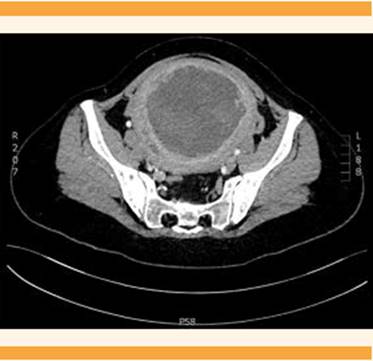
Figura 1 Tomografía abdominopélvica efectuada cuatro días después del ingreso hospitalario. Se aprecia una colección de 14 x 14 cm en la pared anterior uterina, compatible con mioma complicado, quizá sobreinfectado: piomioma.
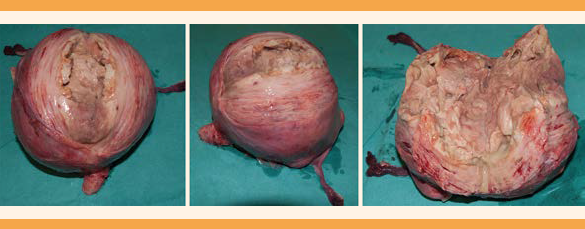
Al quinto día se efectuó la laparotomía exploradora y se objetivó el útero de aproximadamente 20 cm, con un mioma de consistencia blanda, que englobaba todo el útero. Puesto que no pudo efectuarse la miomectomía sin apertura del piomioma, se decidió la histerectomía total y doble salpingectomía (Figura 2). El cultivo del exudado del piomioma resultó positivo para Escherichia coli.
Durante su ingreso al área de reanimación, el estado clínico de la paciente empeoró (24 horas posteriores a la cirugía), sin objetivarse mejoría en los análisis de laboratorio. Por el diagnóstico de choque séptico se decidió continuar con el antibiótico por vía intravenosa y control estricto, con lo que se consiguió buen control hemodinámico. La paciente permaneció afebril, con persistencia de leucocitosis con desviación a la izquierda, que disminuyó después del cambio de antibiótico a ceftriaxona y metronidazol. A los 13 días posquirúrgicos se otorgó el alta hospitalaria, con prescripción de cefuroxima (250 mg/12 h por vía oral durante 7 días) y hierro.
Las visitas posquirúrgicas de control fueron normales y fue dada de alta después de confirmarse el diagnóstico de piomioma por el servicio de Anatomía patológica. El reporte final fue: lesión de aspecto miomatoso con la zona central necrótica y de aspecto purulento, con material verdoso acumulado; hallazgos microscópicos: mioma extensamente infiltrado por polimorfonucleares y zonas de fibrosis e inflamación crónica, que se extendían al miometrio adyacente.
DISCUSIÓN
El piomioma es una complicación excepcional, de ahí la importancia de establecer el diagnóstico oportuno. La mortalidad varía de 20-30%, incluso con tratamiento con antibióticos de amplio espectro y alta potencia.
Los piomiomas suelen aparecer en el periodo perinatal, posaborto, puerperio y menopausia. Las causas de infección pueden ser por motivos directos, desde la cavidad uterina, extensión desde las estructuras adyacentes, insuficiencia vascular (pacientes diabéticas o con enfermedad aterosclerosa); propagación hemática o linfática, incluso por instrumentación uterina durante la cesárea.1,4,5 La infección se origina por la siembra bacteriana en las áreas de necrosis causada por el sangrado durante el parto o por disminución de la circulación sanguínea (menopausia, diabetes mellitus, aterosclerosis, hipertensión arterial, etc.). También la rápida involución del mioma en este periodo lo hace más susceptible a la infección.1,5,6 La ausencia de manipulación uterina no elimina la posibilidad de originar un piomioma.7
La infección suele ser polimicrobiana,8 los microorganismos más frecuentemente aislados son: Clostridium sp, S. aureus, S. agalactiae, Serratia sp, Enterococcus sp (faecalis) y Estreptococo hemolítico.5
Las manifestaciones clínicas suelen ser insidiosas; las manifestaciones más comunes son: fiebre, dolor y sensibilidad abdominal; masa pélvica, bacteriemia sin foco aparente y abdomen agudo por rotura intraabdominal.1,9 Debe tenerse alta sospecha clínica con la tríada: mioma, bacteriemia y fiebre,7 como sucedió en nuestra paciente. En casos fatales y con diagnóstico tardío puede aparecer peritonitis pélvica por ruptura del piomioma, necrosis renal cortical o trombosis venosa profunda por compresión, choque séptico, endocarditis o pancreatitis.3,6,7
El diagnóstico temprano es difícil de establecer, pues los síntomas suelen ser leves e inespecíficos. El curso clínico es insidioso, por días o semanas.9 El diagnóstico se establece mediante ecografía transvaginal o abdominal y Doppler color, con la finalidad de descartar otras complicaciones: degeneración, hemorragia o infarto.1 La tomografía computada o resonancia magnética pueden mostrar patrones heterogéneos, con espacios quísticos en el leiomioma.2,6
Por tratarse de una alteración excepcional, es difícil establecer el diagnóstico temprano. En nuestro caso, el diagnóstico fue complejo, debido a los síntomas inespecíficos, por lo que se llevaron a cabo diversas pruebas complementarias (de laboratorio e imagen) para intentar establecer el diagnóstico. La tomografía fue útil para confirmar el diagnóstico de piomioma, contrario a la ecografía.
El tratamiento de elección consiste en antibióticos de amplio espectro por vía intravenosa, además de intervención quirúrgica conservadora (aspirado y lavado del mioma o miomectomía) o intensiva (histerectomía total o subtotal).1,5 El útero puede conservarse con la implementación adecuada del tratamiento antibiótico posterior.5 En nuestra paciente, el tiempo transcurrido a partir del diagnóstico se refleja en su evolución tórpida, a pesar del tratamiento intravenoso con antibióticos de amplio espectro y que implicó efectuar histerectomía como tratamiento definitivo.
Si el mioma aparece durante el embarazo, el tratamiento dependerá de la edad gestacional y localización del piomioma. Si es a término se valorará la decisión de efectuar cesárea y miomectomía. La miomectomía está contraindicada en pacientes con embarazo pretérmino, por riesgo de sangrado incontrolable y aumento de aborto espontáneo o parto pretérmino.2 La dificultad del tratamiento del piomioma debe evaluarse en mujeres en edad fértil, con deseos de embarazo, cuyo objetivo será evitar la histerectomía y preservar la fertilidad futura.
Desde 1945 se han publicado 20 casos de piomiomas relacionados con el embarazo: 12 de estos en puérperas (7 con embarazos pretérmino y 6 a término, y 7 relacionados con aborto).1,3 De esos casos, aún con la indicación de tratamiento con antibióticos de amplio espectro, 7 pacientes requirieron histerectomía total o subtotal, porque no lograban la mejoría clínica y de los estudios de laboratorio. En otras 7 pacientes se efectuó miomectomía y en 1 de ellas solo drenaje del material purulento. La bibliografía muestra que el tratamiento definitivo consiste en miomectomía o histerectomía con administración intravenosa de antibióticos. El drenaje guiado por tomografía computada puede valorarse como primera opción en casos seleccionados, sobre todo en pacientes que desean preservar la fertilidad, aunque se conoce que la falla del tratamiento médico puede cambiar, invariablemente, a intervención quirúrgica.
CONCLUSIONES
Si bien los piomiomas son una alteración excepcional, nuestro caso se suma a la lista de reportes internacionales, por lo que deberá incrementarse la sospecha clínica en pacientes con la triada: mioma, fiebre de origen desconocido y dolor abdominal. El tratamiento quirúrgico es necesario en la mayoría de las pacientes, sobre todo en quienes no muestran reacción al tratamiento con antibióticos, pues el desenlace puede ser mortal. El tratamiento quirúrgico no consiste solo en histerectomía, algunas pacientes pueden requerir miomectomía, según su deseo genésico.











 nueva página del texto (beta)
nueva página del texto (beta)