ANTECEDENTES
El embarazo ectópico es la principal causa de muerte materna en el primer trimestre del embarazo, con incidencia estimada de 1:200 a 1:500 nacimientos,1 incluso tan alta como 1:40.2 El embarazo abdominal ocurre dentro de la cavidad peritoneal, fuera de los órganos genitales o, bien, muestra característica de haberse implantado en dicha cavidad. Esta alteración fue reportada por primera vez en 1700 como un hallazgo posmortem.1 El embarazo abdominal es el único tipo de embarazo ectópico de término.3 Según los estudios internacionales, se ha reportado una incidencia de 1:10,000 a 1:30,000 nacimientos;3,4 no obstante, esta cifra es más alta en comunidades de bajos recursos,3-6 quizá debido a la mayor prevalencia de infecciones de transmisión sexual y subsecuente daño a los anexos.7 Independientemente de estos hallazgos, se acepta que la incidencia global del embarazo abdominal es de 1% de los embarazos ectópicos; por tanto, es la forma menos frecuente del mismo.4 La importancia del adecuado diagnóstico de esta alteración recae en la alta tasa de complicaciones, morbilidad y mortalidad que pueden experimentar la madre y el neonato.1,2 La mortalidad materna varía de 0.5-18%, mientras que la perinatal de 40-95%.1,6 La manifestación clínica más común es el dolor abdominal difuso, (1,2,7 que resalta la importancia de considerar un embarazo anormal, como parte del diagnóstico diferencial en pacientes en edad reproductiva.8,9 El tratamiento varía según la edad gestacional en la que se identifique el cuadro, ajustando el seguimiento de acuerdo con la viabilidad del feto.7
A continuación se comunica el caso de una paciente con embarazo abdominal detectado en etapa tardía de la gestación, así como el diagnóstico y tratamiento subsecuentemente.
CASO CLÍNICO
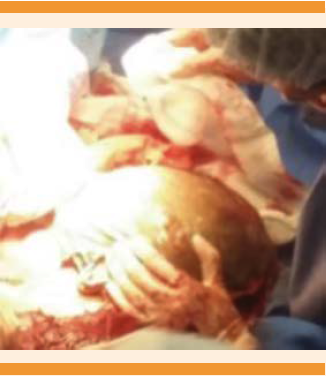
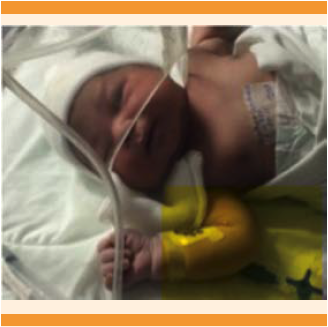
Paciente de 35 años, con IMC de 35.4, en su tercer embarazo, con antecedente quirúrgico de dos cesáreas por desproporción céfalo-pélvica. Negó enfermedades de transmisión sexual. Acudió a consulta médica por dolor abdominal y amenorrea de aproximadamente 5 meses de evolución, con un único episodio de sangrado leve. El ultrasonido ginecológico mostró vacía la cavidad uterina, por lo que el dolor fue adjudicado a una hernia umbilical y se programó para cirugía. Durante los meses siguientes tuvo episodios intermitentes de dolor abdominal, por lo que acudió nuevamente a consulta. A la exploración física se identificó una masa abdominal, que abarcaba el epigastrio, mesogastrio hipocondrio y flanco derechos. El ultrasonido no reportó datos concluyentes. Se mantuvo hemodinámicamente estable, por lo que fue enviada al Hospital Civil de Guadalajara Fray Antonio Alcalde para posterior estudio, debido a la sospecha de embarazo ectópico. La resonancia magnética confirmó el embarazo abdominal de término (Figura 1). Debido al aumento del dolor abdominal y al sangrado transvaginal se decidió la interrupción del embarazo por laparotomía, donde se observó la bolsa amniótica después de la incisión abdominal (Figura 2); la placenta se encontraba adherida a la superficie serosa del fondo uterino, el útero no mostraba signos de aumento de tamaño; no se encontró la trompa de Falopio izquierda, por lo que se asumió que ésta fue el sitio de implantación inicial. Se efectuó la ruptura transquirúrgica de membranas, con salida de líquido meconial (+++) y de la cirugía se obtuvo un neonato adinámico (Figura 3). Se iniciaron maniobras de reanimación, mediante ventilación con presión positiva y se valoró un Apgar al primer minuto de 6, a expensas de llanto irregular, acrocianosis, tono disminuido y poca respuesta a los estímulos. Se aplicó un segundo ciclo de ventilación con presión positiva, con el que se obtuvo un Apgar a los 5 minutos de 8, a expensas de acrocianosis y tono disminuido. En la exploración física no se observaron alteraciones musculoesqueléticas; las somatometrías estuvieron en el percentil 90 para peso, talla y perímetro cefálico. Se estimó una edad gestacional de 42.5 semanas por método de Capurro. Después de ligar el cordón umbilical se practicó la hemostasia placentaria, ligando los vasos más accesibles y procediendo a dejar la placenta in situ, debido al riesgo elevado de hemorragia por su remoción, por lo que en ese momento se dio por finalizado el tiempo quirúrgico. El neonato fue enviado a la unidad de cuidados intensivos neonatales para vigilancia, manteniéndose estable con oxígeno suplementario (Figura 4). Durante su estancia tuvo un episodio de taquipnea transitoria, por lo que se inició apoyo ventilatorio con presión positiva continua en la vía aérea durante 6 días y posteriormente con oxígeno suplementario. Debido a la detección de un soplo protosistólico, intensidad 2 de 6, se realizó el ultrasonido cardiaco, que no reportó alteraciones. La madre no recibió tratamiento con metotrexato, se recuperó adecuadamente durante el periodo posquirúrgico, para después recibir tratamiento con analgesia y deambulación temprana. La madre y su hijo se dieron de alta el décimo día de hospitalización, ambos sin mostrar datos patológicos y con cita médica después de un mes del procedimiento quirúrgico para seguimiento.

Figura 3 Extracción del recién nacido de la cavidad abdominal. Se observa la apariencia adinámica, con deficiente tono y falta de respuesta a los estímulos.
METODOLOGÍA
Se utilizó el motor de búsqueda Google Scholar para identificar artículos similares al de este caso clínico, las palabras clave de búsqueda fueron: "embarazo abdominal", "manejo", "embarazo abdominal a término", "metotrexato". Se encontraron 272 artículos, se excluyeron 231 por diferentes causas, se seleccionaron 41 por título y resumen con contenido semejante al caso, de los que se excluyeron 26 por texto completo no disponible en idioma diferente al inglés y español. De esta forma, solo se evaluaron 15 referencias. Figura 5
DISCUSIÓN
El embarazo abdominal se clasifica en primario y secundario, según su implantación inicial directamente en la cavidad peritoneal o si finalizó en dicha localización por otra causa (fístulas o aborto tubárico), posterior a una implantación en un sitio distinto, ya sea el útero o los anexos. Los criterios actuales para definir el embarazo abdominal primario fueron establecidos por Studifford y comprenden los siguientes: 1) trompas y ovarios bilaterales normales, 2) ausencia de fístula útero-peritoneal y 3) embarazo en relación con la superficie peritoneal, exclusivamente, de forma oportuna para descartar que sea secundario.6 Los factores de riesgo son los mismos que para el embarazo ectópico: infertilidad, antecedente de embarazo ectópico, malformaciones genitales, uso de anticonceptivos orales, cirugía tubárica o cesárea, múltiples parejas sexuales e infecciones de transmisión sexual;6,9 el riesgo, a su vez, aumenta con la edad, principalmente durante la cuarta década de la vida, (2 como en el caso de nuestra paciente, quien además tenía dos cesáreas previas. La hipótesis actual, según el estudio de Guerrero-Martínez, sugiere una combinación de factores causales de los embarazos ectópicos como: enlentecimiento del tránsito tubárico, cambios anatómicos secundarios a intervenciones y estados inflamatorios previos, así como la expresión temprana de moléculas de adherencia por parte del embrión.2 El diagnóstico suele establecerse mediante ultrasonido abdominal en etapas tempranas del embarazo, puesto que en etapas más avanzadas pierde confiabilidad y se requerirá la resonancia magnética como estudio de elección, según su disponibilidad en la región.1 Los hallazgos ultrasonográficos incluyen: ausencia de tejido miometrial entre la vejiga y el sitio de implantación del embarazo, cavidad uterina vacía y mala definición de la placenta. En algunos casos puede haber oligohidramnios y una apariencia fetal inusual, que suponen factores de mal pronóstico.11 No obstante, el diagnóstico suele establecerse durante el procedimiento quirúrgico,6 principalmente debido a síntomas inespecíficos asociados con el embarazo ectópico, que no provocan la ruptura tubárica temprana (65-80% de los casos), como lo expone Ruiz-Sánchez y su equipo de trabajo.8 El tratamiento de elección es la cirugía, pero la diferencia entre una intervención inmediata y la conducta expectante dependerá de la edad gestacional y viabilidad del feto. Algunos autores consideran la conducta expectante en embarazos mayores de 20 semanas, con feto sano, implantación placentaria distante al hígado y el bazo (por el alto riesgo de sangrado), estabilidad clínica materna y posibilidad de seguimiento hospitalario;7 otros sugieren que en gestaciones menores de 24 semanas, es justificable la intervención inmediata con laparotomía o laparoscopia.5,9 La importancia de una intervención adecuada recae en la alta tasa de complicaciones y morbilidad y mortalidad para la madre y su hijo. La mortalidad materna es 7.7 veces mayor que en un embarazo tubárico y hasta 90 veces más alta que en una gestación intrauterina,6 cuya principal complicación es el sangrado del sitio de implantación, debido a la falta de constricción de los vasos placentarios.6 La mortalidad neonatal es significativa, pues 50% de los recién nacidos fallece en la primer semana de vida. La mayor parte de las defunciones ocurren por malformaciones, incluso en 40% de los recién nacidos.5 Otra complicación fetal descrita, aunque sumamente excepcional, es el litopedion, que consiste en un embarazo abdominal no detectado, transcurre asintomático y eventualmente se petrifica dentro de la cavidad peritoneal.12) Actualmente no se recomienda la remoción de la placenta durante el procedimiento quirúrgico, debido al alto riesgo de sangrado. Diversos estudios demuestran que el mejor tratamiento consiste dejar la placenta in situ, con subsiguiente aplicación de metotrexato para facilitar su resorción.13 Se recomienda su aplicación dos semanas después de la intervención quirúrgica, con la finalidad de reducir el riesgo de necrosis placentaria masiva, que puede resultar en sangrado intra-abdominal.14 La única instancia en que está justificada la remoción de la placenta es cuando se compruebe la ausencia de invasión de órganos y el suministro sanguíneo sea completamente dependiente de los vasos colaterales de fácil ligado.15 En la paciente de este estudio se decidió el seguimiento clínico de la involución placentaria, que transcurrió sin eventualidades, al igual que lo reportan otras fuentes.14,15
CONCLUSIONES
A pesar del aumento reciente en la incidencia de embarazo ectópico, el embarazo abdominal de término sigue siendo una alteración poco frecuente, superada únicamente por los casos que finalizan con recién nacido sano. La elevada tasa de morbilidad y mortalidad materno-fetal es el principal motivo de recalcar el estudio. La detección oportuna es decisiva para indicar el tratamiento adecuado y que la evolución de la madre y su hijo sea satisfactoria. Las variantes en el protocolo de tratamiento contribuyen a establecer un consenso e indicar el régimen adecuado.











 nueva página del texto (beta)
nueva página del texto (beta)