Antecedentes
El embarazo ectópico abdominal es una alteración obstétrica poco frecuente, sobre todo en pacientes con antecedente de histerectomía. Hasta la fecha existen 58 casos reportados en la bibliografía.1-5
Enseguida se expone el caso de una paciente con antecedente de histerectomía abdominal 26 meses antes, enviada a la unidad hospitalaria por resultado positivo en la prueba de embarazo y un cuadro clínico de dolor abdominal agudo.
Caso clínico
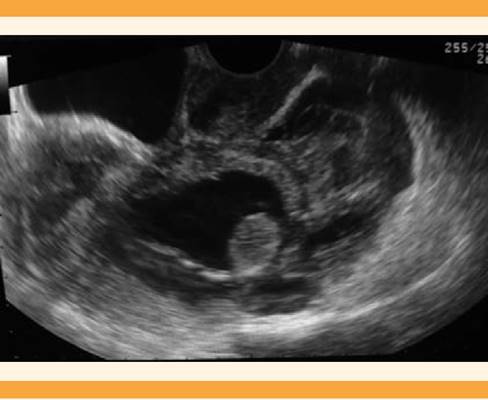
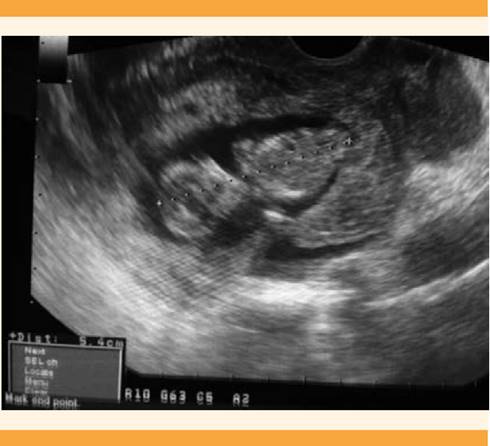
Paciente de 33 años, admitida en el Hospital San Jorge (Huesca, España) por un cuadro de dolor abdominal difuso, de inicio súbito y sangrado similar al ciclo menstrual. Entre sus antecedentes ginecoobstétricos refirió tres cesáreas (cicatriz de laparotomía media infraumbilical) y en la última (hacía 26 meses) se practicó histerectomía subtotal por placenta acreta. Las constantes fisiológicas se encontraron dentro de los parámetros normales. A la exploración física se percibió el abdomen blando, depresible y doloroso a la palpación superficial. Los genitales externos sin alteraciones y mediante especuloscopia se visualizó sangrado similar al ciclo menstrual; el cuello uterino tenía apariencia normal. Durante el tacto vaginal, la movilización cervical fue dolorosa y no pudieron delimitarse las masas abdominales por defensa voluntaria de la paciente ante el dolor. La ecografía transvaginal reportó un saco gestacional con embrión único, líquido amniótico de 55 mm, acorde con 12 + 4 semanas de edad gestacional y latido cardiaco positivo. También se visualizó un remanente (muñón) cervical que no se continuaba con el saco gestacional. La valoración ultrasonográfica fue compleja debido a la coexistencia de coágulos adyacentes y líquido libre en la cavidad abdominal. Figuras 1 y 2
Los estudios analíticos de sangre (biometría, bioquímica y pruebas de coagulación) reportaron resultados normales, con valores de hemoglobina de 11.8 g/dL y hematocrito de 35%. La concentración de β-HCG fue de 57,270 mU/ mL y la determinación del grupo sanguíneo: 0 positivo.
La tomografía abdominopélvica evidenció moderada cantidad de hemoperitoneo, de localización perihepática y periesplénica en ambas goteras parietocólicas, líquido interasas y en la pelvis menor. El saco gestacional de 51 x 50 x 65 mm (AP x LL x CC) intraperitoneal, localizado en la pelvis central, hacia el lado izquierdo, craneal a la vejiga, entre esta última y el colon sigmoide. El saco se encontraba medial a los vasos iliacos y al psoas, sin contacto con ellos. Se visualizó un contenido heterogéneo en el interior del saco, sin definirse claramente el feto. Había dilatación y sinuosidad de la vena ovárica izquierda hasta formar una red de vasos alrededor del saco, sugerente de placenta, en estrecho contacto con la porción más medial del colon sigmoide. Figuras 3-6

Figura 3 Tomografía abdominopélvica, corte axial, que evidencia un embrión dentro del saco gestacional
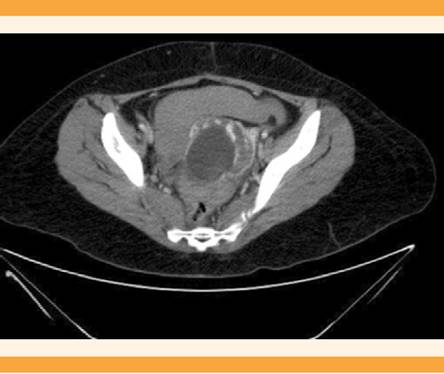
Figura 4 Tomografía abdominopélvica, corte axial, que muestra el saco gestacional en contacto con la porción medial de sigma.

Figura 5 Tomografía abdominopélvica, corte axial, donde se observa moderada cantidad de hemoperitoneo.
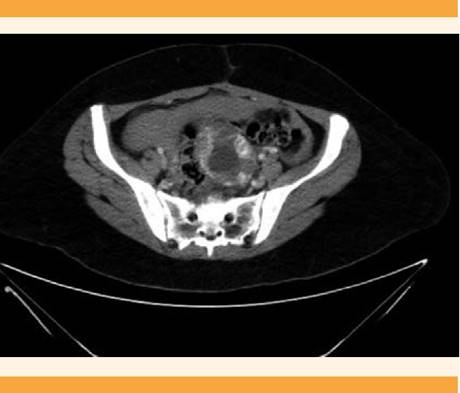
Figura 6 Tomografía abdominopélvica, corte axial, que muestra el volumen del saco gestacional (51 x 50 x 65 mm) en la pelvis central.
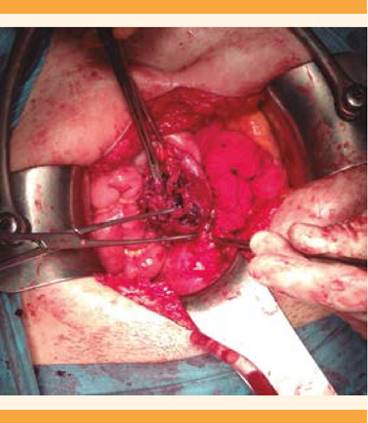
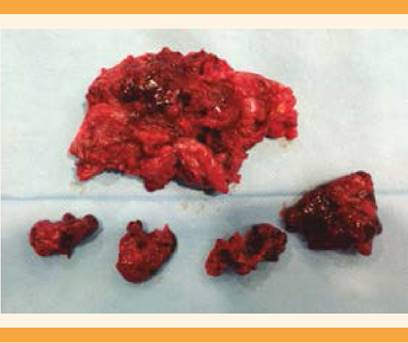
De acuerdo con los datos anteriores se indicó cirugía de urgencia mediante laparotomía media infraumbilical, en la cicatriz previa por sospecha de embarazo ectópico abdominal, en colaboración con el servicio de Cirugía General del hospital. Los hallazgos posoperatorios fueron: masa de 7 cm en el saco gestacional, íntimamente adherida al colon sigmoide. El saco tenía una zona pequeña de rotura sangrante (hemoperitoneo moderado). Englobado con el saco gestacional se encontraba el anejo izquierdo. Se observaron adherencias del saco gestacional
con el remanente cervical poshisterectomía. La placenta estaba irrigada por el meso del colon sigmoide y vascularización anexial. El anejo derecho tenía adherencias en las asas intestinales y morfología normal. Escasas adherencias laxas intestinales. Después de la cirugía quedaron mínimos fragmentos coriales adheridos en el saco de Douglas, de 1-2 cm como límite máximo en total. Figuras 7-10
El posoperatorio inmediato transcurrió sin consecuencias y la paciente fue dada de alta al quinto día. Al siguiente día acudió al servicio de Urgencias por un cuadro de dolor lumbar intenso, de inicio súbito, tipo cólico, sin fiebre ni síntomas adicionales. La puñopercusión renal izquierda fue positiva. La ecografía abdominal reportó hidronefrosis izquierda III-IV, secundaria
a uropatía obstructiva, por lo que se practicó nefrostomía izquierda de urgencia y se indicó estudio en diferido por parte del servicio de Urología.
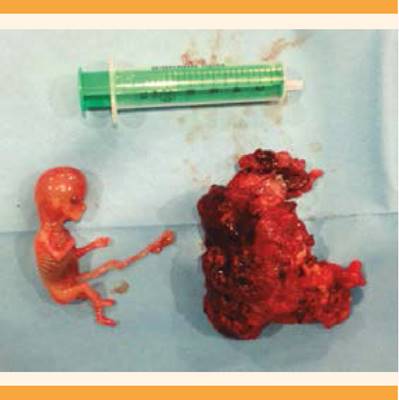
El saco gestacional y el embrión se enviaron al servicio de Anatomía patológica, cuyo reporte informó: restos deciduocoriales y feto de aproximadamente 12-13 semanas. Se comprobó la coexistencia del anejo con trompa de Falopio y ovario. Además, en los cortes se identificó un segmento del uréter de 3.5 cm. El día 11 posquirúrgico ingresó, nuevamente, al servicio médico por fiebre de 38.6ºC, dolor y enrojecimiento de la herida quirúrgica. A la exploración física se palpó induración de la herida, en el tercio inferior, con drenaje de material purulento. La tomografía abdominopélvica reportó hernia de Spiegel derecha, con asa de íleon terminal. Se realizó desbridamiento urgente de la herida quirúrgica y reparación de la pared abdominal con una malla.
Se llevaron a cabo estudios de control, seriados y ambulatorios. La determinación de β-HCG resultó negativa después de un mes de la cirugía. No se indicó tratamiento coadyuvante. Al finalizar el tratamiento indicado por el urólogo la paciente se envió a un centro hospitalario de tercer nivel para autotrasplante renal izquierdo, debido a una lesión ureteral extensa, no susceptible de cirugía mediante anastomosis término-terminal. El posoperatorio inmediato trascurrió sin contratiempos y hasta ese momento dispusimos de información clínica por parte de la paciente.
Discusión
El embarazo ectópico en pacientes con histerectomía es poco frecuente. El primero en describirlo fue Wendeler en 1895.2,3,4 Los síntomas clínicos suelen ser inespecíficos; la manifestación más frecuente es el dolor abdominal o pélvico en 85% de los casos. El 33% de las pacientes sufre náuseas, vómito, o ambos, y 26% expresa algún tipo de sangrado vaginal, como la paciente de este estudio.1,5 Algunas mujeres refieren, como síntomas iniciales, mastalgia, dispareunia o fiebre,5 aunque este cuadro clínico es menos frecuente en los casos descritos en la bibliografía.
Las manifestaciones pueden ser tempranas o tardías.3 De los casos publicados 31 corresponden a pacientes con signos y síntomas tempranos y 27 a tardíos (96 días después de la cirugía).6 En estos casos la fertilización in vitro ocurrió al momento de la intervención quirúrgica o se identificó líquido seminal en el conducto genital interno antes del procedimiento, lo que favoreció la fertilización del ovocito y la implantación ectópica posterior.5,7 Las pacientes que se intervendrán quirúrgicamente deben tomar medidas anticonceptivas antes del procedimiento o programar la fecha de la intervención en la primera fase del ciclo menstrual.7 El día de la operación se requiere la determinación de βHCG en orina.3,8
Las manifestaciones tardías aparecen entre los cuatro meses posquirúrgicos y 12 años.2 Para explicar el origen de este proceso se describen tres posibles mecanismos: 1) coexistencia de una fístula entre la vagina y el peritoneo (permite el paso del semen a la cavidad abdominal y favorece la fertilización de un ovocito).6,9 La aparición de estas fístulas puede producirse por hematomas durante el posoperatorio o infecciones en la cúpula vaginal después de la cirugía);92) prolapso de las trompas de Falopio en la vagina (en este caso se origina una comunicación vaginal-tubárica; tal mecanismo puede ocurrir en pacientes a quienes se practicó histerectomía vaginal. En este tipo de intervención, la localización de los anejos no se controla de forma directa; por tanto, puede producirse el prolapso, por la cercanía de los anejos con la cúpula vaginal. La peritonización adecuada de la cavidad abdominal puede prevenir este suceso)6,8 y 3) histerectomía subtotal, donde persiste un remanente cervical y el canal endocervical permanece permeable, lo que facilita el paso de los espermatozoides a la cavidad abdominal,5 como ocurrió en la paciente de este estudio. La histerectomía subtotal se practica en casos de urgencia posparto, donde además puede haber cierta dilatación cervical y favorecer la comunicación persistente entre la vagina y la cavidad abdominal.10 Cubrir el remanente cervical durante la intervención con peritoneo permite que ambas alteraciones permanezcan aisladas.6
La principal localización en las pacientes con manifestaciones tardías de embarazo ectópico después de la histerectomía es en las trompas de Falopio (62%).1,2,11 Esto sugiere que en las pacientes jóvenes que conservan los ovarios al momento de planificar la intervención quirúrgica, ésta debe efectuarse con doble salpingectomía para disminuir el riesgo de embarazo ectópico. Otras localizaciones de embarazo ectópico incluyen el ovario y la cavidad abdominal.
El embarazo ectópico poshisterectomía aumenta la morbilidad y mortalidad materna, sobre todo por el retraso en el diagnóstico, porque no representa una alteración que se considere parte del diagnóstico diferencial en estas pacientes y es así como sucede la rotura del embarazo, con el subsiguiente sangrado intra-abdominal.9 La tasa de mortalidad por embarazo ectópico en pacientes que conservan el útero es de 0.3%, incluso aumenta a 7.4% en mujeres con antecedente de histerectomía.1,12
El tratamiento del embarazo ectópico abdominal consiste en laparotomía; es importante considerar el requerimiento de trasfusión de hemoderivados, en caso de hemorragia obstétrica. Algunos estudios describen el acceso laparoscópico, siempre y cuando el diagnóstico se haya establecido oportunamente.13 Está reportado el caso de un embarazo viable luego de uno abdominal.14 Antes de evaluar la viabilidad fetal (semana 24) no se justifica la conducta expectante, pues supone alto riesgo para la paciente y escasa supervivencia para el feto.
El seguimiento de las pacientes se lleva a cabo mediante estudio ecográfico y determinaciones seriadas de β-HCG para comprobar la disminución de sus concentraciones. Algunos autores recomiendan la prescripción de metotrexato por vía sistémica como tratamiento coadyuvante.13
Si bien el embarazo ectópico abdominal en pacientes con antecedente de histerectomía es poco frecuente, debe tomarse en cuenta como parte del diagnóstico diferencial de cualquier mujer con cuadro clínico de abdomen agudo, edad fértil y que conserve los ovarios,2,3,11 debido a la importante repercusión en morbilidad y mortalidad, como se describió en la paciente de este estudio.











 nueva página del texto (beta)
nueva página del texto (beta)