ANTECEDENTES
El embarazo heterotópico es la combinación de un embarazo intrauterino con uno extrauterino.1 Lo describió por primera vez Duvernay, en 1708, durante una autopsia.2 En 1948 DeVoe y Pratt estimaron su incidencia en 1 de cada 30,000 embarazos.3 Si bien es poco frecuente, su inci-dencia se incrementó 300 veces a partir de la indicación de los tratamientos de reproducción asistida,4 y por el mayor número de mujeres con enfermedad pélvica inflamatoria.5
Las características clínicas de los embarazos heterotópicos son similares a la amenaza de aborto o el embarazo ectópico, incluido el dolor abdominal, la masa anexial, irritación peritoneal, útero aumentado de tamaño y sangrado vaginal.6),(7 Las pacientes con embrazo espontáneo, pero heterotópico, casi siempre se diagnostican en semanas avanzadas, quizá debido al bajo índice de sospecha; por tanto, con mayor riesgo de complicaciones graves, como la ruptura del embarazo ectópico, que se traduce en abdomen agudo y choque secundario.8
Se reporta un caso de embarazo heterotópico es-pontáneo en una paciente sin factores de riesgo, con embarazo intrauterino de 11 semanas y un embarazo ectópico con ruptura tubárica derecha que originó hemoperitoneo masivo y choque hipovolémico.
CASO CLÍNICO
Paciente de 19 años, con antecedente de dos embarazos y un aborto, con diagnóstico cono-cido de embarazo intrauterino de 11.1 semanas según las ecografías extrainstitucionales. Refirió un cuadro clínico de siete días de evolución, con muy escaso sangrado vaginal asociado con sensación de mareo, sin dolor pélvico ni otros síntomas. El control prenatal se efectuó en un centro de primer nivel de atención en donde le practicaron los estudios paraclínicos de rutina; un hallazgo fue la concentración de hemoglobi-na de 5.9 g/dL, motivo suficiente para remitirla a un hospital de tercer nivel de atención.
A su ingreso a la Unidad de Alta Complejidad Obstétrica la paciente se encontraba en malas condiciones generales, con palidez mucocutá-nea generalizada, frecuencia cardiaca de 113 latidos por minuto, tensión arterial 85-50 mmHg e índice de choque: 1.3; sin dolor a la palpación abdominal, sin signos de irritación peritoneal y sin evidencia de sangrado vaginal activo ni cambios cervicales.
La reanimación se inició con una trasfusión inmediata de dos unidades de glóbulos rojos. La ecografía pélvica transvaginal reportó: em-barazo intrauterino de 11 semanas y feto vivo con hematoma retrocorial de 50%; una imagen redondeada sobre la región cornual derecha, de bordes definidos, aspecto heterogéneo de aproximadamente 60 x 57 mm. En su interior se observó un área anecoica irregular, con una imagen sugerente de un embrión sin actividad cardiaca, con longitud céfalo-caudal de 72 mm para 6.4 semanas. Además, abundante líquido libre en la pelvis y el resto de la cavidad abdo-minal compatible con hemoperitoneo masivo. Figura 1 A,B
Se establecieron los diagnósticos de: embarazo heterotópico, ruptura del embarazo extrauteri-no con hemoperitoneo masivo e inestabilidad hemodinámica secundaria. Por lo anterior se decidió practicar una laparotomía en la que se encontraron: hemoperitoneo de 2000 cc, em-barazo ampular derecho de 6 cm de diámetro con ruptura de la pared tubárica y hematoma organizado, con daño al epiplón y pared pélvica. Se efectuaron: salpingectomía y resección del epiplón dañado. Figura 2 A,B
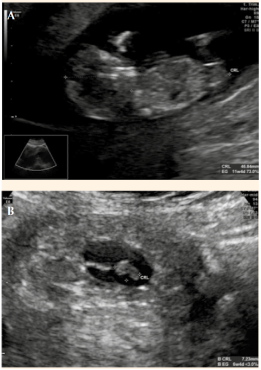
Figura 1 A: Ecografía pélvica transvaginal, en corte longitudinal con embarazo intrauterino. B: Ecografía pélvica transvaginal en corte longitudinal, con emba-razo ectópico en la región cornual derecha.

Figura 2 A: Trompa uterina derecha con embarazo ectópico en su interior. B: Pieza quirúrgica de la trompa uterina derecha.
La evolución posquirúrgica de la paciente fue satisfactoria, y por ello fue dada de alta a las 72 horas posteriores al procedimiento quirúrgico. En el control ecográfico de la semana 13.3 se evidenció el embarazo intrauterino normal, sin señal de hematoma. En el control prenatal posterior se encontró en límites normales hasta la semana 39.2, que fue cuando mediante parto normal nació una niña con Apgar 9-10-10 y peso de 3470 g, sin complicaciones.
La bibliografía se buscó en pubMed con los términos MeSH: Pregnancy, Heterotopic y Shock, de títulos publicados en los últimos 10 años.
De 970 títulos encontrados solo se revisaron 25 artículos: 20 reportes de casos,9 3 series de casos, una revisión de la bibliografía1 y un estudio de cohorte.10
DISCUSIÓN
La incidencia del embarazo heterotópico es di-fícil de establecer porque la mayor parte de los datos corresponden a reportes de caso. Su inci-dencia puede incrementarse por los tratamientos de reproducción asistida, procedimientos qui-rúrgicos intrapélvicos y el antecedente personal de enfermedad pélvica inflamatoria.7)-(10
Por lo que se refiere a las semanas de embarazo al momento del diagnóstico, 70% se diagnosti-can entre las 5 y 8 semanas, 20% entre las 9 y 10 y 10% después de la décima primera semana de embarazo.11 La localización más común del embarazo ectópico es en alguna de las trompas uterinas (72%), aunque se han reportado casos de embarazo heterotópico ováricos y cervica-les.12),(13),(14 Ante la manifestación temprana del cuadro (semana 11), la sospecha clínica era muy baja para embarazo heterotópico y el trabajo en equipo con el grupo de medicina materno fetal permitió definir, oportunamente, el diagnóstico y el tratamiento.
Las manifestaciones clínicas del embarazo ectópico son amplias y 50% de las pacientes pueden permanecer asintomáticas hasta la ruptura del embarazo extrauterino,15 cuando hay dolor abdominal de inicio súbito con irradiación al hombro, por irritación diafragmática, sangrado genital en cantidad variable y daño hemodiná-mico.16),(17
La utilidad de la BCHG es limitada porque en el embarazo intrauterino se eleva, y cuando sobrepasa los valores esperados para la edad gestacional por amenorrea, puede sugerir su manifestación.16),(18 La principal ayuda diag-nóstica es el ultrasonido pélvico transvaginal, que requiere un alto índice de sospecha para conseguir identificar embarazos extrauteri-nos adicionales.19 La ecografía transvaginal tiene una sensibilidad de 92% con 75% de especificidad en el diagnóstico de embarazos ectópicos;20),(21 sin embargo, en la bibliografía no hay datos disponibles acerca de la sensibilidad y especificidad de la ecografía, en el caso puntual de los embarazos heterotópicos.
La finalidad de estas medidas es la finalización del embarazo extrauterino con la menor repercu-sión posible en el embarazo viable.22 De acuerdo con los reportes y series de casos informados reportados en la bibliografía, el tratamiento qui-rúrgico sigue siendo el de elección y el acceso dependerá de las condiciones hemodinámicas de la paciente. La laparoscopia es el patrón de referencia del tratamiento del embarazo extra-uterino. La laparotomía está indicada cuando la laparoscopia no es posible efectuarla por razones técnicas, logísticas o por inestabilidad hemodinámica derivada de la ruptura tubárica. En casos como el aquí reportado, el equipo médico debe actuar de inmediato, en búsqueda de la mejor opción para la embarazada y el embrión intrauterino.
El pronóstico del embarazo intrauterino de-pende, básicamente, de lo temprano en que se establezca el diagnóstico y se inicie el tratamien-to. Se estima que, incluso, 70% de los embarazos intrauterinos llegan a término;16 aunque la viabi-lidad del embrión disminuye significativamente cuando hay inestabilidad hemodinámica por ruptura tubárica.20
CONCLUSIONES
El tratamiento de elección del embarazo ectó-pico sigue siendo quirúrgico. La vía de acceso depende de las condiciones hemodinámicas de la paciente. La laparoscopia es el patrón de referencia del tratamiento y la laparotomía es la opción cuando la laparoscopia no es posible por razones técnicas, logísticas, o por inestabilidad hemodinámica derivada de la ruptura tubárica. El pronóstico del embarazo intrauterino está directamente relacionado con lo temprano en que se establezca el diagnóstico y se inicie el tratamiento con equipos interdisciplinarios.











 nueva página del texto (beta)
nueva página del texto (beta)


