ANTECEDENTES
El parto prematuro es el nacimiento que sobreviene entre las 20 a 36.6 semanas de gestación.1 La ruptura prematura de membranas pretérmino es la que sucede antes del trabajo de parto y de las 37 semanas de gestación.2 El diagnóstico de ambos se establece con base en criterios clínicos como: actividad uterina regular, acompañada de cambios cervicales (dilatación, borramiento o ambos) o actividad uterina regular con dilatación cervical mayor de 2 cm.1
El parto pretérmino se subdivide en: 1) pretérmino por indicación médica, materna o fetal y sucede en 30-35% de los embarazos, 2) prematuro espontáneo o idiopático con membranas intactas, que sobreviene en 40-45% de los casos, 3) ruptura prematura de membranas pretérmino (30-35%) y 4) gemelar y múltiple.3,4
El parto pretérmino se relaciona con diversos factores como: estilo de vida materna, aumento de peso insuficiente de la madre durante el embarazo, edad joven o avanzada de la madre al embarazarse, pobreza, talla baja, deficiencia de vitamina C y cinc. También existen factores laborales como: caminar o estar de pie durante periodos prolongados, condiciones de trabajo extenuantes y largas horas de trabajo semanal,3 incluso factores nutricionales maternos, que son determinantes en el resultado final del embarazo, el bajo o alto índice de masa corporal (IMC) previo al embarazo y la deficiencia de vitaminas y minerales (hierro, folato, calcio, magnesio y cinc) incrementan el riesgo. El mecanismo que predispone al parto pretérmino y a la ruptura prematura de membranas pretérmino se asocia con disminución del flujo úteroplacentario, aumento del riesgo de infecciones e inflamación, disminución de la función antioxidante, e hiperreactividad miometrial.4
La ruptura prematura de membranas pretérmino tiene una amplia variedad de mecanismos patológicos: infección intraamniótica, condición socioeconómica baja, IMC bajo (menos de 19.8 kg/m2), deficiencias nutricionales y tabaquismo.3,4
En el decenio de 1970 se alentó a las mujeres a aumentar, al menos, 11.4 kg para prevenir el parto prematuro y favorecer el crecimiento fetal. Además, a partir de 1990 se recomienda que el incremento de peso sea de 11.5 a 16 kg para mujeres con IMC normal previo al embarazo. Se recomienda vigilar el aumento de peso, con una meta aproximada de 11.3 a 15.8 kg en mujeres con IMC normal.3,6,7 (Cuadro 1)
Cuadro 1 Valores recomendados de aumento de peso a lo largo de embarazos únicos, estratificados por índice de masa corporal previo al embarazo3
El peso bajo previo al embarazo se define de muy diversas maneras: menos de 45 kg, menos de 54 kg, menos de 90% del peso ideal para la talla o IMC menor de 18.5 kg/m2.7
La asociación entre aumento de peso deficiente durante el embarazo y parto pretérmino es mayor en mujeres con bajo IMC previo a la concepción, además de existir una relación entre el parto pretérmino y el aumento de peso alto en mujeres con sobrepeso y obesidad.6 Esta asociación es curvilínea en las mujeres con peso normal o sobrepeso: mujeres con una baja ganancia de peso (menos de 0.10 y 0.4 kg/semana en mujeres con peso normal y sobrepeso, respectivamente) y ganancia alta de peso (más de 0.66 y 0.50 kg por semana, respectivamente) se asocian con aumento del riesgo de parto pretérmino.4
El bajo peso antes del embarazo (IMC <19.8 kg/m2) duplica el riesgo de parto pretérmino, al igual que el aumento inadecuado de peso durante el tercer trimestre (menos de 0.34, 0.35, 0.30 y 0.30 kg por semana para mujeres con bajo peso, peso normal, sobrepeso y obesidad, respectivamente) y el deficiente aumento de peso materno en la primera mitad del embarazo (después de las 20-24 semanas de gestación). Algunos estudios reportan que las mujeres con alto riesgo de parto pretérmino pueden disminuir este factor aumentando de peso previo a la concepción.6
El objetivo de este trabajo fue: identificar la posible relación entre el IMC bajo previo al embarazo y el riesgo de parto pretérmino y ruptura prematura de membranas pretérmino. A manera de exploración se analizó la influencia del IMC previo al embarazo y otras variables de riesgo de ruptura prematura de membranas pretérmino y parto pretérmino.
MATERIALES Y MÉTODOS
Estudio transversal, analítico, consistente en la recolección de datos de expedientes clínicos mediante muestreo al azar, a partir de un censo de pacientes registradas entre enero de 2015 y enero de 2016, en el Hospital Conchita Christus Muguerza. La asignación al azar se efectuó con la generación de una lista numérica en el programa estadístico R, eligiendo a cada paciente por el orden asignado en el censo al momento de su ingreso. Para tratar con variables explicativas discretas y continuas, se decidió utilizar un análisis por modelo lineal generalizado de seis variables (edad, índice de masa corporal, ganancia ponderal durante el embarazo y antecedentes de infección de vías urinarias, cervicovaginitis y amenaza de aborto), que generan seis grados de libertad, realizando un cálculo de tamaño de muestra de 60 a 120 pacientes.8) El análisis de los datos se llevó a cabo con el paquete r commander del programa estadístico r, con IC95%.
RESULTADOS
Se analizaron 120 pacientes, cuyas características basales se resumen en el Cuadro 2. Puesto que la variable de respuesta fue dicótoma (parto pretérmino si-no) y que las variables explicativas fueron categóricas y continuas; el análisis con regresión logística múltiple se consideró apropiado. Se inició el análisis con el modelo máximo:
La simplificación del modelo se efectuó con una serie de pruebas de razón de verosimilitud tipo ANOVA II, con eliminación de la variable con menor significación, hasta que todas las variables fueron significativas. El modelo final fue:
La significación del modelo se evaluó con una prueba de razón de verosimilitud (Likelihood Ratio Test, LRT) del modelo final, respecto de un modelo nulo que solo tuvo el intercepto. El modelo final tuvo valor significativo (p < 0.001). La generalización de R2 fue de 0.016, que indica que 1.6% de la variación del riesgo de parto prematuro se debe al IMC previo al embarazo (Figura 1). La validación del modelo se efectuó con simulación de Bootstrap a 150 repeticiones y se obtuvo una R2 = 0.014.9
Para la explicación de ruptura prematura de membranas pretérmino se utilizó el mismo modelaje, iniciando con el modelo máximo:
El modelo mínimo significativo fue: ruptura prematura de membranas pretérmino igual a infección de vías urinarias más amenaza de aborto (Figura 2). La significación del modelo se evaluó con una prueba de razón de verosimilitud (Likelihood Ratio Test, LRT) del modelo final, respecto de un modelo nulo que solo tuvo el intercepto. Se encontró una diferencia estadísticamente significativa (R2 = 0.010, p < 0.001), que sugiere un 1% de la variación del riesgo de parto prematuro con el IMC previo a la concepción. Se efectuó la validación del modelo con simulación de Bootstrap con 150 repeticiones y se identificó una R2 = 0.009.
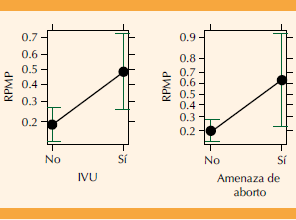
Figura 2 Aumento del riesgo de ruptura prematura de membranas en pacientes con antecedente de infección de vías urinarias y amenaza de aborto.
La validación del modelo se efectuó con el sistema de Bootstrap con 250 repeticiones y se identificó una R2 ajustada de 0.014. El mismo modelaje se utilizó para explicar la ruptura prematura de membranas pretérmino y se inició con el modelo máximo:
Se realizó el mismo procedimiento hasta identificar el modelo mínimo significativo consistente en:
Ruptura prematura de membranas pretérmino = infección de vías urinarias + amenaza de aborto (Figura 2).
Ese modelo se comparó con uno hipotético sin relación alguna para identificar el grado de significación, observando una diferencia estadísticamente significativa de R2 = 0.010, p < 0.001. La validación del modelo se realizó mediante el sistema de Bootstrap con 250 repeticiones, identificando una R2 ajustada de 0.009
DISCUSIÓN
Durante el análisis del estudio se encontró que la media de edad materna de nuestras pacientes (casi de 30 años) fue mayor a la de mujeres atendidas en diferentes centros públicos, seguramente relacionada con las condiciones sociales, laborales y educativas de los casos atendidos en el Hospital Conchita Christus Muguerza.
Mediante el análisis descriptivo se identificó la prevalencia de poco menos de 10% de partos pretérmino, cifra inferior a la que señalan otras publicaciones, que sugieren incluso 30%. Al efectuar el análisis de regresión se observó una relación entre el riesgo de parto pretérmino y el IMC previo al embarazo, con correlación entre el peso materno previo a la concepción y el riesgo de parto pretérmino; sin embargo, al calcular los coeficientes de correlación se identificó que esta asociación, con una diferencia estadísticamente significativa, fue apenas perceptible, pues el IMC explica solo 1.4% del riesgo de parto pretérmino.
De igual manera, después de analizar el modelaje estadístico con la variable de ruptura prematura de membranas pretérmino, se encontraron dos variables adicionales con significación estadística de riesgo de padecer la enfermedad: antecedente de amenaza de aborto e infección de vías urinarias, que sugiere 0.09% del riesgo de ruptura prematura de membranas pretérmino. Aunque el modelo predicho fue estadísticamente significativo, falló en ser clínicamente relevante.
Estos resultados difieren de lo reportado en la bibliografía, aunque pueden explicarse por las características de nuestra población.1,2 Incluso, puede considerarse un sesgo en los resultados al seleccionar la muestra o detectar alteraciones en la base de datos, que aunque se realizó de manera aleatoria, no se registró de forma prospectiva. Independientemente del valor clínico limítrofe obtenido, es importante el seguimiento de pacientes con antecedente de aborto, infecciones vaginales e IMC bajo al inicio del embarazo, pues de acuerdo con los resultados de nuestro estudio, tienen mayor riesgo de ruptura prematura de membranas pretérmino y parto prematuro, respectivamente.
CONCLUSIONES
El índice de masa corporal bajo, previo al embarazo, se relaciona con aumento discreto del riesgo de parto prematuro. De igual manera, el riesgo de ruptura prematura de membranas aumenta moderadamente en pacientes con antecedente de amenaza de aborto y ruptura prematura de membranas pretérmino.











 nueva página del texto (beta)
nueva página del texto (beta)



