ANTECEDENTES
Los eventos vasculares cerebrales son algunas de las principales causas de muerte en el mundo, con aumento en la incidencia durante el embarazo y el puerperio, en comparación con la población general. Los eventos vasculares cerebrales más frecuentes durante el embarazo y puerperio son los vasculares cerebrales isquémicos-hemorrágicos (0.03%), trombosis venosa cerebral (0.01%) y la encefalopatía hipertensiva (2.7%), también conocida como síndrome de encefalopatía posterior reversible y síndrome de vasoconstricción reversible cerebral.1
La trombosis venosa cerebral es más común en mujeres embarazadas o puérperas que en la población general.2 Esta tendencia puede deberse a alguna trombofilia o, en su ausencia, a los cambios fisiológicos que suceden durante el embarazo o como consecuencia de un parto vaginal o por interrupción abdominal. Siempre es importante considerar la causa de la trombosis venosa cerebral en pacientes preeclámpsicas con cefalea o presentación atípica, porque la preeclampsia puede ocultar o demorar el diagnóstico oportuno de trombosis venosa cerebral. La comunicación de este caso tiene como propósito revisar y proponer el tratamiento de pacientes con trombosis venosa cerebral durante el puerperio, de acuerdo con lo señalado en la bibliografía más reciente.
CASO CLÍNICO
Paciente de 30 años de edad, con antecedentes de dos embarazos y dos cesáreas y disautonomía de dos años de evolución. Acudió al servicio de urgencias debido a la elevación de las cifras de presión arterial, cefalea intensa, visión borrosa, diplopía y edema de miembros inferiores. La paciente había tenido un embarazo gemelar de evolución normal que, a las 36 semanas sobrevino la ruptura prematura de membranas pretérmino e inicio de trabajo de parto; por eso se decidió la interrupción abdominal, sin complicaciones, siete días previos a su ingreso. Refirió que en el tercer día del puerperio advirtió aumento del edema de los miembros inferiores; se le indicó una dosis de 10 mg de furosemida, cada 24 horas, por vía oral, con esto consiguió una mejoría clínica parcial. Al siguiente día se agregó cefalea intensa, de predominio occipital, que se acompañó de visión borrosa y diplopía. La automedición de la tensión arterial reportó 170-110 mmHg. A su ingreso al hospital tuvo 180-100 mmHg en ambos brazos, con persistencia a los 15 minutos luego de la primera toma.
El tratamiento de la emergencia hipertensiva se inició con hidratación endovenosa, por doble vía periférica, cuantificación de la orina por sonda vesical, esquema de Zuspan modificado (Cuadro 1) de sulfato de magnesio13 (dosis de impregnación con 4 g en 30 minutos y 1 g por hora, como dosis de mantenimiento) y 10 mg de nifedipino por vía oral, como dosis única. A los 20 minutos posteriores a la toma de los medicamentos la tensión arterial se encontró en 130-85 mmHg.
Cuadro 1 Esquemas de sulfato de magnesio en preeclampsia
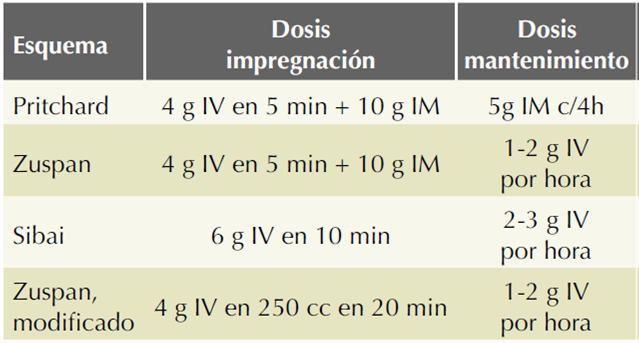
Fuente: Tukur J. The use of magnesium sulphate for the treatment of severe pre-eclampsia and eclampsia. Annals of African Medicine 2009;8(2):76-80. Sibai B. Diagnosis, prevention, and management of Eclampsia. American College of Obstetricians and Gynecologists 2005;105(2):402-10.
Como consecuencia del antecedente de disautonomía se solicitó una interconsulta con el cardiólogo; el electrocardiograma no reportó datos patológicos. Al esquema de tratamiento se agregó metoprolol a dosis de 95 mg cada 24 horas. A su ingreso la paciente tuvo: creatinina de 1.33 mg/dL (0.6-1.60 mg/dL, mayor de 1.1 mg/dL, según el American College of Obstetricians and Gynecologists),13 ácido úrico de 13.8 mg/dL (2.6-6 mg/dL), hipoalbuminemia de 3.1 g/dL (3.5-5.0 g/dL), deshidrogenasa láctica de 301 U/L (125-243 U/L). No tuvo trombocitopenia, elevación de transaminasas, proteinuria, ni aumento de bilirrubina indirecta en los estudios al ingreso. Sin embargo, sí se reportó proteinuria positiva por medio de una tira reactiva, al igual que proteinuria de 354 mg en la recolección de orina de 24 h (según el ACOG la proteinuria se considera a partir de más de 300 mg).13
Por los datos clínicos y bioquímicos la paciente se ingresó con el diagnóstico inicial de puerperio complicado por preeclampsia, con datos de severidad.
El sulfato de magnesio se suspendió a las 24 horas posteriores a su inicio y se continuó con 95 mg de metoprolol, por vía oral, cada 24 h y nifedipino cuando la tensión rebasó los 150-90 mmHg. Durante su evolución hospitalaria la paciente permaneció con cifras tensionales normales, con tratamiento farmacológico; sin embargo, persistieron la cefalea, la visión borrosa y la diplopía. Se agregó 1 g de paracetamol en caso de cefalea, que se administró en múltiples ocasiones (2 a 3 g cada 24 horas).
La paciente describió la cefalea con predominio occipital, sin irradiaciones, de carácter opresivo, sin ceder a pesar de que las cifras tensionales permanecían en límites normales (menos de 140-90 mmHg), el tratamiento farmacológico y la ausencia de aparentes factores desencadenantes; por su persistencia y por los síntomas visuales, se solicitó una interconsulta con el neurólogo.
En la exploración neurológica se reportó ligero aumento de los reflejos osteotendinosos, con fondo de ojo sin hallazgos anormales, ni datos de focalización neurológica; el resto se reportó sin datos patológicos.
La resonancia magnética, en venorresonancia, mostró: trombosis en el primer tercio del seno lateral transverso izquierdo (Figura 1). Se indicó tratamiento anticoagulante con enoxaparina, a dosis terapéuticas y 2 mg/día de acenocumarol por vía oral. Dos días después del inicio de los anticoagulantes los controles bioquímicos mostraron: prolongación del International Normalized Ratio (INR) (1.66, 0.8-1.2) y TP (20.7, 11.1-16). La paciente permaneció estable en las cifras tensionales y la cefalea fue disminuyendo gradualmente, hasta encontrarse asintomática. Se dio de alta por mejoría y con un puntaje en la escala de Rankin modificada2 de 0 (Cuadro 2). El quinto día de estancia intrahospitalaria, décimo tercero del puerperio, recibió nifedipino de liberación prolongada a la dosis de 60 mg/día, 100 mg/día de metoprolol y 2 mg/día de acenocumarol por vía oral.
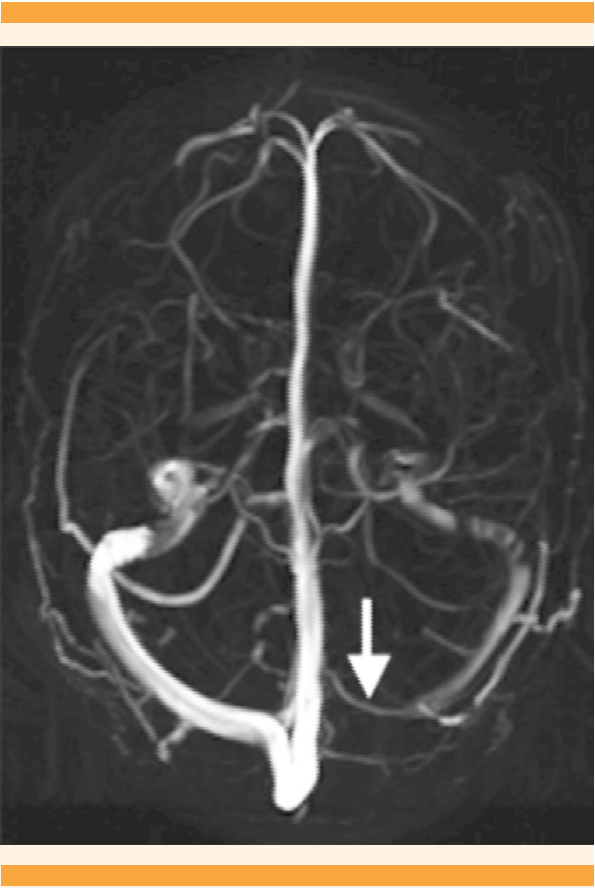
Figura 1 Resonancia magnética en secuencia cefálica, en plano axial, que muestra la ausencia de flujo sanguíneo en el seno transverso lateral izquierdo (flecha) ocasionado por el tromboembolismo venoso.
Cuadro 2 Escala modificada de Rankin, con pronóstico materno después de un evento de trombosis venosa cerebral

* Cantu-Brito C, Arauz A, Aburto Y, et al. Cerebrovascular complications during pregnancy and postpartum: Clinical and prognosis observations in 240 Hispanic women. Eur J Neurol 2011;18:819-25.
La paciente permaneció en automonitoreo diario de la tensión arterial y valoración en la consulta externa cada semana, durante seis semanas. El nifedipino se retiró a las cuatro semanas y se conservó el metoprolol a la dosis de 100 mg/día, por el antecedente de disautonomía. También, cada semana se le tomó un electrocardiograma de 12 derivaciones durante 4 semanas. La paciente no tuvo elevación de las cifras tensionales, ni alteraciones en sus electrocardiogramas durante su seguimiento extrahospitalario, por eso se le dio de alta del servicio de Cardiología a las seis semanas de su egreso hospitalario.
Por lo que hace al aspecto neurológico, se le dio seguimiento en consulta, con valoración de su INR cada 15 días. El INR permaneció en 2.5, con tratamiento con acenocumarina ajustado a esa meta. La venorresonancia a su egreso no reportó recanalización del seno venoso. Se indicó mantener el tratamiento con acenocumarina durante 3 a 6 meses, con meta terapéutica de mantener un INR mayor de 2.5, con el propósito de valorar la recanalización del seno venoso afectado mediante venorresonancia, que se repitió a los 3 y 6 meses del evento inicial.
En el servicio de Ginecología se le dio seguimiento en la consulta externa, al igual que en la de Cardiología y Neurología.
La trombosis venosa cerebral ocurre al formarse un coágulo en cualquiera de las venas cerebrales o senos durales. Es infrecuente pues su incidencia es de 3-4 casos en un millón de la población general; la incidencia aumenta a 1: 25,000 en asociación con el embarazo.1 Incluso 65% de los casos de trombosis venosa cerebral se diagnostican durante el embarazo o el puerperio1 y es, quizá, la enfermedad cerebrovascular con mayor vínculo con el embarazo en mujeres hispanas.2 La frecuencia es tan variable como de 3 a 65%, según lo reportado en diferentes estudios poblacionales.2 En una serie de mujeres hispanas, reportada por Cantú-Brito y colaboradores, se informó que dos tercios de los casos de trombosis venosa cerebral asociados con el embarazo se registran durante el posparto, la mayoría en el transcurso de la segunda y tercera semanas del puerperio. En esa misma serie se reportó una incidencia bimodal, con incidencia aumentada en el primer trimestre y en el puerperio mediato-tardío. De igual manera, se encontró que hay mayor incidencia en pacientes con dos o más embarazos, como en el caso aquí comunicado. En pacientes embarazadas, la trombosis venosa cerebral es una causa de interrupción de la gestación, sobre todo cuando se asocia con preeclampsia-eclampsia.2
DISCUSIÓN
Factores de riesgo y relación con preeclampsia
Durante el embarazo, los cambios en el flujo venoso inducidos hormonalmente, la obstrucción mecánica por el útero,4 el incremento de los procoagulantes, como el fibrinógeno, factores XII, VIII, X, von Willebrand, la adhesión plaquetaria, el plasminógeno activador inhibidor-1 (con disminución de fibrinólisis) y 2, aumentan el riesgo de trombosis venosa cerebral. (Cuadros 3 y 4) De igual manera, disminuye la acción anticoagulante de la proteína S libre3 y aumenta la resistencia a la proteína-C activada.5 En el trascurso del puerperio, el estado máximo de hipercoagulabilidad4 se considera el periodo con mayor riesgo de un episodio de tromboembolismo.6 La infección, deshidratación por pérdidas sanguíneas durante el parto y la postración prolongada también son causas que pueden predisponer a una trombosis venosa cerebral. Si bien la preeclampsia-eclampsia coexistente puede aumentar las afecciones cerebrovasculares, como la isquemia y la hemorragia intracerebral, se relaciona en menor grado con trombosis venosa cerebral.2 Ésta se relaciona con interrupción de la barrera hematoencefálica, edema vasogénico y áreas focales de alteración del drenaje venoso.7 Está reportado que, en algunos casos, la etiología de la trombosis venosa cerebral puede relacionarse con la punción lumbar o la pérdida de líquido cefalorraquídeo. Los factores de riesgo identificados en el caso que se comunica fueron: periodo de puerperio e interrupción por cesárea con punción lumbar para anestesia regional, postración prolongada, preeclampsia severa, dos embarazos e interrupción por cesárea.
Manifestación clínica y diagnóstico
El diagnóstico de trombosis venosa cerebral es todo un reto clínico, por sus síntomas y signos inespecíficos o atribuibles a otros padecimientos. Los síntomas de la trombosis venosa cerebral aislada se relacionan con hipertensión venosa e infarto, mientras que en la trombosis de senos venosos pueden aumentar la presión intracraneal. Los síntomas de la trombosis venosa cerebral incluyen: cefalea, náusea, emesis, disminución del estado de alerta, alteraciones neurológicas y crisis epileptiformes. De los mencionados, la cefalea tiende a ser el síntoma más frecuente, con inicio subagudo, unilateral y limitado al área frontal u occipital. El efecto antinociceptivo gestacional, mediado por el aumento de estrógenos y progesterona, que persiste hasta 48 horas posparto puede, de igual manera, entorpecer el diagnóstico temprano de trombosis venosa cerebral.5
Los signos de la trombosis venosa cerebral incluyen a las focalizaciones, en específico, las relacionadas con hemiparesias motoras.7 En el caso de la paciente de este reporte, el diagnóstico de trombosis venosa cerebral se estableció antes del déficit motor o alguna focalización neurológica, porque éste tiende a ser el curso natural de la trombosis venosa cerebral. Sin embargo, la similitud en la cefalea ocasionada por preeclampsia pudo haber retrasado la consideración de trombosis venosa cerebral, como diagnóstico diferencial de la cefalea persistente.
La venorresonancia magnética es el estudio más sensible para detectar la trombosis venosa cerebral en casos agudos, subagudos y crónicos. Este estudio está indicado en casos de cefalea durante el puerperio, acompañados de alteración del estado de alerta, déficit focal, síntomas característicos (naúsea, emesis, alteraciones visuales), padecimientos preexistentes (preeclampsia-eclampsia, trombofilia, inmunosupresión) e inicio agudo de cefalea.7 La resonancia magnética tiene mayor resolución que un estudio tomográfico simple o contrastado. Además, permite relacionar las características de la señal con el tiempo transcurrido desde su inicio, de tal manera que en una secuencia de T1 se aprecia una trombosis venosa cerebral isodensa en agudo, en la fase subaguda la señal se vuelve hiperintensa.3 En una paciente embarazada, o en periodo de lactancia, se recomienda la venorresonancia magnética, que carece de contraste.3
En el caso de nuestra paciente, el diagnóstico de preeclampsia con datos de severidad se había establecido antes de evidenciar la proteinuria de la recolección de 24 h porque, según los criterios del ACOG, las cifras tensionales (sistólica mayor a 160 mmHg) y los datos de vasoespasmo de inicio, se consideraron para el diagnóstico e inicio oportuno del tratamiento antihipertensivo. Si bien la presión arterial diastólica no se elevó más allá de 110 mmHg, la presión arterial sistólica si alcanzó valores superiores a 160 mmHg, que son un dato de severidad de preeclampsia y, además, es el predictor de mayor importancia, al igual que para lesión e infarto cerebral,8 que pueden corroborarse.
Tratamiento
El tratamiento de pacientes con trombosis venosa cerebral consta de medidas generales y prescripción de medicamentos. Como medidas generales, se considera la posición de la cabecera a 40 grados y oxigenación adecuada (dependerá del estado de conciencia y afectación de la vía aérea).9
El tratamiento anticoagulante, en casos de trombosis venosa cerebral en el embarazo y puerperio, es seguro y se asocia con reducción potencial del riesgo de muerte o dependencia.3 La indicación de estos se basa en la reversión del proceso trombótico y como prevención de complicaciones tromboembólicas agregadas en otros sitios anatómicos. Los anticoagulantes no tienen efecto trombolítico, por lo que su indicación se limita a prevenir el crecimiento del trombo. Los anticoagulantes durante el embarazo y el puerperio incluyen: heparinas no fraccionadas, heparinas de bajo peso molecular (HBPM) y warfarina. Los anticoagulantes preferidos para prescripción durante el embarazo son los compuestos de heparina porque no cruzan la barrera hemato-placentaria.10 De estos, las heparinas de bajo peso molecular se consideran mejores que las heparinas no fraccionadas, porque se les vincula con menos episodios de hemorragia, respuesta terapéutica más predecible, menor riesgo de trombocitopenia, mayor vida media y menor pérdida de densidad ósea.10 Se recomienda la prescripción de algún compuesto de heparina (por lo general, una heparina de bajo peso molecular porque no requiere ajuste de dosis-respuesta) y continuar con un anticoagulante oral. La enoxaparina, un tipo de heparina de bajo peso molecular, es un profiláctico que se indica a una dosis de 40 mg/día, por vía subcutánea. En dosis terapéuticas, 1 mg/kg cada 8 horas. Sin embargo, la dosis profiláctica debe ajustarse al peso de la paciente. (Cuadro 5) Los anticoagulantes orales, los antagonistas de la vitamina K, como la acenocumarina, aunque están contraindicados durante el embarazo, pueden prescribirse en el puerperio por al menos seis semanas y suspenderlos a los tres meses posparto, aunque el tratamiento puede mantenerse hasta por seis meses. Para el monitoreo de la acenocumarina, el INR debe mantenerse entre 2.0-3.0.11
Cuadro 5 Dosis profilácticas de enoxaparina durante el embarazo y puerperio
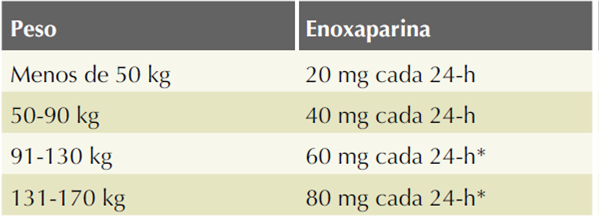
Puede administrarse en dos dosis.
Fuente: Royal College of Obstetricians and Gynaecologists. Reducing the Riskof of Venous Thromboembolism During Pregnancy and the Puerperium: Acute Management. Green-top Guideline No. 37a. London: RCOG; 2015.9
En el caso de la paciente aquí descrito, la dosis indicada como anticoagulante fue significativamente menor a la sugerida en la bibliografía; sin embargo, los controles bioquímicos demostraron prolongación del tiempo de protrombina e INR, alcanzándose metas terapéuticas con menor dosis.
A pesar de que las crisis convulsivas se relacionan en 35-45% a los casos de trombosis venosa cerebral, no están indicados los anticomiciales como profilácticos.9
Para la anticoncepción, los dispositivos intrauterinos son seguros, incluidos los que contienen progestina como el DIU-levonorgestrel. También se recomiendan anticonceptivos orales, sin estrógenos, los implantes e inyectables y los métodos de barrera.10,12
La tasa de mortalidad por trombosis venosa cerebral global es de 2-10%; sin embargo, se considera menor en pacientes embarazadas y en el puerperio.
Si bien no se ha establecido un protocolo de seguimiento en los casos de trombosis venosa cerebral y embarazo-puerperio; en el caso aquí reportado se integró un equipo multidisciplinario que incluyó al neurólogo, quien dio el seguimiento anticoagulante y la vigilancia por resonancia magnética de la recanalización del seno afectado. El cardiólogo, por su parte, efectuó el seguimiento antihipertensivo, la valoración electrocardiográfica y de la disautonomía preexistente. Los ginecólogos reclasificaron el estado hipertensivo y llevaron el control puerperal de la paciente.
CONCLUSIONES
A pesar del riesgo elevado de trombosis venosa cerebral que implica el estado gestacional o puerperal, pocos datos pueden predecir su aparición durante estos periodos, por lo que se dificulta su prevención. Sin embargo, los autores estamos convencidos que podría disminuirse el riesgo con un adecuado control prenatal, con vigilancia de datos de alarma durante la evolución del embarazo como, por ejemplo, el adecuado incremento ponderal,9 evitar la obesidad, medición de la tensión arterial en cada consulta, con especial cuidado de la tensión arterial sistólica.8 Cuando se tiene acceso al ultrasonido Doppler y al personal capacitado, la determinación de riesgos en el primer trimestre (Doppler de arterias uterinas, factores angiogénicos), la elección adecuada de la vía del nacimiento, según las condiciones obstétricas, y los cuidados de las complicaciones de la analgesia obstétrica por punción lumbar; en el puerperio evitar el reposo prolongado, y medidas de higiene venosa como tromboprofilaxis.
De igual manera, el diagnóstico de sospecha de la trombosis venosa cerebral, acompañado de una atención multidisciplinaria oportuna y coordinada, permitirán un desenlace sin complicaciones lamentables.
En las pacientes embarazadas, o en el puerperio, con cefalea persistente, debe considerarse el diagnóstico diferencial de trombosis venosa cerebral, en especial en quienes reúnan factores de riesgo como preeclampsia-eclampsia. No hay estudios de laboratorio que orienten, en definitiva, a una trombosis venosa o a un síndrome cerebrovascular, por ello es imperativa la decisión de un estudio de imagen pertinente para el diagnóstico y tratamiento oportuno de cualquiera de estas enfermedades. En el caso de esta paciente, el tratamiento exitoso de la preeclampsia severa pudo aislar la cefalea como síntoma persistente y esto llevó al diagnóstico oportuno y tratamiento eficaz de la trombosis venosa cerebral, que evitó las complicaciones que habrían prolongado la estancia intrahospitalaria, incrementado los costos y entorpecido el tiempo de recuperación.











 nueva página del texto (beta)
nueva página del texto (beta)




