ANTECEDENTES
En las últimas décadas se han incrementado los casos de placenta previa, acretismo placentario y embarazo en cicatriz de cesárea previa. La importancia de la cesárea previa en la génesis de estos problemas de placentación1,2,3 ha despertado interés en la detección de defectos en el cierre de la histerorrafia, también llamados istmoceles. Gracias a la utilidad del ultrasonido transvaginal y la histeroscopia3,4 se ha demostrado que un número importante de mujeres con antecedente de cesárea resultan con algún defecto en el cierre de la histerorrafia. Estos defectos suceden en 20 a 86%5 de las pacientes con cesárea previa. En un artículo publicado en 20146 se reportó que 62.4% de las pacientes con cesárea previa tuvieron defectos en el cierre de la histerorrafia, y 12% de ellas dehiscencia total de la histerorrafia.
Los defectos en el cierre de la histerorrafia también se han relacionado con sangrado uterino anormal, polimenorrea, dispareunia, dismenorrea, y dolor pélvico crónico.7 En pacientes con un defecto en el cierre de la histerorrafia Wang8 encontró que 63.8% tuvieron sangrado uterino anormal, 53.1% dismenorrea, 39.6% dolor pélvico crónico, y 8.3% dispareunia. Gubbini9 relaciona todo lo anterior con esterilidad secundaria.
Si se considera la gran cantidad de cesáreas que hoy en día se practican, también lo es la frecuencia de defectos en el cierre de la histerorrafia y de los síntomas relacionados con esos defectos; es de esperar que las pacientes con cesárea previa tengan síntomas de sangrado y dolor. Sin duda que la cantidad de pacientes que requieren cirugía por este motivo es aún mayor. Lo anterior hizo dudar que los síntomas de dolor y sangrado realmente fueran tan frecuentes e intensos. El objetivo de este estudio fue: determinar la incidencia, síntomas y analizar las conductas terapéuticas en pacientes con defectos en el cierre de la histerorrafia.
MATERIALES Y MÉTODOS
Estudio observacional, prospectivo y comparativo efectuado en pacientes atendidas entre el 1 de enero de 2013 y el 31 de diciembre de 2015 en la Clínica de Colposcopia del Centro Estatal de Oncología, dependiente de la Secretaría de Salud, que recibe pacientes provenientes de todo el estado de Sonora.
Criterios de inclusión: pacientes con citología anormal y antecedente de cesárea, a quienes se practicaron: colposcopia, endocervicocolposcopia10 e histeroscopia.6 La endocervicocolposcopia consiste en el uso de un histeroscopio para observar el endocérvix, como complemento a la exploración colposcópica, con ácido acético al 3% como medio de contraste para detectar lesiones en el canal endocervical.
A la historia clínica tradicional se le agregaron los siguientes datos: a) primera cesárea programada o efectuada durante el trabajo de parto; b) síntomas dolorosos y menstruales y sus características; c) en caso de haber síntomas si estos producían la sensación de enfermedad o la necesidad de estudio y tratamiento (relevancia); d) se interrogó intencionadamente para saber si la paciente tenía o no deseos de un embarazo futuro.
Criterios de exclusión: problemas técnicos que impidieron la observación del canal endocervical o la histeroscopia, pacientes postmenopáusicas, y las que tuvieran diagnóstico colposcópico de cáncer invasor.
Para fines de estudio las pacientes se dividieron en dos grupos: Grupo A: con defectos en el cierre de la histerorrafia y Grupo B: sin defectos en el cierre de la histerorrafia. Se efectuó un estudio estadístico comparativo.
Para valorar y comparar los síntomas de sangrado y dolor y su relación con los defectos en el cierre de la histerorrafia, en la segunda parte del estudio se eliminaron las pacientes con afecciones orgánicas diagnosticadas (miomas, pólipos, etc.) o con factores que pudieran modificar la menstruación, como los hormonales y los dispositivos intrauterinos. Después de esta filtración se dividieron nuevamente en Grupo A y Grupo B y se efectuó el análisis estadístico comparativo, con prueba de desviación estándar para dos muestras, con el sistema Power Analysis.
RESULTADOS
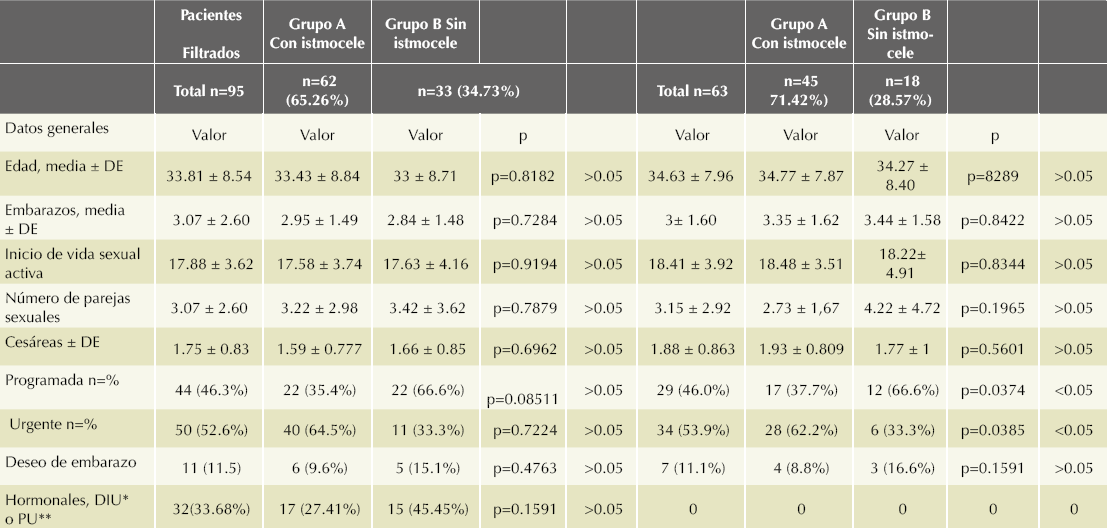
Se encontraron 120 pacientes con antecedente de cesárea, operación practicada en distintos centros hospitalarios. De estas pacientes, se excluyeron 25 y quedaron 95 casos. En el grupo A (con defectos en el cierre de la histerorrafia) quedaron 62 (65%) pacientes y en el grupo B, 33 (35%) pacientes sin defectos en el cierre de la histerorrafia. (Figura 1 y Cuadros 1 y 2) De los 62 casos con defectos en el cierre de la histerorrafia, 30 (49%) fueron defectos en el cierre de la histerorrafia tipo cúpula, 20 (32%) tipo divertículo y 12 (19%) dehiscencia (según la clasificación utilizada en el estudio previo).6
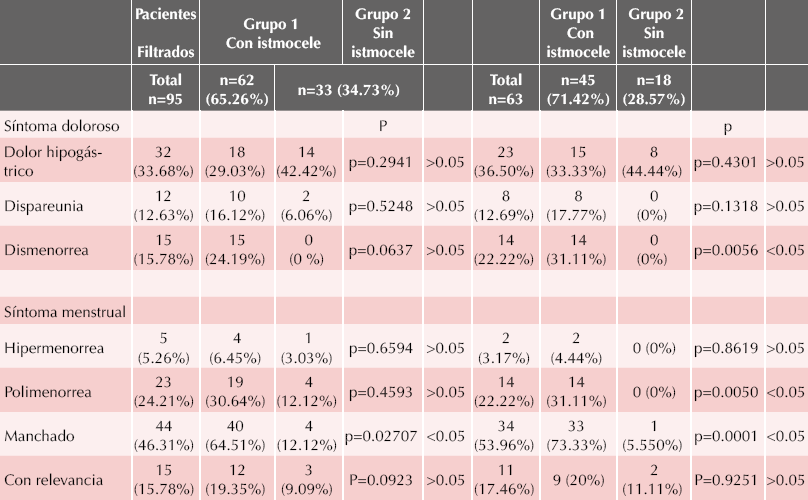
Los datos generales (Cuadro 1) no mostraron diferencia estadística significativa entre los dos grupos. El cuadro de síntomas (Cuadro 2) muestra que solo el manchado intermenstrual tuvo una diferencia estadística significativa, con 64.5% de las pacientes con defectos en el cierre de la histerorrafia (p = 02707; < 0.05).
Después de eliminar los casos con factores que pudieran modificar los síntomas, quedaron 63 pacientes. De éstas, 45 (71%) tuvieron defectos en el cierre de la histerorrafia y 18 (29%) carecían de ellos (Cuadros 1 y 2). Al comparar estos dos grupos, en los datos generales (Cuadro 1) se encontró una diferencia estadística significativa en el antecedente de cesárea de urgencia, con 62.2% de las pacientes (p = 0.0385; < 0.05) con defectos en el cierre de la histerorrafia; en la cesárea programada 66.6% (p = 0.0374; < 0.05) de pacientes sin defectos en el cierre de la histerorrafia, lo que demuestra lo referido por otros autores:22 la cesárea programada sin modificaciones de borramiento y dilatación tiene menos riesgo de defectos en el cierre de la histerorrafia.
Después de filtrar a las pacientes se encontró una diferencia estadística significativa en quienes tuvieron defectos en el cierre de la histerorrafia y síntomas (Cuadro 2) con manchado en 73.3% (p = 0.0001; < 0.05), polimenorrea en 31.1% (p = 0.0050; < 0.05) y dismenorrea en 31.1% (p = 0.0056; < 0.05). Lo más importante es que ante estos síntomas tan frecuentes solo 9 pacientes (20%) los refirieron como relevantes (Cuadro 2).
Se encontraron defectos en el cierre de la histerorrafia con tejido endometrial o fibroso que cubría el techo o las paredes (Figura 2A y F), y otros defectos en el cierre de la histerorrafia con tejido de aspecto granular, con vascularidad aumentada y sangrado capilar y vascular (Figura 2D). Estos hallazgos reportan defectos en el cierre de la histerorrafia "productores de sangrado" que Morris24 sospechó su existencia con base en sus hallazgos histopatológicos, pero que hasta entonces no había sido demostrada en imagen, y hasta lo que se sabe, no se encuentra referida en la bibliografía. Su coexistencia es importante porque se relacionan con los casos más sintomáticos. La mayor parte de los defectos en el cierre de la histerorrafia no son productores de sangrado sino "defectos o istmoceles colectores", que son los que actúan como reservorio de sangrado menstrual, y son menos sintomáticos.3,12 Los defectos en el cierre de la histerorrafia, productores de sangrado, se encontraron en 8 de las 9 pacientes que refirieron que los síntomas sí fueron relevantes y tuvieron dos o más de los síntomas encontrados relacionados con los defectos en el cierre de la histerorrafia, y en ellos se encontraron los únicos dos casos de esterilidad secundaria.
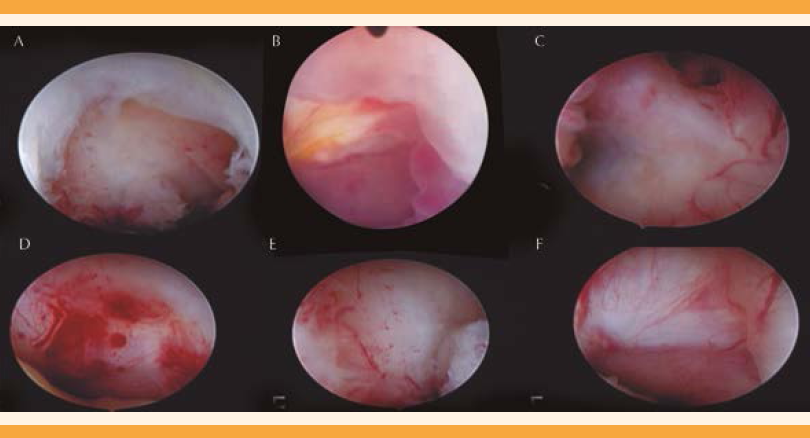
Figura 2 A) Defectos en el cierre de la histerorrafia con epitelio endometrial. B) Defecto con dehiscencia total. C) Defectos en el cierre de la histerorrafia con fibrosis y cavernas. D) Defectos en el cierre de la histerorrafia productores de sangrado. E) Defectos en el cierre de la histerorrafia con sangrado capilar. F) Defectos en el cierre de la histerorrafia con techo fibroso y dehiscencia.
DISCUSIÓN
Se confirma la elevada prevalencia de defectos en el cierre de la histerorrafia (65.2%), porcentaje semejante al reportado en 2014.6 Se encontró dehiscencia total en 19.3% de las pacientes y en la investigación previa en 12%. Este incremento se justifica porque el actual es un estudio prospectivo, con una exploración más cuidadosa e intencionada.
Los síntomas de dolor y sangrado relacionados con defectos en el cierre de la histerorrafia se limitaron al manchado intermenstrual, polimenorrea y dismenorrea. El dolor hipogástrico, que es un síntoma muy poco específico en la paciente ginecológica, se encontró más frecuentemente en las pacientes sin defectos en el cierre de la histerorrafia (44.4%), aunque sin diferencia estadística significativa. Las diferencias con el estudio de Wang,8 seguramente, se deben a que el ensayo se efectuó en pacientes de una clínica de colposcopia, a donde acuden pacientes con síntomas o malestares ginecológicos, como cualquier servicio de Ginecología. Con esto se elimina cualquier factor de desviación estadística.
El síntoma más frecuente fue el manchado intermenstrual en 73.3% de los casos, indicio que no siempre tiene repercusión en las actividades de la vida diaria de las pacientes, quizá por ello solo 20% de ellas lo refirieron como un síntoma relevante.
En los casos sintomáticos relevantes se encontraron defectos en el cierre de la histerorrafia productores de sangrado (Figura 1) con epitelio de granulación, capilares y vasos sangrantes, que con frecuencia se acompañan de polimenorrea y dismenorrea, síntomas relacionados con defectos en el cierre de la histerorrafia.
Se cree que los síntomas son secundarios a la acumulación de sangrado menstrual en el saco del defecto 3,12,23 y, como técnica quirúrgica para su resolución, se promueve la remodelación del istmocele por resectoscopia, técnica basada en la eliminación de los anillos externos e internos del defecto.11 Pocos hacen fulguración o ablación del techo y las paredes de la saculación, como lo menciona Ya-Ling Feng.13 En caso de algún defecto en el cierre de la histerorrafia que sangra (Figura 2 D y E), para eliminar los capilares y vasos productores de sangrado, se requiere la fulguración o ablación del techo. En miometrios residuales, menores de 2 a 3 mm,15,17 no puede utilizarse este método, por el riesgo del daño térmico a la vejiga. Osser encontró, en 25% de sus pacientes con istmocele, un miometrio residual igual o menor a 2.5 mm.16
Para poder corregir los defectos en el cierre de la histerorrafia deben conocerse y tomarse en cuenta otras técnicas quirúrgicas; existen de fácil ejecución, por vía vaginal20,21 o laparoscópica,3,14 en estos casos deben aplicarse métodos ya descritos, sencillos de practicar.
Ante la elevada frecuencia de esta alteración anatómica, cuya importancia se incrementa como consecuencia de los excesos terapéuticos (cesáreas innecesarias), que desde el punto de vista ginecológico frecuentemente origina síntomas (73.3%), aunque de poca relevancia (20%), mientras que desde la perspectiva obstétrica origina problemas de placentación excepcionales (placenta previa, acretismo placentario, embarazo cervical y en cicatriz de cesárea previa) pero de gran relevancia (sangrado obstétrico, morbilidad y mortalidad materna). Por todo lo anterior debe difundirse su existencia e insistir que ésta no depende de la técnica o habilidad quirúrgica del cirujano,18,19 para que la decisión de cesárea sea más razonada.
CONCLUSIONES
Ante un padecimiento tan frecuente es necesario normar la conducta terapéutica. Algunos aspectos importantes son:
a. Tratar solo a las pacientes sintomáticas, y de éstas las que tienen síntomas relevantes.
b. Eliminar la técnica con remodelación histeroscópica, sin fulguración o ablación.
c. En casos de miometrio menor de 3 mm no recurrir a la remodelación histeroscópica.
d. Integrar al tratamiento los métodos de reparación por vía vaginal y laparoscópica.
e. En pacientes que deseen embarazarse, o con esterilidad secundaria, y quienes tienen miometrio menor de 3 mm recurrir a métodos de reparación por vía vaginal o laparoscópica
Este padecimiento debe incluirse entre las causas iatrogénicas de la clasificación actual de la hemorragia uterina anormal, PALM-COEINA de la FIGO y ACOG, y debe agregarse y reconocerse como factor cervical de esterilidad secundaria.











 nueva página del texto (beta)
nueva página del texto (beta)