Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista mexicana de cardiología
Print version ISSN 0188-2198
Rev. Mex. Cardiol vol.25 n.2 México Apr./Jun. 2014
Trabajo de revisión
Miocardiopatía del atleta
Athlete's cardiomyopathy
Enrique Asensio,* Margarita Álvarez,** Susano Lara,*** Jorge Álvarez de la Cadena,**** Humberto Rodríguez,***** Humberto Castro,*** Juan Manuel Fraga,* José Benito Álvarez******
* División de Medicina Interna. Hospital Médica TEC 100, Querétaro, Querétaro, México.
** Servicio de Cardiología. Hospital Ángeles, Tijuana, Baja California Norte, México.
*** Laboratorio de Electrofisiología Clínica. Servicio de Cardiología. Hospital de Alta Especialidad IMSS T1 León, Guanajuato, México.
**** Instituto de Corazón de Querétaro, Querétaro, México.
***** Sociedad Cardiovascular y del Metabolismo, Aguascalientes, Aguascalientes, México.
****** Laboratorio de Electrofisiología Clínica. Hospital Español de México.
Dirección para correspondencia:
Dr. Enrique Asensio Lafuente
Cardiología, Electrofisiología clínica,
Prol. Priv. Ignacio Zaragoza 16-H, Torre II, Cons. 607,
Hospital Médica TEC 100, 76030,
Querétaro, Querétaro, México.
Tel/fax: 0152 442 2428031
E-mail: easensiol@gmail.com
RESUMEN
La práctica de los deportes de alto nivel es cada vez más común. En el presente trabajo se revisa una serie de conceptos sobre la muerte súbita en atletas y cómo se puede incluir el concepto de "miocardiopatía del atleta" en el conocimiento disponible hasta la fecha. La prevalencia de muerte súbita en atletas es mayor que en la población general (1.5:100,000 contra 0.2:100,000 respectivamente). Esta diferencia puede ser secundaria a ciertos cambios miocárdicos derivados del ejercicio de resistencia. Consistentemente se han estado describiendo cambios anatómicos y funcionales de predominio ventricular derecho que semejan a una displasia arritmogénica, lo que da lugar a la hipótesis de que el ejercicio de resistencia de alto nivel puede inducir una forma de miocardiopatía que explica un cierto número de casos de muerte súbita en atletas. Los profesionales de la salud deben conocer esta posibilidad de riesgo en atletas entrenados, al tiempo que deben estimular la realización de ejercicio moderado regular como una práctica saludable en la población general.
Palabras clave: Deporte, cardiomiopatía del atleta, corazón del atleta, arritmias, muerte súbita.
ABSTRACT
High performance sports practice is more common every day. In the present work we evaluate several concepts regarding sudden death among athletes and the recently described "Athlete's cardiomyopathy". The prevalence of sudden death among athletes is higher than among the general population (1.5:100,000 versus 0.2:100,000 respectively). This difference can be related to myocardial changes derived from endurance exercise. There are consistent descriptions of anatomical and functional changes, more specific to the right ventricle that simulate an arrhythmogenic right ventricular dysplasia/cardiomyopathy. This can originate the hypothesis that such a cardiomyopathy can explain a certain number of sudden deaths among athletes. As healthcare professionals we have to be aware of this possibility among trained athletes, although we must continue to encourage moderate physical activity as a healthy behaviour among the general population.
Key words: Sports, athlete's cardiomyopathy, athlete's heart, arrhythmias, sudden death.
INTRODUCCIÓN
Desde hace tiempo se ha enfatizado la importancia de realizar actividad física de intensidad moderada, porque ello significa beneficios importantes en la salud general.1,2 Tal vez por esta razón, entre otras, los atletas suelen ser considerados como el paradigma de lo saludable en nuestro actual modelo de sociedad.
Pese a esto, existen observaciones desde mediados del siglo pasado, en las que se reportaba que la longevidad de los deportistas competitivos en una universidad era menor que la de aquellos que hacían un ejercicio regular pero menos intenso.3 En un estudio más reciente, se han registrado mayores incidencias de fibrilación auricular en sujetos que practicaron algún deporte a un alto nivel que en sujetos de edad y género equivalentes, pero sedentarios.4 Aparentemente, no sólo hay un incremento en la incidencia de arritmias supraventriculares, sino que los sujetos que realizan deporte a un alto nivel parecen tener una mayor tasa de muerte súbita cardiaca (MSC) que otros deportistas o que personas sanas.5
DEFINICIONES: EPIDEMIOLOGÍA
La palabra atleta viene del griego "Athlon" que significa "competir por un premio".6,7 La mayor parte de los trabajos consideran que los sujetos que hacen más ejercicio del recomendado por las guías actuales8 podrían incluirse en esa definición que, por otro lado, es bastante amplia y no es capaz de acotar con precisión a un grupo específico de personas.
Para fines de la presente revisión, se incluyeron los artículos registrados en Medline, PubMed y Artemisa, que tuvieran entre sus palabras clave "atleta", "muerte súbita", "muerte súbita en el atleta", "miocardiopatía", "miocardiopatía del atleta", "arritmias", "ventrículo derecho", "fibrosis auricular", "fibrosis ventricular derecha", "cambios cardiacos funcionales asociados con el ejercicio" y "cambios cardiacos patológicos asociados con el ejercicio".
Para la presente revisión, como en trabajos previos,8-10 se define a la muerte súbita cardiaca (MSC) como aquella que ocurre antes de una hora después de que iniciaron los síntomas y que es atribuible a una cardiopatía estructural o, en el contexto de un corazón estructuralmente sano, a trastornos eléctricos primarios.
Se calcula que los deportistas tienen un riesgo de MSC que va desde 10:1,000,00012 hasta 1:9,000 atletas por año, con un riesgo relativo de mortalidad de 2.5 (IC95% 1.8-3.4, p < 0.001) asociado con el hecho de hacer ejercicio de alto nivel.11-18 Un estudio italiano encontró que deportistas escrutados con historia clínica y electrocardiograma tenían una tasa de mortalidad anual de 1.9:100,000 mientras que la población que no hace ejercicio, mostró una tasa de 0.79:100,000.17
Las causas de MSC en atletas son diversas. En los mayores de 35 años, la principal suele ser la cardiopatía isquémica, mientras que en los jóvenes son más comunes la miocardiopatía hipertrófica o la displasia arritmogénica del ventrículo derecho (DAVD), según el origen de la serie (respectivamente norteamericana o europea). El riesgo de eventos adversos durante el ejercicio en atletas con historia de enfermedad cardiovascular es elevado (OR: 32, IC 95% 7.4-143).19-24 Pese a la descripción de hallazgos anatomopatológicos en las series citadas, no existe una explicación satisfactoria para todos los casos, por ello, es necesario buscar otras opciones de diagnóstico y es en estos casos dónde la miocardiopatía del atleta podría tener un papel más relevante que el que se le ha atribuido hasta el momento.
MIOCARDIOPATÍA DEL ATLETA
El atleta tiene cambios anatómicos adaptativos al ejercicio, los cuales tienen una correlación con la fisiología del esfuerzo;25 se sale de los objetivos de la presente revisión abundar en ellos. El presente trabajo se centrará en la evidencia disponible sobre una entidad que se ha empezado a describir como "miocardiopatía del atleta".
Muchos de los casos de MSC en deportistas han sido atribuidos a miocardiopatías hipertróficas, DAVD, miocarditis subclínicas o enfermedades eléctricas primarias.26,27 Sin embargo, como se mencionaba más arriba, no todos los casos tienen una explicación satisfactoria.
La miocardiopatía del atleta comparte algunas características clínicas y electrocardiográficas con la DAVD, pero en el contexto de un corazón que en apariencia es estructuralmente sano. Por esta razón, los esfuerzos para definir mejor sus características se han dirigido al estudio de las cavidades derechas.
Los primeros informes sobre un incremento en la incidencia de fibrilación auricular (FA) en sujetos con historia de haber hecho deporte de alto rendimiento sugerían la hipótesis de la fibrosis miocárdica como sustrato arrítmico ya que no se encontraba una anomalía anatómica evidente in vivo.4 El mismo grupo informó después, en un modelo murino, un aumento en la cantidad de tejido fibroso en el miocardio de los sujetos entrenados, particularmente en la aurícula y ventrículo derechos.28 Los investigadores encontraron un incremento en la expresión de marcadores de fibrosis como fibronectina 1, factor de crecimiento de transformación β-1, metaloproteinasa 2, inhibidor tisular de metaloproteinasa 1 y procolágeno I y III después de 16 semanas de entrenamiento. Además, el grupo de sujetos entrenados mostró una mayor inducibilidad de taquicardia ventricular con estimulación eléctrica programada.28
Otros grupos de investigadores han observado anomalías proarrítmicas asociadas con el deporte de alto rendimiento. Por ejemplo, Heidbüchel encontró en 2003 que un grupo de atletas de resistencia (ciclistas) tenía una mayor frecuencia de cambios arritmogénicos del ventrículo derecho.29 Esos cambios incluían criterios diagnósticos de DAVD: el 80% de los sujetos tuvo arritmias ventriculares con morfología de bloqueo de rama izquierda y un 59% tuvo criterios electrocardiográficos de DAVD como ondas T negativas de V1 a V3, ondas épsilon en V1 y V2, postpotenciales y cambios morfológicos en la ventriculografía, biopsia o resonancia magnética que implicaban al ventrículo derecho más que al izquierdo. Un 30% más de estos deportistas en activo tenía criterios incompletos de DAVD (dilatación ventricular, depresión de la fracción de expulsión). Sólo un sujeto de esa serie tenía historia familiar de DAVD, por lo que sugirieron que las sobrecargas crónicas de volumen asociadas con anomalías genéticas no diagnosticadas podían explicar las lesiones miocárdicas, en vez de atribuir dichos cambios al ejercicio.
Posteriormente, el mismo grupo en un trabajo con controles, encontró que las arritmias ventriculares en atletas suelen originarse en un ventrículo derecho disfuncional, lo que sugiere que el ejercicio no solamente puede ser un disparador de las arritmias, sino que podría ser el inductor directo de los cambios arritmogénicos del VD.30 Otros informes, incluso algunos de 1990, han mostrado hallazgos similares y elevación de marcadores bioquímicos de lesión miocárdica (troponina, péptido natriurético) asociados con el ejercicio prolongado (por ejemplo, corredores de "ultramaratones").31-36 Una lesión miocárdica por incremento de presiones intracavitarias y dilatación transitoria de cavidades derechas durante el esfuerzo prolongado puede explicar la fibrosis ventricular sin una localización predominante. Oxborough, en un estudio de imagen más reciente, encontró dilatación de cavidades derechas y disminución de la fracción de expulsión ventricular derecha inmediatamente después de un ultramaratón en 16 sujetos.37
El grupo de La Gerche y Heidbüchel ha demostrado una mayor remodelación proporcional del ventrículo derecho comparado con el izquierdo en atletas, así como la presencia de cambios similares a la DAVD inducidos por el ejercicio de resistencia.38-40 Ellos observaron que los cambios agudos en los diámetros de las cavidades revertían después de una semana de la competencia, pero la resonancia magnética mostraba fibrosis miocárdica permanente, especialmente en el 13% de los sujetos que habían competido en deportes de resistencia por más tiempo. Estos hallazgos pueden explicar las elevaciones enzimáticas que serían secundarias al daño miocárdico provocado por las sobrecargas de presión y volumen ventriculares derechas durante el ejercicio.
Hay antecedentes desde 1954 de que las presiones pulmonares se elevan durante el ejercicio moderado.41 Trabajos posteriores corroboraron la elevación de presión sistólica pulmonar (PSAP) en los primeros minutos de ejercicio, la cual disminuía si se prolongaba el esfuerzo. Sin embargo, si se aumentaba la carga de ejercicio, había nuevos picos de hipertensión pulmonar. Se han encontrado cifras de presión sistólica pulmonar que llegan hasta 60-80 mmHg durante el esfuerzo en sujetos sanos. Estos hallazgos han sido reproducidos en diferentes grupos de pacientes y contextos clínicos además de en individuos sanos.42-46
Algunos autores sugieren que tal vez estos hallazgos sólo ponen de manifiesto una predisposición para el desarrollo de hipertensión arterial pulmonar, pero la controversia sigue.47-51 Aunado a esto, se han encontrado disminuciones en la viscosidad sanguínea durante el ejercicio en sujetos entrenados, lo que puede afectar la eficiencia del ventrículo derecho como bomba.52
El conjunto de cambios de presión, volumen, frecuencia cardiaca, influencia autonómica y hasta de la viscosidad sanguínea podría explicar el daño al miocardio ventricular derecho, de ahí la fibrosis. La fibrosis es un sustrato conocido de arritmias por la posibilidad de generar vías de conducción diferenciada (conducción lenta-conducción rápida) y con ello favorecer las condiciones para que aparezcan circuitos de reentrada fijos o aleatorios. Si hay cambios inflamatorios, como sugiere la elevación de metaloproteinasas y de factores de crecimiento, también se puede favorecer la aparición de focos automáticos anormales.
Es importante definir cuál es la intensidad o duración de ejercicio que inicia la aparición de todos los cambios descritos, sin embargo, no se cuenta con una información precisa. Fagard25 menciona que a partir de tres horas de ejercicio por semana se aprecia una reducción significativa de la frecuencia cardiaca en reposo y un incremento en el consumo miocárdico de oxígeno pico, pero a partir de ahí también se observa un incremento de la masa ventricular izquierda. Aún no hay estudios que hayan analizado estos datos en el VD.
¿CUÁNDO SOSPECHAR UNA MIOCARDIOPATÍA EN EL ATLETA?
Habitualmente los atletas profesionales o de alto rendimiento son sometidos a pruebas y controles médicos regulares. Si existe una enfermedad cardiaca subyacente, muchas veces es asintomática y sólo se diagnostica con algún auxiliar de la historia clínica y la exploración física.53 Pese a esto, no hay que perder de vista la importancia de la percepción del latido (palpitaciones) y del síncope o lipotimias durante el esfuerzo como datos clínicos fundamentales.
Por el momento no hay una caracterización clínica adecuada de la miocardiopatía del atleta. Los estudios disponibles muestran arritmias como fibrilación auricular en poblaciones que hicieron deporte. Otros intentan caracterizar la lesión miocárdica en sujetos activos, pero no hay una relación de los datos clínicos en una forma sistemática. Aún se desconocen muchos aspectos de la historia natural de la enfermedad, por lo que las pruebas diagnósticas quedan hasta cierto punto limitadas a la sospecha clínica y a la experiencia del médico.
El electrocardiograma de 12 derivadas (ECG) puede ser una prueba inicial asequible que permita un abordaje más extenso. Se propone un algoritmo de diagnóstico de la miocardiopatía del atleta (Figura 1), que deberá contrastarse con la experiencia adquirida y con la de otros expertos.
Actualmente hay dos tendencias para el escrutinio y valoración de riesgo en las personas que desean ingresar a un plan de entrenamiento deportivo. Los norteamericanos realizan una valoración que incluye una historia clínica y exploración física, a las que los europeos agregan un electrocardiograma de 12 derivadas.54 La revisión sin ECG reconoce menos del 10% de los individuos con anomalías potencialmente letales. Varios estudios norteamericanos han encontrado que sólo se sospechó una condición cardiovascular en el 3% de los atletas con muerte súbita en ese país.54-57 La inclusión del ECG permitiría detectar de manera precoz enfermedades cardiacas con trastornos eléctricos. Éstas pueden ir desde la cardiomiopatía hipertrófica hasta los síndromes de pre-excitación y enfermedades de canales iónicos. De acuerdo con lo publicado por diversos autores, se pueden encontrar trastornos en el ECG hasta en dos terceras partes de los jóvenes atletas con muerte súbita.58
El grupo italiano justifica la utilidad del ECG con la posibilidad de diagnosticar cardiomiopatía hipertrófica (0.07% de 33.735 atletas estudiados, muy parecida al 0.10% de las series norteamericanas diagnosticas por ecocardiograma).19,21,54,59,60 Otro aspecto es que ellos han encontrado una disminución en la tasa de MSC entre deportistas de 3.6:100,000 a 1.9:100,00 desde que se implementó esa estrategia en 1979.60 Esta reducción ha sido puesta en duda por otros autores pero las críticas principales se basan en las diferentes metodologías de medición usadas en Italia y EEUU y los costos de incluir el ECG.61-65
Un estudio británico informaba un 10% de anomalías ECG en una población de atletas, que en sujetos de raza negra llegaba hasta el 20%.1,16,17 Algo parecido ocurre al comparar entre géneros y de acuerdo con el tipo de deporte que se practica. Aparentemente las mujeres muestran menos cambios anatómicos que los hombres y los deportistas de fuerza menos que los de resistencia.16-19,66 En una serie de adolescentes en Querétaro (150 alumnos de entre 14 y 16 años) de una escuela secundaria con programa deportivo de alto rendimiento, nuestro grupo encontró una prevalencia de electrocardiogramas anormales del 18%, aunque sólo un alumno reunía criterios de miocardiopatía hipertrófica (datos no publicados).
En el cuadro I se pueden encontrar algunos de los cambios comunes en el ECG de los deportistas y en el cuadro II se resumen los de aquellos deportistas con alguna enfermedad cardiovascular.
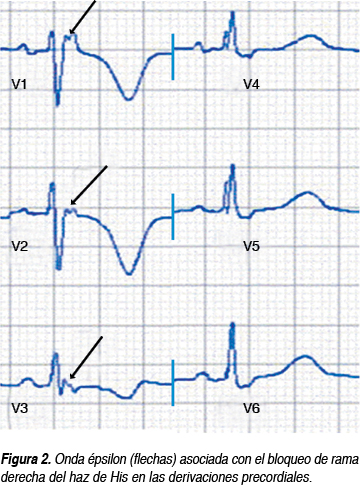
Un elemento que se está explorando con más detenimiento es el análisis de la repolarización. Tradicionalmente se consideraba que los patrones de repolarización precoz eran parte inherente de la "vagotonía" inducida por el entrenamiento. Hoy se ha replanteado esa idea: la inversión de la onda T puede asociarse con miocardiopatía hipertrófica o con otros defectos estructurales. Un informe de Moore en 198467 mencionaba que los cambios de repolarización en sujetos con hipertrofia ventricular se asociaban con una disfunción protodiastólica. Haïsaguerre encontró una serie de sujetos con fibrilación ventricular idiopática que tenía un patrón de repolarización precoz en la cara inferior en el ECG en reposo. En estudios posteriores se ha confirmado que ese patrón, en esa localización y con presencia de onda épsilon (Figura 2) se asocia con un mayor riesgo de MSC.68-75 Estos cambios concuerdan parcialmente con los descritos en los pacientes con DAVD, reforzando la idea de que la estructura más afectada por el ejercicio de alto rendimiento es posiblemente el ventrículo derecho.
Se han realizado escasos estudios con imagen por resonancia magnética (IRM), pero aparentemente este tipo de prueba puede ser útil para detectar fibrosis e infiltración grasa en el miocardio ventricular derecho de los deportistas.37-40 Junto al ecocardiograma, por sus evidentes ventajas en cuanto a accesibilidad y costos, podría convertirse en una herramienta valiosa de diagnóstico en este grupo de atletas, de ahí el algoritmo (Figura 1) que se propone para el abordaje de estos pacientes.
CONCLUSIÓN
El deportista de alto rendimiento muestra una serie de adaptaciones al ejercicio que raramente rebasa los límites de la normalidad en cuanto a las dimensiones cardiacas (diámetros de las cavidades y grosores de las paredes). En algunos casos, el ejercicio será una actividad que desenmascare patologías no detectadas como la DAVD o la miocardiopatía hipertrófica.
Sin embargo, en otro grupo de pacientes, los cambios de adaptación al ejercicio de resistencia predominan en el ventrículo derecho y adquieren características de alto riesgo arritmogénico por su similitud con una DAVD. Esta condición inducida por el ejercicio se puede denominar "miocardiopatía del atleta", cuyas características clínicas y electrocardiográficas específicas aún deben ser mejor caracterizadas según se adquiera una mayor experiencia en la detección de estos sujetos.
La miocardiopatía del atleta puede contribuir al incremento observado en la tasa de muerte súbita en este grupo de personas, por lo que las revisiones periódicas para la detección temprana de indicadores de riesgo deben ser una conducta rutinaria tanto en deportistas profesionales como en aficionados con alto nivel competitivo. Esta revisión deberá incluir electrocardiograma, ecocardiograma y en casos seleccionados, resonancia magnética cardiaca con caracterización tisular. En nuestro país aún se carece de experiencia en este aspecto, por lo que es importante iniciar con programas de escrutinio y búsqueda de patología dirigida a la prevención de la muerte súbita cardiaca en el atleta.
Financiamiento
El grupo de autores no recibió ningún tipo de financiamiento para la realización del presente trabajo.
REFERENCIAS
1. Vanhees L, De Sutter J, Geladas N et al. Importance of characteristics and modalities of physical activity and exercise in defining the benefits to cardiovascular health within the general population: Recommendations from the EACPR (part I). Eur J Prev Cardiol. 2012; 19: 670-686. [ Links ]
2. Landaeta L, Fernández J, DaSilva M et al. Mediterranean diet, moderate to high intensity training and health related quality of life in adults with metabolic syndrome. Eur J Prev Cardiol. 2013; 20(4): 555-564. [ Links ]
3. Rook A. An investigation into the longevity of Cambridge sportsmen. Br Med J. 1954; 3: 773-777. [ Links ]
4. Mont L, Sambola A, Brugada B et al. Long lasting sport practice and atrial fibrillation. Eur Heart J. 2002; 23: 477-482. [ Links ]
5. Corrado D, Basso C, Rizzoli G et al. Does sports activity enhance the risk of sudden death in adolescents and young adults? J Am Coll Cardiol. 2003; 42: 1959-1963. [ Links ]
6. Webster's Third new international dictionary. Merriam Webster Ed. 1966, pp: 138. [ Links ]
7. Encyclopaedia Britannica. Vol 2. William Benton Pub co.; 1969: pp. 681. [ Links ]
8. Asensio E, Brugada J, Narváez R et al. Aspectos relevantes para el internista sobre la muerte súbita. Med Int Mex. 2003; 19: 78-88. [ Links ]
9. Asensio E, Narváez R, Dorantes J et al. Conceptos actuales sobre la muerte súbita. Gac Med Mex. 2005; 141: 89-98. [ Links ]
10. Asensio E, Castillo L, Orea A et al. Changes in the arrhythmic profile of patients treated for heart failure are associated to modifications in their myocardial perfusión conditions. Cardiol J. 2008; 15: 261-267. [ Links ]
11. Halawa B. Cardiovascular diseases as a cause of sudden death in athletes. Pol Merkur Lekarski. 2004; 16: 5-7. [ Links ]
12. Pugh A, Bourke J, Kunadian V. Sudden cardiac death among competitive adult athletes: A review. Postgrad Med J. 2012; 88: 382-390. [ Links ]
13. Durakovic Z, Durakovic M, Skavic J. Arrhythmogenic right ventricular dysplasia and sudden cardiac death in Croatia's young athletes in 25 years. Coll Antropol. 2011; 35: 793-796. [ Links ]
14. Cross B, Estes M 3rd, Link M. Sudden cardiac death in young athletes and non-athletes. Curr Opin Crit Care. 2011; 17: 328-334. [ Links ]
15. Maron B. The paradox of exercise. N Eng J Med. 2000; 343: 1409-1411. [ Links ]
16. Thompson P, Furk E, Carleton R et al. Incidence of death during jogging in Rhode island from 1975 through 1980. JAMA. 1982; 247: 2535-2538. [ Links ]
17. Van Camp S, Bloor C, Mueller F et al. Non-traumatic sports death in high school and college athletes. Med Sci Sports Exerc. 1995; 27: 641-647. [ Links ]
18. Chevalier L, Hajjar M, Douard H et al. Sports-related acute cardiovascular events in a general population: A French prospective study. Eur J Cardiovasc Prev Rehab. 2009; 16: 365-370. [ Links ]
19. Corrado D, Basso C, Pavei A et al. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program. JAMA. 2006; 296: 1593-1601. [ Links ]
20. Eckart R, Scoville S, Campbell C et al. Sudden death in young adults: A 25-year review of autopsies in military recruits. Ann Intern Med. 2004; 141: 1618-1622. [ Links ]
21. Corrado D, Basso C, Schiavo M et al. Screening for hypertrophic cardiomyopathy in young athletes. N Eng J Med. 1998; 339: 364-369. [ Links ]
22. Tabib A, Miras A, Taniere P et al. Undetected cardiac lesions cause unexpected sudden cardiac death during occasional sport activity. Eur Heart J. 1999; 20: 900-903. [ Links ]
23. Suárez M, Aguilera B. Causes of sudden death during sports activities in Spain. Rev Esp Cardiol. 2002; 55: 347-358. [ Links ]
24. Maron B, Doerer J, Haas T et al. Sudden deaths in young competitive athletes. Analysis of 1866 deaths in the United States, 1980-2006. Circulation. 2009; 119: 1085-92. [ Links ]
25. Fagard R. Athlete's Heart. Heart. 2003; 89: 1455-1461. [ Links ]
26. Maron B, Pellicia A. The heart of trained athletes: Cardiac remodeling and the risks of sports, including sudden death. Circulation. 2006; 114: 1633-1644. [ Links ]
27. Thiene G, Corrado D, Basso C. Arrhythmogenic right ventricular cardiomyopathy/dysplasia. Orphanet J Rare Dis. 2007; 2: 45. [ Links ]
28. Benito B, Gay G, Serrano A et al. Cardiac arrhythmogenic remodeling in a rat model of long term intensive exercise training. Circulation. 2011; 123: 13-22. [ Links ]
29. Heidbüchel H, Hoogsteen J, Fagard R et al. High prevalence of right ventricular involvement in endurance athletes with ventricular arrhythmias. Role of an electrophysiologic test in risk stratification. Eur Heart J. 2003; 24: 1473-1480. [ Links ]
30. LaGerche A, Prior D, Heidbüchel H. Clinical consequences of intense endurance exercise must include assessment of the right ventricle. J Am Coll Cardiol. 2010; 56: 1263. [ Links ]
31. La Gerche A, Robberecht C, Kuiperi C et al. Lower than expected desmosomal gene mutation prevalence in endurance athletes with complex ventricular arrhythmias of right ventricular origin. Heart. 2010; 96: 1268-74. [ Links ]
32. Douglas P, O'Toole M, Hiller D et al. Different effects of prolonged exercise on the right and left ventricles. J Am Coll Cardiol. 1990; 15: 64-69. [ Links ]
33. La Gerche A, Connelly K, Mooney D et al. Biochemical and functional abnormalities of left and right ventricular function after ultraendurance exercise. Heart. 2008; 94: 860-866. [ Links ]
34. Neilan T, Januzzi J, Lee E et al. Myocardial injury and ventricular dysfunction related to training levels among non-elite participants in the Boston marathon. Circulation. 2006; 114: 2325-2333. [ Links ]
35. Mousavi N, Czarnecki A, Kumar K et al. Relation of biomarkers and cardiac magnetic resonance imaging after marathon running. Am J Cardiol. 2009; 103: 1467-1472. [ Links ]
36. Ector J, Ganame J, Van der Merwe N et al. Reduced right ventricular ejection fraction in endurance athletes presenting with ventricular arrhythmias: a quantitative angiographic assessment. Eur Heart J. 2007; 28: 345-353. [ Links ]
37. Oxborough D, Shave R, Warburton D et al. Dilatation and dysfunction of the right ventricle immediately after ultraendurance exercise. Exploratory insights from conventional two-dimensional and speckle tracking echocardiography. Circ Cardiovasc Imaging. 2011; 4: 253-263. [ Links ]
38. La Gerche A, Heidbüchel H, Burns A et al. Disproportionate exercise load and remodeling of the athlete's right ventricle. Med Sci Sports Exerc. 2011; 43: 974-981. [ Links ]
39. La Gerche A, Burns A, Mooney D et al. Exercise induced right ventricular dysfunction and structural remodelling in endurance athletes. Eur Heart J. 2012; 33: 998-1006. [ Links ]
40. Heidbüchel H, La Gerche A. The right heart in athletes. Evidence for exercise induced arrhythmogenic right ventricular cardiomyopathy. Herz schrittmacherter elektrophysiol. 2012; 23: 82-86. [ Links ]
41. Slonim N, Ravin A, Balchum O et al. The effect of mild exercise in the supine position on the pulmonary arterial pressure of five normal human subjects. J Clin Invest. 1954; 33: 1022-30. [ Links ]
42. Sancetta S, Rakita L, Heckman G et al. Response of pulmonary artery pressure and total pulmonary resistance of untrained, convalescent man to prolonged mild steady state exercise. J Clin Invest. 1957; 36: 1138-1149. [ Links ]
43. Newman J, Cochran C, Roselli R et al. Pressure and flow changes in the pulmonary circulation in exercising sheep: evidence for elevated microvascular pressure. Am Rev Respir Dis. 1993; 147: 921-926. [ Links ]
44. White M, Lykidis C, Balanos G. The pulmonary vascular response to combined activation of the muscle metaboreflex and mechanoreflex. Exp Physiol. 2013; 98: 758-767. [ Links ]
45. Waxman A. Exercise physiology and pulmonary arterial hypertension. Prog Cardiovasc Dis. 2012; 55: 172-179. [ Links ]
46. Bossone E, Naeije R. Exercise-induced pulmonary hypertension. Heart Fail Clin. 2012; 8: 485-495. [ Links ]
47. Bombardini T, Sicari R, Bianchini E et al. Abnormal shortened diastolic time length at increasing heart rates in patients with abnormal exercise-induced increase in pulmonary artery pressure. Cardiovasc Ultrasound. 2011; 9: 36. [ Links ]
48. Fowler R, Maiorana A, Jenkins S et al. A comparison of the acute haemodynamic response to aerobic and resistance exercise in subjects with exercise-induced pulmonary arterial hypertension. Eur J Prev Cardiol. 2013; 20(4): 605-12 [ Links ]
49. Saggar R, Khanna D, Shapiro S et al. Exercise induced pulmonary hypertension in systemic sclerosis and treatment with ambrisentan. A prospective single center, open label, pilot study. Arthritis Rheum. 2012; 64: 4072-4077. [ Links ]
50. Provencher S, Chemla D, Hervé P. Resting and exercise hemodynamics in pulmonary arterial hypertension. Presse Med. 2011; 40: S28-38. [ Links ]
51. Fowler R. Measurement properties of the 6-min walk test in individuals with exercise-induced pulmonary arterial hypertension. Intern Med J. 2011; 41: 679-687. [ Links ]
52. Adachi H, Sakurai S, Tanehata M et al. Effect of long term exercise training on blood viscosity during endurance exercise at ananaerobic threshold intensity. Jpn Circ J. 2000; 64: 848-850. [ Links ]
53. Van Camp S, Bloor C, Mueller F et al. Non-traumatic sports death in high school and college athletes. Med Sci Sports Exerc. 1995; 27: 641-647. [ Links ]
54. Corrado D, Schmied C, Basso C et al. Risk of sports: Do we need a preparticipation screening for competitive and leisure athletes? Eur Heart J. 2011; 32: 934-944. [ Links ]
55. Maron B, Thompson P, Ackerman M. et al. Recommendations and considerations related to preparticipation screening for cardiovascular abnormalities in competitive athletes: 2007 update: A scientific statement from the American Heart Association Council on Nutrition, Physical Activity and Metabolism. Circulation. 2007; 115: 1643-1655. [ Links ]
56. Fuller C, McNulty C, Spring D et al. Prospective screening of 5,615 high school athletes for risk of sudden cardiac death. Med Sci Sports Exerc. 1997; 29: 1131-1138. [ Links ]
57. Thiene G, Carturan E, Corrado D, Basso C. Prevention of sudden cardiac death in the young and in athletes: Dream or reality? Cardiovasc Pathol. 2010; 19: 207-217. [ Links ]
58. Maron B, Zipes D. 36th Bethesda conference: Recommendations for determining eligibility for competition in athletes with cardiovascular abnormalities. J Am Coll Cardiol. 2005; 45: 1373-1375. [ Links ]
59. Baggish A, Hutter A, Wang F et al. Cardiovascular screening in college athletes with and without electrocardiography. A cross sectional study. Ann Intern Med. 2010; 152: 269-275. [ Links ]
60. Pellicia A, Di Paolo F, Corrado D et al. Evidence for efficacy of the Italian national preparticipation screening programme for identification of hypertrophic cardiomyopathy in competitive athletes. Eur Heart J. 2006; 27: 2196-2200. [ Links ]
61. Chaitman B. An electrocardiogram should not be included in routine preparticipation screening of young athletes. Circulation. 2007: 116: 2610-2614. [ Links ]
62. Myerburg R, Vetter V. Electrocardiogram should be included in preparticipation screening of athletes. Circulation. 2007; 116: 2616-2626. [ Links ]
63. Fuller C. Cost-effectiveness analysis of screening high-school athletes for risk of sudden cardiac death. Med Sci Sports Exerc. 2000; 32: 887-890. [ Links ]
64. Tanaka Y, Yoshinaga M, Anan R et al. Usefulness and cost-effectiveness of cardiovascular screening of young adolescents. Med Sci Sports Exerc. 2006; 38: 2-6. [ Links ]
65. Wheeler M, Heidenreich P, Froelicher V, Cost-effectiveness of preparticipation screening for prevention of sudden cardiac death in young athletes. Ann Intern Med. 2010; 152: 276-286. [ Links ]
66. Chevalier L, Hajjar M, Douard H et al. Sports-related acute cardiovascular events in a general population: A French prospective study. Eur J Cardiovasc Prev Rehab. 2009; 16: 365-370. [ Links ]
67. Corrado D, Basso C, Pavei A et al. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program. JAMA. 2006; 296: 1593-1601. [ Links ]
68. Eckart R, Scoville S, Campbell C et al. Sudden death in young adults: A 25-year review of autopsies in military recruits. Ann Intern Med. 2004; 141: 1618-1622. [ Links ]
69. Corrado D, Basso C, Schiavo M et al. Screening for hypertrophic cardiomyopathy in young athletes. N Eng J Med. 1998; 339: 364-369. [ Links ]
70. Tabib A, Miras A, Taniere P et al. Undetected cardiac lesions cause unexpected sudden cardiac death during occasional sport activity. Eur Heart J. 1999; 20: 900-903. [ Links ]
71. Kayser B, Mauron A, Miah A. Current anti-doping policy: a critical appraisal. BMC Medical Ethics. 2007,8: 2. [ Links ]
72. Moore R, Shapiro L, Gibson D. Relation between electrocardiographic repolarization changes and mechanical events in left ventricular hypertrophy. Br Heart J. 1984; 52: 516-523. [ Links ]
73. Haïssaguerre M, Derval N, Sacher F et al. Sudden cardiac arrest associated with early repolarization. N Eng J Med. 2008; 358: 2016-2023. [ Links ]
74. Tikkanen J, Anttonen O, Junttila M et al. Long term outcome associated with early repolarization on electrocardiography. N Eng J Med. 2009; 361: 2529-2537. [ Links ]
75. Noseworthy P, Weiner R, Kim J et al. Early repolarization pattern in competitive athletes. Clinical correlates and the effects of exercise training. Circ Arrhythm Electrophysiol. 2011; 4: 432-440. [ Links ]
76. Baggish AL. Wood M. Athlete's heart and cardiovascular care of the athlete. Scientific and clinical update. Circulation. 2011; 123: 2723-2735. [ Links ]
77. Boraita A, Serratosa L. El corazón del deportista: Hallazgos electrocardiográficos más frecuentes. Rev Esp Cardiol. 1998; 51: 356-368. [ Links ]
Nota
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/revmexcardiol














