Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista del Instituto Nacional de Enfermedades Respiratorias
versão impressa ISSN 0187-7585
Rev. Inst. Nal. Enf. Resp. Mex. vol.19 no.4 México Out./Dez. 2006
Revisión
Coccidioidomicosis. Más que una enfermedad regional
Coccidioidomycosis. More than a regional disease
Rafael Laniado–Laborín*
* Hospital General de Tijuana, ISESALUD de Baja California.
Facultad de Medicina Tijuana, Universidad Autónoma de Baja California.
Correspondencia:
MSP Rafael Laniado–Laborín
FCCP Emiliano Zapata 1423, Zona Centro, Tijuana, Baja California, México.
CP 22000 Teléfono/fax:01–664–686–5626
Correo electrónico: rafaellaniado@gmail.com
Trabajo recibido: 03–XI–2006;
aceptado: 29–XI–2006
RESUMEN
La coccidioidomicosis es causada por dos especies casi idénticas de un hongo dimórfico, el Coccidioides immitis y el C. posadasii. Es endémica en las zonas semiáridas del continente americano, especialmente en el sur de los Estados Unidos de Norteamérica y en el norte de México, pero existen regiones endémicas bien definidas en Centro y Sudamérica; ocasionalmente se diagnostica fuera de las áreas endémicas. En México, la mayoría de los reportes de casos clínicos provienen del norte del país. Sin embargo, su incidencia real se desconoce porque no es una enfermedad de reporte obligatorio.
Más del 60% de las infecciones primarias son asintomáticas; en el resto, la presentación típica se caracteriza por síntomas y signos generales, dermatológicos y respiratorios ("'Fiebre del Valle "). La presentación pulmonar aguda suele ser indistinguible de la neumonía bacteriana adquirida en la comunidad. La coccidioidomicosis extrapulmonar se presenta en uno de cada 200 sujetos infectados; los sitios más comúnmente afectados son meninges, huesos, articulaciones, piel y tejidos blandos.
El diagnóstico se basa en el aislamiento del hongo por cultivo. La presencia de esférulas en secreciones y tejidos se considera también como criterio diagnóstico. Se dispone de pruebas serológicas para el diagnóstico. La coccidioidomicosis incluye un espectro de presentaciones que van desde la primoinfección no complicada, que es autolimitada y se resuelve sin tratamiento hasta en el 95% de los casos, hasta las formas diseminadas agudas casi siempre fatales a pesar de tratamiento, por lo que las estrategias terapéuticas varían considerablemente de un paciente a otro. Los antimicóticos más utilizados son la amfotericina B, el fluconazol y el itraconazol.
Palabras clave: Amfotericina B, coccidioidomicosis,coccidioidomicosis pulmonar, fluconazol, itraconazol.
ABSTRACT
Coccidioidomycosis is a fungal disease caused by two nearly identical species, Coccidioides immitis and C. posadasii.
It is endemic in the semiarid zones of the western hemisphere, especially in the southern United States of America and northern Mexico, although there are definite endemic regions in Central and South America; occasionally, it is diagnosed outside the endemic areas. In México most of the reported cases come from the northern states; however, not being a reportable disease, its true incidence is unknown.
More than 60 percent of the primary infections are asymptomatic; in the rest, the typical presentation includes systemic, dermatologic and respiratory signs and symptoms ("Valley Fever"). The acute pulmonary presentation is indistinguishable from a community acquired bacterial pneumonia. Extrapulmonary coccidioidomycosis occurs in one out of 200 primary infections. The most commonly affected sites include the central nervous system, bone, joints, skin and soft tissues.
Diagnosis is based in the isolation of the fungus by culture; direct observation of the spherules in exudates or in tissue is also considered diagnostic. There are serologic essays available for diagnosis. Coccidioidomycosis includes a wide spectrum of clinical presentations, from the primary non complicated self–limited infection that usually resolves without specific treatment, to the acute disseminated forms usually fatal despite therapy. For this reason, the therapeutic strategies vary considerably from patient to patient. The most frequently used antimycotic drugs are amphotericin B, itraconazole and fluconazole.
Key words: Amphotericin B, coccidioidomycosis, pulmonary coccidioidomycosis, fluconazole, itraconazole.
INTRODUCCIÓN
En forma tradicional (y errónea) se ha considerado a la coccidioidomicosis (CM) como un padecimiento de interés únicamente para la comunidad médica de las zonas endémicas del sur de Estados Unidos y el norte México. En realidad, la zona endémica de esta micosis se extiende ampliamente por el hemisferio occidental. La CM es la más antigua de las micosis sistémicas1. Fue descrita por primera vez en un soldado argentino en 1892, reportándose el caso como micosis fungoidea2. El agente etiológico incluye dos especies casi idénticas de un hongo dimórfico, el Coccidioides immitis y el C. posadasii, generalmente denominados como especie "Californiana" y "no californiana", respectivamente3. A pesar de que estas dos especies difieren genéticamente, no es posible distinguirlas fenotípicamente, y esta diferencia genética no parece tener significancia clínica o terapéutica4.
EPIDEMIOLOGÍA
Esta micosis es endémica en las zonas desérticas del continente americano, especialmente en el sur de Estados Unidos y en el norte de México (Figura 1), aunque ocasionalmente se diagnostica fuera de las áreas endémicas. En estos casos casi siempre es posible encontrar el antecedente de la visita al área endémica o transmisión a través de un fómite5.
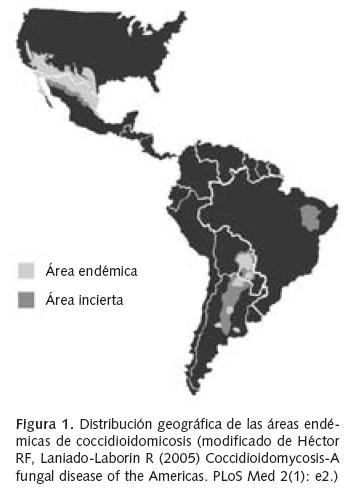
Las regiones endémicas se caracterizan por un clima seco, suelo alcalino, veranos con temperaturas muy altas (hasta 50°C) e índices de precipitación anual entre 10 y 50 centímetros. En el suelo de estas regiones, Coccidioides sp., se encuentra en su fase saprobia o infectante, compuesta por hifas que contienen estructuras denominadas artroconidios. Las hifas se fragmentan aun con las corrientes de aire más tenues y los artroconidios así liberados son transportados por el viento a grandes distancias6. Habitualmente C. immitis se desarrolla a una profundidad entre 5 y 30 centímetros por debajo de la superficie del suelo7, especialmente alrededor de los agujeros de madrigueras de roedores o reptiles.
Las encuestas de pruebas cutáneas que se han realizado en México indican que la infección por Coccidioides sp. es tan prevalente en la República Mexicana como en las regiones endémicas de Estados Unidos8. La llevada a cabo por González–Ochoa (Encuesta Nacional 1961–1965), la más importante hasta la fecha. Mediante la aplicación de la prueba cutánea con coccidioidina demostró tasas de infección variables en los estados de Baja California, Chihuahua, Colima, Coahuila, Durango, Guanajuato, Guerrero, Jalisco, Michoacán, Nayarit, Nuevo León, San Luis Potosí, Sinaloa, Tamaulipas y Zacatecas9. Más recientemente se han llevado a cabo encuestas de prevalencia regional de infección, con tasas de 10% (Tijuana, Baja California 1991)10, 40% (Torreón, Coahuila 1999)11, y 93% (en 12 comunidades del estado de Coahuila)12.
Como se mencionó, la CM es causada por dos especies, el C immitisy el C posadasii. Para determinar la prevalencia de estas dos especies en el norte de México, Bialek et al13 mediante un ensayo de reacción en cadena de la polimerasa (LightCycler PCR), analizaron 120 cepas aisladas en especímenes clínicos durante un periodo de 10 años en Monterrey, Nuevo León. Todas las cepas estudiadas correspondieron a la variedad Silveira (ahora conocida como C. posadasii) hallazgo esperado con base en los estudios geográficos llevados a cabo por Fisher et al14.
En México la mayoría de los reportes de casos clínicos se originan en el norte del país, pero como no se considera a la CM como una enfermedad de reporte obligatorio, su incidencia real se desconoce15.
Como la vía de infección en el humano, casi sin excepción es la respiratoria, la exposición al polvo es un factor crítico de riesgo. Las variables más significativas son aquellas actividades que exponen al sujeto a contacto con el polvo contaminado, especialmente de áreas no cultivadas en zonas endémicas4. La coccidioidomicosis no se transmite habitualmente de humano a humano7.
El hongo presente en el suelo requiere de humedad para desarrollarse lo que ocurre al final de la temporada de lluvia; posteriormente, durante la época de sequía, las hifas desarrolladas durante la fase saprobia del ciclo vital de Coccidioidessp., se desecan y fácilmente se fragmentan favoreciendo la dispersión de las artroconidias que entonces pueden ser inhaladas por el hospedero1,16.
Por encima de este riesgo ambiental, la exposición ocupacional y recreativa al polvo en regiones endémicas provoca ocasionalmente brotes de CM; éstos han sido descritos en muy diversas circunstancias: maniobras militares17, trabajos de construcción18, terremotos19, excavaciones arqueológicas20, y expediciones de cacería21, entre otras.
La enfermedad puede afectar a individuos de cualquier edad; en niños muy pequeños y en ancianos. La infección frecuentemente tiene una evolución desfavorable. Los varones se infectan con mayor frecuencia, probablemente por la relación con la exposición ocupacional a polvo contaminado; sin embargo, los varones también presentan una mayor tendencia a la diseminación, lo que sugiere un componente genético u hormonal22.
Si bien es cierto que no existe una predisposición racial para la adquisición de la infección por Coccidioides sp., la enfermedad diseminada es mucho más frecuente entre los individuos de ascendencia filipina y en sujetos de raza negra1,22.
Los padecimientos que afectan la función de las células T favorecen el desarrollo de CM diseminada, incluyendo la infección por el virus de la inmunodeficiencia humana (VIH), las neoplasias malignas (particularmente la enfermedad de Hodgkin), el trasplante de órganos, el tratamiento con inmunosupresores y el tratamiento con hemodiálisis23–29.
El embarazo se ha considerado tradicionalmente como un factor de riesgo para el desarrollo de CM severa o diseminada, presumiblemente por la depresión de la inmunidad citomediatizada presente durante la gestación o por los niveles elevados de estrógenos que favorecen la reproducción del hongo30. La tasa de diseminación durante el embarazo se ha reportado entre 40 y 100 veces mayor que en la población general, con una mortalidad entre 20 y 90%. No obstante, este aspecto es controversial y hay expertos que opinan que estas tasas son artefactos secundarios a sesgo de reporte31.
La CM frecuentemente se diagnostica fuera del área endémica, típicamente en relación con historia de viaje a zonas endémicas32,33. Usualmente se diagnostica en forma tardía debido a que la infección no se incluye inicialmente entre los diagnósticos diferenciales34. Las personas que viajan a regiones endémicas de CM deben estar conscientes del riesgo de adquirir la infección, y los médicos, aún fuera del área endémica, deben familiarizarse con la presentación clínica de esta entidad.
PATOGENIA
La infección usualmente ocurre cuando el hospedero inhala los artroconidios, cuyo diámetro oscila entre 3 y 5 µm (se considera que basta un artroconidio para generar la infección). Dentro del pulmón, el artroconidio se transforma en una estructura denominada esférula (fase parásita) que alcanza un diámetro de 70 o más mieras. Conforme la esférula incrementa su diámetro, genera septos internos y dentro de cada uno de estos compartimentos, se desarrolla una nueva célula denominada endospora; después de varios días la esférula se rompe liberando las endosporas en los tejidos circundantes; cada una de ellas tiene el potencial de convertirse en una nueva esférula. A pesar de que la esférula es la forma típicamente descrita en el hospedero vertebrado, frecuentemente se observan hifas septadas o artroconidios en los tejidos35. Cuando una esférula regresa al medio ambiente (o en un medio de cultivo apropiado) revierte rápidamente a la fase saprobia36.
Los macrófagos y neutrófilos proveen la primera línea de defensa contra la infección, pero inicialmente son incapaces de fagocitar efectivamente a una estructura tan grande como lo es la fase tisular de Coccidioides sp. La infección genera la aparición de una población de linfocitos T específicamente sensibilizados para destruir a Coccidioides sp., mediante la activación de las demás células involucradas en la respuesta inflamatoria, incluyendo a los macrófagos. Esta respuesta en individuos inmunocompetentes es capaz de suprimir el progreso de la infección, autolimitándola. Por el contrario, los individuos que presentan supresión de la inmunidad mediada por linfocitos T desarrollan enfermedad pulmonar severa y frecuentemente presentan diseminación1,36.
CUADRO CLÍNICO
Sesenta por ciento de los sujetos que se infectan con Coccidioides sp., cursan asintomáticos, o presentan un cuadro indistinguible de una infección banal de vías respiratorias superiores; la única evidencia de infección en este caso suele ser la conversión de la prueba cutánea con coccidioidina o esferulina. En el resto de los casos, la sintomatología aparece después de aproximadamente tres semanas de haber adquirido la infección. La presentación típica se caracteriza por la presencia de síntomas generales (fiebre, diaforesis, anorexia, artralgias) y respiratorios (tos, expectoración, dolor pleurítico). Con frecuencia se presentan diversos tipos de dermatosis, principalmente eritema nodoso o eritema multiforme. Este cuadro se conoce también como Fiebre del Valle (refiriéndose al Valle de San Joaquín en el estado norteamericano de California, área hiperendémica de CM) o Reumatismo del Desierto. La presentación pulmonar aguda suele ser indistinguible de la neumonía bacteriana adquirida en la comunidad. Los hallazgos radiográficos del tórax incluyen opacidades de espacio aéreo, derrame pleural y adenopatía hiliar y/o mediastinal. En la mayor parte de estos casos es posible, si se intenta, observar las esférulas en fresco en la expectoración, o aislar en cultivo a Coccidioides sp. La infección primaria aguda suele ser autolimitada. Aproximadamente un 5% de los pacientes con infección primaria presentarán secuelas pulmonares (cavitaciones de pared delgada o nodulos) invariablemente asintomáticas5,36,37.
En ocasiones, sobre todo en pacientes diabéticos o con compromiso inmunológico, la participación pulmonar no se resuelve espontáneamente y progresa con persistencia de la fiebre, la pérdida de peso y de los síntomas respiratorios. Las radiografías del tórax revelan una combinación de alteraciones de tipo inflamatorio y fibrosis, incluyendo cavitaciones biapicales. En pacientes inmunocomprometidos, por ejemplo, con infección por VIH, linfoma o los sometidos a trasplante de órganos, el involucro pulmonar suele ser difuso debido a la diseminación hematógena, lo que obliga a buscar lesiones extrapulmonares de manera más exhaustiva23,26–28.
La coccidioidomicosis extrapulmonar siempre es secundaria a la diseminación a partir de un foco primario pulmonar37; se presenta en uno de cada 200 sujetos infectados. Los sitios más comúnmente afectados son las meninges, huesos, articulaciones, piel y tejidos blandos. La diseminación miliar aguda es infrecuente e invariablemente fatal. Las formas diseminadas, como ya se mencionó, son más frecuentes en el varón, en mujeres, durante el embarazo, en sujetos inmunocomprometidos y en ciertos grupos étnicos (particularmente en filipinos)5.
La meningitis por CM usualmente involucra las meninges básales; el examen del líquido cefalorraquídeo suele revelar pleocitosis mononuclear, hipoglucorraquia y elevación de las proteínas. Es importante establecer el diagnóstico e iniciar el tratamiento cuanto antes; sin tratamiento, 90% de los pacientes habrán muerto antes del año.
La CM es una infección oportunista particularmente en individuos infectados por el VIH. En las etapas iniciales de la epidemia en Estados Unidos, la mayoría de los casos se presentaban con enfermedad pulmonar difusa muy avanzada, con una alta tasa de mortalidad. Se reportó entonces una correlación entre el número de células CD4 y la presentación clínica; los pacientes con cuentas por encima de 250 células/µL suelen comportarse de manera similar a los sujetos inmunocompetentes; por el contrario, los pacientes con cuentas bajas de CD4+ suelen presentar formas diseminadas con una sobrevida de apenas unos meses después de establecer el diagnóstico37. Aunque aún se observan estas formas graves, los pacientes bajo tratamiento antirretroviral sin inmunocompromiso significativo frecuentemente se presentan con un síndrome de neumonía adquirida en la comunidad23.
La cocddioidomicosis y la tuberculosis pueden coexistir en áreas endémicas para ambos padecimientos; son indistinguibles desde el punto de vista clínico, radiográfico e incluso histopatológico. Únicamente la identificación de ambos agentes etiológicos permitirá establecer su coexistencia38.
DIAGNÓSTICO
El principal obstáculo para establecer el diagnóstico de coccidioidomicosis es no considerar este padecimiento en el diagnóstico diferencial. La base para el diagnóstico la constituye el aislamiento por cultivo; el hongo crece fácilmente en diversos medios, observándose crecimiento en 3 ó 4 días5. La identificación definitiva a partir del cultivo se lleva a cabo actualmente mediante el uso de una sonda genética37.
La presencia de esférulas en secreciones o en los tejidos se considera también como criterio diagnóstico; éstas se pueden identificar con diversos tipos de tinciones, incluyendo la tinción de Papanicolaou39. Se dispone de pruebas serológicas que permiten determinar la respuesta inmune del hospedero ante la infección; éstas deben ser llevadas a cabo por un laboratorio con experiencia. Durante la primoinfección es posible detectar anticuerpos séricos IgM hasta en el 75% de los pacientes. Los anticuerpos IgG suelen aparecer en forma más tardía y persisten detectadles durante meses. Se considera que un título elevado de IgG (>1:32) es indicador de enfermedad diseminada; sin embargo, los pacientes con coccidioidomicosis meníngea no suelen presentar títulos elevados de IgG sérica. Los títulos seriados de IgG sérica se han utilizado para monitorear la respuesta al tratamiento5.
La reactividad cutánea a los antígenos de C. immitis (coccidioidina y esferulina) suele presentarse poco después de la aparición de los síntomas durante la primoinfección; se considera improbable la existencia de falsas positivas por reacción cruzada con otras infecciones micóticas. Los pacientes con enfermedad diseminada suelen presentar anergia cutánea5.
TRATAMIENTO
La coccidioidomicosis incluye un espectro de presentaciones que van desde la primoinfección no complicada, que es autolimitada y se resuelve sin tratamiento en el 95% de los casos aproximadamente, hasta las formas diseminadas agudas casi siempre fatales. Por esta razón las estrategias de tratamiento varían considerablemente de un paciente a otro40.
Los antimicóticos más utilizados son la amfotericina B (0.5–1.5 mg/kg/día por vía intravenosa), el fluconazol (400–800 mg/día por vía oral o intravenosa) y el itraconazol (400 mg/día por vía oral)40.
Es interesante hacer notar que la eficacia de la amfotericina B se ha documentado únicamente en unos cuantos estudios no controlados que incluían sólo a un pequeño número de pacientes41. La amfotericina liposomal42, a pesar de su ventaja teórica de menor toxicidad, es virtualmente inaccesible en nuestro medio por su elevado costo.
En general, entre más rápidamente progresiva sea la enfermedad, más probable será que se seleccione la amfotericina B para iniciar la terapia, aunque hoy en día con frecuencia se utiliza en terapia combinada con azoles40. No existe evidencia de que esta estrategia sea efectiva, y en otras micosis existen ejemplos de antagonismo farmacológico con la terapia combinada43.
En un ensayo clínico abierto con itraconazol en pacientes con coccidioidomicosis progresiva no meníngea, se obtuvo remisión en el 57% de los casos; el 16% de éstos presentó recaída44. En un estudio similar con fluconazol45, se reportó una respuesta satisfactoria en el 67% de los casos; sin embargo, el 37% de los pacientes sometidos a seguimiento después de suspender el tratamiento presentó recaída. Finalmente, en un ensayo clínico aleatorizado, doble ciego46, se comparó la eficacia del itraconazol vs fluconazol en pacientes con coccidioidomicosis progresiva no meníngea. Se logró obtener una respuesta favorable en el 57% de los pacientes tratados con fluconazol vs 72% de los pacientes con itraconazol (p = 0.05). La tasa de recaída después de suspender el tratamiento fue de 28% en el grupo de fluconazol vs 18% en el grupo de itraconazol (p=NS).
El tratamiento de las formas respiratorias primarias agudas es controversial debido a la falta de estudios prospectivos controlados. Algunos expertos recomiendan el tratamiento de todos los casos sintomáticos, o en pacientes con factores de riesgo para una evolución desfavorable (VIH, pacientes trasplantados, terapia inmunosupresora, embarazo o postparto). Los criterios que sugieren mayor severidad de la infección incluyen la pérdida de peso de más de 10%, síntomas persistentes por más de dos meses, infiltrados pulmonares extensos, adenopatía hiliar o mediastinal, títulos de anticuerpos >1:16 o anergia cutánea.
Habitualmente las formas primarias agudas se tratan con azoles, durante un periodo de 3 a 6 meses. La amfotericina B ahora se reserva para aquellos pacientes con falla respiratoria secundaria a neumonía, pacientes con formas rápidamente progresivas y para el tratamiento de la CM durante el embarazo dado que los azoles son teratogénicos. En general, como se mencionó, entre más rápidamente progresiva sea la infección, más se sugiere por los expertos la amfotericina B como terapia inicial; por el contrario, la recomendación inicial para las formas subagudas o crónicas suele ser un azole.
Todos los pacientes que desarrollan enfermedad pulmonar progresiva, formas extrapulmonares o enfermedad diseminada requieren tratamiento antimicótico, que, típicamente es prolongado (de 18 a 24 meses)40.
En pacientes con formas neumónicas difusas, en donde muy probablemente exista una inmunodeficiencia subyacente, se recomienda iniciar la terapia con amfotericina B y durante la convalecencia, sustituirla con azoles hasta completar al menos un año de terapia. En las formas pulmonares crónicas, el tratamiento inicial debe llevarse a cabo con azoles. Si existe mejoría, se continuará hasta completar un año. Si la respuesta es inadecuada se ha recomendado incrementar la dosis de fluconazol (si se inició con este azole), sustituir con itraconazol o administrar amfotericina B40.
En las formas extrapulmonares y diseminadas crónicas se recomienda iniciar la terapia con azoles por vía oral; la amfotericina se considera como terapia alternativa. La desbridación quirúrgica de las lesiones puede ser útil en algunos casos. El tratamiento quirúrgico está indicado para el drenaje de abscesos o lesiones destructivas, secuestros óseos, inestabilidad de la columna vertebral o compresión de órganos (por ejemplo, en caso de derrame pericárdico) o tejidos vitales (por ejemplo un absceso epidural que comprima la médula espinal)40.
En la meningitis el tratamiento de elección es el fluconazol. La dosis utilizada en ensayos clínicos ha sido de 400 mg/día, pero algunos expertos recomiendan dosis hasta de 800–1,000 mg/día. También se ha utilizado el itraconazol (400–600 mg/día) con eficacia similar47. Algunos expertos utilizan la amfotericina B por vía intratecal (0.01 –1.5 mg) en combinación con un azole. Si se complica con hidrocefalia será necesario colocar una válvula de derivación41. La meningitis requiere tratamiento de por vida, pues invariablemente al suspender el tratamiento se presenta recaída clínica con mayor deterioro neurológico48.
El monitoreo durante el tratamiento generalmente, incluye, además de la evaluación clínica, serología seriada y estudios de imagen para confirmar la resolución de las lesiones.
PROFILAXIS EN PACIENTES TRASPLANTADOS
El riesgo de desarrollar CM en pacientes trasplantados en áreas endémicas se ha reportado entre 4 y 9%49, con la mayoría de los casos presentándose dentro del primer año después del trasplante. En estos pacientes la CM suele ser diseminada y con alto riesgo de mortalidad. Se ha propuesto profilaxis selectiva con fluconazol (sujetos con serología positiva antes del trasplante o historia de CM).
MANEJO DE LOS PACIENTES CON INFECCIÓN POR VIH–1
Antes de la introducción de los antirretrovirales altamente efectivos (Highly Active Antiretroviral Therapy, HAART) la CM era la infección oportunista más importante en el área endémica de Estados Unidos. La incidencia de la CM clínicamente aparente a raíz del tratamiento HAART ha disminuido.
Se recomienda tratamiento para todos los pacientes infectados por VIH con CM clínicamente activa que presentan una cuenta de linfocitos CD4+ menor de 250 células/µL en sangre periférica; la terapia debe continuar mientras los niveles de CD4+ persistan por debajo de 250 células/µL Parece razonable suspender la terapia en aquellos pacientes con cuentas de linfocitos CD4+ mayores de 250 células/µL en quienes exista evidencia clínica de que la infección se ha controlado (excepto en pacientes con meningitis que requerirán tratamiento de por vida).
La prevención de la CM en pacientes infectados con VIH–1 que residen en una región endémica con un régimen a base de antimicóticos, no suele ser efectiva50.
PERSPECTIVAS AL FUTURO
Actualmente se encuentran bajo evaluación en ensayos clínicos dos nuevos azoles, el voriconazol y el posaconazol. Los resultados preliminares parecen ser alentadores51. Se han reportado casos tratados con voriconazol que sugieren que pudiera ser efectivo en pacientes seleccionados52,53. El pozaconazol ha demostrado efectividad en ensayos clínicos con un número pequeño de pacientes, así como en casos refractarios40.
La capsofungina ha demostrado efectividad en el modelo murino54, pero in vitro su eficacia varía ampliamente40.
A pesar de que se ha investigado al respecto durante años, aún no se cuenta con una vacuna clínicamente útil para prevenir esta enfermedad55.
REFERENCIAS
1. Einstein HE, Johnson RH. Coccidioidomycosis: new aspects of epidemiology and therapy. Clin Infect DIs 1993:16:349–354. [ Links ]
2. Posada A. Un nuevo caso de micosis fungoidea con psorospermias. Ann Círculo Médico Argentino 1892;15:585–596. [ Links ]
3. Hector RF, Laniado–Laborin R. Coccidioidomycosis–A fungal disease of the Americas. PLoS Med 2005;2:2e. [ Links ]
4. Catanzaro A. Coccidioidomycosis. Semin Respir Crit Care Med 2004;25:123–128. [ Links ]
5. Stevens DA. Coccidioidomycosis. N Engl J Med 1995;332:1077–1082. [ Links ]
6. Pappagianis D, Einstein H. Tempest from Tehachapi takes toll or Coccidioides immitis conveyed aloft and afar. West J Med 1978;129:527–530. [ Links ]
7. Kirk land TN, Fierer J. Coccidioidomycosis: a reemerging infectious disease. Emerg Infect Dis 1996;2:192–199. [ Links ]
8. Ajello L. Comparative ecology of respiratory mycotic disease agents. Bacteriol Rev 1967;31:6–24. [ Links ]
9. González–Ochoa A. La cocddioidomicosis en México. Rev Invest Salud Pública (Mex) 1966;26:245–262. [ Links ]
10. Laniado–Laborin R, Cárdenas–Moreno RP, Alvares–Cerro M. Tijuana: zona endémica de infección por Coccidioides immitis. Salud Pública Mex 1991 ;33:235–239. [ Links ]
11. Padua A, Martinez–Ordaz VA, Velasco–Rodriguez VM, Lazo–Saenz JG, Cicero R. Prevalence of skin reactivity to coccidioidin and associated risk factors in subjects living in a northern city of Mexico. Arch Med Res 1999; 30:388–392. [ Links ]
12. Mondragón–González R, Méndez–Tovar LJ, Bernal–Vázquez E, et al. Detección de infección por Coccidioides immitis en zonas del estado de Coahuila, México. Rev Argent Microbiol 2005;37:135–138. [ Links ]
13. Bialek R, Kern J, Herrmann T, et al. PCR Assays for identification of Coccidioides posadasii based on the nucleotide sequence of the antigen 2/proline–rich antigen. J Clin Microbiol 2004;42:778–783. [ Links ]
14. Fisher MC, Koenig GL, White TJ, Taylor JW. Molecular and phenotypic description of Coccidioides posadasii sp. nov., previously recognized as the non–Californian population of Coccidioides immitis. Mycology 2002;94:73–84. [ Links ]
15. Castañón–Olivares LR, Aroch–Calderón A, Bazán–Mora E, Cordova–Martinez E. Cocddioidomicosis y su escaso conocimiento en nuestro país. Rev Fac Med UNAM 2004;47:145–148. [ Links ]
16. Pappagianis D. Marked increase in cases of coccidioidomycosis in California: 1991, 1992, and 1993. Clin Infect Dis 1994;19 Suppl 1 :S14–S18. [ Links ]
17. Crum N, Lamb C, Utz G, Amundson D, Wallace M. Coccidioidomycosis outbreak among United States Navy SEALs training in a Coccidioides immitis–endem/c area–Coalinga, California. J Infect Dis 2002;186:865–868. [ Links ]
18. Cairns L, Blythe D, Kao A, et al. Outbreak of coccidioidomycosis in Washington state residents returning from Mexico. Clin Infect Dis 2000;30:61–64. [ Links ]
19. Schneider E, Hajjeh RA, Spiegel RA, et al. A coccidioidomycosis outbreak following the Northridge, Calif earthquake. JAMA 1997;277:904–908. [ Links ]
20. Centers for Disease Control and Prevention (CDC). Coccidioidomycosis in workers at an archeologic site–Dinosaur National Monument, Utah, June–July 2001. MMWR Morb Mortal Wkly Rep 2001 ;50:1005–1008. [ Links ]
21.Wanke B, Lazera M, Monteiro PC, et al. Investigation of an outbreak of endemic coccidioidomycosis in Brazil's northeastern state of Piaui with a review of the occurrence and distribution of Coccidioides immitis in three other Brazilian states. Mycopathologia 1999;148:57–67. [ Links ]
22. Crum NF, Lederman ER, Stafford CM, Parrish JS, Wallace MR. Coccidioidomycosis: a descriptive survey of a reemerging disease. Clinical characteristics and current controversies. Medicine 2004;83:149–175. [ Links ]
23. Ampel NM. Coccidioidomycosis in persons infected with HIV type 1. Clin Infect Dis 2005;41:1174–1178. [ Links ]
24. Ampel NM, Dols CL, Galgiani JN. Coccidioidomycosis during human immunodeficiency virus infection: results of a prospective study in a coccidioidal endemic area. Am J Med 1993;94:235–240. [ Links ]
25. Jones JL, Fleming PL, Ciesielski CA, Hu DJ, Kaplan JE, Ward JW. Coccidioidomycosis among persons with AIDS in the United States. J Infect Dis 1995;171:961–966. [ Links ]
26. Ampel NM, Ryan KJ, Carry PJ, Wieden MA, Schifman RB. Fungemia due to Coccidioides immitis. An analysis of 16 episodes in 15 patients and a review of the literature. Medicine 1986;65:312–321. [ Links ]
27. Logan JL, Blair JE, Galgiani JN. Coccidioidomycosis complicating solid organ transplantation. Semin Respir Infect 2001;16:251–256. [ Links ]
28. Braddy CM, Heilman RL, Blair JE. Coccidioidomycosis after renal transplantation in an endemic area. Am J Transplant 2006;6:340–345. [ Links ]
29. Abbott KC, Hypolite I, Tveit DJ, Hshieh P, Cruess D, Agodoa LY. Hospitalizations for fungal infections after initiation of chronic dialysis in the United States. Nephron 2001 ;89:426–432. [ Links ]
3O. Ampel NM, Wieden MA, Galgiani JN. Coccidioidomycosis: clinical update. Rev Infect Dis 1989;11:897–911. [ Links ]
31. Caldwell JW, Arsura EL, Kilgore WB, Garcia AL, Reddy V, Johnson RH. Coccidioidomycosis in pregnancy during an epidemic in California. Obstet Gynecol 2000;95:236–239. [ Links ]
32. Chaturvedi V, Ramani R, Gromadzki S, Rodeghier B, Chang HG, Morse DL. Coccidioidomycosis in New York State. Emerg Infect Dis 2000;6:25–29. [ Links ]
33. Lefler E, Weiler–Ravell D, Merzbach D, Ben–lzhak O, Best LA. Traveller's coccidioidomycosis: case report of pulmonary infection diagnosed in Israel. J Clin Microbiol 1992;30:1304–1306. [ Links ]
34. Pappagianis D. Epidemiology of coccidioidomycosis. Curr Top Med Mycol 1988;2:199–238. [ Links ]
35. Munoz B, Castanon RL, Calderón I, Vazquez ME, Manjarrez ME. Parasitic mycelial forms of Coccidioides species in Mexican patients. J Clin Microbiol 2004;42:1247–1249. [ Links ]
36. Laniado–Laborín R. Coccidioidomicosis: Clínica, diagnóstico y tratamiento. En: Méndez–Tovar LJ, editor. Actualidades en micología médica. 2a ed. México: Facultad de Medicina, UNAM;2004.p. 269–276. [ Links ]
37. Galgiani JN. Coccidioidomycosis. West J Med 1993;159:153–171. [ Links ]
38. Castañeda–Godoy R, Laniado–Laborín R. Coexistencia de tuberculosis y coccidioidomicosis. Presentación de dos casos clínicos. Rev Inst Nal Enf Resp Mex 2002;15:98–101. [ Links ]
39. Warlick MA, Quan SF, Sobonya RE. Rapid diagnosis of pulmonary coccidioidomycosis. Cytologic v potassium hydroxide preparations. Arch Intern Med 1983; 143:723–725. [ Links ]
40. Galgiani JN, Ampel NM, Blair JE, et al. Coccidioidomycosis. Clin Infect Dis 2005;41:1217–1223. [ Links ]
41. Drutz DJ. Amphotericin B in the treatment of coccidioidomycosis. Drugs 1983; 26:337–346. [ Links ]
42. Hiemenz JW, Walsh TJ. Lipid formulations of amphotericin B: recent progress and future directions. Clin Infect Dis 1996;22 Suppl 2:133–144. [ Links ]
43. Steinbach WJ, Stevens DA, Denning DW. Combination and sequential antifungal therapy for invasive aspergillosis: review of published in vitro and in vivo interactions and 6281 clinical cases from 1966 to 2001. Clin Infect Dis 2003; 37(Suppl 3):188–224. [ Links ]
44. Graybill JR, Stevens DA, Galgiani JN, Dismukes WE, Cloud GA. Itraconazole treatment of coccidioidomycosis. Am J Med 1990;89:282–290. [ Links ]
45. Catanzaro A, Galgiani JN, Levine BE, et al. Fluconazole in the treatment of chronic pulmonary and non–meningeal disseminated coccidioidomycosis. Am J Med 1995;98:249–256. [ Links ]
46. Galgiani JN, Catanzaro A, Cloud GA, et al. Comparison of oral fluconazole and itraconazole for progressive nonmeningeal coccidioidomycosis. A randomized, double–blind trial. Mycoses Study Group. Ann Intern Med 2000; 133:676–686. [ Links ]
47. Tucker RM, Denning DW, Dupont B, Stevens DA. Itraconazole therapy for chronic coccidioidal meningitis. Ann Intern Med 1990;112:108–112. [ Links ]
48. Stevens DA. Adequacy of therapy for coccidioidomycosis. Clin Infect Dis 1997; 25:1211–1212. [ Links ]
49. Blair JE, Logan JL. Coccidioidomycosis in solid organ transplantation. Clin Infect Dis 2001 ;33:1536–1544. [ Links ]
50. Woods CW, McRill C, Plikaytis BD, et al. Coccidioidomycosis in human immunodeficiency virus–infected persons in Arizona, 1994–1997: incidence, risk factors, and prevention. J Infect Dis 2000;181:1428–1434. [ Links ]
51. Deresinski SC. Coccidioidomycosis: efficacy of new agents and future prospects. Curr Opin Infect Dis 2001;14:693–696. [ Links ]
52. Prabhu RM, Bonnell M, Currier BL, Orenstein R. Successful treatment of disseminated nonmeningeal coccidioidomycosis with voriconazole. Clin Infect Dis 2004;39:e74–e77. [ Links ]
53. Proia LA, Tenorio AR. Successful use of voriconazole for treatment of Coccidioides meningitis. Antimicrob Agents Chemother 2004;48:2341. [ Links ]
54.Gonzalez GM, Tijerina R, Najvar LK, et al. Correlation between antifungal susceptibilities of Coccidioides immitis in vitro and antifungal treatment with caspo–fungin in a mouse model. Antimicrob Agents Chemother 2001 ;45:1854–1859. [ Links ]
55. Pappagianis D. Seeking a vaccine against Coccidioides immitis and serologic studies: expectations and realities. Fungal Genet Biol 2001;32:1–9. [ Links ]














