Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista del Instituto Nacional de Enfermedades Respiratorias
versión impresa ISSN 0187-7585
Rev. Inst. Nal. Enf. Resp. Mex. vol.18 no.1 México ene./mar. 2005
Imágenes
Cavidad pulmonar y rinitis–sinusitis
Pulmonary cavity and rinitis–sinusitis
Francisco P. Navarro Reynoso*, Francisco Rafael Páramo–Arroyo*, Blanca Herrera*, Carlos Ibarra–Pérez*
* Servicio de Neumología, Hospital General de México. SSA.
Correspondencia:
MASS, Dr. Francisco P. Navarro Reynoso, Jefe del Servicio de Neumología.
Hospital General de México.
Dr. Balmis 148, colonia Doctores. Delegación Cuauhtemoc. México, DF., 06726.
Trabajo recibido: 01–III–2005
Aceptado:29–III–2005
Arquitecto, 43 años. Catorce cigarrillos diarios desde los 16 años que suspendió dos meses antes de su ingreso, bebidas alcohólicas ocasionales, Combe negativo, descompresión de hernia discal lumbar en febrero de 2003.
Desde diciembre de 2002 presentó congestión nasal, que mejoraba con gotas vasoconstrictoras. A partir de marzo de 2003 hubo exacerbación de la congestión nasal, apareció tos con esputo amarillento rosado sin estrías de sangre y fiebre hasta 39°. Ingresó en marzo de 2003, se le tomaron telerradiografía posteroanterior de tórax (Figura 1) y tomografía de senos parana–sales (Figuras 2Ay 2B).
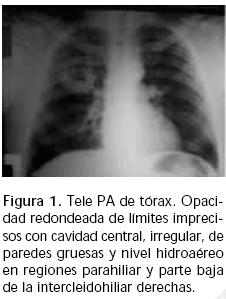

Diagnóstico: Granulomatosis de Wegener1–7
Las biopsias mostraron granulomatosis de Wegener (GW). No hubo respuesta a corticoesteroides y ciclofosfamida; falleció cuatro meses después por hemoptisis masiva. La necropsia confirmó el diagnóstico.
La GW, enfermedad multisistémica, es la más conocida de las granulomatosis no infecciosas. Friedrich Wegener fue quien la describió por primera vez en 1939. Es la más frecuente en hombres entre la cuarta y sexta década de vida; se ha descrito una predisposición genética en los genotipos HLADR2 y HLADW7.
Los sitios más frecuentemente afectados son el aparato respiratorio y los ríñones. Son muy comunes la rinitis y la sinusitis de predominio maxilar. Hay rinorrea, epistaxis, formación de costras y erosión del cartílago nasal con perforación del tabique y colapso del puente nasal, produciendo una deformidad característica. Puede haber obstrucción de la trompa de Eustaquio, otitis media crónica y mastoiditis. La participación traqueobronquial puede producir inflamación, ulceración, malacia, granulomas y eventualmente estenosis; se manifiesta por tos, disnea, sangrado, atelectasia o neumonía distal; algunos casos de estenosis subglótica simulan asma. La afectación del parénquima pulmonar se manifiesta típicamente por uno o varios nodulos con o sin cavitación. La complicación fatal es la hemoptisis, como ocurrió en nuestro enfermo, que pudo deberse al daño en un vaso grueso del gran nodulo necrótico o a hemorragia alveolar porcapilaritis. También puede haber derrame pleural por infartos pulmonares subpleurales y neumotorax por ruptura pulmonar, que puede llevar a fístula broncopleural. Hay una forma limitada al aparato respiratorio, indolente, que probablemente representa una fase inicial del padecimiento.
Las manifestaciones extrapulmonares pueden preceder o seguir a la enfermedad pulmonar. La glomerulonefritis focal que se presenta hasta en el 85% de los enfermos se expresa como hipertensión arterial sistémica, hematuria, proteinuria y cilindruria. Aproximadamente el 50% de los casos presentan vasculitis necrosante de pequeños vasos coronarios: puede haber pericarditis, arteritis coronaria oclusiva con isquemia e infarto agudo, bloqueo auriculoventricular avanzado y otras arritmias resistentes al tratamiento habitual. Puede haber también participación ocular, cutánea, bucal y neurológica.
El laboratorio habitualmente muestra aumento de eritrosedimentación, anemia, leucocitosis, trombocitosis, factor reumatoide positivo y títulos elevados de anticuerpos antinucleares, inmunoglobulinas elevadas sobre todo IgG, IgA y en algunas ocasiones IgE, también se elevan proteína C reactiva y complemento. La confirmación diagnóstica puede requerir de biopsia para demostrar vasculitis necrosante de pequeños y medianos vasos, los mejores sitios son la mucosa nasal y el pulmón; la biopsia renal puede no ser diagnóstica, aunque sí lo fue en nuestro enfermo. El tratamiento con base de ciclofosfamida y esteroides puede dar remisiones hasta del 93%.
REFERENCIAS
1. Cosgrove GP, Schwarz MI. Vasculitis & the diffuse alveolar hemorrhagic syndromes. In: Hanley ME, Welsh CH, editors. Current diagnosis & treatment in pulmonary medicine. New York: McGraw–Hill: 2003.p.204–212. [ Links ]
2. Sahn SA, Heffner JE. Pulmonary pearls II. Philadelphia: Hanley & Belfus; 1995.p.98–100. [ Links ]
3. Cano VF. Enfermedades intersticiales del pulmón. Rev Med Hosp Gen Mex 1978:41:367–379. [ Links ]
4. Crystal RG. Interstitial lung disease of unknown cause: Disorders characterized by chronic inflammation of the lower respiratory tract. N Engl J Med 1984:310:154–159. [ Links ]
5. Raghu G. Interstitial lung disease. A clinical overview and general approach. In: Fishman AP, editor. Fishman's pulmonary diseases and disorders. 3rd ed. New York: McGraw–Hill: 1998.p.1037–1053. [ Links ]
6. Lynch JP, McCune WJ. Immunosuppressive and cytotoxic pharmacotherapy for pulmonary disorders. Am J Respir Crit Care Med 1997:155:395–420. [ Links ]
7. Fuster V, Alexander RW, O'Rourke RA, et al. Hurst's the heart. 11th ed. New York: McGraw–Hill: 2004. p.1192–1194. [ Links ]














