Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista del Instituto Nacional de Enfermedades Respiratorias
versión impresa ISSN 0187-7585
Rev. Inst. Nal. Enf. Resp. Mex. vol.17 no.1 México mar. 2004
Rev Inst Nal Enf Resp Méx 2004; Vol. 17(1):7-14
ARTÍCULO ORIGINAL
LA FIBROBRONCOSCOPIA EN MEDICINA CRÍTICA
MARÍA DEL PILAR AGUILAR RAMÍREZ
Servicio de Urgencias, Hospital Médica Sur.
JOSÉ GUADALUPE GARCÍA OLAZARÁN
ALFREDO PÉREZ ROMO
FRANCISCO NAVARRO REYNOSO
RAÚL CICERO SABIDO
Departamento de Endoscopia Torácica, Unidad de Neumología del Hospital General de México, SSA y Facultad de Medicina, UNAM.
Correspondencia:
Dra. María del Pilar Aguilar Ramírez.
Servicio de Urgencias.
Hospital Médica Sur,
México, D.F.
Email: mapiaguil@yahoo.com.mx
Trabajo recibido: 25-II-2004;
Aceptado: 29-III-2004
RESUMEN
Objetivo: Identificar las indicaciones de la fibrobroncoscopia en pacientes hospitalizados en Unidades de Cuidados Intensivos.
Material y métodos: Estudio de observación clínica, reprospectivo y prospectivo en pacientes hospitalizados en la Unidad de Cuidados Intensivos con fibrobroncoscopia de octubre de 2001 a septiembre de 2003. Se registraron diagnósticos de indicación de fibrobroncoscopia, hallazgos, complicaciones y Unidades de Cuidados Intensivos de procedencia. Se aplicó la prueba de comparación de proporciones con límites de confianza de la distribución nominal (Bernoulli)
Resultados: De 867 fibrobroncoscopias, 88 se practicaron en la Unidad de Cuidados Intensivos (10.14%); de ellas hubo 51 hombres y 37 mujeres; edad promedio 52.35; desviación estándar 17.27; rango 15-86 años. Cincuenta pacientes provinieron de diferentes Unidades de Cuidados Intensivos (Central, Infectología, Oncología, Cardiología Y Neurología), y 38 de la Unidad de Cuidados Intensivos Respiratorios (Neumología). En 50 casos la indicación fue por neumonía, 16 adquirida en la comunidad, 12 por broncoaspiración, 12 asociada a ventilador, 10 nosocomial. Quince casos en Unidades de Cuidados Intensivos Respiratorios y 35 procedentes de unidades no neumológicas; la diferencia no fue estadísticamente significativa. Los diagnósticos de los 38 pacientes restantes fueron: 18 atelectasia, 6 enfermedad maligna, 5 hemoptisis, 3 revisión de traqueotomía y colocación de cánula, 2 fístula traqueoesofágica, 2 estenosis traqueal, 1 absceso pulmonar y 1 quemadura de vía aérea. En fibrobroncoscopia 65 fueron diagnósticas,11 terapéuticas y 12 ambas. Dos pacientes presentaron complicaciones. Ninguno falleció como consecuencia del procedimiento.
Conclusiones: La fibrobroncoscopia es un método seguro en pacientes en estado crítico, tiene indicaciones diagnósticas y terapéuticas que facilitan la toma de decisiones para su manejo clínico, con baja morbilidad.
PALABRAS CLAVE: Fibrobroncoscopia, Unidad de Cuidados Intensivos, neumonía.
ABSTRACT
Objective: To identify the indications of fiberoptic bronchoscopy (FOB) in patients hospitalized in Intensive Care Units (ICU).
Material and methods: Observational clinic study retrospective and prospective of patients hospitalized in ICU with FOB, from October 2001-September 2003. In all cases it was recorded diagnostic indication for FOB, findings, complications and ICU where it comes from. Test of proportions with confidence limits for binomial distribution (Bernoulli) was applied.
Results: Of 867 FOB, 88 were performed in ICU (10.14%), 51 males, 37 females, mean age 52.35; SD 17.27; range 15-86 years old. Fifty patients came from different services IC units, central, infectology, oncology, cardiology and neurology, 38 were from Respiratory Intensive Care Unit (RICU). In 50 cases the indication was pneumonia, 16 communitary, 12 by aspiration, 12 ventilator associated and 10 nosocomial. 15 correspond to RICU and 35 from non-pneumologic ICU. There were no significative differences. Diagnosis of the others 38 patients were 18 atelectasis, 6 malignancies, 5 hemoptysis, 3 evaluation of tracheostomy, 2 tracheoesophageal fistula, 2 tracheal stenosis, 1 lung abscess an 1 burn of airway. 65 FOB were for diagnosis, 11 therapeutics and 12 by both. Only 2 patients presented complications. No casualties were recorded.
Conclusion: FOB is a safe method for diagnostic and therapeutic indications in patients in critical conditions under intensive care and make easier the decisions for clinical management, with low morbidity.
KEY WORDS: Fiberoptic bronchoscopy, Intensive Care Units, pneumonia.
INTRODUCCIÓN
Las causas más comunes de enfermedad pulmonar en la Unidad de Cuidados Intensivos (UCI) incluyen neumonías comunitarias y nosocomiales, edema pulmonar cardiogénico y no cardiogénico, hemorragia pulmonar, enfermedad tromboembólica, cáncer pulmonar primario o metastásico, daño pulmonar inducido por fármacos o radiación y otras enfermedades del tejido conectivo. Los pacientes críticamente enfermos están generalmente inestables y tienen un riesgo elevado para ser trasladados con seguridad; los procedimientos diagnósticos o terapéuticos que puedan ser practicados en la UCI, a un lado de la cama del enfermo, son preferibles a los que requieren transportar a los enfermos a otro sitio para realizarlos 1.
La fibrobroncoscopia (FBC) es un método esencial diagnóstico y terapéutico en diversas condiciones pulmonares para el cuidado de los pacientes admitidos en la UCI 2,3 , particularmente la valoración de estado de la vía aérea principal. La FBC se ha empleado frecuentemente en la UCI desde 1980, particularmente en patología broncopulmonar aguda4.
Las indicaciones para FBC en UCI son: 1) inspección de la vía aérea en hemoptisis, verificar posición de tubo endotraqueal o endobronquial y lesiones traqueales o bronquiales, 2) remoción de secreciones o cuerpo extraño, 3) colección de muestras para estudios microbiológico, citológico, patológico o molecular y 4) colocación de dispositivos y fármacos dentro de la vía aérea, como sondas endotraqueal o endobronquial, prótesis y sustancias terapéuticas 3 . Más de una indicación puede estar presente simultáneamente.
Una de las indicaciones más comunes de FBC en UCI es la remoción por aspiración de secreciones en vías aéreas, que no se pueden movilizar con medidas menos invasivas 5 , como la succión traqueal con sondas, broncodilatadores inhalados, fisioterapia pulmonar o drenaje postural 6.
La atelectasia es una complicación frecuente observada en la UCI; su persistencia prolongada puede empeorar la hipoxemia ya existente en el paciente críticamente enfermo y facilitar la neumonía nosocomial 7 , por lo que la FBC está indicada en forma temprana.
En caso de infiltrados pulmonares que ocurren en pacientes críticos, es importante determinar su causa, estos infiltrados incluyen padecimientos infecciosos y no infecciosos 3 . La neumonía es el tipo de infección mayormente vista en la UCI y se asocia frecuentemente a la ventilación mecánica 8 ; se estima que puede desarrollarse del 9 al 25% de los pacientes con ventilación mecánica prolongada, el riesgo es progresivo y aproximadamente el 60% de los pacientes con ventilación mecánica con más de 30 días la presentan 9 . La neumonía asociada a ventilador (NAV) contribuye de manera importante a la morbimortalidad y el incremento del costo de los cuidados de los pacientes críticamente enfermos 10 ; el diagnóstico empírico puede traer consecuencias potenciales que, incluyen a los pacientes con prescripción innecesaria de antibióticos, con resultados perjudiciales que favorecen el crecimiento bacteriano, de hongos y organismos oportunistas con la subsecuente resistencia a los fármacos empleados 11 . Se ha identificado que el solo criterio clínico no es suficiente para el diagnóstico de NAV 12 ; a menudo se dificulta identificarla, ya que en otras condiciones se pueden producir sepsis y nuevos infiltrados pulmonares 13,14 ; por lo que el uso de la FBC en el diagnóstico etiológico de infección de parénquima pulmonar se ha expandido en los últimos años 15
La FBC está indicada en la UCI como auxiliar en el cambio de tubo endotraqueal, intubación selectiva unilateral, manejo de la vía aérea difícil y en pacientes con compromiso de la vía aérea con movilización limitada del cuello 16 , asimismo, es un método de gran valor en el diagnóstico y manejo de la hemoptisis y de la vía aérea con quemaduras por inhalación 17 . La FBC es un guía para un procedimiento exitoso y seguro de traqueostomía percutánea practicada en la cama del paciente 18 . También la colocación de una cánula de traqueotomía se facilita con la guía de la FBC, particularmente en pacientes con procesos o cirugía del cuello.
En este estudio, se describe la experiencia del uso e indicaciones de la FBC en pacientes críticamente enfermos hospitalizados en la UCI.
MATERIAL Y MÉTODOS
Es un estudio de observación clínica, retrospectivo y prospectivo descriptivo; se seleccionaron a todos los pacientes que se les realizó FBC registrados en el archivo de información en el área de Endoscopia Torácica de un hospital de tercer nivel de atención, en el período comprendido de octubre de 2001 a septiembre de 2003. Se identificó a los pacientes que estuvieron en las unidades de cuidados intensivos de diferentes servicios. Se registraron: edad, sexo, diagnóstico e identificación para realizar FBC, UCI de procedencia, tipo de anestesia utilizada, vía de acceso, hallazgos, complicaciones y mortalidad. Todos los procedimientos se realizaron en el área de la UCI del servicio correspondiente y fueron monitoreados con oximetría de pulso y electrocardiograma continuo. La desaturación de oxígeno, isquemia, arritmia y sangrado se consideró como complicación mayor si requería la interrupción del procedimiento por riesgo de mortalidad a consecuencia de la FBC y si ocurría dentro de las 24 horas posteriores al estudio 19.
Los resultados se analizaron por comparación de proporciones con límites de confianza de la distribución nominal (Bernoulli).
RESULTADOS
Se realizaron en el período del estudio, un total de 867 FBC con diversas indicaciones. De ellas, 88 FBC fueron practicadas en la UCI en la cama del paciente (10.14% del total); 51 casos fueron hombres y 37 mujeres, con una edad promedio de 52.35 años; desviación estándar de 17.27; rango de 15 a 86 años, moda 61 y mediana 52.5 años.
Se realizaron 42 FBC en pacientes provenientes de la UCI Central, 38 de la Unidad de Cuidados Intensivos Respiratorios (UCIR), 4 de UCI Infectología, 2 de UCI Oncología, 1 de UCI Cardiología y 1 de UCI Neurología (Tabla I). Con anestesia general se realizaron 68 FBC y 20 con local; la vía de acceso por cánula endotraqueal fue en 63 pacientes, por cánula de traqueotomía en 13, por narina en 6 y por vía oral en 6 (Tabla II).


Los diagnósticos que indicaron la FBC fueron: atelectasia en 18 casos (tomando muestras para examen bacteriológico), neumonía adquirida en la comunidad en 16, neumonía por broncoaspiración en 12, NAV en 12, neumonía nosocomial en 10, enfermedad neoplásica en 6, hemoptisis en 5, revisión de traqueotomía y colocación de cánula en 3, fístula traqueoesofágica en 2, estenosis traqueal en 2, absceso pulmonar en 1 y quemadura de la vía aérea en 1 (Tabla III). Los hallazgos fueron: en 31 pacientes se encontraron abundantes secreciones purulentas, en 14 secreción purulenta o mucosa con obstrucción del árbol bronquial o cánula endobronquial, en 11 secreción mucosa. En estos 56 pacientes (63.3%) que se les practicó aspiración de secreciones; la muestra obtenida se aprovechó para estudio bacteriológico. En 7 pacientes se encontró edema de mucosa, en 7 mucosa normal, en 4 sangrado activo, en 4 compresión extrínseca, en 3 coágulos, en 2 lesiones endobronquiales neoplásicas, en 2 tubo endotraqueal en bronquio principal derecho, en 1 fístula traqueoesofágica, en 1 traqueomalacia y en 1 se realizó colocación de cánula de traqueotomía (Tabla IV). Se consideró que 65 FBC fueron diagnósticas, 11 terapéuticas y 12 con ambas indicaciones. En 2 pacientes, 2.28% del total, fue necesario suspender la FBC. Un enfermo presentó broncoespasmo y tuvo desaturación persistente por debajo del 70% estimada por oximetría de pulso, el otro paciente presentó desaturación por debajo del 70% y bradicardia sinusal; ambos pacientes recuperaron su estado basal previo al procedimiento. Ningún paciente falleció por complicación derivada de la FBC en las 24 horas siguientes del estudio.

Tabla III. Diagnóstico de indicación para realizar fibrobroncoscopia
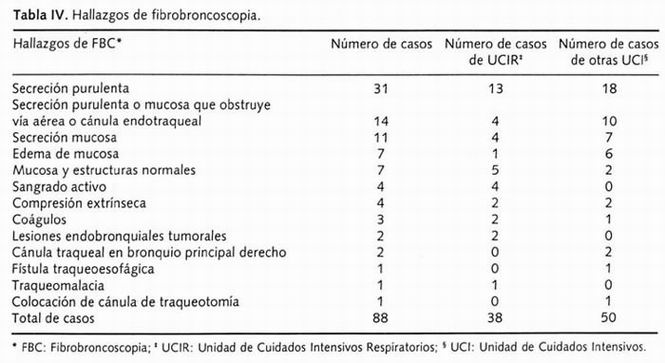
Tabla IV. Hallazgos de fibroncoscopia
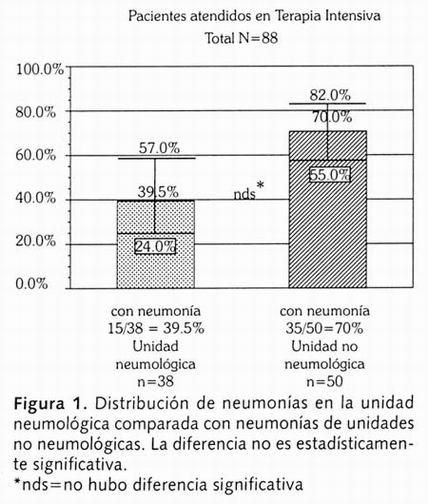
La indicación principal para FBC fue neumonía en 50 pacientes, 15 casos (30%) correspondieron a la UCIR y 35 (70%) a otras UCI.
De un total de 88 pacientes atendidos en diversas terapias intensivas, 38 fueron atendidos en una unidad de terapia intensiva neumológica, 15 de ellos tuvieron neumonía lo que representó el 39.5% (del total de casos de la UCIR). Los 50 pacientes restantes procedían de unidades de terapia intensiva no neumológica y de estos casos 35 tuvieron neumonía (70% del total de casos de otras UCI).
Es evidente que el porcentaje de 70% de los pacientes en unidades no neumológicas es mucho mayor, al compararlos con el 39.5% de los pacientes en unidades de terapia intensiva neumológica, sin embargo, la diferencia no es estadísticamente significativa, como se observa en la Figura 1.
La distribución de los diferentes tipos de neumonía se presenta en la Figura 2, donde las tendencias sin ser estadísticamente significativas se manifiestan en: neumonía adquirida en la comunidad (46.7%), en terapia intensiva neumológica versus (25.7%) para no neumológicas; en lo referente a neumonía nosocomial, la frecuencia mayor (25.7%) se presentó en terapia intensiva no neumológica, si se contrasta con el 6.7% de neumonía nosocomial en terapia intensiva neumológica, sin ser estadísticamente significativa es cuatro veces menor en esta última.
En las NAV y por broncoaspiración las proporciones son similares, tanto en unidades de terapia intensiva neumológica como no neumológicas (Figura 2).

DISCUSIÓN
La FBC es un procedimiento seguro en la mayoría de los pacientes críticos, el procedimiento de preparación y realización de la FBC es similar para aquellos pacientes que no están críticamente enfermos. Las indicaciones del estudio son las mismas para los pacientes en estado crítico y cualquier otro tipo de pacientes 20 , salvo la aspiración de secreciones. La indicación para sedantes o anestesia local se basó en la capacidad del paciente para cooperar y tolerar el procedimiento 1 . Todos los pacientes en una UCI deben estar continuamente monitorizados, los fármacos y el equipo necesario para oxigenación, manejo de vía aérea, reanimación y de soporte vital deben estar igualmente disponibles a un lado de la cama 1 . Algunos pacientes se consideran de alto riesgo para desarrollar complicaciones mayores durante la FBC (arritmias malignas, hipoxemia refractaria o grave, o presencia de trastornos de coagulación).
Los pacientes con infarto del miocardio reciente o angina inestable tienen alto riesgo de presentar isquemia miocárdica durante la FBC, por lo que se consideran entre las pocas contraindicaciones absolutas 21,22 . Dunagan y colaboradores en un estudio retrospectivo en pacientes de la Unidad de Cuidados Coronarios con enfermedad cardiaca aguda, reportaron que la FBC puede realizarse con seguridad y que el resultado tiene gran influencia en la toma de decisiones en el manejo; en el estudio de Dunagan se reportó como indicación de la FBC para definir el diagnóstico de neumonía en 31 pacientes (78%), atelectasia en 4 (10%), tumoración en 1 (2%) y el porcentaje de complicaciones mayores fue menor al 5% 19 . En nuestro estudio sólo se observó un caso con infarto cardiaco, la principal causa para realizar FBC fue neumonía en 50 casos (56.8%), atelectasia en 18 (20.4%), tumoración en 6 (6.8%) y el porcentaje de complicaciones mayores fue de 2.38% y no se presentó ningún caso de mortalidad relacionada al procedimiento durante las 24 horas posteriores al estudio.
La incidencia de arritmias cardiacas, excluyendo taquicardia sinusal se ha reportado baja (4 a 11%) en pacientes sin enfermedad cardiaca aguda, y están frecuentemente asociadas con períodos prolongados de desaturación de oxígeno 23 , en este estudio sólo se reportó un caso de bradicardia sinusal (1.1% del total de casos).
Los factores de riesgo para sangrado significativo durante la FBC incluyen uremia, trombocitopenia con conteo de plaquetas por debajo de 50,000/dL, estado de inmunocompromiso y tiempo prolongado del procedimiento 24 . Esta situación no se presentó en nuestro estudio.
La neumonía es responsable del 50% de los antibióticos prescritos en las UCI; la falla del tratamiento estimada por ausencia de mejoría o incluso deterioro clínico bajo una terapia de antimicrobianos es un gran reto terapéutico 25 . La FBC se emplea con frecuencia para obtener especímenes del árbol respiratorio en casos con diagnóstico de neumonía, porque la evaluación clínica, de laboratorio y radiológica tienen un valor predictivo insuficiente y el examen bacteriológico es necesario. Varios métodos pueden ser usados: lavado broncoalveolar, cepillado bronquial y muestras tomadas con cepillo protegido, con frecuencia se emplean conjuntamente 26,27 . En este estudio 50 pacientes (56.8%) tuvieron neumonía, entre ellos 12 NAV, 12 por broncoaspiración, 10 nosocomiales; el porcentaje de neumonía fue menor (30%) en la UCIR que en otras UCI (70%). La neumonía por broncoaspiración fue del 24% de las neumonías, lo que señala el cuidado inadecuado de la vía aérea.
En el paciente inmunocomprometido el lavado broncoalveolar debe ser usado en forma rutinaria, ya que puede establecer el diagnóstico etiológico de la neumonía en 50 al 70% de los casos 27.
La aspiración transbronquial con aguja es más limitada ya que el uso de ventilador mecánico aumenta el riesgo de barotrauma e inestabilidad hemodinámica; sin embargo, el diagnóstico de cáncer pulmonar sigue siendo un problema en los enfermos críticos y, en pacientes correctamente seleccionados esta técnica es útil por su alta sensibilidad, especificidad y valor predictivo positivo. Krees y colaboradores en un estudio de 348 pacientes oncológicos admitidos en la UCI por diversas causas, demostraron que 16% tenían cáncer pulmonar y 48% de esos pacientes murieron en la UCI 28,29.
La hipoxemia es una complicación asociada a FBC; la disminución de oxígeno puede persistir por arriba de dos horas después del procedimiento. En pacientes que no están en estado crítico, puede declinar hasta por 20 a 30mmHg, en pacientes críticamente enfermos puede ser de 30 a 60mmHg. La succión prolongada también induce hipoxemia, secundaria a la reducción del volumen corriente efectivo y la capacidad funcional residual. Una succión de limpieza de 100mmHg puede remover casi 7L/min de la mezcla que el paciente inhala1. La apropiada oxigenación durante y después de la FBC es importante al aspirar secreciones, como ocurrió en 56 pacientes en este estudio (63.6%) de los 88 casos estudiados. En estas circunstancias el estudio bacteriológico es importante. La instalación de solución salina o lidocaína también reduce los niveles de oxígeno. Estas anormalidades generalmente se revierten de 1 a 4 horas 1.
Aunque el fibrobroncoscopio puede ocupar hasta 10% de la luz de la tráquea en pacientes no intubados, el instrumento disminuye en mayor porcentaje el espacio disponible en un tubo endotraqueal, por ejemplo un fibrobroncoscopio con un diámetro de 5.7mm ocupa 51 y 66% en un corte transversal de un tubo endotraqueal de 8 y 7mm, respectivamente. La presión pico puede ser elevada, con presión positiva espiratoria remanente al final de la espiración por la resistencia mecánica a la entrada de aire. Se encontró que cerca de 35cm H2 O de presión positiva al final de la espiración (PEEP) fue generada con un broncoscopio estándar en un tubo endotraqueal de 7mm; estas altas presiones pueden provocar barotrauma. El tamaño aconsejable del tubo endotraqueal para realizar FBC es controversial, pero un mínimo aceptable es que sea cuando menos 1.5mm mayor al diámetro del broncoscopio. Se sugiere realizar las siguientes modificaciones al ventilador mecánico 15min antes del procedimiento: continuar PEEP o reducirlo al 50%, incrementar la fracción inspirada de oxígeno (FiO2 ) a 1.0 y el volumen corriente cerca del 30% durante la FBC. Suspender el procedimiento si la saturación arterial de oxígeno es menor del 90% con FiO2 de 1 30.
Los efectos hemodinámicos durante la FBC se registran como incremento del tono simpático por la hipoxemia e hipercapnia que pueden resultar en arritmias, isquemia miocárdica y paro cardiaco. Las alteraciones hemodinámicas son comunes durante la FBC, la presión arterial media puede elevarse en un 30%, la frecuencia cardiaca en 43% y el índice cardiaco en 28% comparado con el basal previo al procedimiento 31.
CONCLUSIONES
La FBC es un procedimiento seguro, de valor diagnóstico y terapéutico en los pacientes críticamente enfermos y contribuye a la toma de decisiones en el tratamiento, puede realizarse a un lado de la cama del paciente sin necesidad de un traslado que ocasione o empeore la inestabilidad hemodinámica o respiratoria. Tiene un bajo porcentaje de complicaciones y de mortalidad; en este estudio sólo dos pacientes de 88, presentaron complicaciones mayores (2.38%), y la mortalidad relacionada al procedimiento fue nula.
REFERENCIAS
1. Raoof S, Mehrischi S, Prakash UB. Role of Bronchoscopy in Modern Medical Intensive Care Unit. Clin Chest Med 2001;22:241-261. [ Links ]
2. Dellinger RP, Bandi V. Fiberoptic Bronchoscopy in the Intensive Care Unit. Crit Care Clin 1992;8:755-772. [ Links ]
3. Liebler JM, Markin CJ. Fiberoptic Bronchoscopy for Diagnosis and Treatment. Crit Care Clin 2000;16:83-100. [ Links ]
4. Padua A, Castorena G, Ramírez AJ, Cicero R. La fibrobroncoscopia en el enfermo con patología broncopulmonar aguda. Gac Med Mex 1980;116:23-29. [ Links ]
5. Kreider ME, Lipson DA. Bronchoscopy for Atelectasis in the ICU. Chest 2003;124:344-350. [ Links ]
6. Tsao TC, Tsai YH, Lan RS, Shieh WB, Lee CH. Treatment for Collapsed Lung in Critically ill Patients. Selective Intrabronchial Air Insufflation Using the Fiberoptic Bronchoscope. Chest 1990;97:435-438. [ Links ]
7. Olopade CO, Prakash UB. Bronchoscopy in the Critical Care Unit. Mayo Clin Proc 1989;64:1255-1263. [ Links ]
8. Allen R, Dunn W, Limper A. Diagnosing Ventilator Associated Pneumonia: The Role of Bronchoscopy. Mayo Clin Proc 1994;69:962-968 [ Links ]
9. Langer M, Moscón P, Cigada M, Mandalli M. Long-term Respiratory Support and Risk of Pneumonia in Critically ill Patients. Am Rev Respir Dis 1989;140:302-305. [ Links ]
10. Heyland DK, Cook DJ, Marshall J, Heule M, Guslits B, Lang J, et al. The Clinical Utility of Invasive Diagnostic Techniques in the Setting of Ventilator-associated Pneumonia. Chest 1999;115:1076-1084. [ Links ]
11. Rello J, Ausina V, Ricart M, Castella J, Prats G. Impact of Previous Antimicrobial Therapy on the Etiology and Outcome of Ventilator-associated Pneumonia. Chest 1993;104:1230-1235. [ Links ]
12. Andrews CP, Coalson JJ, Smith JD, Johanson WG Jr. Diagnosis of Nosocomial Bacterial Pneumonia in Acute, Diffuse Lung Injury. Chest 1981;80:254-258. [ Links ]
13. Chastre J, Trouillet JL, Dombret MC. Bronchoscopic Diagnosis of Bacterial Pneumonia: Protected Specimen Brush versus Bronchoalveolar Lavage. J Bronchology 1997;4:260-265. [ Links ]
14. Lambotte O, Timsit JF, Garrouste-Orgeas M, Misset B, Benali A, Carlet J. The Significance of Distal Bronchial Samples with Commensals in Ventilator-associated Pneumonia: Colonizer or Pathogen? Chest 2002;122:1389-1399. [ Links ]
15. Cicero R, Criales JL, Lorenze JM, Saldaña Y, Cardoso M, Casillas C, et al. Flexible Bronchoscopy and Helical Computed Tomography with Three Dimensional Reconstructions in Non-small cell Carcinoma of the Lung. Bronchology 1998;5:98-103. [ Links ]
16. Cohn AI, Zornow MH. Awake Endotracheal Intubation in Patients with Cervical Spine Disease: A Comparison of the Bullard Laryngoscope and the Fiberoptic Bronchoscope. Anesth Analg 1995;81:1283-1286. [ Links ]
17. Sheridan RL. Burns. Crit Care Med 2002;30:500S-514S. [ Links ]
18. Silver MR, Balk RA. Bronchoscopic Procedures in the Intensive Care Unit. Crit Care Clin 1995;11:97-109. [ Links ]
19. Dunagan DP, Burke HL, Aquino SL, Chin R Jr, Adair NE, Haponik EF. Fiberoptic Bronchoscopy in Coronary Care Unit Patients: Indications, Safety and Clinical Implications. Chest 1998;114:1660-1667. [ Links ]
20. Turner JS, Wilcox PA, Hayhurst MD, Potgieter PD. Fiberoptic Bronchoscopy in the Intensive Care Unit. A Prospective Study of 147 Procedures in 107 Patients. Crit Care Med 1994;22:259-264. [ Links ]
21. Jolliet P, Chevrolet JC. Bronchoscopy in the Intensive Care Unit. Intensive Care Med 1992;18:160-169. [ Links ]
22. Utz JP, Prakash UBS. Indications or and Contraindications to Bronchoscopy. In: Prakash UBS, editor. Bronchoscopy. New York, NY: Raven Press, 1989:15-28. [ Links ]
23. Dweik RA, Mhta AC, Meeker DP, Arroliga AC. Analysis of the Safety of Bronchoscopy after Recent Acute Myocardial Infarction. Chest 1996;110:825-828. [ Links ]
24. Diette GB, Wiener CM, White P Jr. The Higher Risk of Bleeding in Lung Transplant Recipients from Bronchoscopy is Independent of Traditional Bleeding Risk. Chest 1999;115:397-402. [ Links ]
25. Pereira JC, Pedreira WL Jr, Araujo EMPA, Soriano FG, Negri EM, Antonangelo L, et al. Impact of BAL in the Management of Pneumonia with Treatment Failure. Positive of BAL Culture Under Antibiotic Therapy. Chest 2000;118:1739-1746. [ Links ]
26. Fagon J, Chastre J, Domart Y, Trovillet JL, Pierre J, Darne C, et al. Nosocomial Pneumonia in Patients Receiving Continuous Mechanical Ventilation. Am Rev Respir Dis 1989;139:877-884. [ Links ]
27. Gruson D, Hilbert G, Valentino R, Vargas F, Chene G, Bebear C, et al. Utility of Fiberoptic in Bronchoscopy in Neutropenic Patients Admitted to the Intensive Care Unit with Pulmonary Infiltrates. Crit Care Med 2000;28:2224-2230. [ Links ]
28. Ghamande S, Rafanan A, Dweik R, Arroliga AC, Mehta AC. Role of Transbronchial Needle Aspiration in Patients Receiving Mechanical Ventilation. Chest 2002;122:985-989. [ Links ]
29. Krees JP, Christenson J, Pohlman AS, Linkin DR, Hall JB. Outcomes of Critically ill Cancer Patients in a University Hospital Setting. Am J Respir Care Med 1999;160:1957-1961. [ Links ]
30. Meduri GU, Chastre J. The Standardization of Bronchoscopic Techniques for Ventilator-associated Pneumonia. Chest 1992;102:557S-564S. [ Links ]
31. Laudgran R, Haggmark S, Reiz S. Hemodynamic Effects of Flexible Fiberoptic Bronchoscopy Performed Under Topical Anesthesia. Chest 1982;82:295-299. [ Links ]














