Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Perinatología y reproducción humana
versión On-line ISSN 2524-1710versión impresa ISSN 0187-5337
Perinatol. Reprod. Hum. vol.27 no.1 Ciudad de México ene./mar. 2013
CASO CLÍNICO
Enfermedad de Paget extensa de la vulva:
Presentación de un caso y propuesta de manejo conservador
Extensive Paget's disease of the vulva: Case report and a conservative management proposal
Gonzalo Márquez-Acosta,* Emilio José Olaya-Guzmán,‡ Josefina Jiménez-López,‡ Daniella Gómez-Pue,‡ Milagros Pérez-Quintanilla§
* Coordinador del Servicio de Oncología.
‡ Médico adscrito del Servicio de Oncología.
§ Médico Ginecoobstetra. Diplomado de Colposcopia (septiembre 2012 a febrero 2013).
Instituto Nacional de Perinatología Isidro Espinosa de los Reyes. Servicio de Oncología.
Correspondencia:
Gonzalo Márquez Acosta
Montes Urales Núm. 800, Col. Lomas
Virreyes, 11000, México D.F.
Correo electrónico: gonmar74@hotmail.com
Recibido: 27 de noviembre de 2012
Aceptado: 14 de enero de 2013
RESUMEN
La enfermedad de Paget extramamaria (EPE) es una patología maligna observada, sobre todo, en áreas donde existe alta densidad de glándulas apocrinas. Presentamos el caso clínico de una paciente de 68 años de edad, atendida en la Clínica de Colposcopia del Servicio de Oncología, del Instituto Nacional de Perinatología Isidro Espinosa de los Reyes, con diagnóstico de enfermedad de Paget a nivel vulvar, vagina, región de periné y región perianal, manejada con sesiones de vaporización con láser, con evolución satisfactoria. Dado que es una enfermedad poco frecuente, más común en el sexo femenino y en la raza blanca, con mayor incidencia en la séptima década de la vida, como es el caso de nuestra paciente, el objetivo de este trabajo es presentar una revisión de la evaluación clínica, haciendo énfasis en el diagnóstico diferencial, uso de colposcopia para diagnóstico y tratamiento conservador fraccionado con vaporización de láser. La baja incidencia de la enfermedad de Paget de la vulva, vagina, periné y región perianal, así como la ausencia de informes sobre la posibilidad de tratamiento no quirúrgico, motivan a informar a la comunidad científica sobre el manejo con vaporización láser, con la intención de evitar la morbilidad que puede traer consigo el manejo quirúrgico convencional.
Palabras clave: Enfermedad de Paget extramamaria, vulva, vulvoscopia, tratamiento con láser, vaporización con láser, diagnóstico diferencial de cáncer de vulva.
ABSTRACT
Extramammary Paget's disease (EPD) is a malignant disease observed, especially in areas with high density of apocrine glands. We report a case of a patient of 68 years old, attended at the Colposcopy Clinic of Oncology, National Institute of Perinatology Isidro Espinosa de los Reyes, diagnosed with Paget's disease of the vulva, vagina, perineum region and perianal region, and managed with laser vaporization sessions with satisfactory outcome. Since it is a rare disease, more common in females and in whites, with the highest incidence in the seventh decade of life, as is the case of our patient, propose in this paper to present a review of the clinical evaluation with emphasis on the differential diagnosis, use of colposcopy for diagnosis and dividing up conservative treatment with laser vaporization of the disease. The low incidence of Paget's disease of the vulva, vagina, perineum and perianal region, and the absence of reports on the possibility of nonsurgical treatment encouraged to inform the scientific community about the management with laser vaporization, with the intention of avoiding morbidity that can lead to the conventional surgical maneuvers.
Key words: Paget disease extramammary, vulva, vulvoscopy, treatment of laser, laser vaporization, differential diagnosis vulvar cancer.
Introducción
La enfermedad vulvar de Paget pertenece al grupo de tumores epiteliales malignos y representa menos de 1% de todas las neoplasias vulvares.1 La edad promedio de presentación es entre los 60 y 70 años, con promedio de 63; predomina en pacientes de raza caucásica.2 Esta entidad es similar en apariencia a la enfermedad de Paget de la mama.3 El prurito es el síntoma más común y lo refieren alrededor del 70 por ciento de las pacientes.4 La lesión tiene una apariencia eccematoide, en una zona bien demarcada, con periferia roja frecuentemente blanquecina intercalada con islotes de epitelio eritematoso; es usualmente multifocal y puede ocurrir en cualquier parte sobre la vulva, desde la región inguinal hasta el área perineal y perianal.5
Dado el cuadro clínico tan diverso e inespecífico, se deben tener en cuenta los diagnósticos diferenciales, desde una patología infecciosa, una dermatosis o una neoplasia.6 El diagnóstico representa un reto clínico y está basado en la sospecha clínica, siendo el resultado histopatológico de una o varias biopsias el que establecerá el diagnóstico definitivo.7
El tratamiento puede ser tanto ablativo como excisional, dependiendo de la extensión de la lesión; la modalidad quirúrgica es la más frecuente, aunque en la actualidad hay nuevas alternativas conservadoras como la vaporización con láser CO2, que permite la preservación de la anatomía y la funcionalidad de los sitios afectados, especialmente en mujeres con lesiones multifocales y extensas.7 Las recurrencias pueden ser del 25 a 60% similares a las excisiones quirúrgicas, por lo que se requiere de un seguimiento clínico estrecho que incluya colposcopia y biopsia en caso de sospecha de lesiones nuevas o persistentes.4-8
Debido a la baja frecuencia de la enfermedad de Paget de la vulva y a la complejidad de diagnóstico, así como del tratamiento conservador con ablación láser CO2, realizado con división de la lesión por cuadrantes, se presenta el siguiente caso con la intención de presentar la experiencia adquirida con el mismo.
Presentación de caso
Femenina de 68 años de edad, licenciada de psicología; tabaquismo negado, con antecedentes patológicos de artritis reumatoide, diagnosticada en 1997, tratada con prednisona; actualmente en seguimiento. Antecedentes ginecoobstétricos: gesta 5, para 3, abortos 2, menarca a los 13 años; inicio de vida sexual a los 20; número de compañeros sexuales: 1; menopausia: 50 años de edad. La última citología cervicovaginal, en marzo de 2011, fue negativa para células malignas. Cuadro clínico: Paciente con historia de eritema y prurito localizado en genitales externos, de 6 a 12 meses de evolución, por lo que acude a valoración médica particular iniciando tratamiento antibiótico sin remisión del cuadro. Es remitida a centro dermatológico, encontrándose datos clínicos de dermatosis localizada en genitales, que afecta vulva y pliegues inguinales, constituida por neoformación plana, eritematosa, que infiltra 25 cm de diámetro. Se decide tomar biopsia y se diagnostica enfermedad de Paget extramamaria, por lo que se refiere al Instituto Nacional de Perinatología (INPer) para su manejo, encontrando durante la revisión ginecológica: lesión ulcerada, eritematosa, con placas blanquecinas que afectan la piel pilosa sin llegar a monte de Venus, pero se extiende hacia al pliegue inguinocrural, labios mayores y menores, ingle, región perianal, surco interglúteo, piel de la región glútea aledaña a región perianal, que semeja alas de mariposa, con mayor extensión al lado izquierdo de la línea media, aproximadamente de 20 por 15 cm, mientras que hacia el lado derecho mide 10 por 15 cm. La colposcopia no es adecuada para la lesión, zona de transformación tipo III, ya que el epitelio de la vagina y del cérvix muestran cambios por atrofia; además se observa extensión de las lesiones vulvares hacia ambos sitios anatómicos, lo que condiciona la presencia de zonas acetoblancas múltiples con fácil sangrado, sobre todo en el radio de las 2, a nivel de cérvix y fondo de saco vaginal posterior en radio 5 o 7. Se toma biopsia de las múltiples lesiones cervicales, vaginales y vulvares (Figuras 1 y 2).
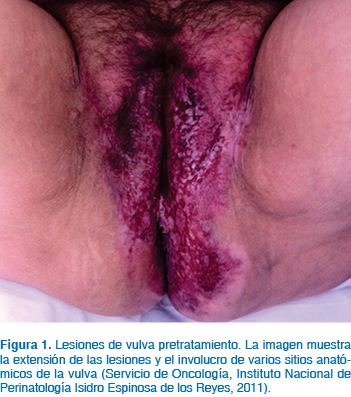
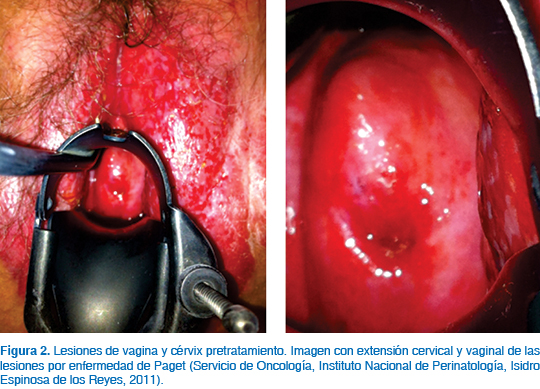
Reporte histopatológico: Inicialmente, en la revisión de laminillas no se corrobora diagnóstico de enfermedad de Paget de la vulva, diagnóstico con el que la paciente fue referida. Sin embargo, en biopsia posterior con tinciones específicas (ácido peryódico de Shiff (PAS), PAS con diastasa, azul alaciano, mucicarmín) el diagnóstico de enfermedad de Paget extramamaria se confirma.
Tratamiento: Debido a la extensión cervical vaginal y vulvar de las lesiones y a la morbilidad del manejo quirúrgico, se decide manejo conservador con vaporización láser, realizando seis sesiones, entre el 1 de noviembre de 2011 y el 27 diciembre de 2012; las primeras dos sesiones por cuadrantes debido a lo extenso de la lesión. En la primera intervención se realiza láser de bordes anteriores de cérvix y pared vaginal lado derecho, cuadrante superior izquierdo y cuadrante inferior derecho de la vulva; la segunda intervención, en región de borde inferior de cérvix y pared vaginal izquierda, cuadrante superior derecho y cuadrante inferior izquierdo de la vulva, prolongándose hasta región interglútea y región perianal. Las consultas subsecuentes mostraron evolución favorable con remisión de las lesiones entre un 40 a 50%, lo que permitió que en las últimas sesiones de tratamiento se incluyera el total de las zonas afectadas. Actualmente, la paciente se encuentra en buenas condiciones generales, con mejoría clínica evidente de la lesión, con un seguimiento estricto por el Servicio de Oncología, con el plan de continuar con vaporización láser en razón de la respuesta favorable, hasta lograr remisión completa (Figura 3).
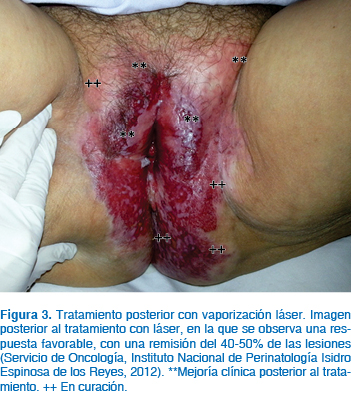
Discusión
La localización extramamaria de la enfermedad de Paget (EPE) es una rara entidad que presenta retos en el manejo. La localización más frecuente es la vulva, con más de 60 casos reportados hasta la fecha, con extensiones en región perianal, periné, ingle y vagina, en áreas de glándulas apocrinas, como es el caso de esta paciente. Sir James Paget fue el primero en describir el carcinoma intraepitelial de la mama en 18746 y planteó que la enfermedad podría encontrarse en otras áreas. Crocker, en 1888,9 describió lesiones en escroto y pene, y en 1893 una lesión extramamaria en región perianal y anal; Darier y Couillaud10 describieron las lesiones perianales, y en 1901 Dubreuih8 describió las lesiones vulvares en el British Journal of Dermatology . La presentación simultánea y en sitios distantes es muy rara. En la mayoría de las pacientes se presenta en la postmenopausia, entre los 60 y 70 años, con una media de 63 años y en raza blanca.8 No se ha observado predisposición con elementos de historia familiar, ambiental o historia social.8,11,12
La sintomatología es inespecífica; la mayoría de las pacientes refieren prurito, sangrado irregular, sensación de ardor y quemazón.5 El cuadro clínico se suele caracterizar por prurito vulvo-perianal, una placa eritematosa, ulceraciones y en ocasiones sangrado; esto requiere un alto índice de sospecha, de modo que ante la presencia de una lesión de dichas características, en que ha fracasado el tratamiento médico local, es recomendable realizar una biopsia por la sospecha de enfermedad de Paget, y descartar neoplasia invasora.13-15
La presentación clínica representa un desafío tanto para el clínico como para el médico patólogo, por la variedad de lesiones. Al principio, las pacientes pueden presentar datos de hiperqueratosis con islotes blancos, con escaras rojizas, desarrollando eritema en forma de placas y especialmente descamación con áreas secas (las úlceras son menos frecuentes); tanto el examen clínico como el colposcópico son vitales para definir las áreas afectadas y delimitar los bordes de la lesión con la aplicación de ácido acético.2,15
Para el diagnóstico de esta enfermedad debe tenerse en cuenta una variedad de diagnósticos diferenciales dermatológicos y oncológicos, que incluyen melanoma, carcinoma de células escamosas o basales, hidradenitis supurativa, psoriasis, infecciones fúngicas, dermatitis de contacto o seborreica y liquen escleroso, por lo que un manejo multidisciplinario ayudará a un diagnóstico más acertado.2,15 La enfermedad de Paget vulvar, como se mencionó, puede estar asociada a adenocarcinoma subyacente y a neoplasias internas, o a distancia, como cuello del útero, lo que por extensión se correlaciona con el caso clínico.6
La colposcopia puede ayudar a identificar lesiones subclínicas que no se aprecian en el examen físico y permite definir la extensión de la enfermedad y servir de guía para la biopsia.16-18 La alta prevalencia de lesiones intraepiteliales multicéntricas hace de la evaluación colposcópica del tracto genital inferior y el área perianal una necesidad en cualquier paciente con lesiones intraepiteliales de vulva. La aplicación de ácido acético en la vulva durante varios minutos o en varias ocasiones ayudará a identificar las lesiones en el procedimiento.2,17 Las neoplasias intraepiteliales producen una buena demarcación de los bordes, con lesiones acetoblancas densas, con o sin puntilleos. Las anormalidades vasculares pueden ser signos de cáncer invasivo o de lesiones preinvasivas de alto grado. Algunos clínicos aplican en la vulva azul de toluidina 1%, posterior a la aplicación de ácido acético; las lesiones que retienen la tinción en azul deben ser biopsiadas.18,19
Por otra parte, se deben tener en cuenta los falsos positivos, debido a procesos infecciosos o ulceraciones no neoplásicas; falsos negativos pueden ocurrir en lesiones hiperqueratósicas finas, en úlceras o áreas abrasivas, las cuales absorben únicamente una pequeña cantidad de la tinción.20-22
Muchos ginecólogos no tienen la experiencia colposcópica en vulva como la tienen en cérvix, por lo que no siempre es posible identificar del 5 al 15% de las pacientes con lesiones en esta área, sólo cuando ya existe una lesión invasiva.2,5,21 El tratamiento de lesiones vulvares es controversial. En la literatura se encuentran dos corrientes: la del manejo quirúrgico y la del conservador. El primero ha sido el más usado y con mayor experiencia en la bibliografía consultada, encontrando altas tasas de morbilidad y mutilación con deformación y pérdida de la función vulvar.8,21,22
Con los avances de la medicina tenemos una variedad de tratamientos conservadores tales como exicisión local de la lesión, terapia con ablación láser, uso de tratamientos tópicos, como el imiquimod, además de la terapia fotodinámica, usados en lesiones extensas con el fin de preservar la anatomía y la funcionalidad de la vulva.5,6,8,21-23
Consideramos que el objetivo del tratamiento de una lesión vulvar extensa, como lo es el caso de la paciente, debe ser el control de los síntomas y evitar una progresión de la enfermedad, además de la preservación de la anatomía y la función de la vulva.23-25 Estos objetivos pueden ser usualmente logrados con una excisión quirúrgica local, sobre todo en lesiones no extensas.25,27 Para lesiones extensas que abarcan diferentes áreas de la región vulvar y perianal, una de las alternativas es la vaporización láser, la cual resulta un método con logros significativos, con las siguientes ventajas de procedimientos ambulatorios: recuperaciones rápidas y menos deformantes, no incapacitantes, con tasas de recurrencias de 25 a 60%, similares a las excisiones quirúrgicas. Como desventajas, tenemos una penetración no muy profunda en áreas con folículos pilosos, lo que favorece recurrencias, una reepitelización lenta, además del costo de los equipos y la necesidad de personal médico capacitado.19-23
La técnica de vaporización láser CO2 en lesiones vulvares fue descrita por Baggish y Dorsey en 1981, dado que observaron la necesidad de destrucción de epitelio vulvar hasta la capa basal, de ahí su uso en estas lesiones, con más frecuencia, inclusive, en las áreas de clítoris y periclitoral, donde se puede cumplir con la preservación de la anatomía y la función.20
En el cuadro I se presentan los resultados de tratamiento de un estudio realizado en Maternidad Dr. Alfredo da Costa, Lisboa, Portugal, en el periodo de enero de 1997 a diciembre de 2010, donde incluyeron a todas las mujeres con informes histológicos de enfermedad de Paget vulvar y neoplasias intraepiteliales de vulva, encontrando una tasa de respuesta total evaluada a los seis meses de seguimiento para todos los pacientes en las diferentes modalidades de tratamiento del 86.2%. El total de las tasas de respuesta con excisión láser CO2 fue de 77.8%, en ablación láser CO2, 72.7%, y 57.1% con la extirpación quirúrgica. Entre los pacientes con lesiones persistentes, cinco presentaron respuesta parcial, y en cuatro no hubo respuesta. En el 100% de los pacientes tratados con ablación láser no se presentó recurrencia, a diferencia de los tratados con excisión quirúrgica, que presentaron el 50%. Este estudio caracteriza la eficacia y resultados satisfactorios del tratamiento con la ablación láser para la enfermedad de Paget vulvar.
La naturaleza de la EPE es caracterizada por una alta frecuencia de recurrencias locales; una minoría de casos progresan a una invasión estromal y extensión a órganos vecinos. Se observa una recurrencia de 25% en vagina y cérvix, y hasta 60% en otros sitios anatómicos.2,5,8,25
La evolución de la enfermedad es crónica y las lesiones pueden mantenerse durante mucho tiempo con una media de recurrencia posterior al tratamiento de 18 meses, sin avance a cáncer invasor.26
El manejo tradicional ha sido quirúrgico, por lo que resulta difícil determinar la relación entre recurrencia del tumor y el tipo de procedimiento quirúrgico realizado; aunado a lo anterior, la mayoría de estudios tiene pocas muestras estadísticas para el análisis. Otra dificultad encontrada ha sido el definir los márgenes de extensión tanto en las neoplasias intraepiteliales de vulva, como la enfermedad de Paget vulvar.8
Conclusiones
La enfermedad de Paget extramamaria es poco frecuente, aunque la incidencia va en aumento conforme avanza la edad de las pacientes. El diagnóstico suele ser difícil si el médico no tiene experiencia en el mismo; dada la variedad de presentación, puede confundirse con múltiples patologías dermatológicas e infecciosas. El diagnóstico confirmatorio es por medio de biopsia con estudios de inmunohistoquímica.5
El tratamiento conservador con vaporización láser es una opción en la enfermedad con presencia de lesiones extensas, con excelente respuesta clínica, lo que permite un manejo con preservación de la anatomía, aun en casos donde las lesiones involucran zonas anatómicas como vulva, vagina y cérvix, como en el caso expuesto. La revisión de la literatura reporta una experiencia limitada con esta alternativa terapéutica, y aun menor en la modalidad de división por cuadrantes de las zonas anatómicas afectadas, con el objetivo de causar una menor morbilidad, sin afectar los resultados del tratamiento.8,21-23
El pronóstico es favorable si en la paciente se ha descartado patología neoplásica invasora y se tiene vigilancia estrecha que detecte cualquier lesión persistente o recurrente.2,5,8,23,24
Agradecimientos
Al personal médico de la coordinación de Oncología del Instituto Nacional de Perinatología, por su apoyo para la realización del estudio.
REFERENCIAS
1. Fishman DA, Chambers SK, Schwartz PE, Kohorn EI, Chambers JT. Extramammary Paget's disease of the vulva. Gynecol Oncol 1995; 56: 266-70. [ Links ]
2. Kohler S, Rouse RV, Smoller BR. The differential diagnosis of pagetoid cells in the epidermis. Mod Pathol 1998; 11: 79-92. [ Links ]
3. Van der Putte SC. Mammary-like glands of the vulva and their disorders. Int J Gynecol Pathol 1994; 13: 150-60. [ Links ]
4. Parker LP, Parker JR, Bodurka-Bevers D, Deavers M, Bevers M, Shen-Gunther J. Paget's disease of the vulva: pathology, pattern of involvement, and prognosis. Gynecol Oncol 2000; 77: 183-9. [ Links ]
5. Fanning J, Lambert HC, Hale TM, Morris PC, Schuerch C. Paget's disease of the vulva: prevalence of associated vulvar adenocarcinoma, invasive Paget's disease, and recurrence after surgical excision. J Obstet Gynecol 1999; 180: 24-7. [ Links ]
6. Paget J. On disease of the mammary areola preceding cancer of the mammary gland. St Barth Hosp Reports 1874; 10: 87-9. [ Links ]
7. Preti M, Micheletti L, Massobrio M, Shin-ichi, Wilkinson E et al. Vulvar Paget Disease: One Century After First Reported, Department of Gynecology and Obstetrics, University of Turin, Turin, Italy, American Society for Colposcopy and Cervical Pathology. J Lower Genital Tract Dis 2003; 7: 122-35. [ Links ]
8. Dubreuilh W. Paget's disease of the vulva. Br J Dermatol 1901; 13: 407-13. [ Links ]
9. Crocker H. Paget's disease, affecting the scrotum and penis. Trans Pat Soc Lond 1899; 40: 187-190. [ Links ]
10. Darier J, Couillaud P. Sur un cas de maladie de Paget de la region perineo-anale et scrotale. Ann Dermatol Syphiligr (Paris) 1893; 4: 25-31. [ Links ]
11. Baehrendtz H, Einhorn N, Pettersson F, Silfversward C. Paget's disease of the vulva: the Radiumhemmet series 1975-1990. Int J Gynecol Cancer 1994; 4: 1-6. [ Links ]
12. Balducci L, Crawford ED, Smith GF, Lambuth B, McGehee R, Hardy C. Extramammary Paget's disease: an annotated review. Cancer Invest 1988; 6: 293-303. [ Links ]
13. Farrell AM, Charnock FM, Millard PR, Wojnarowska. Paget's disease of the vulva associated with local adenocarcinoma and previous breast adenocarcinoma: report of two cases. Br J Dermatol 1999; 141: 146-9. [ Links ]
14. Wilkinson EJ, Brown HM. Vulvar Paget disease of urothelial origin: a report of three cases and a proposed classification of vulvar Paget disease. Hum Pathol 2002; 33, 549-54. [ Links ]
15. Rabban J, Zaloudek C. Vulvar Paget Diseases. Pathology Case Reviews 2005; 10: 41-5. [ Links ]
16. Misas JE, Cold CJ, Hall FW. Vulvar Paget's disease fluorescein-aided visualization of margins. Obstet Gynecol 1991; 77: 156-9. [ Links ]
17. Shepherd V, Davidson EJ, Davies-Humphreys J. Extramammary Paget's disease, Department of Dermatology, Clatterbridge Centre for Oncology, Bebington, Wirral, UK. BJOG 2005; 112: 273-9. [ Links ]
18. Homesley HD. Management of vulvar cancer. Cancer 1995; 76: 2159-70. [ Links ]
19. Ribeiro F, Figueiredo A, Tereza Paula, Borrego J. Vulvar Intraepithelial Neoplasia: Evaluation of Treatment Modalities. Journal of Lower Genital Tract Disease 2012; 16: 313-7. [ Links ]
20. Bakalianou K, Salakos N, Iavazzo C, Paltoglou G, Papadias K, Gregoriou O, Kondi-Pafiti A. Paget's disease of the vulva. A ten-year experience -Athens Grece. Eur J Gynaecol Oncol 2008; 29: 368-70. [ Links ]
21. Lynch P, Edwards L. Genital dermatology. New York: Churchill Livingstone; 1994. [ Links ]
22. Turner ML, Marinoff SC. General principles in the diagnosis and treatment of vulvar diseases. Dermatol Clin 1992; 10: 275-81. [ Links ]
23. Chan SK, Harris MD, Baldwin PJ, Sterling JC. Vulvovaginal ulceration during prolonged treatment with nicorandil. BJOG 2009; 116: 1403-5. [ Links ]
24. Polanco D, Manzanedo I, Bouayadi L, Nuñez G, Tartas A. Enfermedad de Paget perianal. Rev Chil Cir 2010; 62: 623-6. [ Links ]
25. Bacigaluppi A, Palomba C, Urquilla D, Xynos F, Cassanello G. Enfermedad de Paget Vulvar, Servicio de Ginecología. Hospital Privado de Comunidad. Córdoba, Mar del Plata, Argentina. [ Links ]
26. Pérez R, Crespo G, Velazco A, Zayas M, Isla A. Enfermedad de Paget vulvar. A propósito de un caso, Hospital Materno América Arias. Rev Cubana Obstet Ginecol 2005; 31. [ Links ]














