Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Perinatología y reproducción humana
versión On-line ISSN 2524-1710versión impresa ISSN 0187-5337
Perinatol. Reprod. Hum. vol.26 no.2 Ciudad de México abr./jun. 2012
CASOS CLÍNICOS
Manejo conservador laparoscópico de un embarazo ectópico intersticial no roto. Reporte de caso, descripción de la técnica quirúrgica y revisión de la literatura
Conservative laparoscopic management of an unruptured interstitial ectopic pregnancy. A case report, surgical technique and review of literature
Alejandro Arellano-Borja,* José Antillón-Valenzuela,‡ Abraham J González-Olivos,§ José María Mojarra-EstradaII
* Coordinador del Departamento de Investigación de la Unidad de Reproducción Asistida CIMA (URACIMA), Staff Biología de la Reproducción Humana.
‡ Médico Ultrasonografista Torre Médica CIMA Hermosillo. Staff Imagenología.
§ Médico Patólogo. Jefe del Departamento de Patología.
II Jefe de la Unidad de Reproducción Asistida CIMA (URACIMA), Staff Biología de la Reproducción Humana.
Hospital CIMA Hermosillo.
Correspondencia:
Dr. Alejandro Arellano Borja
Torre Médica CIMA,
Paseo Río San Miguel 49, Int. 116 y 117, Proyecto Río Sonora,
Hermosillo, Sonora,
México 83280.
E-mail: dr.arellano@uracima.com
Recibido: 19 de octubre de 2011
Aceptado: 22 de mayo de 2012
RESUMEN
El embarazo ectópico es la implantación del embrión fuera de la cavidad endometrial. La localización más frecuente es en la trompa de Falopio en su porción ampular. La localización en la porción intersticial representa el sitio menos probable de implantación de un embarazo ectópico tubario. El diagnóstico y tratamiento oportuno previo a su ruptura son de importancia significativa, debido a que tiene una alta morbimortalidad materna en caso de presentarse la ruptura. El diagnóstico se realiza mediante sospecha clínica y la ayuda del ultrasonido, de preferencia endovaginal, y los niveles séricos de hCG. El tratamiento puede ser a base de metotrexate solamente, cirugía radical (cornuectomía e incluso histerectomía) y manejo conservador (cornuostomía) por laparotomía o laparoscopia. El objetivo del estudio es presentar el caso de una paciente con diagnóstico de embarazo ectópico intersticial no roto a la que se realizó cirugía laparoscópica conservadora, describir la técnica quirúrgica y revisión de la literatura.
Palabras claves: Embarazo ectópico, intersticial, ampular, laparoscopia, cornuostomía, cornual.
ABSTRACT
Ectopic pregnancy is the embryo implantation outside the endometrial cavity. The most common location is the ampular region of Fallopian tube. The interstitial ectopic pregnancy represents the least probable site of implantation for a tubal ectopic pregnancy. The diagnosis and treatment, prior to rupture are important because its high morbidity and mortality when rupture occurs. Diagnosis is done by clinical suspicion, ultrasound and hCG blood levels. Treatment options are medical (metotrexate), radical surgery (cornuectomy or hysterectomy), and conservative management (cornuostomy) either by laparotomy or laparoscopy. The aim of this study is to report the case of a woman with an unruptured interstitial ectopic pregnancy who was managed by laparoscopic conservative management, describe the surgical technique and review of the literature.
Key words: Ectopic pregnancy, interstitial, ampular, laparoscopy, cornuostomy, cornual.
Introducción
El embarazo ectópico representa un reto en la actualidad en cuanto a su diagnóstico temprano y su manejo anticipado a las complicaciones que éste representa como son la ruptura del saco gestacional y la hemorragia, debido a que es una de las principales causas de muerte materna directa durante el primer trimestre del embarazo. La prevalencia del embarazo ectópico tubario en Estados Unidos es del 2%.1 En México no existe un estudio que determine la prevalencia de esta patología. El embarazo ectópico tubario fue descrito por primera vez en 1693 por Busiere, durante el examen del cuerpo de una prisionera en París. Gifford, en 1731, realizó un informe más completo describiendo la condición del óvulo fertilizado fuera de la cavidad uterina. La localización del embarazo intersticial es poco frecuente (del 2 al 4% de los casos de embarazo ectópico), pero son de vital importancia su identificación y manejo, debido a que la ruptura, en caso de presentarse, se lleva a cabo en una zona altamente vascularizada.2 La sintomatología del embarazo intersticial es similar a la del embarazo ectópico en otra porción de la trompa (la porción ampular es la más frecuente con 96% de los casos de embarazo ectópico) y debe sospecharse siempre cuando se trate de una paciente en edad reproductiva con la tríada clásica de amenorrea, dolor y sangrado vaginal.3 Las pacientes con antecedente de salpingectomía previa, ipsilateral a donde se aloja el embarazo ectópico, se encuentran en un grupo de riesgo específico para desarrollar un embarazo ectópico intersticial, siendo uno de los principales antecedentes de riesgo, sin quedar en claro cuál es el mecanismo patológico de esta asociación.4
El diagnóstico incluye examen físico junto con auxiliares diagnósticos como la determinación de la fracción beta de la hormona gonadotropina coriónica (hCG), además del ultrasonido abdominal y preferentemente el endovaginal.5 El tratamiento ha evolucionado considerablemente en los últimos 20 años; desde la laparotomía (inicialmente la histerectomía, posteriormente los manejos conservadores), metotrexate, hasta la cirugía de mínima invasión (laparoscopia) en sus diversas modalidades: cornuectomía (resección en cuña del cuerno uterino), cornuostomía y ligadura simple con asa de sutura. Sus objetivos, sin embargo, son compartidos por todas las técnicas quirúrgicas actuales: suprimir la función del trofoblasto ectópico, reducir al máximo la morbilidad terapéutica, limitar el riesgo de recurrencia y preservar la fertilidad de la mujer. Persiste la indicación de realizar una laparotomía en caso de no contar con el equipo y adiestramiento necesario para optar por el manejo médico o laparoscópico y, más importante aún, en el caso de inestabilidad hemodinámica de la paciente por la presencia de ruptura y hemoperitoneo.
Presentación del caso
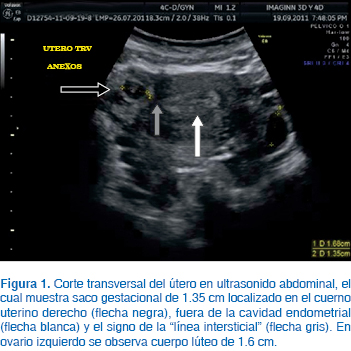
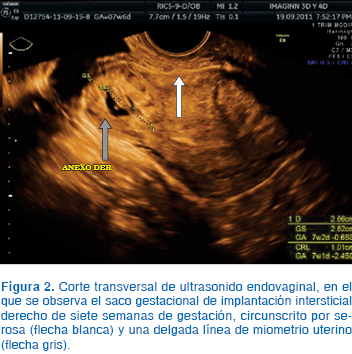
Se presenta el caso de una paciente de 36 años de edad, con tres embarazos y una cesárea, logrado por fertilización in vitro (FIV) y un embarazo ectópico. Antecedentes de importancia: salpingectomía derecha laparoscópica por embarazo ectópico hace seis años y miomectomía laparoscópica hace cinco años. Cesárea hace dos años de embarazo logrado por FIV indicado por factor tubario. Acude por presentar embarazo espontáneo con amenorrea de ocho semanas (56 días), con hCG de 5,700 mUI/mL, sangrado transvaginal café oscuro escaso y ligero dolor abdominal. A la exploración física no presentó datos de irritación peritoneal; a la exploración armada solamente se observó ligero sangrado café oscuro proveniente del endocérvix; en el examen pélvico bimanual se describió con dolor a la movilización uterina y tumoración palpable hacia el anexo derecho. Se realizó ultrasonido abdominal, en el cual se observó presencia de saco gestacional de 1.3 cm de diámetro mayor hacia el cuerno derecho, adyacente al eco endometrial, el cual se encontró vacío, con quiste en ovario izquierdo que corresponde a cuerpo lúteo ([Figura 1). Se complementó con ultrasonido endovaginal, el cual informa embarazo ectópico intersticial con embrión vivo hacia lado derecho, el saco gestacional con 2.6 cm de diámetro mayor, con halo de miometrio y serosa alrededor del saco y sin evidencia de ruptura (Figuras 2 y 3). Después de la explicación a la paciente del diagnóstico presuntivo, firma del consentimiento informado de la posibilidad de transfusión sanguínea y otras complicaciones potenciales por el procedimiento laparoscópico, se realizó laparoscopia quirúrgica.

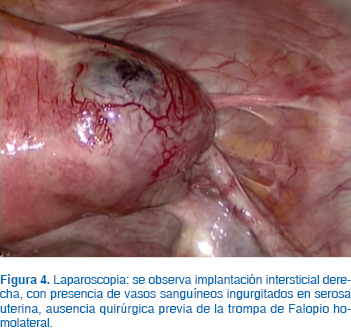
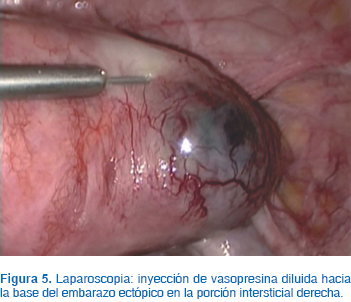
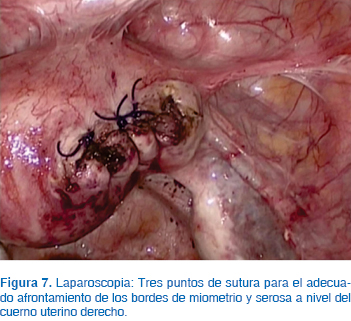
Descripción de la técnica: Bajo anestesia general balanceada, colocamos sonda Foley transuretral y movilizador uterino con cánula de Cohen. Colocamos cuatro puertos operatorios, el principal transumbilical de 10 mm por técnica cerrada y neumoperitoneo instilado, previo a su inserción, con aguja de Veress, tres puertos accesorios de 5 mm (dos izquierdos y uno derecho), laparoscopio con lente de 0°, observando lo siguiente: útero con presencia de embarazo cornual derecho no roto, ausencia quirúrgica de trompa de Falopio derecha, ambos ovarios y trompa izquierda normales y sin evidencia de ruptura (Figura 4). Se infiltra con vasopresina diluida (10 unidades en 100 mL de solución salina) con aguja en cuatro sitios alrededor del embarazo cornual, en total 20 mL de vasopresina diluida (Figura 5); se incide sobre el embarazo cornual en sentido transverso al fondo uterino 3 cm con tijera y energía monopolar (50 watts corte puro), realizando hemostasia simultánea con pinza bipolar. Una vez abierta la serosa y muscular del cuerno uterino se realiza escisión del saco gestacional y tejido trofoblástico en su totalidad mediante tracción con pinza de agarre (Figura 6). Realizamos adecuada hemostasia con pinza bipolar (la mínima necesaria sin exceder ni carbonizar el tejido) y se colocan tres puntos de sutura PDS (polydioxanona del número 0, monofilamento) para afrontar ambos bordes de la incisión sin tensión de la sutura (Figura 7). El contenido del saco gestacional se extrajo posteriormente mediante una endobolsa y se realizó un lavado profuso de la cavidad pélvica. Se estimó un sangrado aproximado de 50 mL y un tiempo quirúrgico de 50 minutos. No se reportaron complicaciones ni dificultades técnicas, la paciente fue egresada al día siguiente sin síntomas a las 12 horas del postoperatorio. El seguimiento a los 7 días con hCG es de 65 mUI/mL y al día 14 de 5 mUI/mL (Figura 8). El reporte de Patología concluye embarazo ectópico intersticial, agregamos microfotografía en la cual se observa trofoblasto circunscrito de fibras del músculo liso de miometrio (Figura 9).



Revisión de la literatura
El embarazo intersticial es una patología poco común, definida como el desarrollo de un embarazo en la porción intersticial de la trompa de Falopio en el útero, lateral al ligamento redondo, rodeado por una delgada capa de miometrio.1
La prevalencia del embarazo intersticial es del 2 al 4% de todos los embarazos ectópicos, y el 1.4% de todos los embarazos se presentan como ectópicos. En la actualidad, los embarazos intersticiales representan del 2 al 3% de los casos de muerte materna, que es el doble de los embarazos ectópicos en otras porciones de la trompa de Falopio, siendo la ruptura y por consecuencia la hemorragia masiva, la causa de la muerte.2 La patogénesis exacta de este tipo de embarazo ectópico es desconocida; la principal causa es debido a un transporte anormal del cigoto en la trompa de Falopio. La porción proximal de la trompa de Falopio (intersticial) mide 0.7 cm de ancho y 1.2 mm de largo y se encuentra dentro de la capa muscular del útero. A pesar de la distensión restringida en esta zona, se han descrito embarazos de hasta 16 semanas sin ruptura del segmento, haciendo más difícil su diagnóstico anticipado a la ruptura.3
Los factores de riesgo son similares a los de otros embarazos ectópicos; se incluyen los antecedentes de enfermedad pélvica inflamatoria (EPI), la cirugía tubaria y el uso de dispositivo intrauterino (DIU). Las pacientes con antecedente de salpingectomía (con frecuencia ipsilateral adonde se aloja el embarazo cornual) se encuentran en un grupo de riesgo específico para desarrollar un embarazo ectópico intersticial, siendo uno de los principales antecedentes de riesgo, sin quedar en claro cuál es el mecanismo patológico de esta asociación.4
La presentación clínica es similar a la de otros embarazos ectópicos, la principal sospecha es la amenorrea, el sangrado uterino y el dolor pélvico, la elevación persistente de la hCG asociada a hallazgos en el ultrasonido como la cavidad endometrial vacía. Existen hallazgos ultrasonográficos más específicos como la visualización de un saco gestacional separado de la cavidad endometrial con un delgado anillo de miometrio que rodea al saco gestacional.5
El manejo en estos casos es diverso, e históricamente ha incluido la histerectomía, la resección cornual (cornuectomía) por laparotomía, y en los últimos 20 años, por cirugía laparoscópica. Se ha recomendado como manejo de primera elección el uso de metotrexate en aquellas pacientes hemodinámicamente estables y que desean embarazos futuros. El uso de metotrexate en el embarazo intersticial no roto se recomienda de manera similar a los casos de embarazo ectópico tubario: tamaño del saco gestacional menor o igual a 35 mm de diámetro mayor, hCG menor o igual a 5,000 mUI/mL y ausencia de actividad cardiaca embrionaria, siendo utilizado con significativo éxito en pacientes que cumplen con estas características.6
Recientemente, diversos autores han reportado el tratamiento conservador por laparoscopia para preservar la fertilidad futura en estas pacientes, conservando al máximo la integridad uterina, además de las ventajas ya conocidas de la cirugía laparoscópica como menor morbilidad postoperatoria, menor tiempo quirúrgico y el tiempo de recuperación de las pacientes. En general, las técnicas laparoscópicas descritas son: resección cornual en cuña, cornuostomía y salpingectomía. Todos los autores coinciden en que el tamaño del embarazo intersticial determina el mejor abordaje laparoscópico.7-10 Tulandi y cols. recomiendan que la cornuostomía es apropiada en embarazos cornuales menores de 3.5 cm,11 mientras que Grobman y Milad recomiendan resección en cuña (cornuectomía) para embarazos mayores de 4 cm.12
Discusión
El caso que presentamos es el primero reportado y documentado con imágenes en la literatura mexicana de un embarazo intersticial no roto, con diagnóstico previo a su intervención y contraindicaciones para manejo con metotrexate (hCG > 5,000 mUI/mL y embrión con vitalidad), en el que se realizó un manejo conservador por laparoscopia. Previamente había sido descrito por Cortés y cols., en 1999, el manejo laparoscópico de un embarazo intersticial; sin embargo, se trató de un reporte escrito en el que el embarazo ectópico presentaba ruptura del segmento y hemoperitoneo.13
Existe conflicto en cuanto a si el embarazo intersticial es diferente al embarazo cornual; estrictamente, el embarazo intersticial es el que se aloja en la porción proximal de la trompa de Falopio, rodeado por una delgada capa de miometrio, mientras que el embarazo cornual corresponde a un embarazo en el cuerno rudimentario de un útero bicorne; la mayor diferencia es que el embarazo cornual sí se encuentra dentro de la cavidad endometrial. Sin embargo, la mayoría de los autores que han publicado casos lo toman como sinónimos. El antecedente de salpingectomía ipsilateral hacia donde se aloja el embarazo intersticial ha sido objeto de múltiples observaciones y reporte de series de casos, en los cuales se refieren datos interesantes como el intervalo de tiempo desde la salpingectomía hasta la aparición de un embarazo intersticial en el mismo lado, que es de seis meses hasta 13 años.14
Nos resulta interesante, en el caso que presentamos, que el diagnóstico oportuno fue secundario a una presentación clínica clásica de la paciente con embarazo ectópico (amenorrea, dolor abdominal, sangrado transvaginal, HCG positiva) y a la realización de ultrasonido con la búsqueda intencionada de datos de embarazo ectópico. Los hallazgos ultrasonográficos de embarazo ectópico intersticial incluyen un saco gestacional excéntricamente a la cavidad endometrial, rodeado por una delgada capa de miometrio que mide menos de 5 mm, y uno de los hallazgos más específicos es el signo de la ''línea intersticial'' que representa una línea ecogénica que se extiende desde la región superior del cuerno uterino hasta el borde del saco gestacional. Esta línea ecogénica representa la porción intersticial de la trompa.15 En el estudio de Ackerman y cols., la línea intersticial representó una sensibilidad del 80% y especificidad del 98% para el diagnóstico de embarazo intersticial.16
El manejo del embarazo intersticial ha evolucionado desde la histerectomía o la resección cornual a tratamientos más conservadores como el que presentamos. Maymon y Shulman, en 1996, reportaron el manejo eficaz con metotrexate en el caso de embarazos intersticiales no rotos.17 Reich, en 1988, en su serie de 109 casos de embarazo ectópico tratados por laparoscopia, reporta la realización de tres resecciones cornuales laparoscópicas.18 En los casos no susceptibles de manejo con metotrexate, la viabilidad de la cirugía conservadora por laparotomía se documentó por Confino en 1989, quien informó el tratamiento exitoso de un embarazo cornual roto con preservación de la trompa; esta técnica incorpora la inyección de vasopresina, ligadura de vasos de mesosalpinx, incisión transversal del miometrio y posterior sutura de ambas capas.19 Tulandi y Monton, en 1990, confirmaron el éxito del tratamiento conservador por laparoscopia para embarazos ectópicos intersticiales mayores de 3.5 cm.20 Aunque algunos autores (Maymon y Shulman, 1996) han sugerido el manejo expectante de seleccionados embarazos ectópicos, se descarta esta posibilidad para los embarazos intersticiales, ya que son propensos a ruptura y hemorragia intraperitoneal masiva. Esta hemorragia también puede ocurrir durante la intervención quirúrgica; por lo tanto, el abordaje laparoscópico debe intentarse si el cirujano es experto en laparoscopia y además tiene la capacidad de convertir la operación rápidamente a una laparotomía. Cuando se cumplen estas condiciones, la laparoscopia ofrece varias ventajas sobre la laparotomía: menos días de hospitalización, incorporación a la vida cotidiana más rápida y menores costes de salud.21
El caso que presentamos cuenta con dos contraindicaciones relativas para el manejo con metotrexate: la presencia de actividad cardiaca del embrión y la hCG > 5,000 mUI/mL, por lo que decidimos el manejo conservador laparoscópico.22
En la serie de embarazo intersticial más extensa publicada por Siow y cols., se refieren 53 casos, de los cuales 13 fueron manejados conservadoramente por salpingostomía, sin referir el desenlace específico de éstos. Sin embargo, durante su seguimiento de cinco años reportaron una recurrencia total de embarazo intersticial del 8.3%. Dieciocho pacientes presentaron embarazo espontáneo, con una tasa de aborto elevada del 30%, y ninguna presentó ruptura uterina durante el parto o cesárea.23
Se sugiere el uso rutinario de la inyección de vasopresina en la base del saco gestacional, ya que ha demostrado una menor cantidad de sangrado transoperatorio, lo que permite una mejor visualización del campo quirúrgico. Al realizar suturas por laparoscopia se logra una adecuada hemostasia, evitando la carbonización excesiva con energía, lo cual impone mayor riesgo de ruptura uterina en embarazos subsecuentes. Existen reportes de parto vaginal sin complicaciones, como los cinco casos reportados por Siow;23 sin embargo, se han reportado casos de ruptura uterina posterior a un manejo conservador de embarazo intersticial,24 por lo que es posible que en caso de existir un embarazo subsecuente la paciente pueda tener un parto vaginal con adecuada vigilancia durante el trabajo de parto.
Finalmente, el seguimiento es mediante monitorización de hCG cada semana hasta que se encuentre negativa.
Conclusiones
El embarazo ectópico intersticial, aunque raro, es una patología que debe descartarse siempre que se trate de una mujer en edad reproductiva con datos clínicos de embarazo extrauterino como son amenorrea, dolor y sangrado transvaginal, así como el realizar ultrasonido con pleno conocimiento de los distintos sitios de localización del embarazo extrauterino, ya que permite planear la mejor vía de tratamiento. No debemos olvidar que en caso de presentarse la ruptura del segmento los resultados suelen ser catastróficos.
Con los datos revisados, evidenciamos que es posible el manejo conservador por laparoscopia, sobre todo en pacientes que no han presentado ruptura del segmento y que no cumplen criterios para el manejo con metotrexate, además de ser un abordaje menos invasivo, con recuperación más rápida de la paciente para reintegrarse a su vida cotidiana. Es indispensable contar con el entrenamiento y el equipo necesario para su realización, o en su defecto o en el caso de que la paciente presente inestabilidad hemodinámica, la laparotomía sigue siendo el tratamiento de elección.
Descripción de la técnica quirúrgica empleada
A continuación, se describen los pasos que se siguieron para la realización del manejo conservador laparoscópico del embarazo ectópico intersticial: Manejo conservador laparoscópico del embarazo ectópico intersticial no roto
1. Infiltrar vasopresina diluida (10 UI/100 mL de solución salina) en la base del saco gestacional (4 puntos).
2. Incisión lineal transversal sobre la serosa y miometrio con punta monopolar a 50 W corte puro.
3. Extracción del tejido trofoblástico y hemostasia con pinza bipolar.
4. Puntos de afrontamiento a ambos planos con sutura absorbible y monofilamento.
5. Extracción de la pieza con endobolsa.
6. Irrigación abundante y succión.
7. Verificar hemostasia.
8. Seguimiento en consulta con medición de niveles séricos de hCG hasta negativizarse.
REFERENCIAS
1. Lau S, Tulandi T. Conservative medical and surgical management of interstitial ectopic pregnancy. Fertil Steril 1999; 72: 207-15. [ Links ]
2. Confidential Enquiry Into Maternal and Child Health report: ''Why mothers die,'' The sixth report of the confidential enquiries into maternal deaths in the United Kingdom. RCOG Press, London 2004. 2000-2002. [ Links ]
3. Auslender R, Arodi J, Pascal B. Interstitial pregnancy: early diagnosis by ultrasonography. Am J Obstet Gynecol 1983; 146: 717-8. [ Links ]
4. Advincula AP, Senapati S. Interstitial pregnancy. Fertil Steril 2004; 82: 1660-61. [ Links ]
5. DeWitt C, Abbott J. Interstitial pregnancy: a potential for misdiagnosis of ectopic pregnancy with emergency department ultrasonography. Ann Emerg Med 2002; 40: 106-9. [ Links ]
6. Lipscomb GH, McCord ML, Stovall TG, Huff G, Portera SG, Ling FW. Predictors of success of methotrexate treatment in women with tubal ectopic pregnancies. N Engl J Med 1999: 341: 1974-8. [ Links ]
7. Soriano D, Vicus D, Mashiach R, Schiff E, Seidman D, Goldenberg M. Laparoscopic treatment of cornual pregnancy: a series of 20 consecutive cases. Fertil Steril 2008; 90: 839-43. [ Links ]
8. Matsuzaki S, FukayaT, Murakami T, Yajima A. Laparoscopic cornuostomy for interstitial pregnancy. A case report. J Reprod Med 1999; 44: 981-2. [ Links ]
9. Sagiv R, Golan A, Arbel-Alon S, Glezerman M. Three conservative approaches to treatment of interstitial pregnancy. J Am Assoc Gynecologic Laparosc 2001; 8: 154-8. [ Links ]
10. Lim Who, Koh PR, Wong CN, Sun YL, Lin ET, Huang MH. Laparoscopic management of a large viable cornual pregnancy. JSLS 2007; 11: 506-8. [ Links ]
11. Tulandi T, Vilos G, Gomel V. Laparoscopic treatment of interstitial pregnancy. Obstet Gynecol 1995; 85: 465-7. [ Links ]
12. Grobman WA, Milad MP. Conservative management of a large cornual pregnancy. Hum Reprod 1998; 13: 2002-4. [ Links ]
13. Cortés AA y cols. Embarazo cornual. Manejo laparoscópico y presentación de un caso. Ginec Obst Mex 1999; 67: 300-1. [ Links ]
14. Simpson JW, Alford CD, Miller AC. Interstitial pregnancy following homolateral salpingectomy. Am J Obstet Gynecol 1961; 82: 1173-79. [ Links ]
15. Lin EP, Bhatt S, Dogra VS. Diagnostic clues to ectopic pregnancy. Radiographics 2008; 28: 1661-71. [ Links ]
16. Ackerman TE, Levi CS, Dashefsky SM, Holt SC, Lindsay DJ. Interstitial line: sonographic finding in interstitial (cornual) ectopic pregnancy. Radiology 1993; 189: 83-7. [ Links ]
17. Maymon R, Shulman A. Controversies and problems in the current management of tubal pregnancy. Hum Reprod Update 1996; 2: 541-51. [ Links ]
18. Reich H, Johns DA, DeCaprio J, McGlynn F, Reich E. Laparoscopic treatment of 109 consecutive ectopic pregnancies. J Reprod Med 1988; 33: 885-90. [ Links ]
19. Confino E, Gleicher N. Conservative surgical management of interstitial pregnancy. Fertil Steril 1989; 52: 600-3. [ Links ]
20. Tulandi T, Monton L. Conservative surgical management of interstitial pregnancy. Fertil Steril 1990; 53: 81. [ Links ]
21. Baumann R, Magos AL, Turnbull A. Prospective comparison of videopelviscopy with laparotomy for ectopic pregnancy. Br J Obstet Gynaecol 1991; 98: 765-71. [ Links ]
22. ASRM. Medical treatment of ectopic pregnancy. Fertil Steril 2008; 90: S206-S10. [ Links ]
23. Siow A, Nd S, Chau I, Chen B. Laparoscopic management of 53 cases of cornual ectopic pregnancy. Fertil Steril 2009; 92: 448-52. [ Links ]
24. Weissman A, Fishman A. Uterine rupture after conservative surgery for interstitial pregnancy. Eur J Obstet Gynecol Reprod Biol 1992; 13: 237-39. [ Links ]














