Serviços Personalizados
Journal
Artigo
Indicadores
-
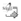 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Archivos de neurociencias (México, D.F.)
versão On-line ISSN 1028-5938versão impressa ISSN 0187-4705
Arch. Neurocien. (Mex., D.F.) vol.10 no.4 Ciudad de México Out. 2005
Artículo original
Evaluación de manifestaciones neurológicas pre y posoperatorias en pacientes con tumores glómicos, experiencia del INNN
Neurologic manifestation in the pre and postoperativo period of glomic tumors experience INNN
Alfredo Vega–Alarcón, Carlo Pane–Pianese
Departamento de Neuro–otología. Instituto Nacional de Neurología y Neurocirugía.
Correspondencia:
Carlo Pane–Pianese. Departamento de Neuro–otología.
Instituto Nacional de Neurología y Neurocirugía.
Insurgentes Sur # 3877, Col. La Fama, México D.F.
Recibido: 20 mayo 2005.
Aceptado: 31 junio 2005.
RESUMEN
Los cuerpos glómicos son órganos quimiorreceptores distribuidos en todo el cuerpo y son parte del sistema neuroendocrino. El paraganglioma es un tumor de este origen carotídeo y timpánico, pueden presentarse en el vago y glosofaríngeo, su sintomatología dependerá de su localización. Se presenta una clasificación de estos tumores sus estudios y tratamientos en 182 paragangliomas de la base del cráneo y sus resultados con cirugía y/o cardiocirugía, así como las complicaciones, en el Instituto Nacional de Neurología y Neurocirugía (INNN).
Palabra clave: paragangliomas, localización, síntomas, tratamiento.
ABSTRACT
Gliomic bodies are receptors that one distributed through all trie body but mainly at in the craneal base. The are part of the neuroendocrin system. Paragangliomas are tumors of this origin and the carotidium and timpanic have important symptomatology, also the vagal and gloseforingead are of importance. We present 182 such tumors with clasification treatment and results with surgery and radiosurgery.
Key words: paragangliomas, location, symptoms, treatment, results.
Los cuerpos glómicos son órganos quimiorreceptores, que se encuentran distribuidos a través de todo el cuerpo. Estos órganos tienen su origen en la cresta neural y son parte del sistema neuroendocrino. Las primeras descripciones de estas estructuras fueron realizadas en 1941 por Guiad.
El paraganglioma de cuerpo carotídeo tiene un papel fisiológico bien definido, ya que el cuerpo y seno catorídeos tienen función de quimiorreceptores y baroreceptores respectivamente, que afectan la regulación homeostática de ventilación y perfusión.
Los paragangliomas pueden ser clasificados como simpaticomiméticos o arasimpaticomiméticos. El término glomus se asigno a los paragangliomas porque se pensaba que las células principales eran derivadas de pericitos vasculares1,2.
Patogénesis
Los tumores glómicos fueron descritos en primer instancia por Rosenwasser en 1945. Estas lesiones benignas, altamente vasculares, muestran una tasa de crecimiento lento. El nombre asignado a este tumor, refleja su sitio de origen, ya que se desarrollan de las células principales de los paraganglios en la adventicia del domo del bulbo de la yugular, la rama auricular del nervio vago (nervio de Arnold) o bien de la rama timpánica del nervio glosofaríngeo (nervio de Jacobson); pero que también pueden ser encontrados en la submucosa del promontorio coclear en el plexo timpánico2.
Estas lesiones representan neoplasias poco comunes, que ocurren con mayor frecuencia en pacientes de sexo femenino, entre los 50 y 60 años de edad. El patrón de herencia se postula es de tipo autonómico dominante con una penetración incompleta.
El gen afectado probablemente esté localizado en el brazo largo del cromosoma 11, pero también se han encontrado anormalidades relacionadas en los cromosomas 5 y 7. La presencia de paragangliomas múltiples puede ocurrir de forma sincrónica o metacrónica3. Se ha reportando que concurrentemente con la presencia de un paraganglioma se pueden encontrar otro tipo de neoplasias tales como adenomas paratiroideos, carcinomas tiroideos y tumores de la cresta neural. En raros casos se consideran como funcionales es decir productores de norepinefrina, con sintomatología que semeja a un feocromocitoma1,3.
La historia natural de un paraganglioma primario benigno, usualmente se caracteriza por un crecimiento lento e inexorable, los síntomas y signos observados son secundarios a las alteraciones en las estructuras que rodean al tumor. Sin importar su sitio de origen, la mayoría de los paragangliomas son muy vasculares y tienden a sangrar cuando son manipulados.
Los pacientes con tumores glómicos de manera usual presentan una historia larga de hipoacusia, acúfeno, otalgia, otorrea, sensación de plenitud ótica, pulsaciones o bien otras manifestaciones de déficit de nervios craneales (particularmente VII, VIII, IX,X,XI y XII)4.
Los tumores del cuerpo carotídeo son encapsulados y de consistencia ahulada; habitualmente se presentan como masas indoloras, localizadas profundas al borde anterior del músculo esternocleidomastoideo en la parte superior o media del cuello. Pueden crecer a tamaños impresionantes sin generar hallazgos neurológicos o vasculares. Algunos tumores producen síntomas de compresión a la arteria carótida. Inician en la adventicia arterial, á nivel de la bifurcación de la carótida externa–interna; en el aspecto medial, lo que en general ocasiona que las arterias de desplacen en forma medial. Conforme estas neoplasias crecen, pueden ocupar el espacio parafaringeo, se presentan como un abombamiento en el área amigdalina y producen disfagia. Los tumores del cuerpo carotídeo son mucho más comunes, en personas que viven en grandes altitudes, que en aquellas que viven a nivel del mar2,5.
CLASIFICACIONES
Se han propuesto numerosas clasificaciones para estas lesiones. Por su origen (plexo timpánico contra bulbo de la yugular) así como en su extensión anatómica. La clasificación anatómica propuesta por Antonio de la Cruz es útil para el planteamiento del manejo clínico de los pacientes con tumores glómicos. La extensión del tumor se describe por la participación de estructuras del hueso temporal así como base del cráneo2,3,5.
TUMOR TIMPÁNICO
Esta lesión se desarrolla del cuerpo glómico del promontorio a lo largo del nervio de Jacobson. Este tumor está confinado por completo al mesotímpano y todos sus bordes pueden ser observados con una otoscopia de rutina. Este pequeño tumor no depende del bulbo yugular, ya que de hacerlo, se extendería por debajo del margen del anulus timpánico. Aunque no se requieren de estudios adicionales para determinar la extensión tumoral; cualquier tumor vascular del oído medio debe de ser diferenciada de una carótida aberrante o de un bulbo de la yugular dehiscente. La arteria carótida aberrante se encuentra con frecuencia en posición anterior y se aprecia más pálida que los tumores del glomus. El bulbo de la yugular se encuentra posterior y tiene una coloración azul oscura. Si existe duda sobre la existencia de cualquiera de estas dos lesiones, una tomografía computada debe ser realizada2,3,5.
TUMOR TIMPANOMASTOIDEO
Al igual que los tumores timpánicos, esta lesión se desarrolla a partir del cuerpo glómico del promontorio. Sin embargo, se extiende más allá del anulus timpánico, con localización inferior o posterior. Dado que no existe una forma clínica para delinear la extensión del tumor, cualquier paciente con un tumor que se extienda más allá del anulus timpánico debe de tener una evaluación extensa radiográfica. Las características de esta tumoración radica en que los estudios demostrarán que la lesión no involucra el bulbo yugular per se. No obstante, los tumores tímpano mastoideos pueden extenderse dentro de la mastoides y hacia las celdillas retrofaciales3,5.
TUMORES DEL BULBO YUGULAR
Estas lesiones se desarrollan a partir del cuerpo glómico del domo del bulbo yugular. Se extienden hacia el oído medio y también hacia el bulbo propiamente. Esta lesión está limitadas por el involucro del oído medio, mastoides y bulbo yugular. Por definición no abarcan la arteria carótida o la región de la base del cráneo o intracraneal2,3,5.
TUMORES DEL GLOMUS CAROTÍDEO
Estas lesiones se desarrollan a partir del bulbo yugular, pero se extienden más allá de los confines del bulbo de la yugular y vena, contactan la arteria carótida. Pequeños tumores de esta categoría pueden involucrar sólo a la arteria carótida en la base del cráneo, mientras que tumores más grandes pueden extenderse más allá de forma medial y pueden involucrar las porciones horizontales de la arteria carótida interna, así como los ápex petrosos2,3,5 (figura 1).
TUMOR TRANSDURAL
Estas lesiones se desarrollan del bulbo de la yugular y se extienden no solo hacia la carótida interna pero también hacia el formen yugular intracraneal2,3,5.
TUMOR DEL GLOMUS VAGAL
Estas lesiones se desarrollan del cuerpo glómico a lo largo del nervio vago en la base del cráneo. Dado que los tumores del glomus vagal no inician dentro del hueso temporal, tienden a ser más largos que los tumores glómicos del hueso temporal per se, porque producen síntomas tardíos como acúfenos pulsátiles e hipoacuasia. En la clínica estas lesiones producen parálisis cordal previa al desarrollo de la hipoacusia o acúfeno o la apariencia de una masa vascular del oído medio. En contraste con los tumores glómicos del hueso temporal que producen síntomas otológicos previos al desarrollo de parálisis cordal vocal2,3,5.
CLASIFICACIÓN DE FISCH–MATTOX
Esta clasificación fue desarrollada pensando en la localización anatómica de la lesión, con la finalidad de estatificarla para poder ser manejada quirúrgicamente. En este trabajo nos referiremos a esta clasificación. La evaluación preoperatoria de los glomus temporales (paragangliomas del hueso temporal) esta basado en la tomografía de alta resolución así como en estudios angiográficos. La resonancia magnética juega un papel importante particularmente en la valoración de las extensiones intradurales6,7,8.
Los tumores clase A se desarrollan a partir del plexo timpánico a nivel del promontorio del oído medio. El aporte sanguíneo es de la arteria timpánica, que es una rama de la arteria faríngea ascendente. Los tumores Clase A pueden producir una erosión mínima del promontorio6,7.
Los tumores clase B se originan en el canalículo timpánico del hipotímpano e invaden el oído medio y la mastoides. El foramen carotídeo y el canal se encuentran intactos.
Por definición los tumores clase B invaden el hueso del hipotímpano, pero el hueso cortical por arriba del bulbo yugular se encuentra intacto. Sin embargo, el estado del hueso es difícil de determinar con imagen preoperatoria; por tal motivo en muchas instancias es mejor clasificar estos tumores como estadio clase C6,7,8.
Los tumores clase C se originan en el domo del bulbo de la yugular y destruyen el hueso cortical suprayacente. Se pueden diseminar en las siguientes direcciones: inferior (a lo largo de la vena yugular y nervios craneales IX, X, XI Y XII), posterior (hacia el seno sigmoideo), superior (hacia el conducto auditivo interno y cápsula ótica), lateral (hacia el hipotímpano y oído medio) y medial (hacia el foramen yugular y ángulo cerebelopontino)6,7,8.
No existe una clasificación para aquellos casos en los que existe una invasión del seno sigmoides o transverso, o bien para extensión a lo largo de los nervios craneales y vasos en el cuello, porque la localización de estos tumores en el cuello tienen un menor significado quirúrgico.
La clasificación D indica la extensión intracraneal del tumor. Esta extensión intracraneal puede ser extradural (De) o bien intradural (Di). Estos grupos pueden ser subdivididos de acuerdo a la profundidad de invasión en la fosa posterior. Los tumores de la clasificación De son intracraneales, pero permanecen extradurales. Estos tumores pueden ser subdivididos en dos grupos De1 o De2, de acuerdo al desplazamiento de la dura de la fosa posterior6,7,8.
• Los tumores clase De1 desplazan la dura de la fosa posterior menos de 2 cm.
• Los tumores clase De2 desplazan la dura de la fosa posterior más de 2 cm. El tentorio puede encontrarse desplazado de manera superior por estos tumores.
• Los tumores de clase Di tienen extensión intradural. Se encuentran subdivididos en tres grupos. Di1,Di2, Di3, de acuerdo a la profundidad de invasión de la fosa posterior.
• Los tumores de clase Di 1 tienen extensiones intradurales de menos de 2 cm. No existe involucro del sistema pontomedular y el tumor puede ser retirado en una sola etapa.
• Los tumores de clase Di2 tienen extensiones intradurales de más de 2 cm. Estas extensiones del tumor se encuentran adheridas a estructuras vasculares y neurales en la región pontomedular y son retiradas en un segundo procedimiento neuroquirúrgico.
• Los tumores de clase Di3 son neurológicamente irresecables. La resección paliativa de la porción extradural así como la descompresión del tumor intradural puede ser realizada en algunos pacientes. La radiación posoperatoria puede ser de beneficio para algunos pacientes. Estos pacientes pueden desarrollar hidrocefalia y requerir de una fístula ventrículo auricular.
EVALUACIÓN
Los siguientes son estudios que en forma rutinaria deben implementarse en la evaluación de pacientes con tumores glómicos del hueso temporal.
a. Estudios audiométricos de rutina: audiometría tonal con evaluación de vía aéra, ósea; así como logoaudiometría se efectúan para asesorar el grado de impedimento conductivo o neurosensorial9,10.
b. Tomografía computada: la base del asesoramiento de los tumores glómicos del hueso temporal es la tomografía computada en cortes finos usando un algoritmo para hueso. Los tumores confinados al oído medio y mastoides son distinguibles de los tumores que involucran el bulbo yugular. Las lesiones extensas hacia la arteria carótida interna y aquellas que se extienden a través de la dura también son definidas por ésta técnica. En muchos casos, la tomografía de cráneo es el único método necesario para planear la terapéutica. Dado que el bulbo de la yugular es la consideración principal en los plan preoperatorio, la tomografía computada es superior a la venografía yugular retrograda11,12.
c. Resonancia magnética. Dado que la participación ósea del tumor no puede ser demostrada claramente en las imágenes por resonancia magnética, esta técnica provee de información adjunta con respecto a la extensión e involucro del tumor. Si el diagnóstico se encuentra en duda, la combinación de RM con TC provee de un apoyo importante para las lesiones diferenciales del ápex petroso. La RM puede indicar oclusión del bulbo yugular y venoso, porque las señales de flujo normales pueden encontrarse alteradas. En los tumores intradurales, la resonancia magnética puede delinear con claridad una interfase tumor–cerebro y su relación de la lesión con las estructuras intradurales. Las imágenes de RM deben de ser interpretadas con cautela porque las imágenes de TI de los glomus pueden sobrestimar el grado de involucro tumoral. El hueso del ápex petroso que contiene médula es hiperintenso e indistinguible de los tumores que refuerzan en dicha zona10,12.
d. Arteriografía: se requiere de una arteriografía de cuatro vasos, cuando la tomografía computada demuestra un tumor glómico que involucra el bulbo yugular, arteria carótida o bien estructuras intradurales. El principio de la indicación de una angiografía es para asesorar el involucro de la arteria carótida interna por tumor. Adicionalmente esta técnica asegura la identificación preoperatoria de otras lesiones gnómicas que pudieran encontrarse presentes. Los paragangliomas pueden ser multicéntricos en 10% de los casos no familiares y en 33% de los casos familiares9,13.
e. Estudios de perfusión cerebral y flujo: para tumores que involucran la arteria carótida interna, es necesario asesorar la adecuada perfusión del cerebro de la arteria carótida interna contralateral. Las pruebas de angiografía por compresión son guías básicas para evaluar el riesgo de infarto en el evento de que la arteria carótida afectada deba de ser sacrificada. Los estudios de flujo con Xenón y radioisótopos ofrecen una cuantificación mucho más precisa del riesgo de infarto y de la posible necesidad de reemplazo quirúrgico de la arteria carótida interna. En algunos casos con extensión invasiva de la arteria carótida interna con flujo adecuado contralateral; la arteria afectada puede ser ocluida permanentemente con un balón desprendible. Si los estudios de perfusión demuestran que el paciente no puede tolerar una oclusión permanente de la arteria carótida, entonces se requiere injerto de reemplazo de la misma14.
f. Embolización: los tumores glómicos grandes pueden cursar con sangrados transoperatorios muy significativos. Por tal motivo se recomienda la embolización preoperatoria de los vasos nutricios. La embolización se realiza en el momento de la angiografía y puede efectuarse uno o dos días previos al procedimiento11,14.
g. Biopsia: la biopsia de lesiones vasculares del oído medio no se recomienda de rutina. La apariencia clínica y radiológica de los tumores glómicos es lo suficientemente características para realizar un diagnóstico sin requerir de confirmación histopatológica previa al tratamiento. Los esfuerzos en obtener tejido para diagnóstico previo al manejo definitivo, pueden resultar en lesión a arterias carótidas aberrantes o a bulbos yugulares altos así como a sangrado significativo del tumor en sí12,13,15.
TRATAMIENTO
El tratamiento para los tumores glómicos del hueso temporal plantea una controversia, porque para lograr una terapéutica aceptable, es importante tomar en cuenta sus características clínicas así como su tasa de crecimiento; mismas que son variables16.
El manejo estándar de los paragangliomas es quirúrgico, sin embargo el grado de dificultad técnica por su íntima relación con las estructuras vasculares de cabeza y cuello, así como las complicaciones inherentes a un daño transoperatorio, la muestran como una cirugía de alto riesgo y un reto para el cirujano. La arteriografía invasiva es invaluable, ya que provee una imagen del flujo vascular cerebral contralateral y permite, en casos seleccionados, realizar una embolización tumoral antes de la cirugía, ya que dichas lesiones son altamente vascularizadas, con lo que se disminuye la morbilidad al resecar tumores amplios17,18.
En algunos casos seleccionados el clínico deberá considerar algunas otras opciones como son la radioterapia o la simple observación. La decisión de operar o radiar, debe estar basada en una fórmula que considere el tamaño tumoral, localización, edad del paciente, síntomas y signos previos al tratamiento; así como la morbilidad potencial asociada al tratamiento y la experiencia de aquellos involucrados en el tratamiento16.
La radiación destruye el componente proliferativo celular, sin embargo el tejido vascular remanente no cambia. Por lo que el objetivo con dicho tratamiento consiste en evitar la progresión la lesión y la resolución de los síntomas asociados. La radiocirugía estereotáctica (tratamiento gamma Knife) es una técnica de radioterapia que incluye una dosis de radiación en foco único guiada por estereotaxia.
La observación es también una decisión aceptable en algunos pacientes, si sus condiciones médicas subyacentes no les permiten someterse a un procedimiento quirúrgico o soportar los efectos secundarios de la radiación, porque el crecimiento de los paragangliomas es lento y las molestias concomitantes pueden ser muy bien toleradas por periodos prolongados. Existen casos aislados de sobrevivencia prolongada sin tratamiento. Los estudios de Brown, Spector y Rosenwasser han documentado tasas de mortalidad que varían desde 5 hasta 13%19,20.
Es importante mencionar que los tratamientos, no son inocuos, como se puede apreciar en los pacientes sometidos a cirugía donde se reportan en mayor o menor medida, déficit posquirúrgicos de pares craneales, mientras que los pacientes posradiados reportan una reducción tumoral de un 23 % con efectos secundarios de fibrosis y posibilidad de reactivación tumoral por grupos celulares radioresistentes.
La radiocirugía estereotáctica evita todas estas complicaciones y se reporta una mejoría mayor en la sintomatología otológica vestibular asociada a los tumores del glomus yugular, a comparación de las otras alternativas terapéuticas21.
Existen diferentes estudios, como el trabajo realizado en los departamentos de otorrinolaringología y neurocirugía de la Universidad el Suroeste de Texas, en el periodo comprendido a partir de febrero de 1990 a marzo de 1998, a manera de estudio retrospectivo y encuesta de sintomatología otológico vestibular.
Se localizaron a 4 de 8 pacientes, sometidos a manejo con radiocirugía estereotáctica; y fueron entrevistados con respecto a su sintomatología postratamiento. Reportaron que la mayoría referió una mejoría con respecto a: acúfenos pulsátiles, hipoacusia, vértigo, parálisis facial. Se presentó solo una complicación mayor; un pacientes con vértigo incoercible, que requirió de manejo hospitalario21,22.
Por lo que se concluye que esta alternativa terapéutica puede ser empleada para aminorar la sintomatología de los pacientes con enfermedad recurrente y tumores irresecables.
ANTECEDENTES
Jackson y Glasscock publicaron en el 2001 un estudio para determinar la incidencia actual de complicaciones mayores, déficit neurológico y tasa de control quirúrgico a largo plazo, así como riesgo de recurrencia en pacientes que son sometidos a cirugía de base de cráneo para resección de para gangliomas, de acuerdo a la experiencia del grupo otológico de la Universidad de Vanderbilt y el grupo neuológico de Nashville Tennessee14.
Estudio de tipo retrospectivo de enero de 1970 a enero de 1998, e incluyó a un total de 279 procedimientos de base de cráneo, de los cuales 182 fueron realizados para manejo de paragangliomas de la base del cráneo (de los cuales 152 fueron para manejo de glomus yugular, 27 para tratamiento de glomus vagal y tres para manejo de tumores del cuerpo carotídeo con extensión a la base del cráneo. La edad promedio fue de 41 años, con un total de 127 mujeres y 49 hombres; y el tiempo de seguimiento promedio fue de 54 meses. Los pacientes con glomus yugular fueron clasificados acorde a la escala de Jackson Glasscock (que emplea una combinación de resonancia magnética y estudios de tomografía computada).
• Extensión de la resección y control quirúrgico: el control quirúrgico se definió como aquellos pacientes que se encontraban vivos sin evidencia de enfermedad durante el periodo de seguimiento (155 de 182 casos).
• Se realizaron 18 resecciones subtotales (para paliación, preservaciones de pares craneales o bien de la ACI.
• Recurrencia tumoral: nueve casos de recurrencia tumoral definidos como la reaparición de tumor en el campo de resección). Déficit craneal preoperatorio: se encontraron en 46% de los pacientes (VII–18%, VIII–13%, IX–21%, X–30%, XI–17%, XII–24%)
• Resección de nervios craneales: en prácticamente todos los casos se reseco el nervio IX para acceso de la ACI
• La resección total del glomus yugular fue posible en 31 % de los casos (sin afección de pares craneales): En todos los casos de resección de glomus vagal el X se encontraba tomado y hubo que resecarlo.
• Complicaciones: Fístula de líquido cefalorraquídeo se presento en 64% de los caso.
Otras complicaciones: traqueitis, infección de herida, meningitis, erosión de ACI y hemorragia, accidente cerebro vascular, hematoma, íleo, aspiración, neumotorax, neumonía y perforación de la membrana timpánica.
La tasa de mortalidad fue de 2.7% (5 de 182 procedimientos)14.
MATERIAL Y MÉTODOS
• Universo de estudio: criterio de inclusión todos los pacientes registrados en el Instituto Nacional de Neurología y Neurocirugía con diagnóstico de tumor gnómico en el periodo comprendido de 1980 a 2003.
• Criterios de exclusión: pacientes con expediente incompleto o que carezcan del mismo.
• Se revisaran los registros de diagnóstico de la consulta externa de Neurotogía para capturar a los pacientes con diagnóstico de tumores de glomus en el periodo comprendido de 1980 a 2003. La fecha de inicio del estudio (1980) se elige en base, a que es a partir de este periodo en que se cuenta con estudios de tomografía computada para la evaluación de los paragangliomas.
• Se revisaran los registros de diagnóstico del servicio de patología para capturar a los pacientes con diagnóstico de tumores de glomus, en el mismo periodo.
• Solicitud de los expedientes de dichos pacientes.
• Elaboración de hoja de captura de datos. Contemplando:
a. Sintomatología de presentación
b. Incidencia de localización
c. Estadio tumoral
d. Manejo terapéutico
e. Secuelas y sintomatología posterapéutica
f. Evolución y seguimiento
g. Llenado de la misma
h. Análisis estadístico
RESULTADOS
En el periodo comprendido 1980 a 2003 se identificaron 62 pacientes portadores de tumores glómicos. Tres pacientes tuvieron que ser excluidos del estudio, pues no completaron los protocolos de evaluación y no recibieron tratamiento en el INNN.
Contando finalmente con una población de 59 pacientes; dentro de los resultados obtenidos, observamos que en cuanto a la distribución por sexo hubo 43 pacientes femeninos y 11 pacientes masculinos. Con lo que respecta a la edad de presentación apreciamos un rango de los 22 a los 64 años, con un promedio de 44 años.
Todos los pacientes fueron estudiados acorde al siguiente protocolo:
• Audiometría tonal
• Tomografía computada
• Resonancia magnética
• Arteriografía
• Estudios de perfusión cerebral
• Embolización
• Biopsia
Audiometría tonal: todos los pacientes tuvieron una pérdida auditiva asociada a la presencia del paraganglioma. En cinco casos (tumores exclusivamente timpánicos) esta perdida fue únicamente de tipo conductivo, lo cual se explica por la ocupación de la caja timpánica por el mismo tumor, evitando por talla transmisión del sonido, sin afección de las estructuras del oído interno. Se identificaron umbrales auditivos en 40 dB promedio, con reservas cocleares dentro de límites normales.
En los 54 casos restantes, la pérdida fue de tipo neurosensorial. De los cuales 21 pacientes presentaron una hipoacusia media con un umbral en promedio de 50 dB. Un segundo grupo de pacientes presentó hipoacusia profunda con umbrales en promedio de 80 dB ó más; en este grupo incluimos 24 pacientes. Finalmente un tercer grupo se observó anacusia total en los 9 pacientes restantes.
Tomografía computada: todos los pacientes contaron con estudios de tomografía computada. Pudiendo corroborarse la presencia de una lesión, así como observarse la extensión de la misma. Con este estudio se puede evaluar la destrucción ósea que generan estos tumores; ya que aun cuando se trata de lesiones benignas, su crecimiento lento y paulatino genera destrucción ósea, afectando en particular los agujeros de la base del cráneo (entre ellos el agujero rasgado posterior) lo cual participa en la génesis de las manifestaciones sintomáticas de los pacientes. Esto permite realizar una correlación entre el tamaño tumoral y las manifestaciones clínicas.
Resonancia magnética: 34 de 59 pacientes cuentan con estudios de resonancia magnética previos a su tratamiento. Los 25 pacientes restantes no cuentan con este estudio en sus evaluaciones previas a la terapéutica, pues fueron evaluados en la década de los ochentas, cuando no existía este recurso en el INNN. En la actualidad la resonancia magnética se considera uno de los estudios más sensibles para documentar el seguimiento del crecimiento de estas lesiones; de ahí que es importante comentar que todos los pacientes cuentan con estudios de RM postratamiento.
La importancia de los estudios de imagen radica en la posibilidad de hacer una clasificación y con ellos una estadificación de los tumores observados donde podemos concluir lo siguiente: 5 tumores tuvieron una localización intratimpánica, 50 yugulotimpánicos y 4 tumores carotídeos. Es importante comentar que tres pacientes tuvieron concomitantemente un tumor yugulotimpánico y un tumor carotídeo (figura 2 y 3).


Estudios angiográficos: se realizaron 46 estudios de angiografía (particularmente en los casos de tumores yugulotimpánicos)9 con la finalidad de documentar las afluentes vasculares de la lesión, identificar la predominancia de los sistemas arteriales y venosos (perfusión cerebral), así como su compromiso con la tumoración en si, para determinar la posibilidad de un manejo quirúrgico; 32 pacientes fueron candidatos para manejo quirúrgico, por tal motivo, posterior a la angiografía, se procedió a la embolización tumoral preoperatoria.
El criterio de selección para realizar una angiografía se basó principalmente en el tamaño tumoral (por ejemplo, los tumores intratimpánicos no requieren estudios angiográficos), la edad del paciente así como su estado físico general (enfermedades crónico degenerativas acompañantes).
Biopsia: para el caso de los pacientes con tumores intratimpánicos, la biopsia consistió en un manejo excisional con corroboración histopatológica.
En los pacientes con tumores yugulotimpánicos: 44 pacientes cuentan con biopsias incisionales para confirmación histopatológica; en 32 pacientes la confirmación histopatológica fue realizada durante el primer tiempo quirúrgico (petrosectomía), mientras que en 12 pacientes se realizó a través de una timpanotomía exploradora. En seis pacientes portadores de tumores yugulotimpánicos no se pudo realizar un manejo quirúrgico para toma de biopsia, debido a sus condiciones generales de salud. Los pacientes con tumores carotídeos no fueron manipulados quirúrgicamente en el INNN por las implicaciones de riesgo vascular y mortalidad que implican, ya que se trata de tumoraciones benignas y con otras posibilidades terapéuticas.
Para la captura de datos, se tomaron en cuenta las siguientes características:
• Sintomatología de presentación
• Incidencia de localización
• Estadio tumoral
• Manejo terapéutico
• Secuelas y sintomatología posterapéutica
• Evolución y seguimiento
• Análisis estadístico
Sintomatología de presentación: el síntoma esencial, observado en todos los pacientes, fue la pérdida auditiva (afección del VIII par porción coclear). En el apartado anterior, correspondiente a los resultados de audiometría tonal, se describen los diferentes umbrales de pérdida auditiva asociados a la localización tumoral, 47 pacientes tuvieron también como síntomalogía concomitante, la presencia de un acúfeno pulsátil. En 52 pacientes se documentaron afecciones en el equilibrio, de origen periférico, donde en 37 pacientes se pudieron realizaron estudios de electronistagmografía (ENG) para su evaluación.
Las manifestaciones en las alteraciones del equilibrio, variaron desde inestabilidad y mareo en 24 pacientes, hasta cuadros caracterizados por episodios vertiginosos de segundos de duración en 16 pacientes (en los que se documentaron afecciones en las pruebas térmicas en la ENG con déficit mayores al 30% en el oído ipsilateral a la lesión).
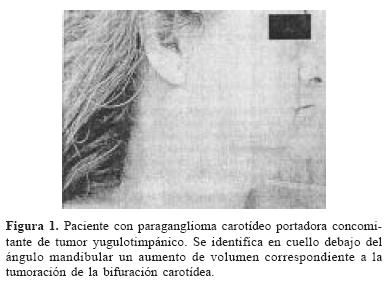
En relación a pares craneales afectados, como parte de la sintomatología de presentación, obtuvimos los siguientes datos: Vil par craneal–28 parálisis faciales periféricas (16 pacientes con una clasificación Grado II de House Brackmann y 12 pacientes con un grado III HB) (tabla 1 y gráfica 1).

VIII par craneal 59 pacientes con hipoacusia /16 pacientes con alteraciones vestibulares.
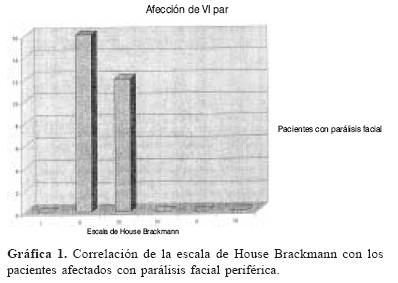
Complejo IX–X–6 pacientes con disminución del reflejo nauseoso. X para craneal 11 pacientes con disfonía, secundaria a afección del nervio laríngeo recurrente. XI par craneal 4 pacientes con afección de la movilidad de la cintura escapular. XII par craneal dos pacientes con afección de la movilidad lingual (tabla 2).

Incidencia de localización: de un total de 59 pacientes portadores de tumores del gómicos, se observaron 5 pacientes con tumores localizados en región intratimpánica, 50 pacientes con tumores yugulotimpánicos (donde en un 90% de los casos fue imposible determinar el origen del mismo) y 4 pacientes con tumores carotídeos. Tres pacientes tuvieron concomitantemente un tumor yugulotimpánico con un tumor carotídeo, como se comentó con antelación (tabla 3).

Estadio tumoral: acorde a la clasificación de Fisch–Mattox, rutinariamente empleada en nuestro departamento, observamos la siguiente relación: en la Clase A obtuvimos 5 pacientes, que corresponden a los casos de afección intratimpánica exclusivamente sin extensión fuera de la caja del oído medio, mientras que en la Clase B se registraron 8 pacientes, implicando que hay una destrucción ósea del hueso temporal por expansión tumoral. En la Clase C se identificaron 37 pacientes, clasificados con extensión por fuera del hueso temporal; y finalmente en la Clase D encontramos 5 pacientes, los cuales pudieron ser sub clasificados como extensión De1, implicando extensión intracraneal y extradural que genera un desplazamiento de la duramadre de la fosa posterior menor a 2 cms. No se observaron tumores de mayor tamaño (tabla 4).

Manejo terapéutico: los pacientes fueron manejados acorde a la localización y estadio tumoral, donde los 5 pacientes con tumoraciones intratimpánicas catalogadas como Grado A de la escala de Fisch Mattox, fueron manejados con excisión quirúrgica a través de una timpanotomía exploradora con remoción total de la lesión, sin requerir de manejo angiográfico o de embolización previa.
Los ocho pacientes con tumoraciones yugulotimpánicas (ocupación de la caja timpánica con extensión mastoidea), clasificados como Grado B de Fisch Mattox fueron manejados con angiografía y embolización previa, así como resección tumoral en un solo tiempo quirúrgico el cual consistió en una petrosedomía subtotal, donde en 5 pacientes se requirió de una obliteración / clausura del oído medio.
De los 37 pacientes con tumoraciones yugulotimpánicas, clasificados como graco C de Fisch Mattox, se realizó angiografía más embolización seguida de excisión tumoral en dos tiempos quirúrgicos (petrosectomía subtotal + excisión tumoral) en 19 casos, en los cuales se logró remover adecuadamente el tumor, para finalmente obliterar y clausurar el oído medio. Mientras que en los 18 casos restantes se optó por manejo con radioterapia. De los cuales 5 han sido manejados con radioterapia estereotáctica (radioneuro–cirugía) y 13 casos más con radioterapia convencional. La decisión de no emplear cirugía en estos pacientes se basó en: negativa del paciente frente a un procedimiento quirúrgico, mal estado general de salud del paciente secundario a enfermedades crónicodegenerativas concomitantes o bien a edad avanzada del mismo (tabla 5).


Los 5 pacientes con tumoraciones yugulotimpánicas con extensión intracraneal, extradural fueron manejados con angiografía más embolización y después sometidos a manejo quirúrgico. Donde en tres casos se logro la excisión tumoral en dos tiempos quirúrgicos, mientras que en los dos restantes sólo se pudo realizar una des compresión de la cargar tumoral, para posteriormente ser manejados con radioterapia convencional.
Secuelas y sintomatologfa posterapéutica: para el análisis de estos resultados, podemos dividir acorde a los grupos de tratamiento:
a. Radiación convencional: de los 13 pacientes sometidos a este tratamiento como base terapéutica, ninguno de ellos tuvo afección de pares craneales como secuelas secundarias directas e inmediatas al empleo de radiación sobre el tumor.
Sin embargo, es importante mencionar que los pacientes, aquejaron de molestias asociadas directamente al empleo de radiación como son resequedad e irritación de mucosa oral y faríngea (secundaria a la afección de glándulas salivales menores), episodios de otitis externa y en 7 casos estenosis del conducto auditivo externo secundario a radionecrosis (con consecuente, incremento de la hipoacusia secundario a alteraciones en el mecanismo de conducción).
b. Radioneurocirugía: de los 5 pacientes sometidos a radioterapia estereotáctica dos pacientes presentaron parálisis facial periférica (que no tenían previo al tratamiento). En un caso la parálisis fue total, pero transitoria ya que remitió al cabo de un mes con tratamiento esteroideo. Mientras que en el segundo caso la parálisis ha durado un periodo mayor a 6 meses y puede clasificarse actualmente como en un grado III de House Brackmann.
c. Cirugía: en los 32 pacientes manejados con cirugía se observó un incremento en la hipoacusia reportada en el preoperatorio. En los cinco pacientes con tumores intratimpánicos, que fueron manejados con una timpanotomía exploradora para la remoción tumoral, la pérdida se explica porque al remover el tumor, se pierde el efecto de masa que genera este dentro del oído medio, facilitando la transmisión del sonido; en cualquier caso, la perdida en estos pacientes no excedió de 5–10 dB, quedando con una audición útil aún sin requerir del empleo de un auxiliar auditivo. En los 27 pacientes con tumoraciones yugulotimpánicas se observaron también pérdidas auditivas, las cuales se consideran de mayor significancia, en particularmente en los 24 pacientes a quienes se les obliteró y clausuró el oído medio. Sin embargo, es importante comentar que en estos pacientes el umbral auditivo preoperatorio no era útil para la vida social.
Por otra parte se presentaron 9 casos de parálisis facial periférica que fueron seguidos posoperatoriamente para vigilar comportamiento y normar conducta a seguir. En los ocho pacientes no hubo mejoría espontánea y fueron clasificados con un grado VI de House Brackmann e intervenidos quirúrgicamente, observando que en 6 casos hubo una recuperación a un grado III HB, en dos casos la recuperación fue a un grado IV y en un caso no hubo modificación posterior al manejo quirúrgico de la secuela.
En seis pacientes se presentaron alteraciones del complejo IX–X, expresadas por afección en la movilidad del velo del paladar, mecanismo de deglución y reflejo nauseoso; generando dificultades para la alimentación por vía oral. A la par se documento disfonía secundaria a paresias y parálisis de la cuerda vocal ipsilateral a la lesión (en todos los casos en posición paramedia). Sin embargo es fundamental mencionar que ninguno de estos pacientes requirió para el control de las secuelas, ya que todos tuvieron una excelente respuesta al tratamiento de rehabilitación físico–muscular. Recuperando por completo la habilidad de deglución y quedando con mínimas alteraciones en la calidad de voz (gracias a la compensación generada por la cuerda contralateral, la cual se logra con ejercicios de pujo contra presión toracoabdominal, mismos que el paciente realiza en su hogar).
Un paciente cursó con afección del XI par, resultante en disfunción de la movilidad de la cintura escapular ipsilateral a la lesión (figura 4, 5, 6, y 7).



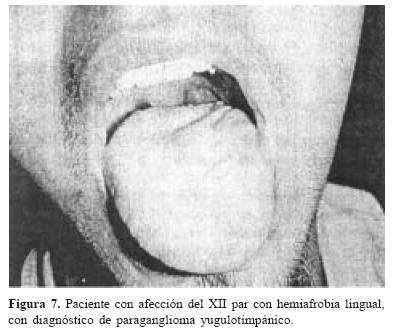
d. Cirugía + radioterapia: en este rubro observamos a dos pacientes. Uno de los cuales no tuvo ninguna repercusión posterior al tratamiento combinado. Mientras que el otro experimentó complicaciones neurológicas secundarias a la cirugía, fístula de líquido cefalorraquídeo. No obstante es importante comentar que este paciente ya había sido sometido a un tratamiento previo de angiografía + embolización + cirugía en otra institución previa a la nuestra. La fístula de LCR puedo ser corregida quirúrgicamente y el paciente no presentó otro tipo de secuelas o complicaciones.
• Todos los pacientes, independientemente de la terapéutica empleada, tuvieron incremento de la sintomatología vestibular, sin embargo en todos los casos, hubo un control con ejercicios de habituación vestibular, logrando una compensación central.
• Como se ha comentado previamente, los pacientes con tumoraciones carotídeas fueron manejados con observación únicamente.
• En ninguno de los casos se identificaron tumores productores de catecolaminas.
Evolución y seguimiento: en este apartado podemos comentar, que los paragangliomas representan per se tumoraciones benignas, con un crecimiento lento. Donde en la mayoría de los casos, los pacientes llegan a fallecer por causas independientes a la tumoración en sí.
En una segunda instancia comentar que la terapéutica de radioterapia estereotáctica (radioneu–rocirugía) es un procedimiento que lleva alrededor de tres años de haberse instaurado en nuestro Instituto, ya que se trata de una tecnología de reciente ingreso a nuestro país. De ahí que los pacientes manejados con esta modalidad tienen menos de dos años de seguimiento, lo cual en este momento, imposibilita para evaluar estadísticamente la eficacia de este tratamiento.
Por otra parte, la cirugía de la base del cráneo así como la radioterapia convencional, son dos modalidades de tratamiento que se utilizan en nuestra Institución desde el inicio de la década de los 80, de ahí que más del 60% de los pacientes manejados con estas modalidades tienen más de 10 años de seguimiento postratamiento, donde en ninguno de los casos se ha observado incremento en, la morbilidad o eventos de mortalidad; comentando una vez más que se trata del seguimiento de una tumoración que es per se histológicamente benigna.
DISCUSIÓN
Para evaluar la efectividad de una modalidad de tratamiento en particular, en comparación con otras formas terapéuticas, se requiere de analizar los resultados finales. Donde los parámetros de interés incluyen: control local, sobrevida y complicaciones. Sin embargo, mientras que la falla tras el tratamiento de un carcinoma maligno de cabeza y cuello puede presentarse usualmente después de 2 a 3 años, las recurrencias tras el tratamiento de lesiones benignas pueden llevar muchos años después del tratamiento quirúrgico, con radiación o radioneurocirugía. Los pacientes deben de llevar seguimiento de control local a largo plazo, a la par que se debe de analizar la tasa de sobrevida.
La definición de control local, tras el tratamiento con radioterapia, para lesiones benignas como los paragangliomas ha sido el objetivo de un debate considerable. Por ejemplo los tumores malignos usualmente tienen una regresión completa tras un curso exitoso de radioterapia, donde se observa una cicatrización residual de dicha lesión. En contraste, los tumores benignos usualmente se mantienen estables o tienen una mínima regresión parcial, generalmente lo que se observa es que no hay un crecimiento de la lesión después de años de seguimiento. Por lo tanto, mientras los tumores no tengan un incremento en el tamaño, se considera que están "localmente controlados". Por ejemplo en los casos quirúrgicos, tras una resección aparentemente completa, el control local significa que no hay recurrencia tumoral, aunque subclínicamente puede haber depósitos del tumor que pueden permanecer en el campo posoperatorio. Por lo cual, tanto en cirugía como en los tratamientos con radioterapia, los pacientes deben de tener un seguimiento por muchos años, para determinar si es que cualquier tumor residual puede tener crecimiento de novo.
Las tasas de sobrevida a largo plazo son de poco valor en la determinación de la efectividad de un tratamiento para tumores benignos, ya que pocos pacientes fallecen a consecuencia del tumor; por general enfermedades interconcurrentes son las responsables de la mayoría de los decesos.
En general se opta por la cirugía en aquellos pacientes que son portadores de tumoraciones benignas de la base del cráneo, que por sus características de tamaño y extensión son susceptibles de ser resecadas en su totalidad, o bien sean candidatas a descompresión. En igual manera es muy importante la condición física del paciente así como su edad, para poder optar por esta modalidad. Ya que en general, los pacientes ancianos o aquellos que tienen enfermedades crónico degenerativas de base son candidatos a otras terapéuticas tales como radiación, que bien puede ser convencional o con técnicas de esterotaxia. Aunque en muchos casos de tumoraciones benignas (entre ellos incluidos los paragangliomas) la observación es otra modalidad aceptada.
La radioterapia fraccionada así como la radio–cirugía estereotáctica son técnicas de radioterapia externa. Los tumores benignos y malignos pueden ser controlados utilizando estas diferentes modalidades de radioterapia; la posibilidad de complicaciones esta relacionada con la dosis total, dosis por fracción, volumen así como la cantidad de tejido normal incluido en el volumen del tratamiento. La radioneurocirugía esterotáctica no implica un procedimiento quirúrgico, sino una gran dosis única de radiación externa la cual es aplicada a una relativamente pequeña área tisular que ha sido fielmente trazada, que incluye básicamente solo tejido tumoral; los campos del tratamiento son trazados de una forma muy precisa, utilizando técnicas de colimación estereotáctica.
Se ha observado que mientras el área de blanco de la radiación incrementa (ya sea porque se trate de un tumor muy grande o bien por una pobre definición en el campo de radiación, que involucra tejido normal), el riesgo de complicaciones secundarias a una sola dosis de radiación incrementa, por lo que se hace ventajoso el hecho de fraccionar la radioterapia, para permitir que los tejidos normales se recuperen del daño producido entre cada sesión. La radioterapia fraccionada convencional puede administrarse con una gran variedad de técnicas como son las conformaciones tridimensionales o bien de intensidad modulada.
La ventaja de la radiocirugía en comparación con la radioterapia fraccionada convencional estriba en que la primera requiere de solo una sección, a la par de que existen mínimos efectos agudos. Sin embargo, aquellos pacientes que no son candidatos para las técnicas estereotácticas, ya sea porque tengan tumores demasiado grandes o bien mal definidos, deben ser tratados con radioterapia fraccionada convencional.
La polémica estriba precisamente en que los propositores de la cirugía enfatizan los riesgos de la radiación, que puede inducir necrosis cerebral a la par que favorecer la génesis de otras estirpes tumorales. Mientras que los propulsores de la radioterapia como modalidad primaria, indican los altos riesgos de afección secundaria a pares craneales así como fístulas de líquido cefalorraquídeo y mortalidad perioperatoria asociada con la cirugía. A la par que un tercer grupo cuestiona la necesidad de una intervención terapéutica debido a la sobrevida prolongada observada en aquellos pacientes portadores de tumores glómicos, que no han sido tratados (Rosenwasser publicó el caso de un paciente el cual tuvo una sobrevida estable siendo portador de un paraganglioma desde 1945 hasta 1987).
Springate y Weichselbaum sugieren que aquellos pacientes portadores de tumores clasificados como Grado A o B de Fisch Mattox deben ser manejados quirúrgicamente, mientras que aquellos pacientes que tienen tumores que pueden clasificarse como grados C o D deberían de ser manejados con radioterapia.
En la actualidad, el advenimiento de la cirugía de la base del cráneo, así como el desarrollo de las nuevas técnicas microquirúrgicas neurotológicas han resultado en un giro repentino en la tendencia hacia un manejo quirúrgico de las lesiones glómicas. Sin embargo, aún se sigue considerando como un procedimiento de morbilidad elevada.
Mucho se ha escrito sobre las posibles complicaciones y secuelas asociadas al manejo quirúrgico de la base del cráneo, sin embargo la radioterapia no es del todo inocua, ya que se ha asociado con diferentes complicaciones. Entre las complicaciones más tempranas se incluyen la otitis y mastoiditis. En las complicaciones tardías se ha incluido necrosis ósea (1.7%), necrosis cerebral (0.84%) y génesis de procesos malignos secundarios (0.28%), especialmente cuando se emplean dosis elevadas de radiación. La afección ósea en los manejos terapéuticos con radioterapia se ha asociado a la lesión observada en los osteoblastos y a la relativa resistencia de los osteoclastos a la radiación. A la par de que los paragangliomas se caracterizan por destrucción ósea, lo que induce cuadros de vasculitis obliterativa y arteritis. Otra complicación de la radioterapia en el manejo de tumoraciones de cabeza y cuello es la insuficiencia hipotalámica pituitaria.
Larner en 1991, describe una serie de 49 pacientes manejados en la Universidad de Virginia, de los cuales 20 pacientes fueron sometidos a cirugía, 14 más a una combinación de radioterapia más cirugía y los 15 pacientes restantes a manejo con radioterapia fraccionada convencional.
En los resultados se observó, que entre las complicaciones posoperatorias predominaron los déficits en pares craneales con 3 afecciones al complejo IX–X, mientras que cuatro pacientes presentaron parálisis facial completa. Igualmente entre las complicaciones se reportan cuatro fístulas de líquido cefalorraquídeo. Mientras que entre las complicaciones significativas en los pacientes manejados con radioterapia se observaron alteraciones en glándulas mucosas en el 100% de los pacientes, otitis media en 48% y osteoradionecrosis del conducto auditivo externo en 12%25.
Por otra parte, Mendenhall en 2001 reporta una serie de 40 pacientes manejados en la Universidad de Florida; de los cuales 5 casos fueron tratados con cirugía y 37 con radioterapia. Donde observaron que entre las complicaciones asociadas a la radioterapia fraccionada, se presentaron parálisis transitoria del nervio facial, trismos, colesteatoma (como efecto secundario a la otitis externa ocasionada por radionecrosis) y neuropatía óptica parcial26.
Powell reporta en el mismo año una serie de 64 pacientes manejados en el Hospital de Marden en Londres, los cuales fueron manejados con radioterapia fraccionada convencional y radioneurocirugía estereotáctica. Entre los efectos secundarios a la radioneurocirugía se presentó con mayor frecuencia parálisis del nervio facial en 3% de los casos. Cummings reportó las complicaciones de 45 pacientes manejados con radioterapia fraccionada en el Hospital Princesa Margarita de Inglaterra, donde un paciente requirió de debridamiento quirúrgico de la mastoides, posterior a radionecrosis, cuatro pacientes más sufrieron de otitis externa, estenosis del conducto auditivo externo y otitis media crónica. Un paciente falleció por necrosis cerebral25,26.
Existen escasos datos relacionados al seguimiento de los pacientes manejados con radioneurocirugía esterotáctica para tumores glómicos; Foote reportó nueve pacientes manejados en la Clínica Mayo con equipo de gamma knife (periodo comprendido entre 1990 y 1995) sin evidencia de complicaciones posteriores al tratamiento. Mientras que Jordán "reporta ocho pacientes manejados en la Universidad del Suroeste de Texas, manejados con acelerador lineal, donde un par de pacientes requirieron hospitalización y seguimiento por vértigo incoercible. Por último, es importante mencionar que en ninguna de estas series se reporta un decremento en el tamaño tumoral.
Por todo lo anterior podemos puntualizar:
• Los paragangliomas son tumoraciones benignas de los sistemas de quimiorreceptores vasculares localizados en cabeza y cuello.
• Estos tumores benignos aun cuando tienen una tasa de crecimiento lento generan manifestaciones otorrinolaringológicas, neurotológicas y neurológicas secundarias a la compresión que genera el tumor sobre diferentes estructuras.
• Existen diferentes modalidades de tratamiento, que incluyen: cirugía, radioterapia (radioterapia fraccionada convencional o bien radioneurocirugía estereotáctica) y finalmente la observación.
• Para evaluar la efectividad de una modalidad de tratamiento, en comparación con otras es fundamental evaluar el control local, sobrevida y complicaciones asociadas a la utilización del mismo. En este rubro es importante puntualizar que la sobrevida de estos pacientes aún sin tratamiento puede ser buena a largo plazo debido a la naturaleza de la lesión.
• Las modalidades quirúrgicas y de radioterapia, en este tipo de tumoraciones benignas, ofrecen buenos resultados. Sin embargo ninguna de ellas (en cualquier de sus diferentes modalidades, es inocua o esta exenta de complicaciones, como se ha detallado anteriormente).
• En general se ha propuesto que la cirugía es una alternativa adecuada para la resección de tumores pequeños o bien para empleo de descompresión en el caso de tumores grandes.
• La radiación convencional fraccionada se utiliza en aquellos pacientes que no son candidatos a cirugía ya sea por sus condiciones médicas de base o bien por edad avanzada (o bien que rehusan un manejo quirúrgico), o en aquellos pacientes que son portadores de tumores muy extensos.
• Por otra parte en la actualidad, la radioneurocirugía estereotáctica se postula como una alternativa en lugar de la cirugía en el caso de tumores pequeños.
• El presente trabajo es una evaluación del manejo de los paragangliomas en el Instituto Nacional de Neurología y Neurocirugía en el lapso de los últimos 23 años, lo cual no permite realizar las siguientes conclusiones.
CONCLUSIONES
1. En nuestra experiencia en el Instituto Nacional de Neurología y Neurocirugía, en los últimos 23 años, en el período comprendido de 1980 a 2003 se han estudiado 59 pacientes portadores de tumores glómicos. Donde predomina el sexo femenino en una relación de 4:1. Apreciando una edad de presentación promedio en la quinta década de la vida.
2. Entre los síntomas de presentación se observa de forma inicial: afección del VIII par (porción coclear) con un 100% de pacientes afectados con diferentes grados de hipoacusia.
3. El segundo síntoma de presentación de los paragangliomas fue el acúfeno de tipo pulsátil, el cual reportaron 47 pacientes. La importancia de esta observación radica en que en muchas instancias este síntoma es el que obliga al paciente a buscar atención médica.
4. Otros pares craneales afectados, incluyeron el VII con 28 casos de parálisis facial periférica; VIII (porción vestibular) con 16 casos de afección documentada en pruebas térmicas de ENG; X par con 11 casos de disfonía secundaria a afección de laríngeo recurrente. Como lo más importantes.
5. El protocolo de evaluación de estos pacientes debe incluir audiometría tonal, electronistagmografía en casos necesarios, estudios de imagen (tomografía computada, imagen por resonancia magnética), arteriografía, estudios de perfusión cerebral, embolización y biopsia para confirmación histopatológica.
6. En cuento a la incidencia de localización se aprecia una distribución: 5 paragangliomas intratimpánicos, 50 yugulotimpánicos y 4 carotídeos. De estos últimos, tres fueron concomitantes con un tumor yugulotimpánico.
7. Para la estadificación se empleó la escala de Fisch Mattox con una relación de: grado A con 5 casos, grado B con 8 casos, grado C con 37 casos y grado D (De1) con 5 casos.
8. El tratamiento empleado incluyó: 35 pacientes manejados quirúrgicamente (5 correspondientes al grado A, ocho casos correspondientes al grado B; reportando 19 casos correspondientes al grado C y tres casos Grado De1. Trece pacientes manejados con radioterapia fraccionada convencional.
Cinco casos tratados con radioneurocirugía estereotáctica. Dos casos manejados con una combinación de cirugía + radioterapia. Los pacientes con tumoración del glomus carorídeo han sido seguidos únicamente con vigilancia.
9. En todos los casos manejados con radioterapia fraccionada convencional se observaron secuelas asociadas al uso de radiación: otitis, necrosis ósea del CAE, afección de glándulas salivales menores de boca y orofaringe.
10. La radioneurocirugía no es inocua, ya que puede producir edema tumoral postradiación y generar secuelas neurológicas por compresión; como lo evidencian dos pacientes con parálisis facial postratamiento.
11. La cirugía implica riesgos también, que pueden generar afección de pares craneales (generalmente secundarios a daño por fresado quirúrgico, coagulación, compresión tumoral, pérdida del aporte vascular etc.), así como otras manifestaciones neurológicas dentro de las que se pueden encontrar fístulas de líquido cefalorraquídeo o neuroinfección
12. Con el manejo quirúrgico se observó una afección resultante en 9 pacientes con parálisis facial periférica, que requirieron manejo quirúrgico de la secuela. El resultado dependerá de la prontitud del manejo de ésta. Por otra parte, se identificó también la afección del complejo IX–X en 6 pacientes con una resultante en dificultad para la deglución, por ende alteración de la alimentación por vía oral y trastornos en la calidad de voz, con voces de fuga, secundarias a parálisis cordal en posición paramedia. Sin embargo lo relevante en este punto es que las secuelas pueden ser manejadas con rehabilitación físico–muscular sin requerir de manejos quirúrgicos secundarios; es importante mencionar que se obtienen buenos resultados con estas modalidades de tratamiento.
13. Por lo cual podemos definir que las actuales técnicas quirúrgicas para la base del cráneo y procedimiento neurotológicos son adecuadas para el manejo de los paragangliomas grados, A, B y C de Fisch Mattox, ya que las secuelas esperadas pueden ser manejadas de manera satisfactoria o bien, el empleo de cirugía para la descompresión tumoral (ya que es fundamental repetir las técnicas de radioterapia, independientemente de su modalidad no disminuyen el tamaño tumoral).
14. Los tratamientos con radioterapia fraccionada convencional se reservan para aquellos pacientes con lesiones muy grandes, de edad avanzada, o aquellos que presentan enfermedades crónico degenerativas concomitantes o bien los que no aceptan la cirugía.
15. La radioneurocirugía estereotáctica es una alternativa prometedora en el tratamiento de los pacientes con paragangliomas, para lo cual se deberán de seleccionar adecuadamente los pacientes candidatos a este manejo y continuar su seguimiento, para después poder comparar su eficacia con los tratamientos convencionales.














