Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Archivos de neurociencias (México, D.F.)
versão On-line ISSN 1028-5938versão impressa ISSN 0187-4705
Arch. Neurocien. (Mex., D.F.) vol.10 no.3 Ciudad de México Jul. 2005
Artículo de revisión
Aspectos inmunológicos en la enfermedad de Parkinson
Immunologic aspects in the Parkinson disease
Laura Clementina González–Torres1, Juan Armendáriz–Borunda1,2
1Instituto de Biología Molecular en Medicina y Terapia Génica, Centro Universitario de Ciencias de la Salud (CUCS), Universidad de Guadalajara.
2OPD Hospital Civil de Guadalajara.
Correspondencia:
Laura Clementina González–Torres. Instituto de Biología Molecular en Medicina y Terapia Génica, Centro Universitario de Ciencias de la Salud (CUCS), Edificio "Q" tercer piso. Universidad de Guadalajara.
Sierra Mojada # 950. Col. Independencia.
44340 Guadalajara, Jalisco, México
E–mail: laurac74@hotmail.com
Recibido: 29 noviembre 2005.
Aceptado: 19 enero 2005.
RESUMEN
La enfermedad de Parkinson es una enfermedad neurodegenerativa que afecta a 50 de cada 100,000 habitantes en México y se caracteriza por una disminución en la producción de dopamina debido a la pérdida masiva de neuronas dopaminérgicas en la sustancia negra. Se ha postulado que la causa de la enfermedad es una combinación de procesos que incluyen: 1. la deficiencia de factores de crecimiento, como el factor de crecimiento nervioso y el factor neurotrófico derivado del cerebro, en citocinas que previenen y protegen del daño neuronal, median las funciones de la de la glia, los linfocitos T y B y favorecen las señales de supervivencia celular; 2. los defectos del sistema ubiquitina– proteasoma relacionados con la histopatología de la enfermedad; y 3. los mecanismos excitotóxicos que favorecen la formación de radicales libres y los procesos neuroinflamatorios que conducen a una respuesta inmune inadecuada.
Palabras clave: Parkinson, neuroinflamación, inmunidad, neurotrofinas.
ABSTRACT
Parkinson disease is a neurodegenerative disorder that affects 50/100,000 individuals in Mexico. Parkinson disease is characterized by reduction in dopamine content of the substancia nigra pars compacta resulting in 1055 of domamine–containing neurons. The postulated cause of the disease includes several processes: 1. a growth factor deficiency, such as nerve growth factor and brain–derived neurotrophic factor, cytokines which can prevent and protect neuronal cell death; which may regulate glial phenotype, T lymphocytes and Blymphocytes functions, and the surviving pathway signals; 2. dysfunction of the ubiquitin–proteasome system related to the histophatology of this disease; and 3. excitotoxic mechanisms, resulting in information of free radicals and the neuroinflammatory processes leading to autoimmunity or a failing immune response.
Key words: Parkinson, neuroinflammation, immunity, neurotrophins.
Epidemiología
Las enfermedades neurodegenerativas (ENG) en conjunto, causan más del 50% de las con sultas en el área de neurología. Pero su trascendencia va más allá, pues causan también cambios importantes en el ámbito económico, laboral y social. Las ENG provocan la muerte del 50% de las personas que las padecen y causan secuelas graves, incapacitantes para realizar las tareas más sencillas y vitales en el 25% de ellos. Entre las ENG, las enfermedades cerebrovasculares (ECV), originadas por un daño en los vasos sanguíneos del cerebro y por cambios en el flujo, ocupan la tercera causa de muerte en adultos y el 50% de las hospitalizaciones en el área de neurología12.
Otra patología que forma parte de las ENG es la enfermedad de Parkinson que afecta del 1 al 2% de las personas mayores de 60 años cursando con una evolución prolongada que va de 10 a 20 años3. Ocupa el tercer lugar dentro de las enfermedades neurológicas y en México 50 de cada 100,000 habitantes la padecerán4.
Fisiopatología
La enfermedad de Parkinson (EP) es una alteración relacionada con cambios degenerativos en la sustancia negra y locus cereleus. Los cambios ocurren en la sustancia negra a nivel de las neuronas dopaminérgicas que proyectan al estriado y se caracterizan por una disminución de dopamina en el núcleo caudado y putamen. La disminución de dopamina causa múltiples alteraciones en la actividad de las neuronas. El paciente con EP desarrolla acinesia, rigidez, temblor e inestabilidad (figura 1). La acinesia se manifiesta como dificultad para iniciar el movimiento y para realizar movimientos voluntarios como caminar y escribir. Las líneas de la cara son lisas, con expresión fija fenómeno llamado "cara de máscara" y la respuesta emocional espontánea es escasa. El paciente se pone de pie con la cabeza y los hombros inclinados y camina con pasos cortos, los brazos no se balancean y aunque tiene dificultad para iniciar la marcha una vez iniciada no puede detenerse (marcha festinante)5,6.

Estas alteraciones en el movimiento hipocinéticos lo hacen depender de otros para algunas tareas vitales y dado que el periodo de la enfermedad va de entre 10 y 20 años los costos emocionales, económicos y sociales son realmente elevados5,6.
El eje cardinal de la neuropatología en la EP está caracterizado por una perdida masiva de neuronas dopaminérgicas de la sustancia negra y aunque no se conoce la causa y los mecanismos exactos de cómo se lleva a cabo este proceso de degeneración se ha postulado la existencia de genes mutados los cuales han sido identificados en algunos casos de EP familiar que son sólo el 10%. Otra hipótesis postula que existe una combinación de procesos que incluyen: deficiencia de factores de crecimiento, disfunción del sistema de degradación de proteínas, específicamente, del sistema ubiquitina–proteasoma y mecanismos excitotóxicos7–8.
Factores de crecimiento
Las neurotrofinas consideradas las citocinas del sistema nervioso son un eslabón que conecta de forma importante al SN con el sistema inmunitario; hay evidencias claras de que participan en la comunicación entre ambos sistemas9, debido a que promueven la supervivencia neuronal y el mantenimiento de éstas, durante y después del daño. Además, han sido postuladas como posibles alternativas de tratamiento en enfermedades neurodegenerativas e inflamatorias9,10,11.
En general, las neurotrofinas pueden actuar en neuronas maduras después de un daño o después de un proceso degenerativo12–14. En modelos animales de daño isquémico agudo, axotomía cervical y en modelos de daño en neuronas motoras, se ha demostrado como las neurotrofinas previenen y disminuyen la muerte neuronal y los procesos neurodegenerativos al mediar los cambios en la plasticidad neuronal12–15. El factor de crecimiento nervioso (NGF) fue la primera neurotrofina caracterizada, tiene importantes funciones en la supervivencia de las neuronas y funciona como agente anti–apoptótico16. El BDNF o factor neurotrófico derivado del cerebro actúa sobre las neuronas en desarrollo con importantes funciones neurotróficas.
Durante la activación antigénica aumenta de forma clara la secreción de neurotrofinas9. NGF es expresado en linfocitos T y B, macrófagos y mastocitos, los linfocitos B expresan dos receptores para NGF (TrkA y p75NTR) por lo que se piensa que puede participar de forma importante en procesos como la proliferación de células B, producción de inmunoglobulinas y supervivencia celular17–19. Los linfocitos B de memoria sobreviven gracias a que la proteína B se mantiene íntegra, fenómeno regulado por NGF en un circuito autocrino20–22.
El BDNF es primeramente expresado en las células nerviosas pero puede producirse en prácticamente todas las células del sistema inmune periférico, incluyendo a los linfocitos T CD4+ y CD8+, linfocitos B y monocitos16. Es posible que las células inmunes sean blanco de acciones paracrinas y autocrinas de las neurotrofinas ya que estas expresan receptores para ellas21.
Estudios del NGF Y BDNF realizados han demostrado en diferentes modelos de daño neurodegenerativo que estos factores protegen y previenen la muerte neuronal; además inmunomodula la interacción de la microglia local con las células inmunes infiltradas, evitan el proceso inflamatorio, la migración de monotitos a través de la barrera hematoencefálica y regulan la liberación de citocinas proinflamatorias23,24.
Algunos investigadores sustentan que la causa de la degeneración de las neuronas dopaminérgicas de la zona nigroestriatal se debe a altos niveles de citocinas y a la disminución de algunas neurotrofinas (figura 2). Las citocinas con altos niveles reportadas en la EP son: el factor de necrosis tumoral alfa (TNF–alfa), interleucinas (IL–l,–2,–4,–6), el factor de crecimiento transformante beta (TGF–alfa, TGF–beta 1 y beta 2). neurotrofinas que se encuentran bajas, según diversos reportes son: BDNF y NGF en líquido cefalorraquídeo de pacientes con la EP. Se encuentran elevadas: TNF–alfa–RI (TNF–RI, p55), bcl–2, Fas soluble (sFas) y caspasa 1 y 325–28.
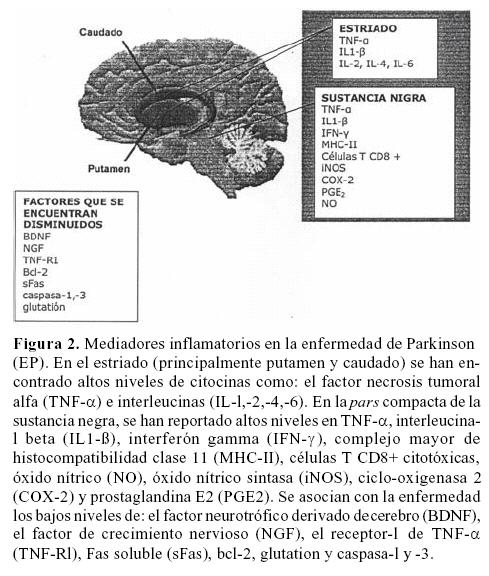
Otras neurotrofinas como el factor neurotrófico derivado de células guales (GDNF) no sufre modificaciones en este tipo de procesos por lo que se piensa no participa en la patogénesis de la EP28,29.
Finalmente, dado que la producción de citocinas esta confinada al sitio de daño, quizá las células guales cercanas a las neuronas dopaminérgicas liberen estas citocinas, lo que perpetúa el daño y muerte neuronal en la EP.
Sistema ubiquitina–proteasoma
Se han encontrado defectos en el sistema ubiquitina–proteasoma en forma hereditaria o esporádica, lo que sugiere que este sistema puede ser un candidato para la producción de sustancias tóxicas liberadas durante el transcurso de la enfermedad30. Los defectos en la estructura y función del proteasoma 26/205 ocurren en la sustancia negra y puede conducir a la acumulación de la proteína alfa–sinucleína que forma cuerpos de inclusión31.
En estudios pos mortem de pacientes con alteraciones en el proteasoma, se observó muerte por apoptosis de neuronas dopaminérgicas y como consecuencia, ausencia de neuronas e inflamación en la pars compacta de la sustancia negra. El análisis cuidadoso de los defectos en este sistema podrían responder a algunas interrogantes sobre la patogénesis de la EP30.
Mecanismos excitotóxicos
La muerte neuronal dopaminérgica en la pars compacta de la sustancia negra se ha visto acompañada de disminución en los niveles de glutation e inhibición de la actividad del complejo I en cultivos de células normales o activadas. La relación entre muerte neuronal y alteración de la función glial no se conoce con exactitud, pero puede involucrar la liberación de mediadores tóxicos para microglia y astrocitos. La inhibición o activación de las células guales solo o en combinación con la depleción de glutation resulta en la acumulación extracelular de glutamato y en la formación de óxido nítrico (NO) y peróxido de hidrógeno (H202), que pueden formar a su vez peroxinitrítos y radicales hidróxilo (figura 2). La falla en la función glial conduce a estrés oxidativo y excitotoxicidad que contribuye al inicio o progresión de la muerte neuronal en la EP32.
Se ha observado en cultivos de células guales fallas en su función que puede conducir a la liberación de sustancias tóxicas que causan la muerte de la neuronas dopaminérgicas o incrementan su vulnerabilidad a neurotoxinas, por lo que el mal funcionamiento de la glia puede promover la liberación de radicales libres y glutamato33.
Otra molécula involucrada en el estrés oxidativo durante la EP35 pudiera serCOX–2 (ciclo–oxigenasa 2), indispensable para que MPTP cause la muerte de las neuronas dopaminérgicas, esto se ha visto en modelos animales de Parkinson. JNK–2 y JNK–3 (c–Jun N cinasa terminal –2 y –3 respectivamente) inducidas por COX–2 participan en la vía de neurodegeneraciórf4, así que tanto el incremento en COX–2 y prostaglandina E2(PGE2) pueden estar relacionadas en la patogenia de la Ep35 (figura 2). De aquí, la idea reciente de tratar este tipo de padecimientos con medicamentos antiinflamatorios.
Los mecanismos neuroinflamatorios pueden estar relacionados con la progresión de la degeneración de las neuronas dopaminérgicas en la EP, dado que las células guales son uno de los mayores sustratos para los mecanismos citotóxicos llevados a cabo en la EP16.
Neuroinflamación. La inflamación es tradicionalmente definida por cuatro parámetros: calor, dolor, rubor y tumor, como resultado de los efectos de mediadores solubles sobre los vasos sanguíneos locales. Otra definición refiere que incluye: acumulación de fluidos, proteínas plasmáticas y células blancas. Existen dos tipos de inflamación: a. la aguda, que por lo general, es un episodio transitorio y, b. la inflamación crónica, que ocurre en aquellos procesos en donde se requiere eliminar un agente infeccioso o cuando existe desconocimiento a lo propio, fenómeno llamado autoinmunidad, en este caso el proceso inflamatorio es letal5.
La inflamación en el cerebro puede ser neuroprotectora ya que en ocasiones es benéfica al promover la homeostasis y la reparación, por otro lado, puede ser neurodestructiva al favorecer la acción de mediadores inflamatorios22.
La primera falla asociada a neuroinflamación es la sobre–expresión de moléculas del complejo mayor de histocompatibilidad (MHC)36,37, como ocurre con la mayoría de las células microgliales, estas expresan MHC clase II (HLA–DR). Otras anormalidades inmunes incluyen: la formación de autoanticuerpos contra estructuras neuronales y cambios en las características de las respuesta inmune humoral y celular y en algunas proteínas pro–apoptóticas38.
El MHC juega un papel primordial en la presentación antigénica de las células T, para dar inicio a la respuesta inmune y su propagación. El aumento en la expresión de MHC refleja la actividad de las células guales y el aumento de la expresión de MHC clase I y II e infiltrado de linfocitos T CD4+ y CD8+ sugiere que existe una comunicación entre los linfocitos y las células guales y como consecuencia una amplificación de la respuesta inmune pro–inflamatoria, esto fue observado en modelos de ratones sometidos a tratamiento con 1–metil–4–fenil–1,2,3,6–tetrahidropiridina (MPTP) droga asociada a EP en jóvenes. Definitivamente no se puede negar la participación activa de la respuesta inmune específica en la patogénesis de la EP38.
El origen de la neuroinflamación y la amplificación de la respuesta inmune innata y adaptativa dentro del parénquima cerebral sugiere que la posible etiología de la EP pueda ser viral o autoinmune.
Causas de la EP. La observación en los años 20's de que la enfermedad de von Ecónomo cursaba con parkinsonismo, condujo a la idea de que una infección viral pudiera ser la causa de la EP39, pero la búsqueda de partículas virales en el cerebro o anticuerpos en el suero y líquido cefalorraquídeo de estos pacientes no fue exitosa36. Existen modelos de enfermedad de Parkinson en ratas, causada por la administración del virus de la encefalitis40, pero estos hallazgos deben ser considerados con precaución ya que ningún antígeno viral o genoma viral ha sido identificado en sistema nervioso o corteza cerebral de estos animales. Otros investigadores, trataron de demostrar que los pacientes con EP tienen mayor posibilidad de presentar moléculas IgG contra Bordetella pertussis, pero no encontraron diferencias significativas41.
A diferencia de los que sustentan que la etiología de la EP es viral, la posibilidad de que el origen de la EP sea autoinmune ha sido ampliamente documentada por los hallazgos sobre la presencia de inmunoglobulinas que actúan en contra de tejidos catecolaminérgicos y autoanticuerpos contra neuronas dopaminérgicas en líquido cefalorraquídeo y suero de pacientes con Ep42–44. Defazio et al, reportaron en un estudio de 17 pacientes con EP que existe una modificación covalente de las proteínas de oxidación de dopamina que puede dar un determinante antigénico específico, que inicia y amplifica una respuesta inmune contra las neuronas dopaminérgicas45. Además, se ha reportado aumento en los niveles oxidados y nitrados de 4–hidroxinonenal modificado, aumento del anticuerpo dependiente de citotoxicidad mediada por células (ADCC) que destruye células blanco unidas a anticuerpos o células NK. Estás últimas están presentes en la pars compacta de la sustancia negra en la EP y por sí solas pueden destruir células. Todas estas anormalidades sugieren la existencia de un proceso de autoinmunidad, aunque la autoinmunidad requiere de la clonación y expansión de linfocitos. Respecto a esta parte no se ha demostrado la participación de linfocitos T y B46,47. Pero se ha observado, que el someter a la célula hospedera a un "estrés" constante activa poblaciones de linfocitos TyS.
Estos linfocitos son CD25 + y han sido encontrados en el líquido cefalorraquídeo, pero no en sangre periférica de pacientes con EP; sin embargo, estos hallazgos sugieren que están relacionados con procesos degenerativos48,49.
Privilegio inmunológico. Aún cuando al sistema nervioso, se le ha considerado como un sitio de privilegio inmunológico por sus propiedades de barrera (barrera hematoencefálica–BHE) que no permite el paso a todas las moléculas, se ha demostrado que en ciertas circunstancias patológicas se aumenta o pierde la permeabilidad de la BHE. La presencia de CD8+ en la pars compacta de la sustancia negra indica que existe, o existió una modificación en la permeabilidad de la BHE en los pacientes con EP. Se han encontrado otras alteraciones en la EP como cambios en la estructura capilar, incremento en la permeabilidad de los vasos y vacuolización, aumento en el tamaño del núcleo de las células endoteliales, aumento en el número y densidad de los vasos sanguíneos, cambios en el grosor vascular, acumulación de colágena y degeneración de pericitos. Estos hallazgos sugieren que existen modificaciones en el microambiente vascular de las neuronas dopaminérgicas que las hacen accesibles a las células de la respuesta inmune a través de la circulación49,50.
Por último, desde la década de los 80's se sabe que el SNC y el sistema inmune se comunican regularmente, para mantener una constante vigilancia, infiltración masiva de células T al SNC. En procesos neurodegenerativos y neuroinflamatorios, se ha observado las acciones celulares que caracterizan a tales procesos aún desconocidos y complejos y su estudio podría abrir las puertas del conocimiento de la causa de la EP50,51.
CONCLUSIÓN
Gracias a los análisis pos mortem y al uso de modelos animales de la enfermedad, se conocen algunos de los mecanismos por los cuales se inicia y perpetúa la degeneración de neuronas dopaminérgicas en la EP. En general, es aceptado que el estrés oxidativo juega uno de los principales papeles en el proceso de neurodegeneración5, aunque no se pueden sustentar todas las observaciones en este parámetro. La deficiencia de factores de crecimiento, las fallas en el sistema ubiquitina–proteasoma, el aumento en las citocinas proinflamatorias y la neuroinflamación, entre otras alteraciones, son también parte de la complejidad de la EP.
Sin duda alguna, una de las alternativas más viables en la búsqueda de la causa o causas de la EP es el mejor entendimiento y estudio de la comunicación que existe entre el sistema nervioso y el sistema inmunitario.
Agradecimientos
Damos las gracias a los doctores Jesús García–Bañuelos y Adriana Salazar–Montes, por sus atinados comentarios a este artículo de revisión. Gracias por ser compañeros y parte importante en nuestro Instituto de Investigación.
REFERENCIAS
1. Ratchenson RA, Kiefer SP, Selman WR. Pathophysiology and clinical evaluation of ischemic cerebrovascular disease. En Ratchenson RA, Kiefer SP Y Selman WR, Eds. Neurological Surgery. USA: WB Saunders, 1999. [ Links ]
2. http://www.ssa.gop.mx/ 19 de octubre de 2004. [ Links ]
3. McNaught KSP, Olanow CW. Proteolytic stress: a unifying concept for the etiophatogenesis of Parkinson's disease. Ann Neurol 2003; 53(suppl3):S73–S86. [ Links ]
4. http://www.innn.edu.mx 19 de octubre de 2004. [ Links ]
5. Hunot S, Hirsch EC. Neuroinflammatory processes in Parkinson's disease. Ann Neurol 2003; 53 (suppl 3):549–60. [ Links ]
6. Gilman S, Winans NS. Ganglios básales. En: Sid Gilman y Sarah Winans Newman. Neuroanatomíay neurofisiología clínicas de Mantery Gatz. México: Editorial El Manual Moderno 1998. [ Links ]
7. Olanow CW, Tatton WG. Etiology and pathogenesis of Parkinson's disease. Annu Rev Neurosci 1999; 22: 123–44. [ Links ]
8. McNaught KS, Olanow CW, Halliwell B, Isacson O, Jenner P. Failure of the ubiquitin–proteasome system in Parkinson's disease. Nat Rev Neurosci 2001; 2(8):589–94. [ Links ]
9. Moalem G, Gdalyahu A, Shani Y, Often U, Lazarovici P, Cohen IR, et al. Production of neurotrophins by activated T cells: implications for neuroprotective autoimmunity. Autoimmun 2000; 15(3):331–45. [ Links ]
10. Moalem G, Leibowitz–Amit R, Yoles E, Mor F, Cohen IR, Schwartz M. Autoimmune T cells protect neurons from secondary degeneration after central nervous system axotomy. Nat Med 1999; 5:49–55. [ Links ]
11. Rapalino O, Lazarov–Spiegler O, Agranov E, Velan GJ, Yoles E, Fraidakis M, et al. Implantation of stimulated homologous macrophages results in partial recovery of paraplegic rats. Nat Med 1998; 4:814–21. [ Links ]
12. Lindvall O, Kokaia Z, Bengzon J, Elmer E, Kokaia M. Neurotrophins and brain insults. Trends Neurosci 1994; 17:490–6. [ Links ]
13. Mitsumoto H, Ikeda K, Klinkosz B, Cedarbaum JM, Wong V, Lindsay RM. Arrest of motor neuron disease in wobbler mice cotreated con CNTF and BDNF. Science 1994; 265: 1107–10. [ Links ]
14. Kobayashi NR, Fan DP, Giehl KM, Bedard AM, Wiegand SJ, Tetzlaff W. BDNF and NT–4/5 prevent atrophy of rat rubrospinal neurons after cervical axotomyi stimulate GAP–43 and T alpha 1–tubulin mRNA expression, and promote axonal regeneration. J Neurosci 1997; 17:9583–95. [ Links ]
15. Kerschenteiner M, Stadelmann C, Dechant G, Wekerle H, Hohlfeld R. Neurotrophic cross–talk between the nervous and immune systems: implications for neurological diseases. Ann Neurol 2003; 53:292–304. [ Links ]
16. Cowan WM, Hamburger V, Levi–Montalcino R. The path to the discovery of nerve growth factor. Annu Rev Neurosci 2001; 24:551–600. [ Links ]
17. Torcia M, Bracci–Laudiero L, Lucibello M, Nencioni L, Labardi D, Rubartelli A, et al. Nerve growth factor is an autocrine survival for memory B lymphocytes. Cell 1996; 85:345–56. [ Links ]
18. Often U, Ehrhard P, Peck R. Nerve growth factor induces growth and differentiation of human B lymphocytes. Proc Nati Acad Sci USA 1989; 86: 10059–63. [ Links ]
19. Brodie C, Oshiba A, Renz H, Bradley K, Gelfand EW. Nerve growth–factor and anti–CD40 provide apposite signals for the production of IgE in interleukin–4–treated lymphocytes. Eur J Immunol 1996; 26: 171–8. [ Links ]
20. Torcia M, De Chiara G, Nencioni L, Ammendola S, Labardi D, Lucibell M, et al. Nerve growth factor .inhibits apoptosis in memory B lymphocytes via inactivation of p38 MAPK, prevention of Bcl–2 phosphorylationi and cytochrome crelease. J Biol Chem 2001; 276( 42): 39027–37. [ Links ]
21. Neumann H, Misgeld T, Matsumuro K, Wekerle H. Neurotrophins inhibit major histocompatibility class 11 inducibility of microglia: involvement of the p75 neurotrophin receptor. Proc Nati Acad Sci USA 1998; 95:5779–84. [ Links ]
22. Villoslada P, Genain CP. Role of nerve growth factor and other trophic factors in brain inflammation. Prog Brain Res 2004; 146:403–14. [ Links ]
23. Flügel A, Matsumuro K, Newmann H, Kinkert WE, Bimbacher R, Lassmann H, et al. Anti–inflammatory activity of nerve growth factor in experimental autoimmune encephalomyelitis: inhibition of monocyte transendothelial migration. Eur J Immunol 2001; 31: 11–22. [ Links ]
24. Villoslada P, Hauser SL, Bartke J, Unger J, Heald N, Rosenberg D, et al. Human nerve growth factor protects common marmosets against autoimmune encephalomyelitis by switching the balance of T helper cell type 1 and 2 cytokines within the central nervous system. J Exp Med 2000; 191:1799–806. [ Links ]
25. Boka G, Anglade P, Wallach D, Javoy–Agid F, Agid Y, Hirsch EC. Immunohistochemical analysis of tumor necrosis factor and its receptors in Parkinson's disease. Neurosci Lett 1994; 172:151 –4. [ Links ]
26. Hunot S, Dugas N, Faucheux B, Hartmann A, Tardieu M, Debre P, et al. FcaRII/Cp23 is expressed in Parkinson's rdiseaseand induces, in vitro, production of nitric oxide and tumor necrosis factor–a in glial cells. J Neurosci 1999; 19:3440–7. [ Links ]
27. Nagatsu T, Mogi M, Ichinose H, Togari A. Changes in cytokines and neurotrophins in Parkinson's disease. J Neural Transm Suppl 2000; 60:277–90. [ Links ]
28. McNaught KS, Jenner P. Dysfunction of rat forebrain astrocytes in culture alters cytokine and neurotrophic factor release. Neurosci Lett 2000; 285(1): 61–5. [ Links ]
29. Mogi M, Togari A, KondoT, Mizuno Y, Kogure O, Kuno S, et al. Glial cell line–derived neurotrophic factor in thesubstantia nigra from control and parkinsonian brains. Neurosci Lett 2001; 300(3): 179–81. [ Links ]
30. McNaught KS, Perl DP, Brownell AL, Olanow CW. Systemic exposure to proteasome inhibitors causes a progress model of Parkinson' s disease. Ann Neurol 2004; 56(1): 149–62. [ Links ]
31. McNaught KS, Bjorklund LM, Belizaire R, Isacson O, Jenner P, Olanow CW. Proteasome inhibition causes nigral degeneration ith inclusion bodies in rats. Neuroreport 2002; 13(11): 1437–41. [ Links ]
32. McNaught KS, Jenner P. Extracellular accumulation of nitric oxide, hydrogen peroxide and glutamate in astrocytic cultures following glutathione depletion, complex I inhibition, and/or lipopolysaccharide–induced activation. Biochem Pharmacol 2000; 60(7) :979–88. [ Links ]
33. McNaught KS, Jenner P. Altered glial function causes neuronai death and increases neuronai susceptibility to 1–methyl–4–phenylpyridinium–and 6–hyd roxydopa mine–induced toxicity in astrocytic/ventral mesencephalic co–cultures. J Neurochem 1999; 73(6): 2469–76. [ Links ]
34. Hunot S, Vila M, Teismann P, Davis RJ, Hirsch EC, Przedborski S, et al. JNK–mediated induction of cyclooxygenase 2 is required for neurodegeneration in a mouse model of Parkinson'sdisease. Proc Nati Acad Sci USA 2004; 101 (2) :665–70. [ Links ]
35. Teismann P, Tieu K, Choi DK, Wu DC, Naini A, Hunot S, et al. Cyclooxygenase–2 is instrumental in Parkinson ' s disease neurodegeneration. Proc Nati Acad Sci USA 2003; 100(9): 5473–8. [ Links ]
36. McGeer PL, Itagaki S, Boyes BE, McGeer EG. Reactive microgiia are positive for HLA–DR in the substantia negra of Parkinson' s and Alzheimer's disease brains. Neurology 1998; 38:1285–91. [ Links ]
37. Mogi M, Harada M, Kondo T, Riederer P, Nagatsu T. Brain beta 2–microglobulin levels are elevated 'in the striatum in Parkinson's disease. J Neural Transm Park Dis Dement Sect 1995; 9:87–92. [ Links ]
38. Fiszer U. Does Parkinson' s disease have an immunological basis? The evidence and its therapeutic implications. Bio Drugs 2001; 15(6): 351–5. [ Links ]
39. Casals J, Elizan TS, Yahr MD. Postencephalitic parkinsonism–a review. J Neural Transm 1998; 105:645–76. [ Links ]
40. Takahashi M, Yamada T. A posible role of influenza A virus infection for Parkinson's disease.Adv Neurol 2001; 86:91–104. [ Links ]
41. Ogata A, Tashiro K, Nakuzuma S, Nagashima K, Hall WW. A rat model of Parkinson 's disease induced by Japanese encephalitis virus. J Neurovirol 1997; 3:141–7. [ Links ]
42. Fiszer U, Tomik S, Grzesiowski P, Krygowska–Wajs A, Walory J, Michalowska M, et al. The antibodies against Sordetella pertussis in sera of patients with Parkinson's disease and other non–neurological diseases. Ada Neurol Scand 2004; 110(2):113–7. [ Links ]
43. McRae Degueurce A, Gottfries CG, Karlsson I, Svennerholm L, Dahlstrom A. Antibodies in the CSF of a Parkinson' s patient recognizes neurons in rat mesencephalic regions. Acta Physiol Scand 1986; 126:313–5. [ Links ]
44. Carvey PM, McRae A, Lint TF, Ptak LR, Lo ES, Goetz CG, et al. The potential use of a dopamine neuron antibody and a striatal–derived neurotrophic factor as diagnostic markers in Parkinson's disease. Neurology 1991; 41:53–8. [ Links ]
45. Defazio G, Dal Toso R, Senvegnu D, Minozzi MC, Cananzi AR, Leon A. Parkinsonian serum carries complement–dependent toxicity for rat mesencephalic dopaminergic neurons in culture. Brain Res 1994; 633:206–12. [ Links ]
46. Rowe DB, Le W, Smith RG, Appel SH. Antibodies from patients with Parkinson' s disease react with protein modified by dopamine oxidation. J Neurosci Res 1998; 53: 551–8. [ Links ]
47. Farkas E, De Jong Gl, de Vos RA, Jansen Steur EN, Luiten PG. Pathological features of cerebral cortical capillaries are double in Alzheimer' s disease and Parkinson' s disease. Acta Neuropathol 2000; 100(4) :395–402. [ Links ]
48. Hayday AC. Rs cells: a right time and a right place for a conserved third way of protection. Annu Rev Immunol 2000; 18:975–1026. [ Links ]
49. Fiszer U, Mix E, Fredrikson S, Kostolas V, Olsson T, Link H. Gamma delta + T cells are increased in patients with Parkinson's J Neurol Sci 1994; 121:39–45. [ Links ]
50. Flugel A, BradI M. New tools to trace populations of inflammatory cells in the CNS. Glia 2001; 36(2): 125–36 [ Links ]
51. Hirsch EC, Breidert T, Rousselet E, Hunot S, Hartmann A, Michel PP. The role of glial reaction and inflammation in Parkinson's disease. Ann NY Acad Sci 2003; 991:214–28 [ Links ]














