Introducción
En este artículo damos cuenta de los primeros resultados de nuestra investigación, orientada a la construcción del campo médico en México. Desde hace más de diez años trabajamos con el estructuralismo genético de Pierre Bourdieu para analizar, sociológicamente, las interacciones que se dan entre el personal de salud y quienes los consultan (Castro, 2010, 2014; Erviti, Castro y Sosa, 2006). Hasta ahora nuestros trabajos han enfatizado la dimensión del habitus de los agentes, en tanto predisposición para la acción que se explica a partir de la incorporación de la estructura del campo al que pertenecen (Castro, 2008; Castro y Erviti, 2015). El conocimiento producido nos permite ahora iniciar -que no concluir- la difícil tarea de construir el campo médico en México como un objeto sociológico. De las múltiples caracterizaciones que hizo Bourdieu del concepto de campo retomamos la siguiente:
En términos analíticos, un campo puede ser definido como una red o una configuración de relaciones objetivas entre posiciones. Estas posiciones están objetivamente definidas, en su existencia y en las determinaciones que imponen sobre sus ocupantes, agentes o instituciones, por su situación presente y potencial (situs) en la estructura de distribución de especies de poder (o capital), cuya posesión ordena el acceso a ventajas específicas que están en juego en el campo, así como por su relación objetiva con otras posiciones (dominación, subordinación, homología, etc.) (Bourdieu y Wacquant, 2005: 150).
Nos proponemos avanzar en la construcción del universo social formado por las instituciones de salud y sus agentes como un campo cuya dinámica interior se comprende en profundidad si se la analiza bajo esta perspectiva. Nuestra agenda de investigación se dirige a identificar en el espacio social médico las principales propiedades que Bourdieu describió para los campos sociales: la existencia de un capital específico cuyo monopolio se disputan los diversos actores del campo y cuya desigual distribución subyace a la estructura jerárquica que los ordena; las luchas que se libran en su interior en pos de aquel monopolio y de la capacidad de dictar sus reglas; la naturaleza de esas reglas y del juego en el que compiten los agentes; las presuposiciones que éstos comparten (la doxa); el habitus con el que actúan y reproducen la estructura del campo; y la estructura y propiedades espaciales, que se refieren tanto a la posición que ocupan los diversos agentes en el mismo, como a los subcampos que lo componen.
Ésta, desde luego, es una vasta agenda de investigación, cuyo desarrollo será posible a lo largo de varios años. En este artículo presentamos apenas el primer paso de este proyecto. La hipótesis es que podemos caracterizar algunos elementos básicos de la estructura del campo médico al identificar los subcampos que lo integran, las relaciones que éstos guardan entre sí, y algunos aspectos de la jerarquía que determina sus relaciones. Como guía utilizamos la siguiente definición de estructura de un campo: es el “estado de la relación de fuerzas entre los agentes o instituciones implicadas en la lucha o, si se prefiere así, en la distribución del capital específico que, acumulado en el curso de las luchas anteriores, orienta las estrategias ulteriores” (Bourdieu, 2000: 113).
El esfuerzo de explicación sociológica que hemos emprendido, a la luz de la teoría de campos de Bourdieu, radica en la reorganización y reinterpretación de un cúmulo de información y datos de fuentes oficiales y académicas (recopilados por nosotros), y de otras investigaciones nuestras,1 para avanzar en la construcción del objeto que nos interesa.
La estructura (o estado de la relación de fuerzas) del campo médico
El área que abarca un campo se delimita en función del objeto sociológico que se pretende estudiar.2 En esta investigación queremos abarcar un extenso ámbito que, sin embargo, respete las fronteras del campo médico por la lógica con la que operan las relaciones sociales que se dan en su interior. En un trabajo previo (Castro y Erviti, 2015) ofrecimos una definición amplia de campo médico, que contemplaba incluso actores como las industrias farmacéuticas, de seguros y de aparatos médicos. No obstante, ahora manejaremos una definición más acotada, ya que todas esas industrias forman parte de otros campos que funcionan con sus propias lógicas y sólo participan parcialmente en el campo médico que queremos describir aquí.
Para esta investigación, el campo médico se refiere a la red de relaciones objetivas estructuradas en torno a la regulación y conservación del monopolio de los conocimientos y prácticas profesionales legítimas para la preservación de la salud, la identificación y prevención de enfermedades, y su curación. Esta red abarca el conjunto de instituciones y agentes que, ubicados en diferentes posiciones, mantienen entre sí relaciones de fuerza orientadas a conservar, adquirir o transformar esa forma de capital específico que consiste en la capacidad de imponer los esquemas dominantes de definición, percepción y apreciación de las materias propias de las prácticas de los profesionales de la salud. Así entendido, el campo médico está formado por las instituciones de salud, públicas y privadas, que prestan servicios directamente a la población; por los agentes que operan estas instituciones, principalmente el personal médico, de enfermería y paramédico, así como los profesores y estudiantes de las diversas especialidades médicas; por las escuelas de medicina y los centros de investigación que generan el conocimiento valorado como capital específico del campo, y por las asociaciones profesionales (por ejemplo, consejos de especialidades médicas) que certifican a los médicos especialistas.
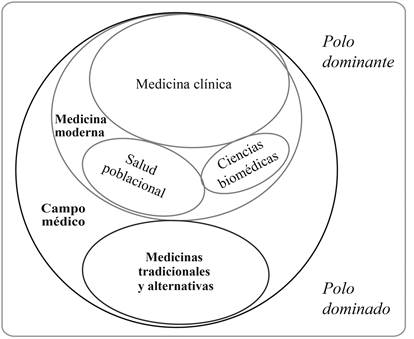
Si bien la teoría de campos de Bourdieu ha sido aplicada anteriormente para estudiar el campo de la medicina (Ayora Díaz, 2002; Brosnan, 2010; Butticé, 2005; Castro, 2014; Quin, 2009), no existen en México ni en América Latina estudios que se hayan propuesto construir sistemáticamente este espacio social a partir de los postulados del estructuralismo genético. La investigación desarrollada por Pinell (2009, 2012) sobre el campo médico francés resulta de especial interés para el análisis espacial que nosotros nos proponemos hacer. Este autor distingue tres subcampos: medicina clínica, medicina social y medicina biológica (figura 1). En el primero incluye a los hospitales, a la medicina privada (liberal) y a la academia médica (espacio que tiene intersecciones con el campo vecino de la universidad). En el segundo, el de la medicina social, que tiene cruces importantes con el campo del poder (el Estado), Pinell incluye como subcampos de segundo orden a la higiene y a la medicina forense. Por último, el subcampo de las ciencias accesorias, o medicina biológica, tiene confluencia con el campo de la ciencia.
A pesar de que la estructura del campo médico francés tiene varios paralelismos con la que hemos encontrado en el mexicano, existe una diferencia sustancial entre ambos. Mientras que aquél parece contener exclusivamente a la medicina moderna,3 en México existe una fuerte herencia histórica de medicinas tradicionales que operan como un subcampo específico, que le disputa al de la medicina moderna el reconocimiento y la legitimidad de sus saberes y prácticas. Las luchas entre los dos serán materia de publicaciones posteriores. Por ahora basta decir que, dentro del campo médico mexicano, encontramos un polo dominante conformado por el subcampo de la medicina moderna (objeto del presente artículo) y uno dominado, que incluye al de las medicinas tradicionales y alternativas.
El subcampo de la medicina moderna se compone, a su vez, de una serie de subcampos estructurados a partir de cómo los agentes del campo médico se distinguen entre sí. En primer lugar, los actores que conforman el equipo de salud se diferencian por profesiones -medicina, enfermería, odontología, nutrición, trabajo social y psicología-, cada una de las cuales podría ser construida como un subcampo. El subcampo de los médicos se divide, a su vez, en subcampos de tercer orden, por especialidades: pediatría, ginecología, ortopedia, anestesiología, etcétera.
No obstante, es indispensable no quedarse en la mera descripción topográfica, sino que hay que identificar también las dinámicas (las luchas, las tácticas, las estrategias) que son constitutivas de la estructura jerárquica en que se ordenan los agentes al interior del campo. Desde esta perspectiva, aparece una primera oposición entre dos subcampos de la medicina moderna: el de la medicina clínica y el de la salud poblacional. Como veremos, más allá del discurso formal que postula que la salud poblacional y la medicina clínica son esferas de acción complementarias, ambos subcampos mantienen diversas formas de lucha.
El subcampo clínico está enfocado en la atención médica de individuos en un consultorio, una clínica o cualquier medio hospitalario. En contraste, el de la salud poblacional lo está en la producción tanto de conocimiento sobre salud a nivel comunitario como de políticas públicas de salubridad. Mientras que en el primero las luchas giran en torno a la obtención de conocimiento-poder4 para prevenir, identificar y curar enfermedades a nivel individual, en el segundo se dirigen a la adquisición de conocimiento-poder para prevenir, identificar e intervenir sobre los problemas sanitarios a nivel poblacional.
Estos dos subcampos tienen dos vertientes: una práctica y otra de investigación. Esto quiere decir que el subcampo clínico incluye tanto la práctica clínica (por ejemplo, un cardiólogo da consulta en un hospital) como la investigación (vgr., los investigadores de los institutos nacionales de salud que evalúan un tratamiento específico y producen publicaciones académicas). El subcampo de la salud poblacional también tiene una vertiente práctica (aquellos profesionales de la salubridad que realizan actividades de vigilancia epidemiológica en las jurisdicciones sanitarias, por ejemplo) y una de investigación (los investigadores del Instituto Nacional de Salud Pública o de la Universidad Autónoma Metropolitana, que producen publicaciones académicas sobre las políticas, los sistemas y los determinantes sociales de la salud).
Existe otro subcampo de la medicina moderna, el de las ciencias biomédicas donde, en interacción con el campo científico, se produce conocimiento cuyo valor no sólo deriva de la lógica de este último, sino también de sus aplicaciones en la medicina. En este subcampo confluyen profesionales de la salud y científicos con diversas formaciones, como biólogos y químicos, entre otros. En las ciencias biomédicas se trabaja en laboratorios, en los niveles molecular, celular o tisular y casi no hay interacción con la población. La figura 2 ilustra las posiciones de los diversos subcampos dentro del campo médico en México, a partir de las relaciones de fuerza básicas que existen entre ellos.
La producción y reproducción social de las jerarquías del campo médico
El campo médico está estructurado sobre la base de un conjunto de luchas que caracterizan las relaciones que los agentes establecen entre sí: se compite para ingresar a las escuelas de medicina, para elegir sede donde realizar las prácticas profesionales, para hacer una especialidad médica y para defender (o alterar) la posición de la especialidad elegida en el sistema de jerarquías donde se ubican. Estas luchas son la base de la reproducción de las jerarquías y, por ende, de la posición que ocupan los diversos agentes, así como de las relaciones de fuerza que existen entre sí. Su estudio, por tanto, es fundamental para la caracterización sociológica de este campo.
La mayoría de los estudiantes de medicina comienza su formación con la idea de pertenecer al subcampo clínico, pero no sólo como médicos generales, sino como especialistas. Es decir, esta mayoría (algunos estudios muestran que más del 80 por ciento) desea estudiar alguna especialidad médica y acceder, así, a la élite del campo (Frenk et al., 1995; Mayta-Tristán et al., 2011). Aunque muchos de ellos pueden desconocer en un principio el arduo proceso que debe llevarse a cabo para especializarse (Romo, s. f.), la meta a la que se aspira aparece más o menos claramente desde los primeros años de formación.
Esta preferencia “vocacional” cuenta con bases materiales objetivas. En general, los planes de estudio de las escuelas de medicina descansan sobre tres principios: se orientan a la producción de profesionales clínicos; conciben a las enfermedades como entidades de origen biológico; y postulan la departamentalización de los conocimientos, esto es, la especialización de la práctica médica (Borrell, 2005). Así, se establece una circularidad entre la aspiración (de los estudiantes) y lo posible (lo que se oferta).
La lógica de la formación profesional del campo médico es que ésta debe enfocarse a la producción de doctores clínicos capaces de brindar atención médica a nivel individual. Así lo decía hace poco el entonces director de la Facultad de Medicina de la UNAM: “El fin último de las escuelas de medicina es formar médicos que sean útiles para el sistema de salud” (Graue-Wiechers, 2011: 517). Esto quiere decir que, en el campo médico, la formación de profesionales tiene el objetivo de proveer de personal clínico al sistema de salud, conformado por las instituciones de atención médica públicas5 y privadas.
Las bases materiales de aquella “vocación”, entonces, incluyen al sistema de instituciones que directamente ofrecerá empleo a los egresados: se aspira a lo que se oferta, y se oferta lo que se emplea (lo que no significa, desde luego, que exista empleo para todos los egresados). La “vocación”, señala Bourdieu, no es sino el ajuste entre las posiciones y las disposiciones vinculadas con determinadas trayectorias, esto es, entre las aspiraciones y las posibilidades, independientemente de que, a nivel individual, estas vinculaciones no sean evidentes para los agentes (Bourdieu, 1998). Por eso, la preferencia “vocacional” de los estudiantes los llama a competir en el subcampo clínico, de tal suerte que éste se constituye como el subcampo más grande del campo médico.
Ahora bien, ¿por qué interesa tanto a los médicos competir en este subcampo? Porque ahí se encuentran los capitales más preciados para operar de manera exitosa dentro del campo: no sólo las mejores ofertas (laborales y económicas) sino, sobre todo, el capital específico del campo, el conocimiento médico especializado, que es la forma de capital cultural y simbólico de más alto valor en este espacio. Conviene entonces analizar con más detalle esta competencia.
Competencia a nivel pregrado
La competencia por las posiciones privilegiadas constituye una de las dimensiones más importantes de las luchas al interior del campo médico. Empieza desde la selección de los alumnos que ingresan a las carreras de medicina, enfermería y otras profesiones paramédicas. Históricamente, la de médico cirujano ha sido la más demandada entre las licenciaturas6 de la UNAM.7 Para el ciclo escolar 2016-2017 fueron 24,597 los aspirantes registrados en el concurso de selección, de los cuales sólo 342 (1.39 por ciento) fueron admitidos. Estas cifras incluyen a los inscritos y seleccionados de las tres sedes de la UNAM que ofrecen la carrera, que en conjunto tienen la matrícula de alumnos de medicina más grande del país. Para ese mismo ciclo escolar, el pase reglamentado de alumnos de bachillerato de la UNAM exigió un promedio mínimo de entre 8.68 y 9 (sobre 10), dependiendo de la sede. Además de Medicina, encontramos las licenciaturas de Enfermería y Odontología entre las diez más demandadas en esta universidad, con porcentajes de ingreso vía examen de selección también muy bajos: 6 y 5 por ciento, respectivamente (UNAM, 2016).
A partir del ingreso a alguna de estas carreras, la competencia sólo se acrecienta. Hasta 2015, en la Facultad de Medicina, por ejemplo, todos los alumnos de nuevo ingreso elegían, por orden descendente de calificación en un examen diagnóstico de conocimientos generales, el grupo de clases de su preferencia. En la actualidad, los grupos se asignan aleatoriamente durante los primeros dos años de la carrera, que se cursan en las instalaciones de la universidad, pero del tercer al quinto años, que se estudian en hospitales, los alumnos eligen la sede de su preferencia de acuerdo con un puntaje obtenido con base en su promedio general y en la aplicación de exámenes teórico-prácticos, de tal suerte que los estudiantes con mejor desempeño tendrán prioridad para optar por las sedes hospitalarias de mayor prestigio. De nuevo, la circularidad del proceso está a la vista: los mejores alumnos eligen las sedes más prestigiosas, que lograrán producir egresados de alto nivel, lo que reforzará su prestigio, permitiéndoles así mantener o aumentar su exigencia para el ingreso de los aspirantes, y así sucesivamente.8
Los alumnos de primer ingreso que obtuvieron una calificación sobresaliente en el examen diagnóstico que aplica la Facultad podrán empezar un nuevo proceso de selección para formar parte del Programa de Alta Exigencia Académica (PAEA), otrora denominado NUCE (Núcleos Universitarios de Calidad Educativa). Se trata de un programa educativo orientado a la formación de “alumnos de alta calidad académica”, cuyo principal requisito de permanencia es mantener un promedio igual o mayor a 8.5 (UNAM, 2018b). Estos alumnos, que representan alrededor del 7 por ciento9 de todos los inscritos en la Facultad de Medicina, tendrán privilegios particulares, como sedes hospitalarias de renombre (el Instituto Nacional de Nutrición y los mejores hospitales del IMSS y el ISSSTE, como el Centro Médico Nacional Siglo XXI y el Hospital Adolfo López Mateos) y acceso a participar en proyectos de investigación que los ayudarán a “ir haciendo currículum” desde los primeros semestres de la carrera. Desde el comienzo los estudiantes aprenden que los actores del campo con mayor capital académico tendrán privilegios sobre sus pares.
Estamos ante un sistema educativo que, sobre la base de la competencia, clasifica a los aspirantes en grupos diferenciados. Hace tres décadas, las investigaciones de Frenk (1985) mostraban que esa estratificación inicial era resultado de determinaciones objetivas previas de los estudiantes (clase social, preparatoria a la que fueron, etc.) y era a su vez decisiva en el destino de la mayoría de los así clasificados. Lo que podría verse como un cúmulo de historias personales de esfuerzo y superación para acceder a las mejores oportunidades puede reinterpretarse más objetivamente en clave sociológica: el campo médico capta a los alumnos en función de las necesidades del propio campo, y los clasifica y coloca. Para ello, cuenta con la activa colaboración de los agentes que se inscriben en estas luchas, impulsados por el deseo de “realizar su vocación”.
En el campo médico, la educación de pregrado suele verse como “un propedéutico” para la competencia, que se da durante la especialización (INSP, 2017). La competencia en pregrado es tan importante para los estudiantes porque saben que de ella dependerá el desempeño que tendrán más adelante, pues conforme los médicos avanzan en su formación, el embudo de oportunidades se hace más estrecho.
Competencia a nivel de especialidades médicas y de instituciones
Las especialidades
Al terminar la carrera de Medicina, la mayoría de los egresados optará por continuar sus estudios para competir por una posición privilegiada dentro del campo, ya que los médicos generales ocupan posiciones subalternas y las ofertas de trabajo y remuneración que existen para ellos son más limitadas. En 2015 había dos médicos generales por cada médico especialista en México (INSP, 2017) y, sin embargo, la proporción de contratación es inversa: actualmente se emplea a dos especialistas por cada médico general (Graue-Wiechers, 2011). En 2015, el 48 por ciento de los médicos contratados por el sector público de salud eran especialistas (INSP, 2017). Claramente existe una relación de correspondencia entre la organización material del mercado laboral y el interés de los estudiantes por especializarse.
Para estudiar una especialidad médica es preciso participar en un nuevo proceso de selección, que consiste en aprobar, como primera condición, el Examen Nacional de Residencias Médicas (Enarm), diseñado, aplicado y calificado por la Secretaría de Salud. La cantidad de médicos generales que realizan el Enarm crece anualmente: entre 2001 y 2016 casi se duplicó, al pasar de 18,725 médicos sustentantes en 2001 a 39,743 en 2016 (INSP, 2017). En 2016, a nivel nacional, sólo se seleccionó al 22 por ciento de los profesionales que realizaron el Enarm, lo que se traduce en una brecha entre demanda y oferta de plazas de especialidad de cinco a uno (INSP, 2017). Esto quiere decir que alrededor del 80 por ciento de los médicos generales no podrá ocupar posiciones de especialistas en el campo médico y muchos de ellos deberán ejercer de manera privada o, en definitiva, dedicarse a otra cosa.
El Enarm es el mecanismo que clasifica y selecciona10 a los médicos que podrán ingresar a una de las 27 especialidades de entrada directa, que representan un primer nivel de especialización. Algunas de ellas funcionan como tronco común para otras especialidades. Por ejemplo, Medicina Interna es una entrada directa a partir de la cual los médicos pueden “derivarse” hacia disciplinas como Cardiología, Neurología, Infectología, entre otras. Dicha derivación puede darse tras concluir uno o dos años de cursos en Medicina Interna, si así lo permite el plan de estudios. En otros casos, algunos médicos terminan los cuatro años de Medicina Interna y, posteriormente, se subespecializan en otra rama como las mencionadas.
El puntaje requerido para aprobar el Enarm varía entre especialidades. Las de mayor prestigio o que sirven de entrada a las especialidades más reconocidas requieren puntajes más altos en el examen, mientras que las que se encuentran en posiciones subalternas solicitan puntajes inferiores. La tabla 1 muestra el promedio de los puntajes obtenidos en el Enarm entre 2012 y 2016 por los médicos seleccionados para cada una de las especialidades médicas de entrada directa.
Tabla 1 Ranking de especialidades médicas de entrada directa según promedios del Enarm, 2012-2016
| Especialidad | |
| Medicina interna | 79.2 |
| Cirugía general | 79.2 |
| Cirugía general | 78.6 |
| Oftalmología | 78.2 |
| Traumatología y ortopedia | 77.0 |
| Ginecobstetricia | 76.6 |
| Geriatría | 75.6 |
| Medicina del deporte | 75.5 |
| Psiquiatría | 75.2 |
| Pediatría | 75.2 |
| Neumología | 74.9 |
| Genética médica | 74.8 |
| Anestesiología | 74.7 |
| Imagenología | 74.0 |
| Medicina de rehabilitación | 73.8 |
| Anatomía patológica | 73.4 |
| Radiooncología | 72.9 |
| Medicina de urgencias | 71.9 |
| Patología clínica | 71.3 |
| Medicina del trabajo | 71.3 |
| Medicina nuclear | 71.0 |
| Medicina legal | 70.8 |
| Audiología | 70.6 |
| Salud pública | 70.4 |
| Calidad de la atención | 69.3 |
| Epidemiología | 69.1 |
| Medicina familiar | 67.8 |
Fuente: Elaboración propia a partir de datos de la Comisión Interinstitucional para la Formación de Recursos Humanos para la Salud (CIFRHS).
La gráfica 1 muestra la trayectoria de puntajes en los últimos cinco años (2012-2016) de las primeras y últimas cinco especialidades de la tabla 1. Nótese la brecha que existe entre unas y otras: ese espacio contiene a las especialidades intermedias a estos dos extremos.

Fuente: Elaboración propia a partir de datos de la CIFRHS.
Gráfica 1 Trayectoria de las especialidades más y menos competidas en el ENARM, 2012-2016
Estamos frente a un sistema de jerarquización que opera de manera muy efectiva. De diversas maneras es conocido que las especialidades de mayor prestigio en México son Cirugía General y Medicina Interna, seguidas de Otorrinolaringología, Oftalmología y Traumatología y Ortopedia. Se trata de un prestigio que cuenta con bases materiales para su reproducción: al establecer la necesidad de una feroz competencia entre los aspirantes (por ejemplo, la exigencia de una puntuación muy elevada), el sistema de selección se asegura de que sólo los más “brillantes” y “esforzados” puedan acceder, confirmando que estamos frente a un subcampo de élite. Se trata de actos de consagración iniciática de los que logran aprobar, que están destinados a culminar el entrenamiento y certificarse como especialistas. En contraste, las especialidades ubicadas en la parte baja de la tabla son las de menor prestigio: Audiología; Salud Pública, Calidad de la Atención, Epidemiología y Medicina Familiar. El sistema de selección (el Enarm) es ante todo un sistema de clasificación: las especialidades más valoradas dentro del campo médico son sólo para aquellos que demuestren poseer los merecimientos que marcan las reglas del campo para ser admitidos, mientras que las especialidades menos prestigiosas tendrán, en más de un sentido, un carácter “residual”.11
Los datos de la tabla 1 son similares a los que se reportan en otros países (Album y Westin, 2008; Creed, Searle y Rogers, 2010). Consistentemente, entre las especialidades más prestigiosas figuran la Cirugía General y la Medicina Interna, así como varias de las subespecialidades que se derivan de ellas, en especial la Cardiología, la Neurocirugía y la Cirugía de Tórax. En los resultados acerca de las especialidades menos prestigiosas existe mucho menos consistencia, aunque Dermatología y Psiquiatría suelen ser las más mencionadas.
Estos estudios además documentan que las especialidades con mayor prestigio son aquéllas en las que se utiliza tecnología sofisticada, se realizan procedimientos invasivos y/o inmediatos, se ocupan de la parte superior del cuerpo (que contiene órganos vitales como el corazón y el cerebro), están en contacto directo con pacientes, atienden personas en edad productiva, tienen mayor remuneración,12 requieren periodos de entrenamiento más largos, tienen más bases científicas y realizan prácticas médicas más paternalistas. En contraste, las especialidades con menor prestigio suelen ser las que tratan enfermedades crónicas, aplican tratamientos con eficiencia variable y poco controlables, se ocupan de enfermedades sin localización clara o de la parte inferior del cuerpo (que no contiene órganos vitales), atienden pacientes estigmatizados o tienen poco o nulo contacto con enfermos, o que figuran sólo como materias optativas del plan de estudios de la carrera de Medicina.
Este arreglo jerárquico responde, además, a un ordenamiento de género. En el contexto estadounidense, Hinze (1999) identificó que en la cima de la jerarquía de las especialidades médicas se ubican las que conllevan intervenciones con las manos y/o que ameritan fuerza física y de carácter, mientras que en el fondo están las que, por el contrario, son más pasivas y afectivas, distribución que se corresponde con una cúspide masculina y una base femenina en esta clasificación. Las explicaciones que ofrece Hinze sobre las jerarquías de prestigio en el campo médico estadounidense también parecen aplicarse al orden que encontramos en México pues, de las cinco disciplinas médicas con mayor jerarquía según los resultados del Enarm, cuatro son activas en tanto que requieren de habilidades manuales o quirúrgicas (Cirugía General, Otorrinolaringología, Oftalmología, y Traumatología y Ortopedia). La otra especialidad dentro del dominio masculino es Medicina Interna, que se identifica con ser la más “intelectual” y “científica” de todas. En contraste, las cinco que se encuentran en la parte inferior de la jerarquía, según los resultados del Enarm (Audiología, Salud Pública, Epidemiología, Calidad de la Atención y Medicina Familiar), son más bien “pasivas”: ninguna de ellas es una especialidad quirúrgica e, incluso, en tres de ellas (Salud Pública, Epidemiología y Calidad de la Atención) ni siquiera se tiene contacto con los pacientes, pues su enfoque no es a nivel individual sino poblacional.
En México, la demanda en el Enarm está sujeta a la promesa de capitales para prevalecer dentro del campo, tales como el cultural y el simbólico (básicamente el prestigio, con los demás capitales concomitantes), y la promesa de beneficio económico, o por lo menos de un empleo. Estas formas de capital no están correlacionadas al 100 por ciento y, de hecho, funcionan con relativa independencia. Las especialidades más demandadas incluyen tanto las de mayor prestigio como las de mayor oferta laboral. Como se aprecia en la tabla 2, sólo el 23.23 por ciento del total de médicos generales que presentaron el Enarm fueron aceptados para realizar una especialidad médica en el periodo 2012-2016. Casi el 71 por ciento de la demanda en esos años correspondió a seis especialidades: Cirugía General, Medicina Interna, Pediatría, Ginecobstetricia, Anestesiología y Medicina Familiar. La cuarta especialidad más demandada fue Medicina Familiar, una de las de menor prestigio, pero también una de las que más plazas oferta (entre 2009 y 2016 hubo, en promedio, dos demandantes por cada médico seleccionado para Medicina Familiar [INSP, 2017]).
La gráfica 2 permite comparar visualmente la información de la tabla 2. En las especialidades de mayor prestigio, la proporción de solicitantes es mayor que la de aceptados, siempre en relación con sus respectivos totales. Así, por ejemplo, del total de solicitantes, el 14.23 por ciento aspiraba a Medicina Interna; sin embargo, sólo el 12.4 por ciento de los aceptados se quedó en esa especialidad. Más contrastantes aún son las cifras para Cirugía General: casi 16 por ciento de los aspirantes concursó para esta disciplina, mientras que sólo 9 por ciento de los admitidos logró acceder a ella. Se observa una tendencia contraria en varias especialidades, pero sólo en la mitad inferior de la tabla, es decir, en relación con las disciplinas de menor prestigio. La situación extrema la ilustra Medicina Familiar, donde 10 por ciento del total de solicitantes expresó esta preferencia y, sin embargo, casi el 20 por ciento de los aprobados quedó en esta especialidad.

Gráfica 2 Porcentajes de demanda por especialidad respecto del total de solicitantes, y porcentajes de admitidos por especialidad respecto del total de aceptados, 2012-2016*
Tabla 2 Número y proporción de médicos solicitantes y aceptados por el ENARM, según especialidad de interés y en la que fueron aceptados
| Especialidad (ordenadas según ranking de tabla 1) | Demanda total | Distribución porcentual de solicitantes | Total de aceptados por especialidad | Distribución porcentual de aceptados | Distribución porcentual de aceptados |
|---|---|---|---|---|---|
| Medicina interna | 21,995 | 14.23 | 4,454 | 12.40 | 20.25 |
| Cirugía general | 24,677 | 15.96 | 3,245 | 9.04 | 13.15 |
| Otorrinolaringología | 3,411 | 2.21 | 433 | 1.21 | 12.69 |
| Oftalmología | 4,948 | 3.20 | 786 | 2.19 | 15.89 |
| Traumatología y ortopedia | 7,854 | 5.08 | 1,447 | 4.03 | 18.42 |
| Ginecobstetricia | 15,861 | 10.26 | 3,341 | 9.30 | 21.06 |
| Geriatría | 2,312 | 1.50 | 337 | 0.94 | 14.58 |
| Medicina del deporte | 566 | 0.37 | 26 | 0.07 | 4.59 |
| Psiquiatría | 3,157 | 2.04 | 716 | 1.99 | 22.68 |
| Pediatría | 17,819 | 11.53 | 3,945 | 10.99 | 22.14 |
| Neumología | 1,168 | 0.76 | 219 | 0.61 | 18.75 |
| Genética médica | 525 | 0.34 | 126 | 0.35 | 24.00 |
| Anestesiología | 12,754 | 8.25 | 3,857 | 10.74 | 30.24 |
| Imagenología | 5,710 | 3.69 | 1,413 | 3.94 | 24.75 |
| Medicina de rehabilitación | 2,865 | 1.85 | 403 | 1.12 | 14.07 |
| Anatomía patológica | 1,030 | 0.67 | 346 | 0.96 | 33.59 |
| Radio-oncología | 892 | 0.58 | 193 | 0.54 | 21.64 |
| Medicina de urgencias | 5,550 | 3.59 | 2,554 | 7.11 | 46.02 |
| Patología clínica | 217 | 0.14 | 121 | 0.34 | 55.76 |
| Medicina del trabajo | 2,103 | 1.36 | 295 | 0.82 | 14.03 |
| Medicina nuclear | 287 | 0.19 | 65 | 0.18 | 22.65 |
| Medicina legal | 439 | 0.28 | 35 | 0.10 | 7.97 |
| Audiología | 462 | 0.30 | 127 | 0.35 | 27.49 |
| Salud pública | 214 | 0.14 | 43 | 0.12 | 20.09 |
| Calidad de la atención | 222 | 0.14 | 35 | 0.10 | 15.77 |
| Epidemiología | 957 | 0.62 | 228 | 0.63 | 23.82 |
| Medicina familiar | 16,112 | 10.42 | 7,117 | 19.82 | 44.17 |
| Total | 154,574 | 100.00 | 35,907 | 100.00 | 23.23 |
*La escala del promedio ENARM se encuentra del lado derecho de la gráfica
Fuente: Elaborado a partir de datos de la CIFRHS.
La línea punteada marca la tendencia general de la proporción de aceptados respecto del número de solicitantes para cada especialidad, lo cual revela una importante reciprocidad: mientras más elevado es el promedio en el Enarm, esto es, mientras más prestigiosa y de difícil acceso es una especialidad, menor es la proporción de aceptados respecto del número de solicitantes en la misma. Y en la medida en que decrece el promedio en el Enarm, aumenta la proporción de estudiantes aceptados para las especialidades menos prestigiosas.
La posición de Medicina Familiar resulta sumamente interesante, pues a pesar de su escaso prestigio tiene una alta demanda. Esta especialidad surgió como respuesta al desprestigio de la medicina general a partir de la especialización médica; en México, apareció en 1971 por iniciativa del Instituto Mexicano del Seguro Social (IMSS). Los médicos familiares brindan atención médica primaria, esto es, dan consejería para prevenir la aparición de enfermedades, atienden las patologías más comunes, evitan sus complicaciones, y refieren a los pacientes que lo ameriten a los especialistas (Varela-Rueda et al., 2016). Antaño, estas labores correspondían a los médicos generales, quienes eran de facto los médicos familiares. Sin embargo, conforme la competencia al interior del campo médico transformó la educación de los médicos generales en una preparación propedéutica para especializarse después, éstos dejaron de tener un enfoque de medicina familiar y ésta devino a su vez en una clase de especialidad, desplazando paulatinamente a la medicina general del campo profesional que antes le pertenecía. Bajo la lógica del campo médico, que impuso las especializaciones como expresión hegemónica de la práctica profesional, el ejercicio de la otrora emblemática medicina general debió transformarse en una especialidad más para seguir existiendo. Actualmente, la brecha de prestigio entre los médicos generales y los especialistas es tan grande que la demanda para entrar a Medicina Familiar, una de las especialidades menos prestigiosas, es muy alta.
Las instituciones
No sólo la configuración de las jerarquías entre especialidades determina la disposición espacial dentro del subcampo clínico. Las instituciones también organizan este microcosmos social de manera sustantiva. Por un lado, están las instituciones educativas que forman a los médicos generales para competir en el proceso de especialización y, por otro, están las hospitalarias que ofertan las plazas para la formación médica especializada.
La gráfica 3 muestra las primeras veinte instituciones que lograron en promedio, para el periodo 2012-2016, la mayor proporción de sustentantes seleccionados en el Enarm, distribución que constituye y refleja un sistema de jerarquización entre las diversas escuelas de medicina. Destaca, en primer lugar, la Universidad Panamericana, con un porcentaje promedio de éxito de 68.4 por ciento; le siguen la Universidad Autónoma de San Luis Potosí (52.1 por ciento), el Tecnológico de Monterrey (48.5), la Universidad Autónoma de Querétaro (45), y la Universidad Autónoma de Chihuahua (44.5). Nótese que mientras la Universidad Panamericana logra colocar a dos tercios de sus egresados en las especialidades, la UNAM (35.8 por ciento) y la Universidad de Guadalajara (34.2), que son las dos principales universidades públicas de este país, sólo consiguen hacerlo con poco más de un tercio de sus sustentantes.
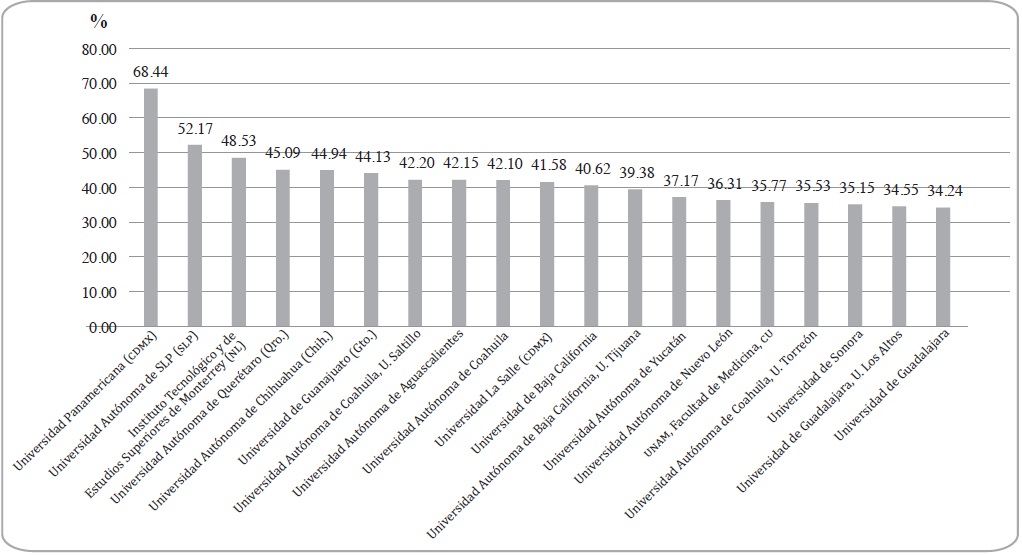
Fuente: Elaboración propia con base en datos de la CIFRHS y el INSP (2017).
Gráfica 3 Distribución de las universidades con el mayor porcentaje de seleccionados en el Enarm, 2012-201613
Ser seleccionado mediante el Enarm no es el único paso para alcanzar una posición competitiva en el campo médico. Una vez obtenido un lugar, los médicos deben reiniciar la competencia para ingresar a una sede hospitalaria de prestigio. El ordenamiento jerárquico de las escuelas de medicina es bien conocido por las entidades que ofrecen programas de especialización médica. Las instituciones educativas adquieren prestigio en la medida en que sus egresados son seleccionados por el Enarm y, a su vez, la universidad de origen de los médicos admitidos juega un papel muy importante en la elección de médicos que hacen los hospitales que ofertan las plazas para la especialización. Se trata de un sistema de jerarquías que se refuerza permanentemente.
Muchas sedes hospitalarias piden a sus aspirantes requisitos adicionales al puntaje obtenido en el Enarm.14 Por ejemplo, el Hospital General “Dr. Manuel Gea González” (Gea-Hospital, 2018) exige que el aspirante presente currículum vitae, examen psicométrico, un examen de conocimientos médicos diseñado por el hospital, una entrevista y tener aprobados algunos cursos adicionales a la licenciatura de médico cirujano. Varios de los hospitales con mayor demanda aplican sus exámenes de selección coordinadamente el mismo día, con el propósito de que los aspirantes sólo puedan inscribirse en uno de ellos (Cantala y Pereyra, 2014). Se establece así un mecanismo de selección, por parte de las unidades hospitalarias, en el que éstas obligan previamente a los candidatos a seleccionar un único lugar para competir. “Escoge a quien te habrá de escoger (o no)” es la pauta que expresa el arreglo institucional, que obliga a los sustentantes a cooperar con ese sistema de selección.
Las instituciones que ofertan el mayor número de plazas son públicas (INSP, 2017). Dentro de ellas se encuentran las sedes más prestigiadas para formarse como especialista. Por ejemplo, dentro del campo médico es bien conocido que para estudiar Medicina Interna la sede de mayor prestigio es el Instituto Nacional de Nutrición.15 Los datos de ingreso en 2017 muestran que de los 1,126 médicos seleccionados a través del Enarm para realizar dicha especialidad, sólo treinta (2.66 por ciento) entraron en ese Instituto. Otras instituciones de prestigio de la Secretaría de Salud tienen datos de aceptación también mínimos: el Hospital General de México recibió veinte estudiantes para Medicina Interna (1.77 por ciento de los seleccionados), el Hospital Juárez de México recibió once (0.97) y el Hospital General “Dr. Manuel Gea González” recibió cinco (0.44).
En el caso de la otra especialidad de entrada directa de gran prestigio, Cirugía General, se presenta un panorama similar. Entre los hospitales de mayor autoridad para cursar esta especialidad figuran el Hospital General de México y el Hospital General “Dr. Manuel Gea González”. Según los datos de ingreso a especialidades de 2017, sólo 22 de los 743 médicos seleccionados por el Enarm entraron en el primero (2.96 por ciento), mientras que al segundo ingresaron seis (0.8 por ciento).16
Los capitales
Además del capital cultural (sobre todo el capital académico que se obtiene con la formación profesional), otras formas de capital impulsan a los distintos actores a través del campo médico. El económico es de gran relevancia: dos de las cinco universidades mejor posicionadas según porcentaje de alumnos que ingresan a especialidades son privadas (la Universidad Panamericana y el Tecnológico de Monterrey). De acuerdo con el Instituto Mexicano para la Competitividad (Imco, 2018) el costo de la carrera de medicina en una universidad privada es 25 veces mayor que en una pública (977,027 versus 38,822 pesos en promedio, incluyendo gastos de inscripción, matrícula, examen de admisión y compras de libros y materiales). El capital económico también tiene impacto sobre los resultados del Enarm: los alumnos con solvencia financiera tienen más posibilidades de pagar los cursos de preparación para este examen, que ofrecen varias universidades y sedes hospitalarias, cuyo costo promedio es de veinte mil pesos.
El capital cultural derivado de la publicación de trabajos de investigación también juega un papel importante en el movimiento de los actores sociales dentro del campo médico. La producción de conocimientos de acuerdo con las normas de funcionamiento de la ciencia es prioritaria para este campo y sus agentes. Las instituciones de educación médica fomentan que sus estudiantes tengan formación en investigación. La Facultad de Medicina de la UNAM tiene varios programas de apoyo a la investigación a nivel pregrado: el Programa Afines (Apoyo y Fomento a la Investigación Estudiantil) para realizar actividades de investigación durante la carrera, y la opción de realizar el internado médico y el servicio social en investigación. Adicionalmente, la UNAM ofrece un posgrado en Investigación Clínica Experimental en Salud y otro en Ciencias Médicas. Este último está destinado a médicos especialistas y tiene el objetivo de darles “una formación integral en investigación, capacitándolos en la metodología de la investigación clínica para la integración de su trabajo de atención médica y las actividades de investigación” (Posgrado en Ciencia Médicas, 2018). Graduarse en uno de estos programas puede aumentar el capital académico de los médicos, ya no sólo a través de la obtención de conocimiento, sino también mediante el conocimiento que ellos mismos producen. Esto supone una ventaja en relación con otros actores del subcampo clínico.
En síntesis, las luchas que se libran al interior del campo médico son decisivas en la estructuración y reproducción de las jerarquías mediante las cuales se distribuyen las posiciones y se organizan las relaciones que mantienen entre sí las diversas especialidades médicas y las instituciones que proveen de estudiantes a tales especialidades. Dentro de la fracción dominante del campo médico, la práctica clínica basada en especialidades ocupa a su vez una posición dominante, mientras que a la salud poblacional corresponde una posición dominada.
La posición subalterna del subcampo de la salud poblacional
El subcampo de la salud poblacional ocupa la posición dominada dentro de la medicina moderna, no porque carezca de poder político, sino porque dentro del campo médico ocupa un lugar poco valorado. Se encuentra enfocado tanto a la investigación para producir conocimiento sobre salud a nivel colectivo, como a la formulación de políticas públicas y su ejecución. Su principal objetivo es prevenir las enfermedades (que se anticipa al propósito clínico de curarlas) y gestionarlas, por lo que el capital político es de gran importancia para las luchas de este subcampo. Sus actores, los “salubristas” (en oposición a “clínicos”), “luchan por esa forma particular de autoridad que consiste en el poder de mandar por medio de la legislación, regulaciones, medidas administrativas, en suma, todo lo que ponemos bajo el rubro de políticas del Estado” (Bourdieu y Wacquant, 2005: 168). De esta forma, se puede diferenciar entre diversos tipos de salubristas, con distintos grados de poder para influir tanto en las acciones del Estado en materia de salud, como en las luchas que se libran al interior del propio campo médico.
No obstante la posición de poder que pueden alcanzar los salubristas en la sociedad, el valor interno de este subcampo en el campo médico no es tan elevado como el del subcampo clínico (y a la inversa: pueden tener más peso en el campo del poder político que la clínica). En esta sección mostraremos algunos datos empíricos que fundamentan esta aseveración.
A nivel de la competencia en pregrado, el estudio sobre perspectivas profesionales en estudiantes de medicina previamente citado (Mayta-Tristán et al., 2011) reporta que sólo 39 por ciento de los estudiantes manifestó tener interés en la salud poblacional, cifra que contrasta con el 82 por ciento que desea realizar trabajo clínico. Los estudiantes de medicina son rápidamente socializados en las jerarquías del campo y desde pregrado aprenden que el subcampo de la salud poblacional tiene una posición subalterna, como evidencia la Imagen 1. Se trata de un meme, ilustrativo de otros que circulan en las redes sociales que, por un lado, reproduce el orden jerárquico del campo y, por otro, sirve de vehículo para comunicar dicha jerarquía, socializando a los novatos en ella y en el tipo de chistes que ésta permite. O, en palabras de Bourdieu, reproduce el orden estructurado del campo y, a la vez, es estructurante de los actores sociales que en él participan.
A nivel de especialidades médicas, las disciplinas de la salud poblacional ocupan posiciones poco privilegiadas. De las 27 especialidades de entrada directa que se incluyen en el Enarm, sólo cinco tienen un enfoque poblacional, por lo que pertenecen a este subcampo: Medicina del Trabajo, Salud Pública, Medicina Legal, Calidad de la Atención y Epidemiología. Estas especialidades están ubicadas entre los últimos ocho lugares de la tabla 1.
No sorprende la posición de estas disciplinas si tomamos en cuenta que no están relacionadas con los factores de prestigio de las especialidades referidas en la literatura y que comentamos anteriormente. En ellas no hay uso de tecnología ni se realizan procedimientos invasivos; sus acciones son más bien a nivel comunitario o político; no tienen contacto directo con pacientes; actúan sobre poblaciones de diverso tipo (adolescentes, mujeres, etc.) sin necesariamente tener contacto directo con ellas; no aplican tratamientos; sus tareas, de carácter colectivo, suelen ser poco visibles y tienen una eficacia poco controlable; no se apegan al modelo biomédico al dar mayor peso a los “determinantes sociales de la salud” (no clínicos ni subindividuales), cuya asociación con las enfermedades se establece básicamente en términos de probabilidades estadísticas (factores de riesgo) y no en términos de causa-efecto, como la que domina en el campo de conocimiento médico.
No obstante, como sucede con Medicina Familiar, la jerarquía de las especialidades del subcampo de la Salud Poblacional es superior a la Medicina General. Por eso, muchos profesionales buscan formarse en este subcampo antes que permanecer como médicos generales. Para ello, existen dos vías: aprobar el Enarm para las especialidades señaladas arriba; o bien, cursar alguna maestría y/o doctorado en salud pública, epidemiología, gestión de servicios de salud, administración de hospitales, etc., en el Instituto Nacional de Salud Pública, la UNAM, la Universidad Veracruzana, la Universidad Michoacana de San Nicolás de Hidalgo, entre otras instituciones.17 La vía del posgrado suele ser una de las opciones preferentes para el 80 por ciento de los médicos generales que no aprueba el Enarm. Se trata, claramente, de dos vías de entrada, la de la especialidad y la del posgrado, una cerrada, la otra abierta, con sus concomitantes variaciones en la jerarquía del campo médico.
El hecho de que para ingresar al subcampo de la salud poblacional existan barreras de acceso mucho más laxas que las del subcampo clínico evidencia su posición subalterna. Mientras que en este último los agentes que no son médicos sólo pueden ocupar posiciones subordinadas a éstos como profesionales paramédicos,18 en el primer subcampo no sólo comparten el título de salubristas personas con distintos orígenes profesionales (médicos, enfermeros, nutriólogos, dentistas, etc.), sino que hay vías de acceso a ese título desde pregrado.
En años recientes se han creado nuevas licenciaturas en México para nutrir de recursos humanos a la atención primaria a la salud. Se ocupan, principalmente, de quehaceres propios de la salud poblacional, e incluyen las licenciaturas en Salud Comunitaria (ofrecida en San Luis Potosí y Querétaro), en Educación y Promoción de la Salud (en la Ciudad de México y el Estado de México) y en Salud Pública (Aguascalientes, Ciudad de México, Jalisco y Michoacán) (INSP, 2017). Dado que los médicos tienen jerarquía sobre los demás profesionales de la salud, los egresados de estas licenciaturas están destinados a ocupar lugares subalternos. El hecho de que existan profesionistas que ejercen la salud poblacional sin una preparación clínica (sin ser médicos) es un dato que confirma, ante la hegemonía médica del campo, que se trata de un subcampo subalterno que carece del carácter exclusivo de las especialidades médicas. Al mismo tiempo, es una característica que permite a este subcampo operar con cierta autonomía, ya que sus agentes pertenecen a diversos universos profesionales que funcionan, cada uno, con sus propias lógicas.
Igual que en el subcampo clínico, dentro de la salud poblacional sería posible reconstruir el sistema de jerarquías que rige la relación entre los salubristas. Producto de la hegemonía biomédica, a la que también la salud poblacional está sujeta, en este subcampo se valoran mucho más las disciplinas “más científicas”, que utilizan métodos estadísticos (epidemiología, bioestadística y ciertos enfoques de nutrición, salud ambiental y otras), y se valoran menos aquellas cuya cientificidad se pone en duda porque no hacen de la estadística su herramienta fundamental (“sistemas y políticas de salud”, “ciencias sociales y del comportamiento”, “medicina social”, etcétera).
Finalmente, en este subcampo la investigación y la enseñanza también juegan un papel importante. Es en el estilo particular que adquieren dichos rubros donde puede hacerse una diferenciación entre la salud pública, la medicina social y la salud colectiva. La primera suele desarrollarse en instituciones que mantienen un entendimiento (ideológico o práctico) con las instituciones del Estado. Sus aportaciones, por ello, suelen tomarlas en cuenta las instancias de poder, pero su actuación es, por lo mismo, muy poco autónoma: en buena medida, investigan y enseñan justamente lo que se les requiere desde el Estado. Las dos últimas, en cambio, son mucho más soberanas, pues se desarrollan en universidades más independientes y sin una vinculación tan clara con las instituciones de salud. Por lo mismo, sus aportaciones suelen ser ignoradas por el Estado, en los dos sentidos de la palabra. La salud pública y la salud colectiva se enfrentan en una lucha orientada a determinar cómo deben investigarse los problemas de la salud poblacional y cuáles son las políticas más pertinentes para ello.
Conclusiones
La posición que ocupa cada una de estas instituciones (universidades, institutos, hospitales) en virtud de las relaciones de fuerza que mantienen entre sí, estructuradas a su vez por sus capitales culturales, simbólicos (v. gr., el prestigio) y políticos (por ejemplo, la capacidad de normar ciertas esferas del campo), así como la jerarquía que existe entre médicos generales y especialistas, y entre las distintas especialidades médicas, conforman una red de posiciones objetivas, relacionadas entre sí; esta es una dimensión central del subcampo dominante del campo médico: la medicina moderna. Se trata de relaciones en permanente desarrollo, sujetas a una dinámica que se explica tanto por el habitus de los actores que se forman en esas instituciones, como por las luchas que se libran, a nivel institucional, profesional, gremial e individual, entre los participantes del campo, en busca de los capitales cuyo monopolio se traduce en ventajas específicas que les permiten ubicarse en posiciones de poder.
No escapa a nuestra atención que en el campo médico existen actores que no es posible ubicar dentro de los subcampos descritos. Aquí hemos considerado las posiciones más centrales del polo dominante del campo médico y no aquellas que son periféricas, cuyo mapeo requeriría investigaciones dirigidas a ese tema. Tal es el caso de médicos que han incursionado en el subcampo de las ciencias biomédicas; de los profesionales de la salud que ocupan puestos burocráticos en las instituciones educativas de salud y de aquellos otros cuyas trayectorias los han conducido a campos vecinos del campo médico u otros complemente independientes de él. Por otra parte, si bien hemos abordado aquí el campo médico en México, no debemos perder de vista que éste está estrechamente interrelacionado con el de otros países y que, por lo tanto, posee un modo de producción de profesionales y de servicios de salud común al contexto occidental.
Mostramos que el campo médico está profundamente jerarquizado, lo que detona intensas luchas entre sus agentes (un campo homogéneo no suscitaría el nivel de competencia que se observa en éste). La jerarquización documentada opera en todas las etapas de formación, desde pregrado, y se advierte también en los rankings que tienen tanto las especialidades como las instituciones donde pueden formarse los especialistas. Los capitales más valorados por los que se compite son justamente los que permiten hacer medicina clínica altamente especializada, en especial en las áreas de cirugía general y medicina interna. Por oposición, las especialidades más distantes de este perfil, como las relacionadas con la salud poblacional, junto con la medicina familiar, son las que ocupan los lugares más bajos en la escala del prestigio y la competencia entre los aspirantes.
En subsecuentes trabajos mostraremos cómo se expresan estas luchas en la narrativa de los propios agentes médicos, y de qué manera el habitus que se forma en este espacio contribuye a la reproducción del campo.











 nueva página del texto (beta)
nueva página del texto (beta)