ANTECEDENTES
La colitis ulcerativa crónica inespecífica es una de las tres entidades clínicas de la enfermedad inflamatoria intestinal. Si bien las manifestaciones pivote son las gastrointestinales, existen otras de origen extraintestinal que pueden ser parte de la afección o complicación de la misma.1,2
El hecho de tener manifestaciones extraintestinales o complicaciones se relaciona con diversos factores, como la inflamación crónica, malnutrición por pérdidas intestinales, fármacos inmunosupresores o asociados con cirugías dirigidas a complicaciones directas de la enfermedad.1-3
Las manifestaciones neurológicas y psiquiátricas son infrecuentes y escasamente descritas. De hecho, entre las entidades de la enfermedad inflamatoria intestinal, la enfermedad de Crohn es la que se asocia poco más frecuentemente con estas manifestaciones. Por tanto, es interesante conocer el caso de una mujer joven que inició con manifestaciones neuropsiquiátricas previo al diagnóstico definitivo de colitis ulcerativa crónica inespecífica.
CASO CLÍNICO
Paciente femenina de 17 años de edad que inició su padecimiento tres semanas previas a su ingreso hospitalario, con cuadro caracterizado por irritabilidad emocional, aislamiento social y anorexia, con posterior agregación de alucinaciones visuales y táctiles. Una semana más tarde tuvo mutismo global y rechazo progresivo al alimento. Fue llevada al Hospital General Tijuana, donde fue valorada por el servicio de Psiquiatría donde se sospechó pseudodemencia depresiva, sin descartar demencia rápidamente progresiva. Se solicitó apoyo al servicio de Medicina Interna para descartar causas orgánicas.
A su ingreso tenía síndrome de respuesta inflamatoria sistémica y saturación de 92%. A la inspección general encontramos a una mujer joven, delgada, en franco mutismo, mirando fijamente y sin obedecer órdenes. A la exploración física se integró un síndrome de condensación pulmonar y distensión abdominal ligera. El resto de la exploración fue normal. En su análisis sanguíneo sólo destacó leucocitosis de 17000, VDRL y VIH no reactivos. La radiografía de tórax mostró infiltrado alveolar basal izquierdo con broncograma aéreo, por lo que se catalogó como sepsis con foco neumónico. Respecto al cuadro neuropsiquiátrico se realizó punción lumbar, que se reportó normal. La resonancia magnética cerebral demostró atrofia cerebral difusa sin lesiones (Figura 1). Parte complementaria del abordaje fue la realización de electroencefalograma, al día 4 de hospitalización, que resultó con ondas lentas inespecíficas, sin actividad epileptiforme.
Se dio tratamiento con doble esquema antibiótico, con posterior mejoría respiratoria, radiológica y leucocitaria; sin embargo, persistió febril. Se realizaron policultivos (sangre, orina, heces, jugo gástrico y de expectoración), que fueron negativos. Se solicitaron estudios serológicos (VSG, PCR, TSH, FR, ANAs, anti-Sm y anti-DNA doble cadena) y de imagen (ecocardiograma transtorácico y tomografía toraco-abdomino-pélvica). De esta gama de estudios, la VSG se mostró elevada y la tomografía evidenció disminución de los infiltrados pulmonares, así como distensión importante de asas intestinales. Ante la ausencia de hallazgos específicos de algún trastorno neuropsiquiátrico, se mantuvo en vigilancia por psiquiatría, catalogándola como una demencia no clasificable hasta ese momento.
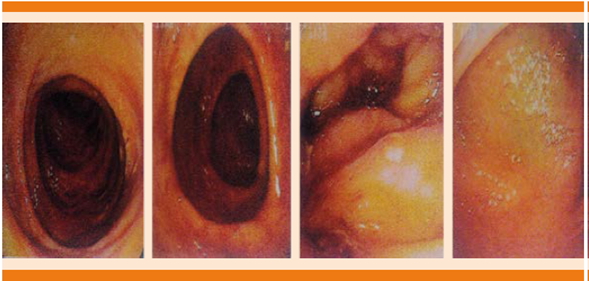
La paciente egresó después de 48 horas sin datos de respuesta inflamatoria; sin embargo, regresó cuatro días después por fiebre, dolor abdominal y diarrea profusa. En su reevaluación se encontró distensión abdominal importante, sin datos de abdomen agudo; además, las evacuaciones diarreicas eran disenteriformes. El estudio coprológico sólo reportó leucocitos y sangre oculta en heces y el coproparasitoscópico seriado resultó negativo. Por sospecha de colitis pseudomembranosa se trató con metronidazol, pero las evacuaciones se mantuvieron entre 5 y 10 por día. Se solicitó colonoscopia que evidenció mucosa de aspecto polipoide, serpentiforme, con mucosa friable, así como disminución de la luz en los primeros 30 cm del margen anal, por lo que se tomaron múltiples biopsias (Figura 2). Previo al reporte histopatológico definitivo se sospechó colitis pseudomembranosa, por lo que se agregó vancomicina oral. Sin embargo, la fiebre, aunque menos frecuente, persistía y las evacuaciones eran de 4 a 8 por día durante las siguientes dos semanas. Se mantuvo con distensión abdominal importante y se desnutrió pese a manejo dual con dieta por sonda nasoyeyunal y nutrición parenteral.
Después de dos semanas el reporte histopatológico definitivo estableció el diagnóstico de colitis ulcerativa crónica inespecífica grave (Figura 3). Se agregó prednisona (50 mg/día), sulfasalazina (6 g/día) y azatioprina (50 mg/día). En las siguientes tres semanas la paciente se mostró más alerta, seguía órdenes y el habla era coherente pero poco fluida. La fiebre fue desapareciendo y las evacuaciones eran menos frecuentes (una a dos por día) y cuantiosas. Una nueva colonoscopia reportó mejoría exponencial, catalogándose como colitis ulcerativa crónica inespecífica leve (Figura 4).
Después de seis meses con tratamiento de sostén contra colitis ulcerativa crónica inespecífica, así como el seguimiento por nutriología, la paciente aumentó de peso, sin nuevos episodios diarreicos. En el aspecto psiquiátrico aumentó la interacción con el medio y mejoró parcialmente la fluidez verbal; sin embargo, se agregó insomnio y se mantuvo dependiente de actividades instrumentadas. Se descartaron por clínica, evolución y estudios mencionados las principales causas de demencia rápidamente progresiva, por lo que hasta el momento no pudo establecerse el diagnóstico psiquiátrico específico.
DISCUSIÓN
La enfermedad inflamatoria intestinal es un grupo de enfermedades que se distinguen por inflamación crónica gastrointestinal y en ocasiones con repercusión extraintestinal. Las tres enfermedades que la comprenden son colitis ulcerativa crónica inespecífica, enfermedad de Crohn y la enfermedad inflamatoria intestinal no clasificable. La división entre estas tres está demarcada según su espectro clínico, endoscópico e histopatológico.1
La colitis ulcerativa crónica inespecífica es una de las formas de la enfermedad inflamatoria intestinal. Afecta incluso a 500,000 personas en Estados Unidos, con cifras semejantes en otros países del continente europeo y con una epidemiología no bien definida en Latinoamérica.2 Esta enfermedad inflamatoria tiene afección típica que inicia en el recto (95%) y puede esparcirse hacia el colon de manera continua, simétrica y circunferencial. En términos clínicos, se manifiesta como episodios de dolor abdominal y diarrea sanguinolenta que pueden remitir espontáneamente. Sin embargo, estos episodios pueden complicarse con síndromes diarreicos graves que progresan a megacolon tóxico en cuestión de horas, que es una urgencia quirúrgica que pone en riesgo la vida del paciente.2,3
La colitis ulcerativa crónica inespecífica y la enfermedad de Crohn pueden tener síntomas extraintestinales, y afectan prácticamente cualquier órgano. Pueden aparecer hasta en 40% de todos los casos de enfermedad inflamatoria intestinal y pueden afectar más de un órgano en el mismo paciente y al mismo tiempo. Estas manifestaciones pueden aparecer fuera de la ventana clínica característica de un episodio intestinal.4
Los síntomas extraintestinales se dividen en manifestaciones y complicaciones. Respecto a las primeras, los cuatro principales sitios de afectación suceden, en orden de frecuencia, a nivel músculo-esquelético (artropatías periféricas y axiales), dermatológico (eritema nodoso, pioderma gangrenoso), hepatopancreatobiliar (colangitis esclerosante primaria) y ocular (epiescleritis, uveítis). Las complicaciones extraintestinales son causadas por la enfermedad per se e incluyen malabsorción con las correspondientes deficiencias nutricionales (hipovitaminosis), neuropatías periféricas, osteoporosis y litos renales, biliares o ambos.4,5
Hay otras manifestaciones que poco se mencionan, como las cardiacas, las pulmonares y las neuropsiquiátricas.6 En cifras oficiales, estas últimas manifestaciones corresponden sólo a 3%; sin embargo, suelen ser infradiagnosticadas.7 En un estudio efectuado en la Universidad de Calgary se incluyeron casos de colitis ulcerativa crónica inespecífica diagnosticados en un curso de 16 años y se encontró que incluso 82% de los pacientes sufrían algún trastorno psiquiátrico. Las principales manifestaciones consistían en trastornos psicóticos, neurosis y depresión.6,8 De igual manera, se han reportado trastornos psiquiátricos por encefalopatías metabólicas, como la de Wernicke (asociado con enfermedad de Crohn y colitis ulcerativa crónica inespecífica)9,10 o posinfecciosas, como la encefalitis tallo-encefálica de Bickerstaff.11
Es destacable que entre las cohortes8,12-17 y reportes de caso9-11,18,19 revisados, sólo encontramos dos casos con enfermedad inflamatoria intestinal y atrofia cerebral. El primero de ellos fue el caso de un joven griego de 30 años con enfermedad de Crohn en control que tuvo amnesia como manifestación cardinal y en su abordaje sólo se encontró atrofia cerebral global. El segundo caso fue de una mujer japonesa de 69 años de edad con colitis ulcerativa crónica inespecífica previamente diagnosticada, que tuvo sordera neurosensorial bilateral, parálisis facial bilateral y dos ataques de oftalmoplejía. En sus estudios destacaron líquido cefalorraquídeo con proteinorraquia sin pleocitosis y atrofia cerebral con múltiples lesiones de sustancia blanca. Sus síntomas, a excepción de la sordera, se aliviaron parcialmente con esteroides. Por último, encontramos un estudio dirigido a hallazgos imagenológicos en pacientes con enfermedad inflamatoria intestinal. Este estudio fue realizado por la Sociedad Europea de Radiología, donde seleccionaron las resonancias magnéticas cerebrales de 18 pacientes (enfermedad de Crohn en 61% y colitis ulcerativa crónica inespecífica en 39%). Se reportó aumento en la prevalencia de hiperintensidades de la materia blanca y atrofia cerebral global en 12 pacientes.20,21 Lamentablemente, en este estudio no se redactaron las implicaciones clínicas de estas anormalidades radiológicas.
En definitiva, no existe una explicación clara de la relación entre colitis ulcerativa crónica inespecífica y atrofia cerebral, sólo la hipótesis de que el estado inflamatorio sistémico y el déficit nutricional (probable hipovitaminosis) sobre el eje cerebro-intestino generan desmielinización axonal, vasculitis y atrofia cerebral.19-21 En la paciente de este caso no se midieron las concentraciones de vitaminas (la deficiencia de vitamina B1, B12 y vitamina D es la más relacionada con atrofia cerebral22-24); sin embargo, no tenía alguna manifestación pivote de estas deficiencias (dolor óseo, osteopenia, macrocitosis, anemia aplásica, glositis, anosmia, neuropatía autonómica o periférica, etc.), lo que haría aún más difícil esta posibilidad. Como último punto a tomar en cuenta es que el resultado histopatológico sea erróneo y esté enmascarando otra enteropatía con manifestaciones neuropsiquiátricas (enfermedad de Whipple, enfermedad celiaca, micobacterias, etc.), pero no hubo otra manifestación sugerente de las mismas, no se dio tratamiento específico (trimetoprim/sulfametoxazol, suspensión de dieta rica en gluten, antifímicos25,26) y, aún así, hubo mejoría gastrointestinal en términos clínicos y endoscópicos.
Por tanto, con la revisión de la bibliografía disponible hasta la actualidad, la asociación entre colitis ulcerativa crónica inespecífica y atrofia cerebral puede considerarse meramente anecdótica.
CONCLUSIÓN
Las manifestaciones y complicaciones extraintestinales de colitis ulcerativa crónica inespecífica son frecuentes; sin embargo, la relación entre colitis ulcerativa crónica inespecífica y atrofia cerebral es meramente anecdótica. Se propone que la hipovitaminosis y el estado inflamatorio sistémico son las dos causas de esta concomitancia.
Debemos sospechar esta rara complicación en pacientes con actividad de la enfermedad asociada con manifestaciones neuropsiquiátricas, como las descritas en esta paciente.











 nueva página del texto (beta)
nueva página del texto (beta)