ANTECEDENTES
Los derrames quilosos tienen aspecto lechoso, rico en triglicéridos.1 La incidencia de ascitis quilosa varía de 1 por cada 11,589 a 1 por cada 20,0000 pacientes hospitalizados.2,3 Las principales causas de quiloascitis son traumáticas y no traumáticas, el linfoma es la causa más frecuente (50%) de procesos no traumáticos.2,4,5 La definición se establece con valores de triglicéridos mayores a 200 mg/dL,1 en el quilotórax los triglicéridos son mayores a 110 mg/dL.6,7 En la evaluación y tratamiento de estos pacientes deben incluirse estudios citoquímicos, bacteriológicos y adicionar pruebas con base en el entorno clínico;2,3 los estudios tomográficos orientan en la identificación de enfermedades intraabdominales, evalúan el mediastino, linfadenopatías y masas.2,8 La cirugía laparoscópica exploradora está indicada en pacientes con asitis quilosas de causa desconocida, éste es quizá el mejor y definitivo método diagnóstico.4 El tratamiento sintomático incluye descompresión por toracocentesis, paracentesis o ambas.1 La terapia nutricional está indicada en ascitis quilosas de causa desconocida o que no respondan al tratamiento de la causa subyacente.2
CASO CLÍNICO
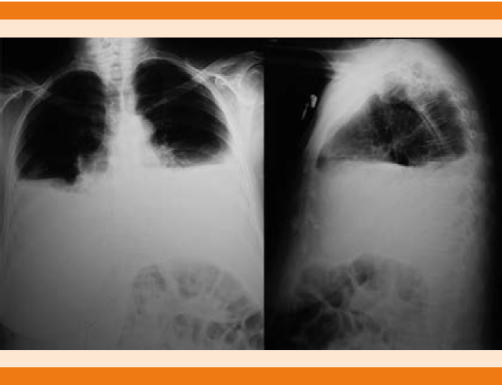
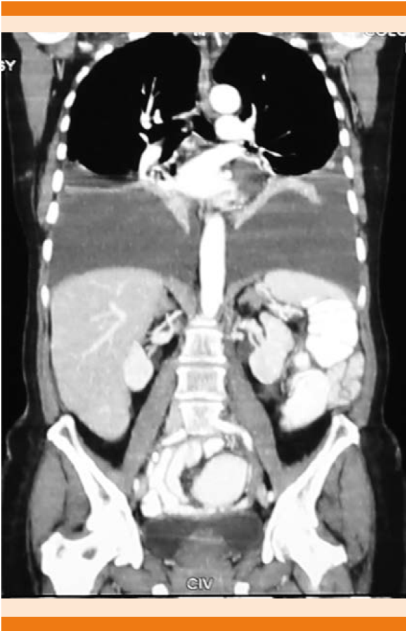
Paciente femenina de 73 años de edad, con antecedentes de hipertensión arterial, diverticulosis, hipotiroidismo más bocio multinodular, nefrolitiasis, apendiceptomizada e histerectomizada por miomatosis uterina, hospitalizada por disnea progresiva, tos seca, adinamia e hiporexia, distensión y dolor abdominal difuso, de tres meses de evolución. Tuvo abolición del murmullo vesicular bilateral de predominio derecho, onda ascítica, en los exámenes de laboratorio se evidenció leve neutrofilia sin leucocitosis, trombocitosis leve, velocidad de eritrosedimentación y proteína C reactiva discretamente elevadas, creatinina 1.9 mg/dL, aclaramiento de creatinina de 33.09 mL/min, ácido úrico 9.9 mg/dL, albúmina 3.1 mg/dL, perfil lipídico, tiroideo y pruebas funcionales hepáticas normales, LDH elevada, marcadores para hepatitis B, C y VIH 1-2 negativos; beta 2 microglobulina, CA 19-9 y alfa fetoproteína normales, CA 125: 1669 U/L (N: 1-34 U/L). La radiografía de tórax evidenció derrame pleural bilateral (Figura 1); el ultrasonido abdominal mostró moderada ectasia renal izquierda, colelitiasis con múltiples microcálculos, líquido ascítico moderado. Se realizó toracocentesis bilateral evacuatoria y paracentesis diagnóstica; en todas las muestras se obtuvo líquido blanquecino. Los estudios citológicos y microbiológicos se describen en el Cuadro 1. El PPD fue negativo, la endoscopia digestiva alta informó gastropatía eritematosa moderada de antro y cuerpo, la colonoscopia reportó poliposis, la TAC torácica-abdomino-pélvica evidenció derrame pleural bilateral moderado, quistes simples de hígado, litiasis renal derecha, líquido libre ascítico de aproximadamente 2000 cc (Figura 2), el medulograma fue normal. Durante su hospitalización requirió toracostomía bilateral. En la exploración laparoscópica se halló líquido quiloso libre en cavidad, aproximadamente 3000 cc, carcinomatosis diseminada en toda la cavidad peritoneal, se tomaron muestras de epiplón. En el transquirúrgico la paciente tuvo inestabilidad hemodinámica, requirió el apoyo de inotrópicos y manejo en la unidad de terapia intensiva; como complicación tuvo neumonía vinculada con ventilación con posterior alivio. Recibió nutrición parenteral, se realizó pleurodesis bilateral con talco, posterior a lo que la paciente requirió dos toracocentesis evacuatorias; durante su hospitalizacion se evidenció pérdida de 20 kg de peso. Luego de cuatro semanas de hospitalización fue dada de alta. El resultado del estudio inmunohistoquímico de epiplón concluyó linfoma folicular, se inició quimioterapia esquema R-CHOP con mejoría clínica y disminución de ascitis y derrame pleural desde su primer ciclo, se completó esquema terapéutico, no se evidenció recidiva de los derrames quilosos luego de un año de tratamiento.
Cuadro 1 Hallazgos de líquido pleural y líquido ascítico
| Líquido pleural (derecho) | Líquido pleural (izquierdo) | Líquido ascítico | |
|---|---|---|---|
| Neutrófilos (%) | 11.4 | 9.3 | 12.2 |
| Linfocitos (%) | 85.7 | 85.7 | 85.7 |
| Monocitos (%) | 2.2 | 2.2 | 2.2 |
| Eosinófilos (%) | 0.3 | 0.3 | 0.3 |
| Trigicéridos (mg/dL) | 387 | 314 | 440 |
| TG pleura /TG sérica | 2.95 | 2.39 | 3.35 |
| CT pleura /CT sérica | 0.63 | 0.56 | 0.48 |
| Colesterol (mg/dL) | 113 | 101 | 87 |
| Glucosa (mg/dL) | 109.70 | 143.80 | 130.8 |
| LDH (mg/dL) | 134 | 137 | 135 |
| LDH líquido /LDH sérica | 0.76 | 0.78 | |
| Proteínas (mg/dL) | 4.3 | 4.0 | 3.8 |
| PT pleura/PT sérica | 0.83 | 0.78 | |
| GASA | 0.7 | ||
| Albúmina (mg/dL) | 2.7 | 2.4 | |
| Cultivo | Negativo | Negativo | Negativo |
| Ziehl | Negativo | Negativo | Negativo |
| ADA (U/L [N: 33] | 33 | 14.2 | |
| Quilomicrones | No detectable | No detectable | |
| Conclusiones | Quilotórax + exudado | Quilotórax + exudado | Ascitis quilosa |
TG: triglicéridos; CT: colesterol total; LDH: deshidrogenasa láctica; PT: proteínas totales; GASA: gradiente albúmina sérica-ascítica; ADA: adenosina de aminasa.
DISCUSIÓN
La ascitis y los derrames pleurales quilosos son el resultado de acumulación de linfa, las característica lechosas se atribuyen al alto contenido de triglicéridos y ácidos grasos libres.1,9 Existen tres mecanismos fisiopatológicos de la ascitis quilosa: una alteración linfática adquirida o secundaria a cirugías o traumatismos, fibrosis del sistema linfático concomitante con procesos malignos y causas congénitas.1 Las causas no traumáticas en Occidente son neoplasias abdominales y cirrosis, mientras que Mycobacterium y la filariasis se obsevan en países en desarrollo.2,4 Los linfomas representan hasta un tercio de los casos,5 seguidos de cáncer de estómago, esófago, páncreas, endometrio y próstata (40%),2,3 sin excluir tumores neuroendocrinos, sarcomas y leucemias;1 otras causas como la pancreatitis aguda o crónica, enfermedad celiaca, de Whipple, fibrosis retroperitoneal idiopática, sarcoidosis, lupus eritematoso sistémico, diálisis peritoneal, hipertiroidismo, pericarditis constrictiva, insuficiencia cardiaca congestiva y síndrome nefrítico, deben analizarse en el diagnóstico diferencial de quiloascitis.1,2,5 En 3% de los pacientes que recibieron radiación abdominal y pélvica se detectó ascitis quilosa.4 Los mecanismos en la formación del quilotórax incluyen el escape de quilo desde el conducto torácico o sus colaterales, la extravasación a través de los linfáticos de la pleura y el flujo transdiafragmático desde el peritoneo a la pleura,6 en el contexto de nuestro caso se asume que este último mecanismo justifica la manifestación de ascitis quilosa más quilotórax bilateral.
La definición de ascitis quilosa se obtiene mediante análisis del líquido, la apariencia lechosa es sugerente; sin embargo, no todos los derrames tienen esa apariencia.8 Los triglicéridos deben ser superiores a 200 mg/dL,1,5 algunos autores usan el punto de corte sobre 110 mg/dL.2 Los criterios diagnósticos de quilotórax son triglicéridos en líquido pelural mayores a 110 mg/dL, relación de triglicéridos en líquido pleural y de triglicéridos en suero mayor de 1.0 y la relación de colesterol en líquido pleural y colesterol sérico menor de 1.0; estos últimos descartan hipertrigliceridemia grave y pseudoquilotórax, respectivamente.6,7 Si las concentraciones de triglicéridos en el líquido pleural son menores de 50 mg/dL se excluye el diagnóstico,9,10 si las concentraciones son entre 50 y 110 mg/dL debe demostrarse la existencia de quilomicrones para establecer el diagnóstico.8 La electroforesis de lipoproteínas es el patrón de referencia para la detección de quilomicrones; sin embargo, no es adecuado como prueba de primera línea y no está ampliamente disponible.9 En la mayoría de los casos de quilotórax los criterios de Light son de características exudativas, 25% son trasudados y se vinculan con cirrosis, síndrome nefrótico, amiloidosis y obstrucciones de la vena cava superior.11,12 La paciente del caso comunicado cumplió criterios de derrames quilosos, los líquidos pleurales fueron exudados (Cuadro 1).
La orientación etiológica de ascitis quilosas se basa en la historia clínica y el examen físico minucioso, los hallazgos son distensión progresiva y dolor abdominal (81%), dolor inespecífico (14%), seguido de diarrea, disfagia y edema periférico. Los síntomas se prolongan semanas a meses en relación con la causa subyacente.1,2 Otras características clínicas incluyen: anorexia, malestar general, esteatorrea, desnutrición, adenopatías, fiebre y diaforesis nocturna, el diagnóstico no se sospecha antes de la obtención de las muestras.5 Nuestra paciente consultó por disnea, tos y dolor abdominal, cuadro clínico en relación con el derrame pleural bilateral y con la ascitis, inicialmente no hubo afectación del estado general ni signos cardinales de linfoma. La paracentesis es lo más importante en la evaluación y tratamiento de la ascitis, su estudio incluye análisis bacteriológico, recuento celular, cultivos, tinciones, concentraciones de proteínas totales, albúmina, triglicéridos, colesterol, glucosa, lactato deshidrogenasas, amilasa.1 La citología, el gradiente de albúmina sérica-ascítica (GASA) debe ser calculado para descartar hipertensión portal, en caso de sospecha de tuberculosis se recomienda hacer cultivos y la determinación de actividad de adenosina de aminasa (ADA).2,5 Las muestras de sangre periférica deben examinarse en paralelo; se incluye un recuento sanguíneo completo, electrólitos, pruebas hepáticas, perfil lipídico, tiroideo, serología de hepatitis, VIH y adicionar pruebas con base en el entorno clínico del paciente.2,3 La tomografía computada de abdomen y pelvis identifica enfermedad intraabdominal, evalúa el mediastino, linfadenopatías y masas.2,8 La resonancia magnética nuclear es superior a la tomografía para demostrar carcinomatosis peritoneal.13 La linfangiografía y linfoescintigrafía son útiles en la detección de ganglios anormales de retroperitoneo, fugas, fistulización y permeabilidad del conducto torácico.1,5 La linfangiografía es el patrón de referencia en casos de obstrucción linfática.4 En el caso que se reportó las pruebas bioquímicas y los estudios de imagen no establecieron el diagnóstico, ante la existencia de concentraciones elevadas del CA-125 se sospechó un proceso neoplásico; sin embargo, debe tomarse en cuenta que existen reportes de CA-125 particularmente elevado en pacientes cirróticos con ascitis quilosa.1
La insuficiencia respiratoria es una complicación del quilotórax,6 la acumulación de quilo en el espacio peritoneal y pleural terminó afectando la ventilación pulmonar de la paciente. La pérdida de quilo tiene como consecuencia la depleción de líquidos, electrólitos, proteínas, grasas, vitaminas liposolubles y linfocitos T, que condiciona una alteración de gravedad variable del estado nutricional y de la inmunidad humoral y celular, lo que predispone a la aparición de infecciones oportunistas,1,6,10,14 aunque los procesos infecciosos de la linfa son inusuales debido a sus características bacteriostáticas.14 Existe buena correlacion entre las tasas de pérdida del quilo y la supervivencia.10 En nuestro caso, pese a que la evacuación de los derrames quilosos proporcionó alivio parcial de los síntomas, fue necesaria la colocación de drenaje tubárico bilateral; se evidenció pérdida de peso acelerada posterior a la colocación de tubos torácicos.
Ante el diagnóstico de derrames quilosos de causa desconocida se realizó laparoscopia exploradora, que está indicada cuando se sospecha tuberculosis o neoplasias; éste es quizá el mejor y definitivo método diagnóstico.2,13 El estudio inmunohistoquímico estableció el diagnóstico de linfoma, la combinación de adenopatías periféricas, sudores nocturnos, fiebre alta o síntomas constitucionales pueden no estar presentes en el linfoma,13 si bien los derrames son comunes en estos pacientes, las efusiones quilosas son extremadamente raras. Un estudio prospectivo encontró que 6.7% de los pacientes con cáncer tuvieron ascitis quilosa.5 Los procesos neoplásicos causan obstrucciones extrínsecas o intrínsecas de los linfáticos, distensión o infiltración tumoral de la pared, lo que ocasiona, a su vez, colapso de la vasos linfáticos.4,13 Se ha demostrado que luego de la quimioterapia o radioterapia los fluidos quilosos asociados con malignidad se alivian.13 La quimioterapia ha resultado en regresión completa de los derrames quilosos en el caso comunicado.
En el tratamiento de las efusiones quilosas se incluye la descompresión aguda del espacio pleural y linfáticos torácicos por toracocentesis, paracentesis o ambas, éstas proporcionan alivio sintomático; el reemplazo de volumen y albúmina intravascular está indicado en cirrosis.1 La reperfusión de líquido ascítico se ha intentado; sin embargo, conlleva gran riesgo de sepsis y de embolia grasa.4 Con base en estudios limitados y sin consenso claro, la terapia nutricional es un enfoque razonable en pacientes sin diagnóstico o que no responden al tratamiento de la causa subyacente,2 el objetivo es disminuir la producción de quilo, reponer líquidos, electrólitos y mantener o mejorar el estado nutricional, se recomienda alto contenido de proteínas y dieta baja en grasas.2,10 La restricción dietética de triglicéridos de cadena larga impide su conversión en monoglicéridos y ácidos grasos libres que se transportan como quilomicrones al intestino a través del conducto linfático.1 Los triglicéridos de cadena media son absorbidos directamente en las células intestinales y transportados como ácidos grasos libres y glicerol directamente al hígado a través del sistema porta, reduciéndose al mínimo el flujo por el conducto torácico,10,14 aunque los datos son limitados. Orlistat ha demostrado reducir la concentración de triglicéridos en la ascitis y puede administrarse junto con una dieta baja en grasas con triglicéridos de cadena media, al igual que la somatostatina o su análogo sintético octreótido.1 Si no hay respuesta a estas medidas nutricionales, se recomienda reposo intestinal para reducir el flujo linfático e iniciar nutrición parenteral, que es superior a la nutrición enteral.2 Otras estrategias terapéuticas con datos disponibles preliminares son la derivación esplenorrenal, ligadura quirúrgica y embolización linfática, el tratamiento conservador sigue siendo la principal estrategia terapéutica.1











 nueva página del texto (beta)
nueva página del texto (beta)