ANTECEDENTES
El estado epiléptico no convulsivo, que se distingue por la actividad epiléptica que persiste por más de cinco minutos con manifestaciones clínicas características y electroencefalográficas compatibles con o sin alteración del estado de conciencia, constituye actualmente un reto diagnóstico.1 Existen diversos factores de riesgo que por medio de su interrelación y comorbilidades condicionan al paciente la susceptibilidad de padecer estado epiléptico no convulsivo.2 Las manifestaciones clínicas son variables, principalmente son anormalidades del estado de conciencia, comportamiento y de la percepción. La causa es diversa, por lo que su identificación temprana reduce la morbilidad y mortalidad de los pacientes y, por consiguiente, el tratamiento temprano mejora el pronóstico de los pacientes y su calidad de vida.3
Historia
Desde el siglo XIX, con el advenimiento del electroencefalograma en 1929 se realizaron las primeras descripciones de crisis convulsivas. Gowers identificó el estado epiléptico no convulsivo; sin embargo, en 19454 Lennox y Gastaut describieron los estados de ausencia y el estado parcial complejo, posteriormente, en 1996,5 se describieron los primeros criterios de Young de estado epiléptico no convulsivo,6 que fueron modificados en 2006 por Chong contando con una última actualización en 2013 en Salzburgo, Austria, en conjunto con la Sociedad de Neurofisiología Clínica con apoyo de dos escalas de pronóstico: el STESS o Índice de Severidad del Estado Epiléptico y el EMSE o Índice de Mortalidad Basado en Epidemiología7 La Liga Internacional contra la Epilepsia (ILAE) publicó en 2015 el consenso más reciente de estado epiléptico no convulsivo.1
Definición
El estado epiléptico no convulsivo se define como la actividad epiléptica que persiste más de cinco minutos o, bien, la existencia de dos o más crisis convulsivas con recuperación parcial del estado de conciencia entre las mismas con correlación del electroencefalograma con escasa o nula manifestación motora.1,8 Inicialmente fue descrito por la ILAE en 1964 pero fue avalado en 1970 al contar con caracterización clínica y se agregó como parte de la clasificación del estado epiléptico.9
La definición ha cursado con actualizaciones en el tiempo de manifestación, inicialmente era mayor a 30 minutos con posterior reducción hasta 5 minutos, debido a que se ha requerido considerar un tiempo menor que favorezca el inicio temprano del tratamiento para obtener un mejor pronóstico del paciente y reducir la resistencia al tratamiento farmacológico. Esto debido a que se ha asociado con persistencia de fisiopatología con aparición de mecanismos de resistencia a anticonvulsivos y anestésicos, lo que implica peor pronóstico con necesidad de tratamiento agresivo.1
Epidemiología
El estado epiléptico no convulsivo es subestimado por su complejidad diagnóstica. Se relaciona con incremento de la edad, con mayor prevalencia en la población geriátrica. No se ha encontrado relación entre género.6 Afecta a 5.6-24/100,000 personas al año en todo el mundo. De los estados epilépticos en general, 53% son de tipo no convulsivo, de los que 16 a 43% son parciales complejos, mientras que sólo 1 a 6% son generalizados o de ausencia. En unidades de cuidados intensivos la prevalencia es de 8-37% de los pacientes que están en coma.10 Asimismo, constituye hasta 36% de las consultas en urgencias en pacientes con alteración del estado mental, de los que 16% son geriátricos confundidos en los que se sospecha delirio al ingreso.6,9,11
Clasificación
La clasificación actual (2015) del estado epiléptico se divide en: convulsivo (generalizada tónico-clónica), epilepsia parcial continua, estado epiléptico mioclónico y estado epiléptico psicogénico, y en no convulsivo que incluye el estado epiléptico no convulsivo de tipo focal y generalizado. La manifestación focal no convulsiva incluye al estado epiléptico no convulsivo parcial simple, parcial complejo y subclínico o sutil, mientras que el generalizado incluye la ausencia típica, atípica y ausencia tardía (Figura 1).
A continuación, se describen las características de cada una de ellas:
Parcial simple: convulsiones localizadas en la región cortical, que no alteran la conciencia. Puede dar manifestaciones motoras repetitivas mínimas.
Parcial complejo: estado epiléptico parcial complejo con actividad límbica temporal, frontal o ambas. Los pacientes pueden manifestar irritabilidad, somnolencia, estupor o coma, automatismos, ansiedad, síntomas abdominales y deja vu.
Subclínico: esta variedad afecta a pacientes graves, generalmente con daño sistémico importante. Hay en ellos, además de la alteración de la conciencia, ligeras mioclonías de los párpados, los labios o la cara como única manifestación que produce un cerebro dañado estructural o metabólicamente. Es probable que pase inadvertido si no se da relevancia a esas ligeras manifestaciones clínicas.
Ausencia típica: estado epiléptico con ausencia prolongada mayor a 5 min que dura horas o días. Se relaciona con deterioro cognitivo. El electroencefalograma evidencia descargas de 1-4 Hz punta y polipunta a onda lenta.
Ausencia atípica: la forma atípica muestra hallazgos clínicos similares a la forma típica, pero con los siguientes rasgos distintivos: 1)la alteración de la conciencia es más severa, 2)los trastornos motores son más evidentes, 3)el inicio y fin están mal delimitados. Además, se relaciona con pacientes con retraso psicomotor. El electroencefalograma ictal muestra descargas generalizadas continuas de complejos punta-onda lenta a 2-2.5 Hz.
Ausencia tardía: manifestación de ausencia típica en adultos mayores y no presente durante la juventud.12,13
Factores de riesgo
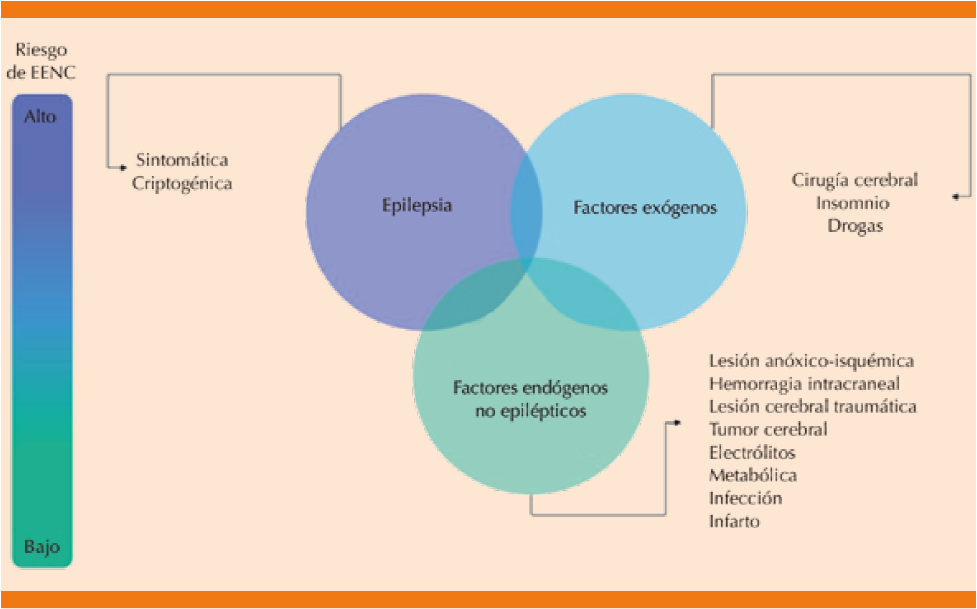
Existen diversos factores de riesgo que se interrelacionan para manifestar estado epiléptico no convulsivo, de los que el antecedente de epilepsia es el de mayor riesgo (Figura 2).
Por una parte, los factores exógenos vinculados son la cirugía cerebral, insomnio y el consumo de algunas drogas, mientras que los factores endógenos no epilépticos considerados son la lesión anóxico-isquémica, hemorragia intracraneal, lesión cerebral traumática, tumores cerebrales, alteraciones metabólicas e hidroelectrolíticas, infecciones e infartos cerebrales. Otras enfermedades predisponentes son la enfermedad de Alexander, síndromes neurocutáneos como la neurofibromatosis tipos I y II, síndrome de Sturge-Weber, complejo de esclerosis tuberosa, malformaciones vasculares, síndrome MELAS, epilepsia idiopática de Gastaut, encefalitis, absceso cerebral, síndromes posmeningitis, hidrocefalia, síndromes postraumáticos, migraña hemipléjica familiar y epilepsia idiopática fotosensitiva del lóbulo temporal (Cuadro 1).5,14,15
Cuadro 1 Enfermedades relacionadas con la aparición de estado epiléptico no convulsivo
| Transtornos metabólicos | Encefalitis |
| Enfermedad de Alexander | Abceso cerebral |
| Sindrome neurocutáneos | Sindromes posmeningitis |
| Sindrome de Sturge-Weber | Hidrocefalia |
| Complejo esclerosis tuberosa | Tumores cerebreales |
| Malformaciones vasculares | Traumatismo craneal |
| Infecciones | Sindromes postraumáticos |
| Síndrome MELAS | Migraña hemipléjita familiar |
| Epilepsia idiopática de Gastaut | Epilepsia idiopática fotosencitiva del lóbulo temporal |
La manifestación, morbilidad y mortalidad del estado epiléptico no convulsivo se han relacionado con diversos factores, como el tipo de estado epiléptico no convulsivo, la intensidad, la edad de manifestación y el sitio anatómico del foco.5
Cuadro clínico
En los últimos años, se han reportado múltiples descripciones de pródromos en pacientes con estado epiléptico no convulsivo; las más frecuentes son: sensación extraña del cuerpo, manifestaciones vegetativas, irritabilidad, fatiga, tristeza con llanto fácil, cefalea, miedo y disforia y dificultad para mantener la atención.16
El estado epiléptico no convulsivo es un cuadro clínico variable que puede ir desde distintos grados de alteraciones del estado de conciencia, conducta, percepción intra o extrasomática, hasta sutiles manifestaciones motoras como automatismos simples y complejos, mioclonías (faciales o mandibulares, etc.). El 82% de los pacientes muestra alteración del estado mental, de los que 49% se presentan confundidos, 22% comatosos, 21% letárgicos, 15% con alteraciones del lenguaje, 11% con comportamiento bizarro, 8% con ansiedad, agitación o ambas, 7% signos extrapiramidales y 6% alucinaciones. Otras alteraciones son acalculia, afasia, paranoia, alteraciones de la memoria, agresión, enojo, movimiento persistente e incapacidad de obedecer órdenes.5,17
El estado epiléptico no convulsivo parcial complejo es característico en pacientes con confusión, fluctuación del estado mental con amnesia secundaria. Se relaciona con enfermedad vascular en ancianos y puede durar meses y recurrir. Se considera más difusa la irritabilidad cortical que en el parcial simple.
El cuadro clínico del estado epiléptico no convulsivo parcial complejo es similar al delirio en sus diversas manifestaciones.18
Fisiopatología
En la Figura 3 se resume la fisiopatología del estado epiléptico identificado en múltiples artículos de investigación, de los puntos más importantes se ha observado falla de mecanismos inhibitorios, principalmente de GABA por disminución de receptores posinápticos que favorece internalización de ellos.13 Se ha documentado aumento de los receptores de NMDA y AMPA, kainato y quiscualato respondedores a mediadores excitadores como glutamato, sustancia P, glicina, lo que condiciona el favorecimiento de las corrientes excitatorias con aumento del calcio intracelular que propicia el daño neuronal con cambios en neuropéptidos moduladores, como la sustancia P y el neuropéptido Y inhibidor. Asimismo, se ha evidenciado aumento de proteínas transportadoras de drogas que aumentan la excreción de los fármacos por la BHE otorgando peor pronóstico y morbilidad y mortalidad altas después de 30 minutos de iniciado el estado epiléptico no convulsivo.13,19
GABA: ácido gamma-amino-butírico: NMDA: N-metil-D-aspártico; AMPA: alfa-amino-3-hidroxi-5-metil-4-isoxazolepropiónico; ADN: ácido desoxirribonucleico.
La localización anatómica más frecuente en los electroencefalogramas de descarga causal del estado epiléptico no convulsivo se representa en la Figura 4.20
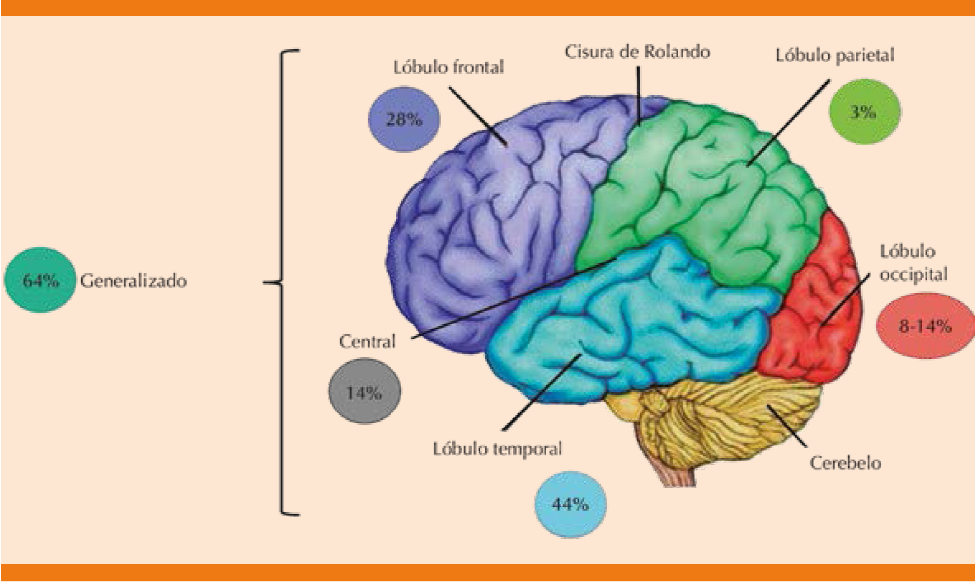
Figura 4 Sitio anatómico de manifestación de focos irritativos desencadenantes del estado epiléptico no convulsivo.
Se ha dilucidado una correlación clínica anatómica de acuerdo con el sitio anatómico cerebral condicionante de la actividad eléctrica, ejemplos de ello son el hipocampo y parahipocampo relacionado con alteraciones en la abstracción, asociación y memoria de consolidación; la corteza temporal anterolateral que condiciona alteración de la asociación semántica; la corteza prefrontal con alteración de la autopercepción, cognición social y control emocional y cognitivo; la corteza cingulada con alteración de los esquemas contextuales de orden y, por último, la corteza parietal con modificación de aspectos de atención de búsqueda de memoria.2,21
El diagnóstico del estado epiléptico no convulsivo se establece mediante la correlación del cuadro clínico con el electroencefalograma, considerado patrón de referencia; sin embargo, es importante realizar estudios básicos de rutina, descartar alteraciones tóxico-metabólicas y desequilibrios hidroelectrolíticos y mediante imagen de tomografía computada o resonancia magnética nuclear de cráneo descartar enfermedad estructural causante del estado epiléptico no convulsivo.13,22 Asimismo, deberá realizarse punción lumbar para descartar infecciones en el sistema nervioso central (Figura 5).23
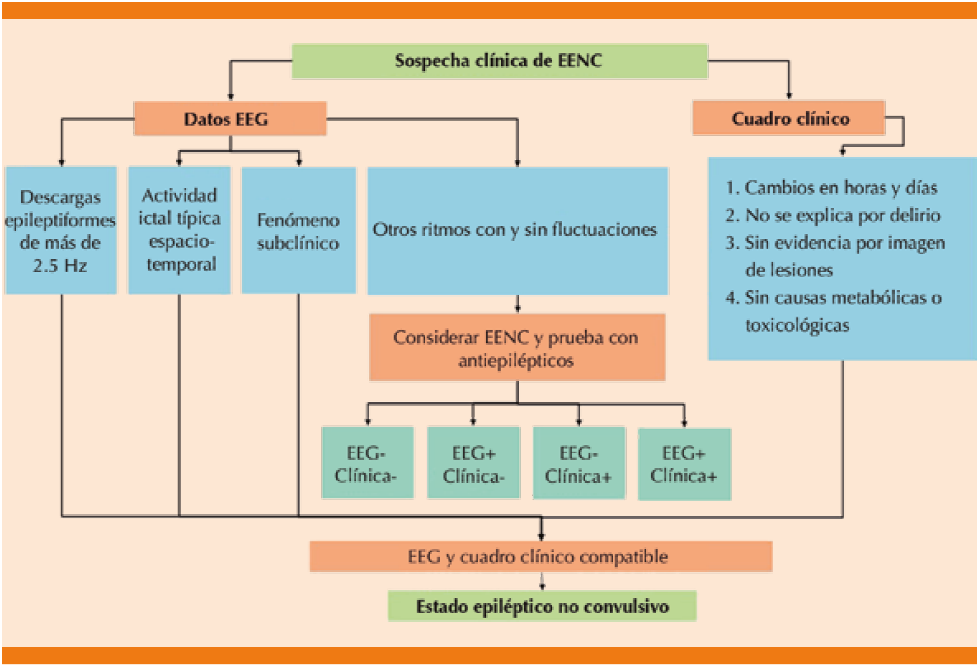
EENC: estado epiléptico no convulsivo; EEG: electrocefalograma
Figura 5 Algoritmo diagnostico del estado epiléptico no compulsivo .
Los criterios actualmente validados para el diagnóstico del estado epiléptico no convulsivo son los de Salzburgo, Austria, validados en conjunto con la Sociedad de Neurofisiología Clínica, por lo que el apoyo de la especialidad de Neurofisiología es esencial.21
El diagnóstico diferencial con el delirio es importante debido a que son clínicamente similares, con la necesidad de evaluar y descartar factores predisponentes y precipitantes, corrección de causas reversibles y mediante la realización de un electroencefalograma.
Tratamiento
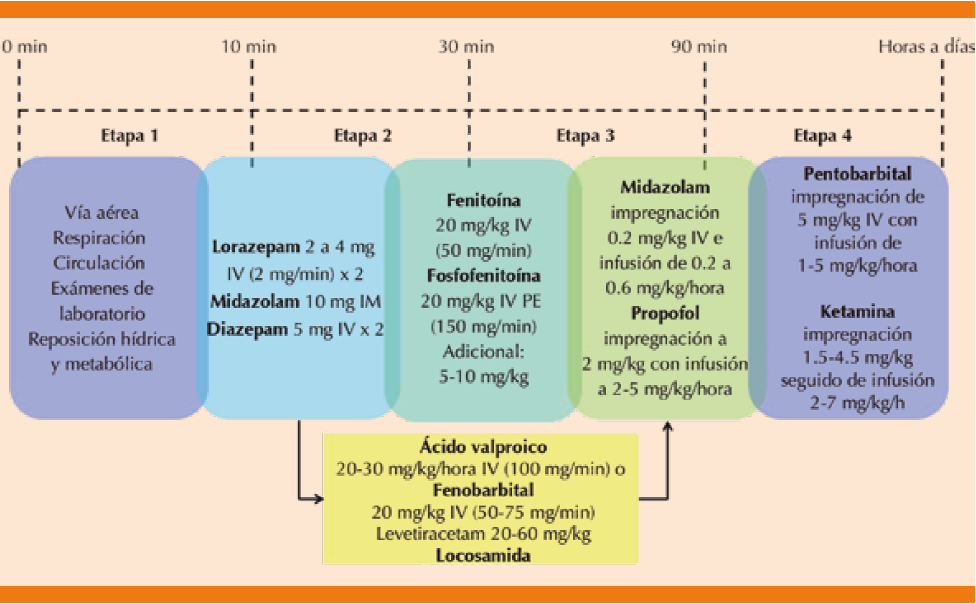
El tratamiento del estado epiléptico no convulsivo no difiere del manejo del estado epiléptico convulsivo esquematizado en la Figura 6; el primer manejo es asegurar la vía aérea, control de la respiración, circulación, corrección de trastornos hidroelectrolíticos y metabólicos e inicio de una benzodiacepina (lorazepam, midazolam o diazepam), seguido de un fármaco anticonvulsivo de primera línea. En caso de nula respuesta al tratamiento se agregará en segunda línea otro medicamento anticonvulsivo y se valorará respuesta al mismo; en caso de no contarla se intubará vía aérea y se iniciará la administración de anestésicos endovenosos como midazolam o propofol a dosis de impregnación e infusión de mantenimiento. El coma barbitúrico se reserva a pacientes en quienes, a pesar de la primera y segunda líneas de tratamiento, es imposible retirar la sedación en las siguientes 24 horas por persistencia de crisis.18,24
El tratamiento al egreso se individualiza de acuerdo con el tipo de crisis, manifestación clínica y comorbilidades sistémicas y psiquiátricas. Sabemos que existen múltiples familias de anticonvulsivos, lo que proporciona una amplia gama de oportunidades. Deberá realizarse electroencefalograma de control a los dos meses de iniciado el tratamiento vía oral para evaluar la respuesta al mismo con ajuste de tratamiento en caso necesario.
Las comorbilidades psiquiátricas más asociadas con el estado epiléptico no convulsivo son el trastorno bipolar, migraña, neuralgia del trigémino y tremor, por lo que es importante la administración de fármacos ideales para egreso que favorezcan el control de las crisis, desaparezcan el trastorno psiquiátrico y prevengan la aparición de un nuevo estado epiléptico no convulsivo.25
De los fármacos anticonvulsivos, con función de estabilizadores del estado de ánimo, está el ácido valproico, lamotrigina y carbamazepina, por lo que son excelentes opciones terapéuticas prescritas como sinergia con antipsicóticos atípicos con la finalidad de evitar el haloperidol y clorpromazina por los efectos anticolinérgicos y extrapiramidales que pueden causar en pacientes geriátricos. Los antipsicóticos atípicos que como efectos adversos repercuten disminuyendo la actividad del electroencefalograma y la actividad epileptiforme interictal son la clozapina, olanzapina y la quetiapina, que proveen un plus al tratamiento con anticonvulsivos.26
Pronóstico
El pronóstico de los pacientes en general es bueno; sin embargo, si no se establece el diagnóstico correcto y no se implementa un tratamiento oportuno se asocia resistencia en 31 a 43% de los casos; debido a que la evidencia actual reporta daño neuronal resistente a tratamiento, persistencia de exceso de proceso inflamatorio con insuficiencia mitocondrial y el inicio de expresión de genes que favorecen resistencia.9,27 Por lo que el estado epiléptico no convulsivo subclínico o sutil se relaciona con peor pronóstico y alta mortalidad debido a la existencia de ondas generalizadas periódicas y lateralizadas sugerentes de daño neuronal.3,21
Existe relación entre la disfunción epiléptica cerebral con el daño estructural, así como el pronóstico con la falta de respuesta al tratamiento de acuerdo con el estado de conciencia encontrado en los pacientes (Figura 7 ). El estado de coma con descargas periódicas generalizadas e idiopáticas generalizadas identificado por electroencefalograma implica un pronóstico adverso o sombrío con necesidad de ingreso a la unidad de terapia intensiva.21
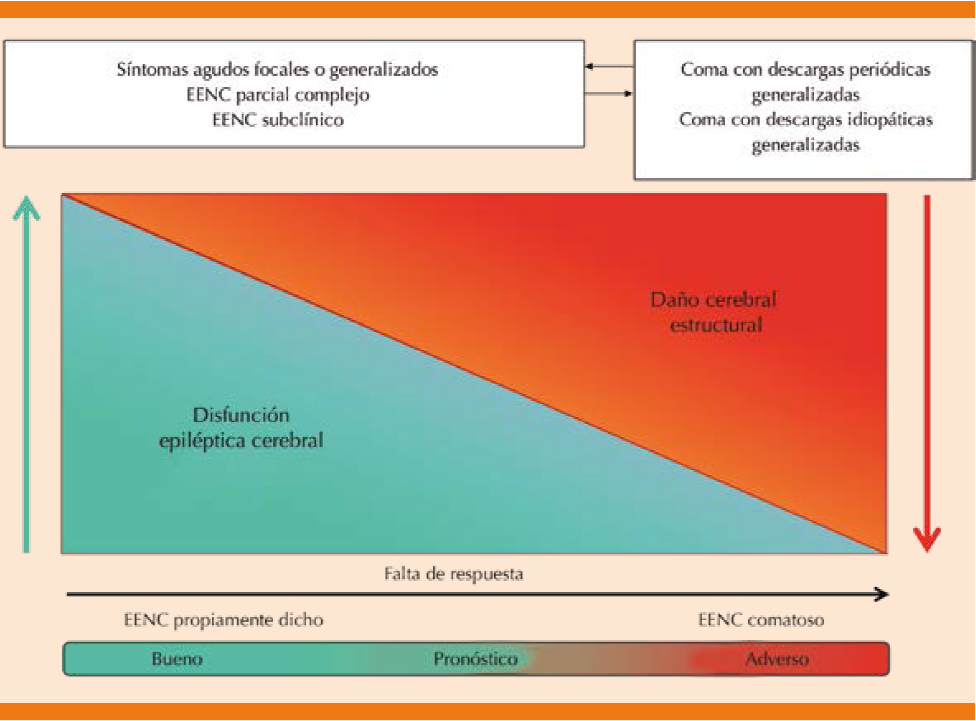
EE: estado epiléptico; EP: estado parcial; EENC: estado epiléptico no convulsivo
Figura 7 Correlación clínica del estado epiléptico no convulsivo de acuerdo con la disfunción epiléptica cerebral y el daño cerebral estructural y su efecto en el pronóstico .
La mortalidad se incrementa con la edad principalmente en mayores de 65 años y con la administración de dos o más antiepilépticos hasta en 50%.6
El pronóstico de los pacientes con estado epiléptico puede evaluarse mediante dos escalas validadas: el EMSE (Índice de Mortalidad Basado en Epidemiología) y el STESS (Índice de Severidad del Estado Epiléptico), que incluyen variables como causa, comorbilidades, edad del paciente, duración del estado epiléptico no convulsivo, nivel de conciencia y antecedente de epilepsia, que implican riesgo de mortalidad intrahospitalaria con sensibilidad de 53 y 96% y especificidad de 92 y 53%, respectivamente.7
Por alto riesgo de resistencia a las líneas de tratamiento de la Figura 5 en ciertos pacientes, se ha necesitado la colocación de dispositivos estimuladores vagales y neuroestimuladores respondedores únicos aprobados en la actualidad por la Dirección de Alimentos y Fármacos de Estados Unidos. Otros tratamientos evaluados in vivo han sido la dieta cetogénica, la administración de ketamina, sulfato de magnesio, piridoxina, hipotermia y la cirugía con electrodos intracerebrales y corticales.28
CONCLUSIONES
El estado epiléptico no convulsivo se considera un reto diagnóstico porque la falta de sospecha diagnóstica en adultos mayores se asocia con peor pronóstico. Alrededor de la mitad de los pacientes con estado epiléptico no convulsivo se encuentran confundidos a la evaluación inicial. El delirio es el primer diagnóstico diferencial del estado epiléptico no convulsivo, por lo que la realización de una adecuada anamnesis y exploración física con identificación de factores de riesgo son la herramienta inicial para establecer el diagnóstico clínico. A su vez, no debemos olvidar la evaluación y tratamiento de las comorbilidades para otorgar el tratamiento anticonvulsivo ideal que mejore el pronóstico y supervivencia de los pacientes.











 nueva página del texto (beta)
nueva página del texto (beta)