ANTECEDENTES
El síndrome de la vena cava superior es una entidad poco frecuente que se caracteriza clínicamente por edema en pelerina, distensión de las venas del cuello y facies abotagadas debido a la disminución del retorno venoso proveniente de la cabeza, el cuello y los miembros superiores hacia la aurícula derecha del corazón, a consecuencia de la obstrucción total o parcial de la vena cava superior.1
Anatomía y circulación colateral
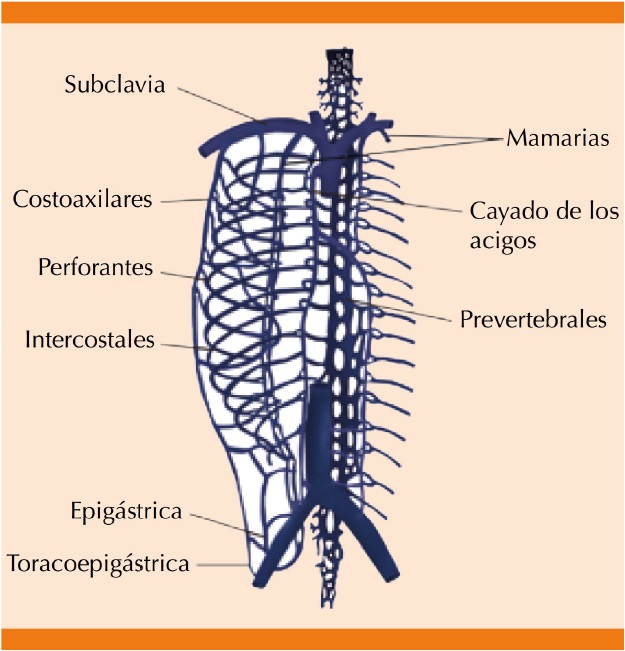
El sistema de drenaje venoso central es un conjunto simple de venas que se desarrolla embriológicamente en las primeras ocho semanas de gestación. Su principal función es mantener en equilibrio el volumen sanguíneo procedente de la circulación sistémica hacia las cavidades derechas del corazón (Figura 1).2
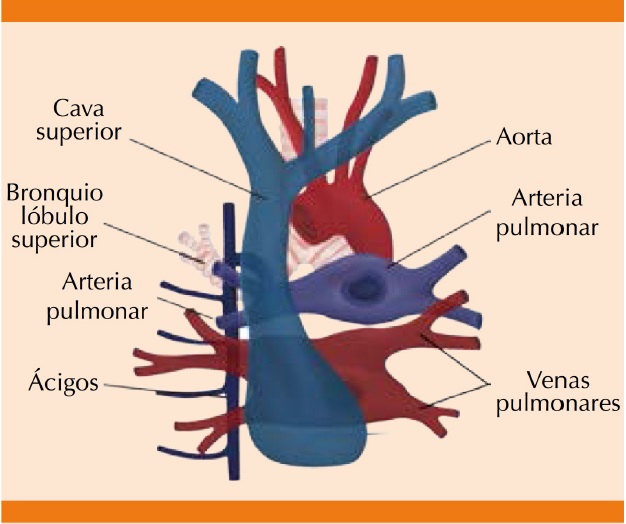
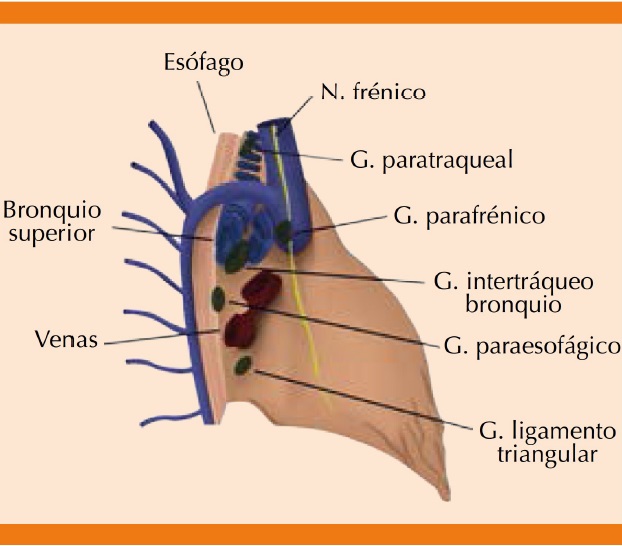
La aurícula derecha recibe la sangre proveniente de la mitad inferior de la economía a través de la vena cava inferior y de la vena cava superior recibe la sangre de las estructuras anatómicas superiores al diafragma. La vena cava superior se forma por la unión de las venas braquiocefálicas (derecha e izquierda), en el borde inferior del primer cartílago costal derecho. Su longitud aproximada es de 7 cm hasta desembocar en la aurícula derecha, en el borde superior del tercer cartílago costal derecho. La vena cava superior se encuentra a la derecha de la porción superior del mediastino; en su cara lateral se relaciona con el nervio frénico y en la cara medial con el tronco braquiocefálico arterial y la aorta ascendente (Figuras 2y3).2
El sistema venoso torácico se forma a partir de una red de venas principales y sus colaterales. Una de las principales es la vena ácigos, que desemboca en la pared posterolateral derecha de la vena cava superior, inmediatamente después de rodear al bronquio principal derecho y justo antes de la fusión de la vena cava superior a la aurícula derecha. La función de la vena ácigos es drenar la sangre proveniente de las venas intercostales derechas y la hemiácigos hacia la vena cava superior (Figuras 1y3).2,3
La gravedad del síndrome de la vena cava superior depende de la evolución, grado y nivel de la obstrucción, así como de la cantidad de venas colaterales implicadas. Estas últimas permiten aumentar su capacidad por redistribución del flujo logrando disminuir la intensidad de los síntomas. El deterioro neurológico por edema cerebral y de la vía aérea sobrevienen cuando este mecanismo compensador resulta insuficiente (Figura 4).4
Epidemiología
El síndrome de la vena cava superior es una urgencia oncológica que requiere diagnóstico y tratamiento oportunos para disminuir la mortalidad y mejorar la calidad de vida a corto plazo.5 Sus principales causas son oncológicas, afecta aproximadamente a 4% de los pacientes con cáncer pulmonar y de éstos ocurre con más frecuencia en el subtipo histológico de células pequeñas en hasta 10% de los casos.6,7 En México, en un estudio descriptivo realizado por Ibarra y colaboradores8 en 458 pacientes con tumores de mediastino, 84 (18.3%) pacientes tuvieron síndrome de la vena cava superior y en 80 de éstos la causa del síndrome fue un tumor maligno. Un estudio por publicar realizado por el autor reportó que los tumores intratorácicos malignos siguen siendo la principal causa del síndrome de la vena cava superior y que su presencia se traduce en mayor gravedad y mortalidad a corto plazo.
Causa y fisiopatología
La primera descripción del síndrome de la vena cava superior la realizó William Hunter en 1757. Sin embargo, en 1837 William Stokes describió de forma detallada las manifestaciones clínicas en un paciente con cáncer pulmonar que padeció “parestesias en el lado derecho del tórax y en el hombro”, además de síntomas como: tos, disnea, edema facial, disfonía, disfagia, distensión de la vena yugular externa, etc.9
Para fines prácticos, las causas que condicionan obstrucción de la vena cava superior y por consiguiente el síndrome de la vena cava superior, se clasifican en benignas y malignas (Cuadro 1). Las causas se han modificado con el paso del tiempo y las causas benignas tienden al incremento. Hace algunas décadas, las infecciones por sífilis, tuberculosis e histoplasmosis eran la mayor causa de los casos del síndrome de la vena cava superior. A inicios de la administración de los antimicrobianos estas enfermedades dejaron de formar parte de las principales causas benignas.10 La trombosis concomitante con lesión vascular iatrógena durante la colocación de accesos vasculares se asocia, incluso, en 71% de las obstrucciones benignas de la vena cava superior (Figura 5); en segundo lugar, se encuentra la fibrosis de mediastino secundaria a infecciones y radioterapia.11
Cuadro 1 Principales causas malignas del síndrome de la vena cava superior
| Tipo de tumor | Proporción, % (intervalo) |
|---|---|
| Cáncer pulmonar de células no pequeñas | 50 (43-59) |
| Cáncer pulmonar de células pequeñas | 22 (7-39) |
| Linfoma | 12 (1-25) |
| Cáncer metastásico | 9 (1-15) |
| Cáncer de células germinales | 3 (0-6) |
| Timoma | 2 (0-4) |
| Mesotelioma | 1 (0-1) |
| Otros tipos de cáncer | 1 (0-2) |
Modificado de la referencia 1.
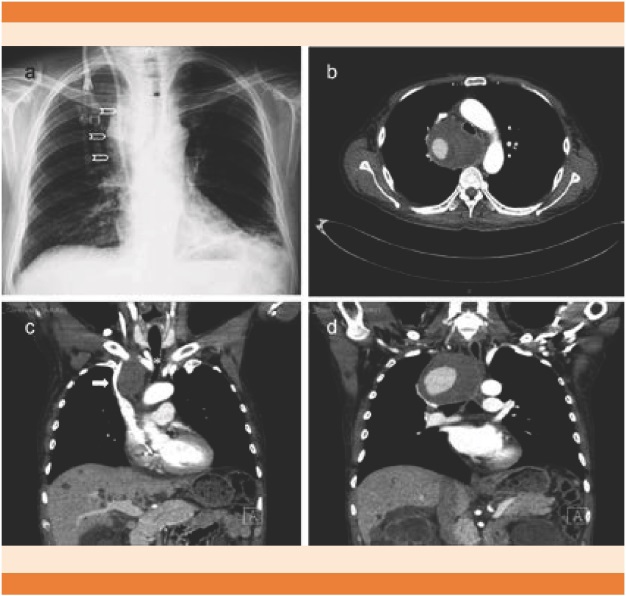
Figura 5 Paciente de 49 años con síndrome de la vena cava superior benigno por aneurisma de vena subclavia derecha secundario a colocación de catéter (Mahurkar®) de hemodiálisis. A. Radiografía de tórax con ensanchamiento de mediastino (chevrones) y borramiento de la línea paratraqueal derecha (asterisco). B y D. Aneurisma contenido que comprime la vía aérea y las estructuras vasculares adyacentes. C. Compresión casi total de la vena cava superior (flecha).
Hoy día, los tumores malignos, como el cáncer pulmonar y el linfoma, son la principal causa del síndrome de la vena cava superior hasta en 90% de los casos. El primero es responsable de más de 75% de las obstrucciones.6,11 Esta condición agregada al diagnóstico oncológico disminuye considerablemente la expectativa de vida de los pacientes y hace necesaria la intervención inmediata por personal capacitado en cuidados paliativos, como se comentará posteriormente en el apartado de tratamiento.7
El incremento en la presión de la vena cava superior por la obstrucción es la principal explicación fisiopatológica del síndrome. Esto genera disminución del retorno venoso proveniente de la mitad superior del cuerpo hacia la aurícula derecha. La estasis generada por este mecanismo promueve dilatación venosa y extravasación de líquido al tercer espacio, lo que condiciona los signos y síntomas característicos del síndrome de la vena cava superior, como el edema en las extremidades superiores, la cara, el cuello y la cabeza.
Cuadro clínico y diagnóstico
La valoración clínica minuciosa permite establecer el diagnóstico con bastante precisión. Los exámenes de laboratorio y gabinete están orientados a detectar la causa y clasificar el grado de obstrucción (Cuadro 2). Sospechar la existencia de un tumor torácico maligno debe ser el punto de partida para iniciar el estudio del paciente cuando el síndrome de la vena cava superior es la primera manifestación clínica.12 De particular importancia es la investigación del hábito tabáquico y exposición laboral a carcinógenos inhalados.9 La tríada clínica clásica incluye distensión de venas yugulares externas, edema en pelerina y facies abotagada, que son datos clínicos inequívocos de la existencia del síndrome de la vena cava superior en cerca del 100% de los casos.
Cuadro 2 Principales signos y síntomas en pacientes con síndrome de la vena cava superior
| Signos y síntomas | Incidencia estimada, % (intervalo) | Escenario crítico |
|---|---|---|
| Hemodinámico | ||
| Edema facial | 82 (60-100) | Afectación hemodinámica |
| Edema de brazos | 46 (14-75) | |
| Distensión de las venas del cuello | 63 (27-86) | |
| Distensión de las venas del tórax | 53 (38-67) | |
| Plétora facial | 20 (13-23) | |
| Síntomas visuales | 2 (SD) | |
| Hipotensión | SD | |
| Respiratorio | ||
| Disnea | 54 (23-74) | Edema laríngeo (estridor importante) |
| Tos | 54 (38-70) | |
| Disfonía | 17 (SD) | |
| Estridor | 4 (SD) | |
| Neurológicos | ||
| Síncope | 10 (8-13) | Edema cerebral |
| Cefalea | 9 (6-11) | |
| Mareo | 6 (2-10) | |
| Confusión, obnubilación y apoplejía | 6 (SD) | |
| Otros | ||
| Disfagia | SD | |
| Cianosis | SD |
SD: sin datos disponibles.
Modificado de la referencia 1.
Los exámenes paraclínicos de rutina orientan acerca de alteraciones en las líneas celulares hematológicas. Los marcadores tumorales y genéticos13 se solicitan como apoyo diagnóstico cuando se sospechan causas específicas. Estos exámenes son la base para realizar otros procedimientos necesarios como parte del protocolo.
La radiografía de tórax (Figura 6) es el estudio de imagen inicial y es primordial para decidir el siguiente paso.14 La inyección de medio de contraste para observar la vena cava (cavografía) es el patrón de referencia para confirmar el grado y nivel de la obstrucción.4 A partir de los estudios de tomografía con medio de contraste, la cavografía prácticamente no se realiza en la actualidad; sin embargo, es indiscutible su utilidad práctica para valorar la colocación de endoprótesis.15

Figura 6 Radiografía simple de tórax de un paciente masculino de 81 años de edad con diagnóstico de cáncer pulmonar de células pequeñas en la que se observa ensanchamiento del mediastino (cabezas de flecha), compresión de la vía aérea (chevrones) y nódulo pulmonar metastásico derecho (flecha).
La tomografía de tórax convencional con contraste o multicorte3,16 es hoy día el estudio de elección y el más utilizado, porque además de confirmar el diagnóstico, permite valorar el nivel y la gravedad de la obstrucción. El patrón de venas colaterales por tomografía axial computada contrastada de tórax (Figura 7) es un referente importante para el diagnóstico de síndrome de la vena cava superior con sensibilidad y especificidad de 96 y 92%, respectivamente.17,18 Otras ventajas de la tomografía son determinar el sitio más seguro y adecuado para la toma de biopsia, realizar el plan quirúrgico y el marcaje del área para radioterapia.
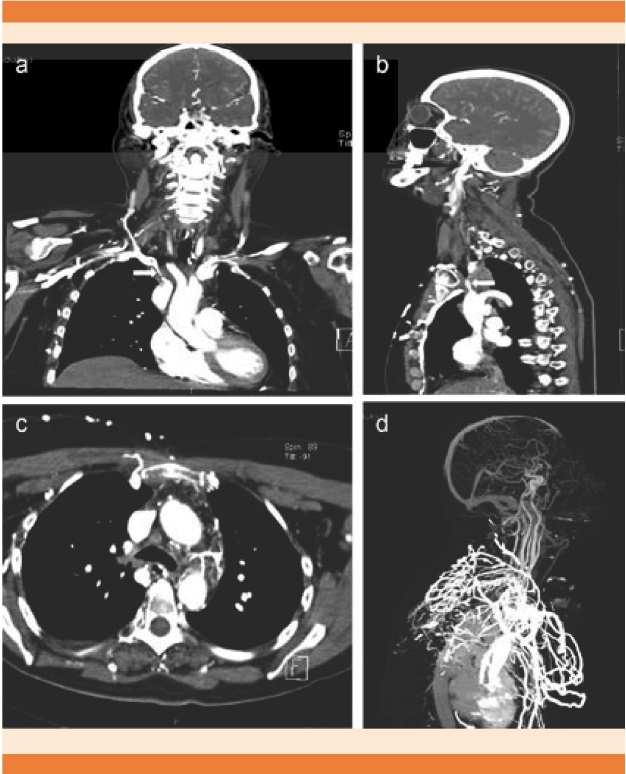
Figura 7 Tomografía de tórax contrastada de una paciente de 62 años de edad con timoma epitelioide. A y B. Compresión casi total de la vena cava superior por arriba de la vena ácigos (flecha). C. Venas colaterales dilatadas en tórax. D. Reconstrucción tridimensional con múltiples venas torácicas colaterales.
La resonancia magnética debe considerarse en pacientes alérgicos al medio de contraste, enfermedad renal y en quienes tengan restricción a la exposición a radiación ionizante.19 La principal utilidad de la resonancia magnética en el mediastino es que permite discriminar de mejor manera las estructuras anatómicas afectadas por el tumor.
La confirmación de la estirpe histológica es muy necesaria para el tratamiento definitivo del síndrome de la vena cava superior de causa neoplásica. Se han descrito varias técnicas quirúrgicas para obtener una biopsia y así agilizar el diagnóstico.20-22 La mediastinoscopia con toma de biopsia es el estudio de elección porque permite el abordaje de estructuras paratraqueales; sin embargo, la punción transbronquial guiada por ultrasonido es un procedimiento seguro y efectivo para establecer el diagnóstico de síndrome de la vena cava superior. Además, la punción de ganglios en mediastino permite estadificar al cáncer pulmonar sin necesidad de realizar otros procedimientos invasivos.23 Desafortunadamente, muy pocos centros en nuestro país cuentan con el equipo y personal necesarios para realizar este procedimiento.
Clasificación
Según su causa el síndrome de la vena cava superior puede ser benigno o maligno, aunque hasta ahora no contamos con alguna clasificación validada para quienes padecen el síndrome de la vena cava superior. Se han establecido cuatro grados de obstrucción por cavografía,4 según el patrón de imagen de la vena cava superior y sus colaterales. Pero hace algunos años Yu y su grupo24 propusieron la primera clasificación de síndrome de la vena cava superior que consta de seis grados y que se basa en la gravedad de los síntomas de manifestación (Cuadro 3).
Cuadro 3 Sistema de estatificación de gravedad de Yale del síndrome de la vena cava superior
| Grado | Categoría | Incidencia estimada (%) | Definición |
|---|---|---|---|
| 0 | Asintomática | 10 | Hallazgos radiográficos de obstrucción de la vena cava superior en ausencia de síntomas |
| 1 | Leve | 25 | Edema de cabeza y cuello (distensión vascular), cianosis y plétora |
| 2 | Moderada | 50 | Edema de cabeza y cuello con deterioro funcional (disfagia leve, tos, deterioro leve o moderado de la conciencia, movimientos de párpados y mandíbula, alteraciones visuales causadas por edema ocular) |
| 3 | Grave | 10 | Edema cerebral leve o moderado (cefalea, mareo) o edema laríngeo leve-moderado o disminución de la reserva cardiaca (síncope con la flexión del tronco) |
| 4 | Afectación vital | 5 | Edema cerebral significativo (confusión, obnubilación) o edema laríngeo significativo (estridor) o afectación hemodinámica significativa (síncope sin factores precipitantes, hipotensión e insuficiencia renal) |
| 5 | Fatal | < 1 | Muerte |
Tomado de la referencia 24.
Tratamiento
El manejo médico debe iniciarse sin demora ante la más mínima sospecha de síndrome de la vena cava superior. Éste consiste en mantener la posición de la cabecera a 45º, administrar oxígeno (O2) de acuerdo con las necesidades del paciente y disminuir la precarga cardiaca con la administración de diuréticos de asa, como la furosemida. La administración de esteroide intravenoso es útil cuando se sospecha edema cerebral, de la vía aérea o ambos.
No existe tratamiento definitivo contra el síndrome de la vena cava superior cuando es de origen maligno. En estos casos el manejo paliativo de los síntomas es la mejor opción. En presencia de tumores quimio y radiosensibles, al igual que en las causas benignas, los resultados terapéuticos son alentadores. La quimioterapia y radioterapia de urgencia han demostrado alivio rápido de los síntomas. La administración intravenosa de esteroides se limita a tumores que responden a este tratamiento (timoma y linfoma).25
La cirugía permite realizar procedimientos como el bypass y resección quirúrgica tumoral con reconstrucción y colocación de prótesis en la vena cava superior. Éstos son relativamente seguros y de baja mortalidad en manos expertas, además de requerir manejo multidisciplinario para obtener mejores resultados.26
La colocación de endoprótesis para el alivio de los síntomas en pacientes con síndrome de la vena cava superior resulta ser una estrategia terapéutica efectiva en casos bien seleccionados.27 En un inicio, la colocación de este tipo de dispositivos intravasculares fue controvertida, en la actualidad han demostrado utilidad en el alivio sintomático hasta en 78 a 100% después de su colocación. Sin embargo, con el uso de estos dispositivos como monoterapia se ha observado recurrencia de la estenosis hasta 41% de las veces posterior al seguimiento de 35 meses. Pero si se combinan con quimioterapia el porcentaje de mejoría clínica se incrementa (87-100%) al tiempo que disminuye el riesgo de estenosis (0-18%).28
CONCLUSIÓN
El síndrome de la vena cava superior es una enfermedad poco frecuente que representa un reto diagnóstico para el médico. Las principales causas son tumores malignos intratorácicos. El diagnóstico definitivo ayuda a establecer el tratamiento; sin embargo, se requiere un equipo multidisciplinario para garantizar la mejoría clínica y la calidad de vida de los pacientes que lo padecen.











 nueva página del texto (beta)
nueva página del texto (beta)