CASO CLÍNICO
Paciente masculino de 45 años de edad, con el antecedente de padecer desde hacía aproximadamente un año y medio, cansancio, mareo intermitente no relacionado con los cambios de posición y dolores musculares, desde hacía un año se agregó febrícula cada cuatro a siete días y dolores articulares en las manos, los codos y los tobillos desde hacía cinco meses que habían aumentado en intensidad y frecuencia, interrumpiendo inclusive el sueño. El paciente tuvo evacuaciones líquidas cuatro días a la semana con incluso cinco evacuaciones al día desde hacía cuatro meses. El paciente refirió pérdida de 7 kg en el último año acompañada de hiporexia, además de trastornos en la memoria reciente.
Tras lo anterior, se le interrogó de manera directa acerca de la exposición a garrapatas, argumentó mordeduras por éstas hacía 18 meses en las piernas y el cuello durante su estancia en Tequesquitengo, Morelos, por lo que acudió ese mismo día a una clínica cercana del Instituto Mexicano del Seguro Social, en donde le confirmaron las lesiones y le administraron dexametasona.
A la exploración física se encontró: peso: 92 kg, talla: 1.93 m, presión arterial: 110/70 mmHg, frecuencia cardiaca: 74 por minuto, SaO2: 94%.
El paciente estaba consciente, orientado, la faringe sin alteraciones, sin crecimientos ganglionares, con ruidos cardiacos rítmicos, campos pulmonares limpios bien ventilados, abdomen blando, con ligera molestia a la palpación en el epigastrio, sin visceromegalias, miembros pélvicos sin edema, sin lesiones dérmicas, a la exploración neurológica sin alteraciones.
Se decidió su ingreso hospitalario durante un periodo de 24 horas para realizar los siguientes estudios:
Estudios de laboratorio básicos: Hb: 15.5 g/dL, plaquetas: 174,000, leucocitos: 5.4 con 11% de monocitos, albúmina 4.1 g/dL, calcio 9.6 mg/dL, fósforo 2.5 mg/dL, sodio 138 mEq/L, potasio 4.43 mEq/L, amilasa 123 U/L, lipasa 83 U/L, glucosa 92 mg/dL, urea 43 mg/dL, creatinina 0.90 mg/dL, ácido úrico 5.1 mg/dL, TGP 27 U/L, TGO 18 U/L, GGT 40 U/L, BT 0.90 mg/dL, examen general de orina sin alteraciones, proteína C reactiva de alta sensibilidad 0.92 mg/L, velocidad de sedimentación globular 1 mm/h, procalcitonina menor a 0.05 ng/mL, reacciones febriles: Proteus OX-19 positivo 1:320, anticuerpos antinucleares con patrón nuclear moteado fino 1:80, anti-ADN nativo negativo, c-ANCA y p-ANCA negativos, antipéptidos cíclicos citrulinados y factor reumatoide negativos.
Estudios básicos: electrocardiograma y telerradiografía de tórax sin alteraciones.
Durante la semana y media posterior a la toma de muestras se obtuvieron los siguientes resultados, varios de ellos realizados fuera de México:
Estudios de laboratorio especiales: HLA B 27: negativo, serología anti-Coxiella burnetii IgA, IgM e IgG: negativas, PCR para Brucella: ADN no detectado, anti-Borrelia burgdorferi: IgM por Western-Blot (WB) anti-P41 presente, anti-P23 presente, con interpretación de IgM por WB: positivo, con presencia de IgG por WB anti-P23 presente. Anti-Anaplasma phagocytophila y anti-Babesia microti negativos.
La panendoscopia y colonoscopia mostraron esofagitis por reflujo, úlceras gástricas agudas, duodenitis e ileítis atrófica.
El reporte de patología de la toma de biopsias fue de gastritis antral, duodenitis e ileítis crónicas leves.
Se decidió el inicio de tratamiento con doxiciclina durante 28 días e inhibidor de la bomba de protones a dosis alta.
REVISIÓN BIBLIOGRÁFICA
La enfermedad de Lyme es una zoonosis trasmitida por ciertas garrapatas, es muy común en Estados Unidos, en donde es causada por la espiroqueta Borrelia burgdorferi, mientras que en Europa y Asia, B. afzelli y B. garinii, en adición a B. burgdorferi, pueden causar la enfermedad.1
Manifestaciones clínicas
El signo más común de la enfermedad es el eritema migratorio, que de manera común inicia como una pequeña pápula o mácula eritematosa que aparece en el sitio de la mordedura una a dos semanas después (3 a 32 días). La lesión puede mostrar vesículas centrales o áreas necróticas. En algunos pacientes, el eritema migrans es asintomático, pero algunos pacientes pueden padecer síntomas inespecíficos, como fatiga, cefalea, artralgias, mialgias y, con menor frecuencia, fiebre. La mayoría de los pacientes con eritema migratorio (80%) tienen una lesión única, pero la bacteria se puede diseminar vía hematógena a otros sitios de la piel o fuera de ella.1 Las lesiones del eritema migratorio temprano suelen ser homogéneamente eritematosas y con frecuencia no muestran el aclaramiento central con apariencia de tiro al blanco. Éstas usualmente se manifiestan en localizaciones como la axila, la fosa poplítea, la espalda, el abdomen y las ingles, lo que puede ayudar a establecer el diagnóstico (Figura 1).2
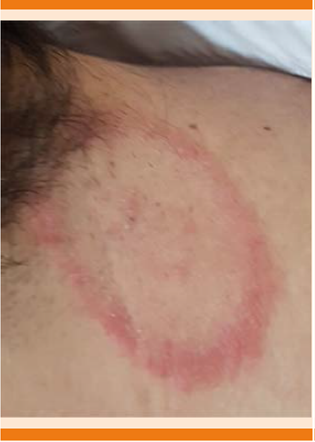
Figura 1 Eritema migratorio en la parte superior de la espalda del paciente que acudió de manera reciente a consulta tras permanecer algunos meses en Canadá.
Los signos extracutáneos de la enfermedad de Lyme diseminada, con o sin eritema migratorio, incluyen afecciones neurológicas, como parálisis de nervio craneal (particularmente el nervio facial) y meningitis que mimetiza la forma aséptica, así como carditis, que se manifiesta comúnmente como bloqueo cardiaco.1 Alrededor de 60% de los pacientes con eritema migratorio que no son tratados tendrán artritis mono u oligoarticular, aproximadamente 10% tendrá manifestaciones neurológicas y cerca de 5% padecerá una complicación cardiaca.2 Los síntomas respiratorios importantes (como tos o rinorrea) o síntomas gastrointestinales (como vómito o diarrea) suelen ser atípicos.2
Manifestaciones tardías de la enfermedad de Lyme
Artritis de Lyme. La artritis, que con mayor frecuencia afecta los tobillos, es un signo tardío de la enfermedad de Lyme, que ocurre semanas o meses después de la infección inicial, ésta afecta a menos de 10% de los casos en Estados Unidos porque los pacientes son tratados y curados en estadios tempranos de la enfermedad.1 La artritis se reporta en 60% de los pacientes no tratados de eritema migratorio en Estados Unidos. Estos pacientes tienen seropositividad en la identificación de anticuerpos contra B. burgdorferi, además de positividad en PCR (reacción en cadena de polimerasa) en el líquido sinovial y suelen responder al tratamiento. Sin embargo, cerca de 10% de los pacientes pueden padecer edema persistente de las articulaciones meses o años después del tratamiento, con resultados de PCR negativos en el líquido sinovial, lo que puede ser de origen autoinmunitario.3
Encefalopatía de Lyme. Es poco frecuente en los sitios endémicos de la enfermedad y se distingue por anormalidades cognitivas leves pero objetivas, responde al tratamiento con antibiótico, en ocasiones se acompaña de artritis o neuropatía periférica, se encuentra seropositividad de anticuerpos y el estudio del líquido cefalorraquídeo suele ser normal o con elevación de las proteínas, el PCR para la detección del ADN de B. burgdorferi en el líquido cefalorraquídeo es típicamente negativo y el estudio de imagen cerebral no es diagnóstico. La patogénesis de la disfunción del sistema nervioso central puede ser tóxica, metabólica o por un bajo grado de encefalitis.3
Neuropatía periférica. Se reporta como poco frecuente en los sitios endémicos de la enfermedad y se caracteriza por neuropatía periférica axonal leve, que responde al tratamiento con antibiótico. Se encuentra seropositividad de anticuerpos contra B. burgdorferi y el estudio del líquido cefalorraquídeo puede ser normal o con anormalidades inespecíficas. Con frecuencia se manifiesta como mononeuritis múltiple.3
Encefalomielitis. Se reporta como extremadamente poco frecuente, es más común en Europa que en Estados Unidos. Se caracteriza por anormalidades objetivas a la exploración neurológica con un curso progresivo, referido en la bibliografía europea como neuroborreliosis crónica. Con anormalidades en los estudios de neuroimagen y el líquido cefalorraquídeo suele mostrar linfocitosis. Se encuentra seropositividad de anticuerpos y responde al tratamiento con antibiótico.3
Prevalencia geográfica
El número actual de casos anuales en Estados Unidos puede ser tan alto como 300,000, la mayoría de ellos ocurre en Nueva Inglaterra, en los estados del medio Atlántico, Wisconsin y Minnesota.1
Reservorios naturales
Los principales reservorios naturales para B. burgdorferi son los ratones, ardillas y otros pequeños mamíferos, como los pájaros. En Estados Unidos, la enfermedad de Lyme se trasmite sólo por las garrapatas Ixodes scapularis y por I. pacificus, según la zona, las cuales cuentan con tres estadios en su ciclo vital (larva, ninfa y adulta).1
En experimentos animales, hay un retraso invariablemente de al menos 36 horas entre el ataque de la garrapata y la trasmisión de Borrelia.2
Diagnóstico
El diagnóstico de eritema migratorio se basa en la historia clínica, sus características distintivas y el antecedente de potencial exposición a garrapatas en las zonas en donde la enfermedad es endémica. Se recomiendan dos pruebas serológicas de anticuerpos para B. burgdorferi (una prueba cuantitativa, ELISA, y si resulta positiva o inespecífica, Western-Blot); no obstante, estas pruebas tienen baja sensibilidad en los pacientes con eritema migratorio durante la fase aguda (resultados positivos en 25 a 40% de los pacientes sin evidencia de diseminación). La sensibilidad de las pruebas es mucho más alta en los pacientes con manifestaciones tardías de la enfermedad como la artritis (cerca del 100%).1
Coinfección
Las mismas garrapatas Ixodes pueden trasmitir Anaplasma phagocytophilum, que causa anaplasmosis granulocítica humana (AGH). La garrapata I. scapularis también puede infectar Babesia microti, que causa babesiosis. Cerca de 2 a 12% de los pacientes con enfermedad de Lyme temprana tienen también anaplasmosis granulocítica humana y de 2 a 40% padecen babesiosis. Las pruebas serológicas para detectar estas infecciones deberán considerarse en los pacientes con eritema migratorio y síntomas más severos que los típicos de la enfermedad de Lyme sola (como fiebre alta por más de 48 horas a pesar de tratamiento antibiótico) o en quien tiene leucopenia, trombocitopenia o anemia.2
Tratamiento
El tratamiento con doxiciclina, amoxicilina o cefuroxima alcanzan 90% de curación, definida como el alivio de los signos y síntomas después de completar el tratamiento. Si el paciente tiene contraindicación para recibir estos antimicrobianos, la administración de macrólidos es una opción (azitromicina, claritromicina o eritromicina), si bien éstos se muestran menos efectivos, con curación de 80%. El tratamiento debe darse durante 14 a 21 días en la mayor parte de los escenarios clínicos e incluso 28 días en los pacientes con artritis.1
Cerca de 15% de los pacientes pueden padecer una reacción similar a la de Jarisch-Herxheimer, con incremento de la temperatura, mialgias y artralgias, en las primeras 24 horas de inicio del tratamiento, como resultado del aumento de toxinas circulantes debido a la lisis de la espiroqueta. Esta reacción se alivia en las siguientes 24 a 48 horas.1
En los pacientes con síntomas persistentes atribuidos a la enfermedad de Lyme, los tratamientos con antibióticos a largo plazo no ofrecen beneficios en la calidad de vida en comparación con el tratamiento de corto tiempo.4
Un estudio publicado en 2012 señala que los episodios repetidos de eritema migratorio en pacientes tratados apropiadamente se deben a reinfecciones y no a recaídas.5
Síntomas posenfermedad de Lyme
No obstante el alivio de las manifestaciones después del tratamiento antibiótico, una minoría de pacientes padece fatiga, dolor músculo-esquelético, dificultades con la concentración o de la memoria a corto plazo, o todos estos síntomas. Estas manifestaciones suelen ser leves y de alivio espontáneo y se les ha llamado síntomas posenfermedad de Lyme, y si llegan a durar más de seis meses reciben el nombre de síndrome posenfermedad de Lyme.3
Prevención
Cubrir la piel tanto como sea posible cuando se visiten zonas endémicas y utilizar repelentes de insectos que contengan N,N-dietil-3-metilbenzamide (DEET).2
La administración de doxiciclina puede reducir la posibilidad de enfermedad de Lyme posterior a la mordedura de la garrapata I. scapularis. Una dosis única de 200 mg de doxiciclina administrada en los tres días posteriores reduce el riesgo de eritema migratorio.2
Están en desarrollo vacunas contra la enfermedad de Lyme, que idealmente protejan contra los distintos tipos de Borrelia y que, por lo mismo, puedan ser de utilidad en Estados Unidos y en Europa y con pocos efectos adversos.6 Se realizan, además, estudios del tiempo de exposición requerido con las garrapatas para lograr la infección, los tiempos de seroconversión, etc., con el fin de lograr estrategias preventivas más específicas.7)-(9
DISCUSIÓN
La enfermedad de Lyme se ha diagnosticado en México de manera tradicional en los pacientes con antecedente de viajes a zonas endémicas de la enfermedad, principalmente a Estados Unidos. Sin embargo, existen médicos que argumentan la vasta bibliografía mexicana respecto a la existencia de esta enfermedad infecciosa en nuestro medio, si es así ¿por qué una vez más no se consideró entonces la probable adquisición de la infección el mismo día que acudió el paciente a un servicio médico y, por el contrario, se le administraron esteroides? ¿Por qué tanto conocimiento en los escritos y no en la práctica médica? ¿Por qué la necesidad de tener que poner en tela de juicio serologías difíciles de interpretar en casos crónicos o incluso probables reacciones cruzadas con otros microorganismos?
Porque quizá habrá que recordar que los diagnósticos médicos requieren la adecuada integración entre los factores de riesgo, el cuadro clínico, el conocimiento y los bien dirigidos estudios de laboratorio y gabinete que nos ayuden a confirmar o descartar el diagnóstico clínico. Sin embargo, los casos de infección crónica siempre representarán un reto diagnóstico agregado por la interpretación de las serologías, por lo que quizá en estos casos, la clara exposición a factores de riesgo, la existencia de un cuadro clínico compatible, adecuados diagnósticos diferenciales y serologías simplemente no negativas sean de gran valor.
Quizá la medicina actual, vasta de conocimientos, exige no sólo la simple anulación de un diagnóstico, sino requiere, entonces, la debida confirmación del correcto.
En el Cuadro 1 se mencionan las distintas especies del complejo B. burgdorferi y su distribución geográfica.
Cuadro 1 Especies de B. burgdorferi y su distribución geográfica
|
B. burgdorferi sensu stricto, Estados Unidos, Europa occidental B. garinii, Europa, partes de Asia B. afzelii, Europa, partes de Asia B. japonica, Japón B. andersonii, Norteamérica B. tanukii, Japón B. turdi, Japón B. valaisiana, Europa, partes de Asia B. lusitaniae, Europa central y mediterránea B. sínica, China B. bissettii, Estados Unidos B. californiensis, Estados Unidos (oeste) B. carolinensis, Estados Unidos (sureste) B. spielmanii, Europa B. yangtze, China B. americana*, Norteamérica B. bavariensis*, Europa B. kurtenbachii*, Norteamérica |
* Por confirmarse (especies propuestas).9
En México, desde 1991 se reportaron los primeros casos sugerentes de eritema crónico migratorio en Sinaloa y Monterrey. En 1999 se reportó una prevalencia de infección por B. burgdorferi de 1.1% en la población general y en el venado cola blanca del noreste del país, con frecuencia de 3%. El mismo año se describieron los primeros casos de pacientes con manifestaciones neurológicas en el Valle de México. En 2003, se reportó la seroprevalencia de la infección por B. burgdorferi en la población general del noreste de la República Mexicana y de la Ciudad de México, en 6.3 y 3.4%, respectivamente. En 2007 se reportaron los primeros casos confirmados en el país de enfermedad cutánea y neurológica, procedentes del Valle de México y Quintana Roo.10)-(12
CONCLUSIÓN
Debemos tener presente en nuestra práctica clínica las manifestaciones de la enfermedad de Lyme para su diagnóstico y tratamiento oportunos, cualquiera que siga siendo su incidencia geográfica, en donde, quizá, los cambios climáticos y la constante migración nos mantienen en la actualidad en un periodo de transición ante enfermedades que podrán volverse más frecuentes en nuestro medio.











 nueva página del texto (beta)
nueva página del texto (beta)


