ANTECEDENTES
A pesar de los grandes avances en la prevención y el tratamiento, la fiebre neutropénica sigue siendo una de las principales complicaciones del tratamiento quimioterapéutico contra el cáncer y es causa importante de morbilidad.1 La fiebre ocurre frecuentemente durante la neutropenia inducida por la quimioterapia: 10a 50% de los pacientes con tumores sólidos y más de 80% de los que padecen neoplasias hematológicas tendrán fiebre asociada con neutropenia durante el primer ciclo de quimioterapia. La mayoría de los pacientes no tendrá causa infecciosa documentada. Las infecciones clínicamente documentadas ocurren en 20 a30% de los episodios febriles; los sitios comunes de infección incluyen el tubo gastrointestinal, los pulmones y la piel. La bacteriemia ocurre en 10 a 25% de todos los pacientes, en los que la mayor parte de los episodios ocurrió en el escenario de una neutropenia prolongada y profunda (cuenta absoluta de neutrófilos < 100 neutrófilos/mm3).2 Los cultivos deben tomarse durante o inmediatamente después de la exploración física, al menos dos muestras sanguíneas para hemocultivo, ya sea: 1) una muestra obtenida de vena periférica y la otra obtenida de catéter venoso central (preferido); 2) dos muestras obtenidas de dos sitios diferentes de venas periféricas; 3) ambas muestras pueden obtenerse a través de catéter.
Todos los pacientes con fiebre neutropénica deben tratarse empíricamente con antibióticos de amplio espectro ante la sospecha de infección porque el retraso en el tratamiento conlleva alta mortalidad, este enfoque es necesario porque en la actualidad no existen pruebas diagnósticas rápidas, sensibles o específicas para diferenciar causa infecciosa de fiebre, de causas no infecciosas en el paciente con fiebre neutropénica inducida por quimioterapia.3-5
El tratamiento inicial se basa en un antibiótico intravenoso, se recomiendan los agentes β-lactámicos antipseudomónicos como cefepime o ceftazidima,6-8 un carbapenémico (imipenem-cilastatina o meropenem) o piperacilina-tazobactam como primera línea.9,10 El tratamiento con la combinación de antibióticos intravenosos no se recomienda de rutina. Puede considerarse un agente antipseudomónico combinado con un aminoglucósido, aunque su administración puede asociarse con mayores efectos adversos, como toxicidad ótica y renal.11-13
Debido a que no existen estudios que respalden la prescripción del esquema con caftazidima-amikacina como tratamiento empírico de primera elección en pacientes con fiebre neutropénica, el objetivo de este estudio fue determinar la eficacia del tratamiento con ceftazidima-amikacina comparado contra imipenem durante 10 días en pacientes con fiebre neutropénica secundaria a quimioterapia.
El objetivo fue determinar la eficacia del tratamiento con ceftazidima y amikacina comparado con imipenem, administrados durante 10 días para la mejoría clínica, en pacientes con fiebre neutropénica secundaria a quimioterapia, medido el tiempo promedio en horas para la desaparición de la fiebre después de la administración de la primera dosis del antibiótico.
Material y método
Estudio comparativo, aleatorizado, longitudinal, prospectivo y doble ciego, efectuado del 1 de mayo al 24 de septiembre de 2014. La población de estudio incluyó a pacientes hospitalizados en el servicio de Hematología del Hospital Juárez de México, de cualquier género, con edad entre 17 y 70 años, que tuvieran diagnóstico de malignidad hematológica en tratamiento con cualquier esquema de quimioterapia con cuenta absoluta de neutrófilos ≤ 500 cél/mm3 en el frotis de sangre periférica y que tuvieran temperatura ≥ 38.3ºC en una sola toma o ≥ 38.0ºC persistente en un periodo de una hora.
En cada paciente se cuantificó la fiebre mediante termómetro de mercurio en la cavidad oral, en los sujetos en los que se corroboró la fiebre se tomaron muestras para realizar los siguientes estudios de laboratorio y gabinete: biometría hemática, química sanguínea, examen general de orina, radiografía de tórax y dos hemocultivos, uno de ellos del catéter venoso central en caso de que el paciente lo tuviera y el otro de sangre periférica. En caso de que el paciente no tuviera catéter venoso central, se tomaron las muestras de dos sitios diferentes de accesos venosos periféricos. Se realizaron nuevos controles de hemocultivos a las 48 horas si el paciente continuaba con fiebre y estudios de control al concluir el esquema antibiótico.
Distribución al azar
La muestra se distribuyó al azar por saculación en dos grupos, al grupo 1 se le asignó el tratamiento con ceftazidima-amikacina. La ceftzidima se administró a dosis de 1 g cada 8 horas y la amikacina a dosis de 1 g cada 24 horas, ambas por vía intravenosa. Al grupo 2 se le asignó el tratamiento con imipenem a dosis de 1 g intravenoso cada 8 horas; en ambos grupos el tratamiento se administró por un periodo de 10 días. Todos los medicamentos fueron preparados y envasados por el centro de mezclas del hospital.
Análisis estadístico
Se comparó el promedio de tiempo de desaparición de la fiebre entre los grupos y los promedios de las variables secundarias mediante la prueba U de Mann-Whitney. Además, se compararon los promedios de las variables secundarias en cada uno de los grupos antes y después de administrado el tratamiento mediante la prueba t para muestras pareadas. Se consideró significativo un valor de p < 0.05. Los datos se capturaron y analizaron con el programa IBM SPSS versión 19 para Windows.
Resultados
Se evaluaron 31 pacientes y se registraron las características basales (Cuadro 1), 15 se asignaron al grupo 1 y recibieron tratamiento con ceftazidima y amikacina (48.4%) y 16 pacientes se asignaron al grupo 2 y fueron tratados con imipenem (51.6%).
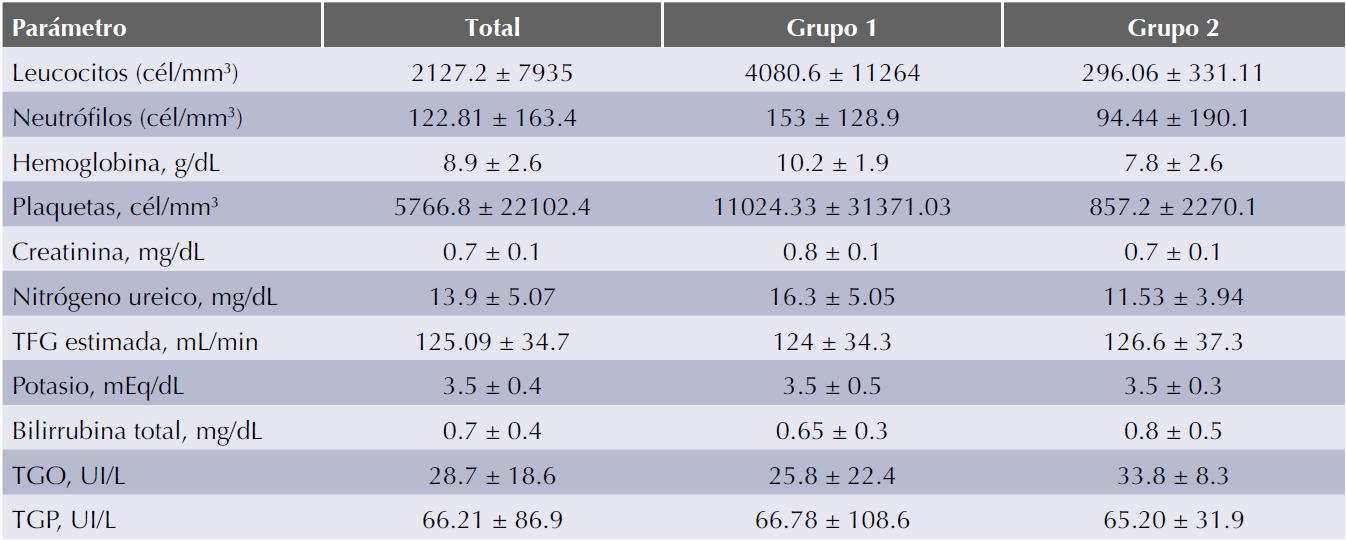
Cuadro 1 Características de los pacientes al inicio del estudio (n=31)
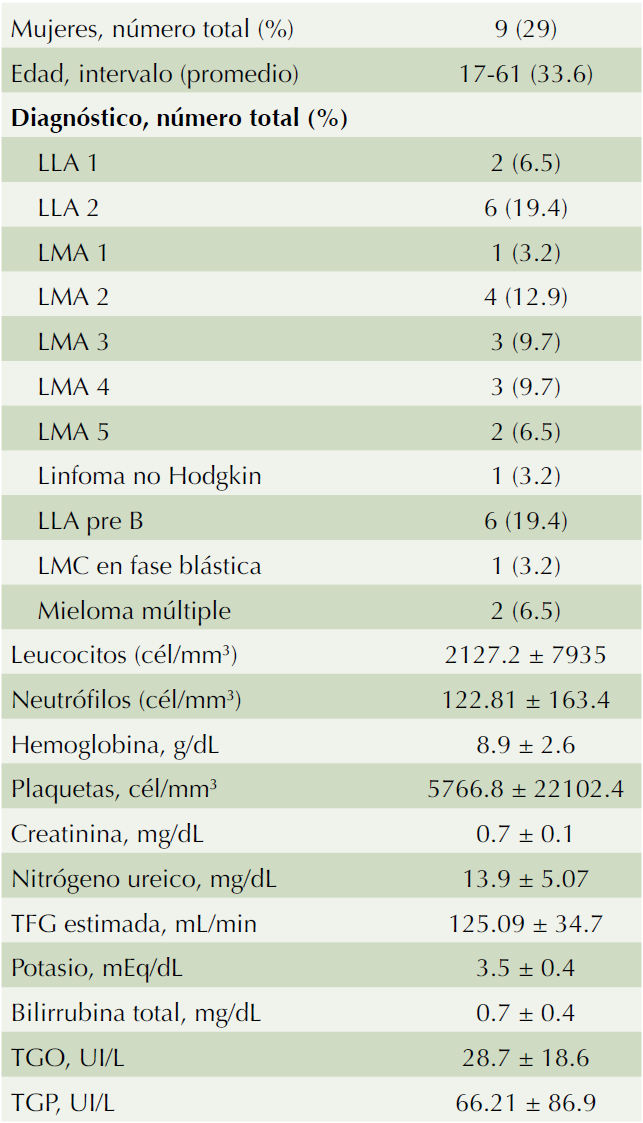
LLA: leucemia linfoblástica aguda; LMA: leucemia mieloblástica aguda; LMC: leucemia mieloblástica crónica; TGO: transaminasa glutámica oxalacética; TGP: transaminasa glutámica pirúvica.
Los exámenes de laboratorio al inicio de tratamiento entre ambos grupos fueron similares, únicamente con diferencia en la cifra de leucocitos (Cuadro 2). Se tomaron hemocultivos a los 31 pacientes del estudio y sólo en 20 pacientes se registró crecimiento bacteriano (64.5%). El Cuadro 3 muestra los microorganismos aislados.
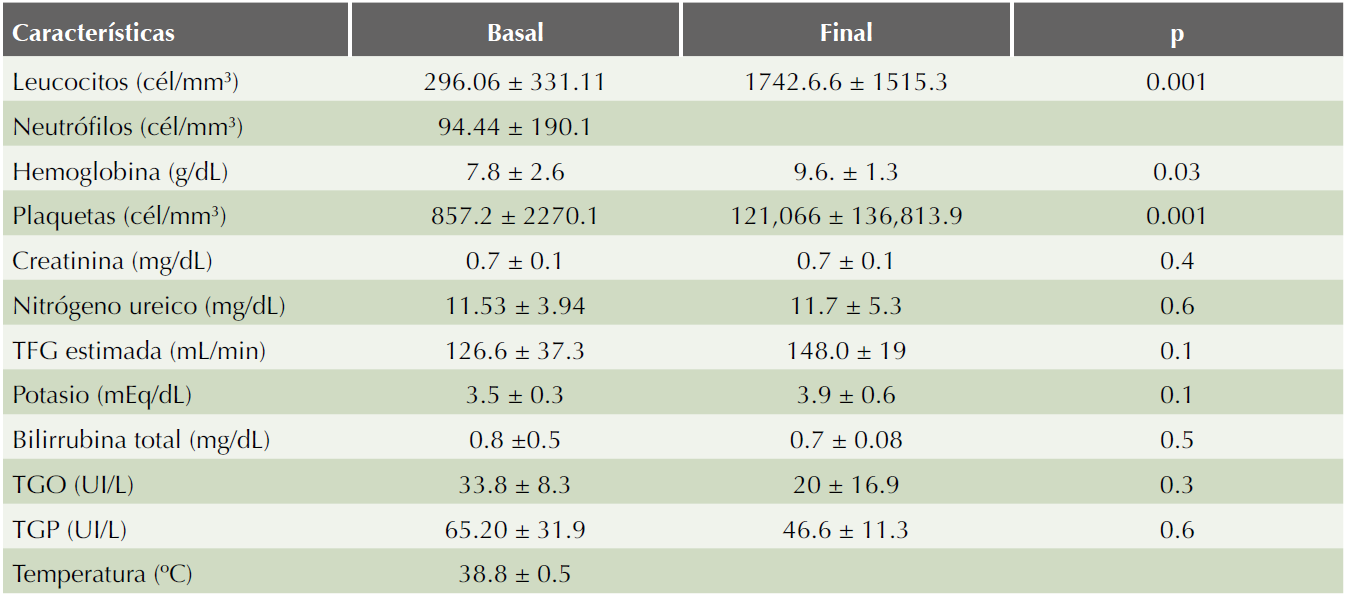
Se compararon las características basales y al final del tratamiento entre ambos grupos, sólo se encontraron diferencias en las cifras plaquetarias, que fueron mayores al término del estudio en ambos grupos (Cuadros 4 y 5).
Se comparó el tiempo promedio en horas para la desaparición de la fiebre después de la primera dosis de antibiótico; el promedio fue de 11.2 ± 16.3 horas en el grupo 1 vs promedio de 9.6 ± 14.8 horas (p = 0.6) en el grupo 2, lo que no fue estadísticamente significativo.
Discusión
La fiebre durante la neutropenia inducida por quimioterapia puede ser la única manifestación de una infección porque las manifestaciones clínicas típicas habitualmente están ausentes.1 La ausencia de neutrófilos, las interrupciones en las barreras mucosas y la piel, los cambios en la microbiología local y la administración irracional de antibióticos predispone a los pacientes a infecciones; en los que los signos y síntomas clásicos no están presentes y la fiebre puede ser la única manifestación.14 En ningún paciente de nuestro estudio se logró identificar el foco infeccioso únicamente por interrogatorio y exploración física.
En la bibliografía internacional se reportan tasas de crecimiento microbiológico en los hemocultivos hasta de 31% en pacientes con malignidades hematológicas, lo que contrasta con la tasa de crecimiento microbiológico de 64.5% encontrada en los pacientes de nuestro estudio. Esta diferencia podría explicarse por el uso de catéter venoso central en nuestra población de estudio y por la escasa prescripción de antibióticos profilácticos.1
Se ha descrito, desde hace 40 años, la variación del espectro epidemiológico de bacterias aisladas de pacientes con fiebre neutropénica. En los decenios de 1960 y 1970, las bacterias gramnegativas eran los patógenos predominantes, a partir de 1980, las bacterias grampositivas fueron los patógenos aislados que predominaron en los hemocultivos. En la actualidad se reporta una tendencia hacia el predominio de aislamiento en los hemocultivos de bacterias gramnegativas.1,4,15 Esta misma tendencia se encontró en nuestro estudio, en el que predominaron las bacterias gramnegativas como principales patógenos aislados en pacientes con fiebre neutropénica de nuestro estudio.
El cambio de E. coli y Klebsiella pneumoniae como principales microorganismos aislados en hemocultivos de pacientes con fiebre neutropénica de nuestro estudio difirió de Staphylococus coagulasa negativo como principal microorganismo aislado en hemocultivos reportados en la bibliografía internacional.2 Las recomendaciones en el tratamiento de las guías actuales de diferentes organizaciones en todo el mundo estipulan que los pacientes con fiebre neutropénica en alto riesgo de complicaciones deben recibir monoterapia con esquema de antibióticos intravenosos con alguno de los siguientes fármacos: imipenem-cilastatina, meropenem, piperacilina-tazobactam o una cefalosporina antipseudomónica de espectro extendido, como cefepima o ceftazidima.7-10,16 En nuestro estudio se comparó imipenem, como una de las alternativas terapéuticas recomendada por guías internacionales contra la combinación ceftazidima-amikacina que en nuestro hospital es el tratamiento de primera elección. En la comparación entre grupos de la eficacia (medida como horas de fiebre después de la primera dosis de alguno de los esquemas terapéuticos), el grupo que recibió imipenem tuvo menos horas de fiebre (9.6 ± 14.8 horas) comparado con el grupo de pacientes que recibió la combinación de ceftazidima-amikacina (11.2 ± 16.3 horas), aunque sin diferencia estadística.
El tiempo de mejoría clínica en cada grupo después de la administración de la primera dosis de medicamento no mostró diferencia estadística. El promedio de temperatura entre grupos tampoco difirió. Nuestro estudio tiene limitaciones, como el tamaño de la muestra y que se realizó en un solo centro hospitalario.











 nueva página del texto (beta)
nueva página del texto (beta)