ANTECEDENTES
La diabetes mellitus tipo 2 es un trastorno crónico del metabolismo que se caracteriza por hiperglucemia causada por un déficit absoluto o relativo de insulina.1
Según la Encuesta Nacional de Salud y Nutrición 2012 (ENSANUT 2012) del total de la población de adultos en México, 9% (IC95% 8.79-9.54%) reportó tener diagnóstico previo de diabetes por un médico, lo que equivale a 6.4 millones de personas, por lo que constituye un problema de salud pública.2
En su etapa inicial no produce síntomas; cuando se detecta tardíamente y no se trata de manera adecuada, ocasiona complicaciones de salud graves, como precipitación de accidentes cardiovasculares o cerebrovasculares, lesiones neurológicas, insuficiencia renal, amputación de las extremidades inferiores y muerte prematura.3 Se estima que la esperanza de vida de individuos con diabetes se reduce entre 5 y 10 años.4
En la actualidad, la hemoglobina glucosilada (HbA1) es la mejor prueba disponible que muestra el control glucémico del paciente con diabetes mellitus.5 La HbA1 se relaciona estructuralmente con la hemoglobina del adulto, pero con una molécula de glucosa adherida a la vaina terminal de la cadena beta. La glucosilación es un proceso irreversible, no enzimático, que depende de las concentraciones de glucosa y de la duración de la exposición de los eritrocitos a la glucosa. Ahora bien, la HbA1 se forma continuamente durante los 120 días del eritrocito, por ello, una simple medición de esta hemoglobina refleja el promedio de glucosa durante los últimos tres meses.6 La HbA1 tiene varias fracciones (HbA1a, HbA1b y HbA1c) y, de ellas, la más estable, la que tiene una unión con la glucosa más específica, es la fracción HbA1c;7 cada 1% de aumento corresponde a una variación de 35 mg/dL de glucemia media. 8
La hiperglucemia crónica se asocia con daño a largo plazo de casi todos los órganos del cuerpo, en especial los ojos, los riñones, el corazón y los vasos sanguíneos.9 La piel no es la excepción y las manifestaciones cutáneas de la diabetes mellitus son numerosas y variadas; se estima que 30% de los pacientes diabéticos tiene algún tipo de afectación cutánea,10 según algunos autores, incluso de 100% durante el curso de la misma (se consideran complicaciones cutáneas la vasculopatía y neuropatía diabéticas), por lo que tiene importancia clínica considerable.11
En presencia de hiperglucemia, con déficit de insulina, la glucosa seguirá vías no insulinodependientes: a) vía de los polioles, b) autooxidación de los azúcares con producción exagerada de los radicales libres y c) glucosilación no enzimática de las proteínas. Todo esto ocasiona hipoxia y alteraciones en la calidad de las membranas basales,12 lo que disminuye la resistencia de la barrera cutánea.
Malassezia spp es un saprófito de la piel y se ha asociado con varias enfermedades cutáneas, como pitiriasis versicolor, foliculitis, dermatitis atópica, pustulosis cefálica neonatal, psoriasis y dermatitis seborreica,13 esta última con frecuencia elevada en pacientes inmunosuprimidos (infección por VIH-SIDA).14
El objetivo de este estudio es determinar la prevalencia de Malassezia spp en la piel de la cara de pacientes con diabetes mellitus tipo 2 de acuerdo con el control glucémico.
MATERIAL Y MÉTODO
Estudio abierto, descriptivo, observacional y transversal, efectuado en pacientes con diabetes mellitus 2 que participaron en la 24a Carrera Nacional del Paciente con Diabetes, realizada en la Ciudad de México el 15 de octubre de 2016 y que voluntariamente se acercaron al módulo de Micología. Se registraron: sexo, edad, años de evolución con diabetes mellitus 2, comorbilidades, glucemia capilar preprandial y hemoglobina glucosilada; los pacientes se exploraron para la búsqueda de lesiones en la piel de la cara. Posteriormente, se realizó un raspado superficial en la región malar con una hoja de bisturí, colocando la muestra sobre una laminilla, que se fijó y tiñó con azul de metileno a 0.05% durante un minuto y se observó con microscopia de luz (100x) con aceite de inmersión. Se utilizó una escala de +, ++ y +++ (cantidad escasa, moderada y abundante, respectivamente) para cuantificar las levaduras de Malassezia spp.
La determinación del control glucémico se realizó con base en la cifra de HbA1c, comparada con las metas recomendadas por la Asociación Americana de Diabetes (ADA) en su guía 2017. Los parámetros fueron los siguientes: los pacientes en control glucémico fueron los que tenían HbA1c menor de 6.5% con diabetes de corta evolución, en tratamiento con modificaciones del estilo de vida o metformina exclusivamente y sin enfermedad cardiovascular; o HbA1c menor de 8% con complicaciones microvasculares o macrovasculares, comorbilidades extensas, diabetes de larga evolución y con politratamiento farmacológico que incluía insulina.15
RESULTADOS
Se incluyeron 49 pacientes con diabetes mellitus 2, con predominio del sexo femenino (69%), la edad varió entre 46 y 85 años, con mediana de 63 años. La evolución promedio de la diabetes fue de 17 años. Las comorbilidades encontradas fueron: hipertensión arterial sistémica en 31 pacientes (63%), enfermedad renal crónica en 4 pacientes (8%) e hipotiroidismo en 4 pacientes (8%). No se encontraron lesiones en la piel de la cara en ningún paciente.
En relación con el control de la diabetes mellitus 2, predominaron los pacientes sin control glucémico: 31 pacientes (67%), en comparación con 16 pacientes controlados (33%). La cifra máxima de glucemia preprandial fue de 265 mg/dL, la cifra mínima de 75 mg/dL; con promedio de 138.3 mg/dL. La cifra máxima de HbA1c fue de 11.8% y la menor de 5.6%, con promedio de 7.8%. Los 49 pacientes estudiados tuvieron frotis positivos para Malassezia spp (Figura 1), con las siguientes frecuencias: 28 (57%) pacientes con levaduras escasas (+), 12 (25%) pacientes con levaduras en cantidad moderada (++) y 9 (18%) con levaduras abundantes (+++). Figura 2
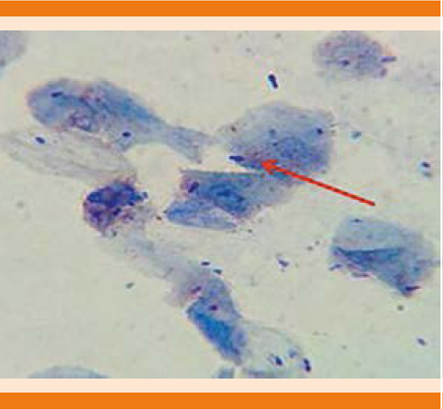
Figura 1 Frotis teñido con azul de metileno a 0.05%. Microscopia de luz (100x) con levaduras de Malassezia spp.
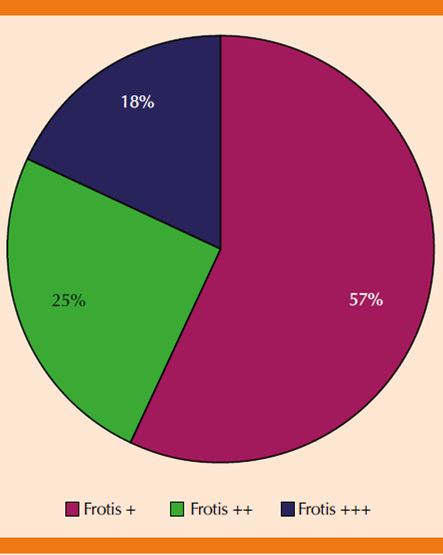
Figura 2 Distribución de los frotis positivos a Malassezia spp en pacientes con diabetes mellitus tipo 2.
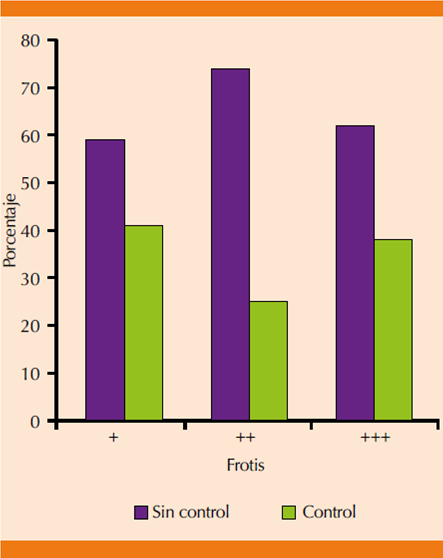
Los frotis con levaduras escasas (+) se observaron en 21 (59%) pacientes sin control y en 7 (41%) pacientes con control; los frotis con levaduras en cantidad moderada (++) estuvieron presentes en 7 (74%) pacientes sin control y en 5 (26%) pacientes con control; los frotis con levaduras abundantes se observaron en 7 (63%) pacientes sin control y en 2 (37%) pacientes con control (Figura 3).
DISCUSIÓN
En este estudio se evidencia que existe un alto porcentaje de diabéticos tipo 2, con predominio de género femenino (69%) en comparación con el género masculino (31%), dato que concuerda con la ENSANUT 2012 en la que se reportó un porcentaje de 8.6% (IC95% 8-9.2%) entre los hombres y de 9.6% (IC95% 9.13-10.2%) entre las mujeres.16
La hipertensión arterial sistémica se manifiesta en 20% de la población general, pero afecta hasta 50% de las personas con diabetes mellitus tipo 2,16 como se demostró en los individuos participantes de nuestro estudio (63%); en cuanto a la enfermedad renal crónica y su prevalencia en pacientes diabéticos, se obtuvo una prevalencia menor (8%) a la encontrada (34%) en el estudio de Calvo-Vázquez y colaboradores en 2015.17 El análisis realizado por Vázquez y su grupo en 2013 describe que 28% de una población en Ecuador tiene hipotiroidismo asociado con diabetes mellitus tipo 2,18 cifra superior a la demostrada en nuestro estudio (8%).
El porcentaje elevado (67%) de los pacientes sin control indica el mal apego al tratamiento de la diabetes mellitus tipo 2, cuya consecuencia a futuro son las complicaciones en vasos sanguíneos y nervios periféricos y secundariamente los órganos irrigados o inervados por ellos.4,9,10,16-19
Tello-Ibáñez y su grupo,20 en 2016, realizaron un estudio con la finalidad de determinar la relación existente entre la dermatitis seborreica y Malassezia spp en pacientes con diabetes mellitus tipo 2, reportando la presencia de esta levadura en 41%; en comparación con el 100% de prevalencia encontrada en nuestro estudio. Malassezia spp se ha encontrado en un amplio rango de porcentajes en individuos sanos (desde 31 a 91%),20 lo que es esperado al ser un saprófito de la piel. No existen estudios que reporten la existencia de Malassezia spp de acuerdo con el control glucémico en individuos con diabetes mellitus tipo 2, y es interesante encontrar que los pacientes sin control tuvieron frecuencia mayor de Malassezia en las tres escalas utilizadas, lo que puede justificarse por el estado de inmunodepresión de estos pacientes.
Asimismo, Malassezia spp se asocia con diversas enfermedades cutáneas, como: pitiriasis versicolor, foliculitis, dermatitis atópica, pustulosis cefálica neonatal, psoriasis y dermatitis seborreica, y si estos pacientes tienen esta levadura en altos porcentajes, se puede inferir que sean más susceptibles a padecer esas afecciones.13,21-23
CONCLUSIÓN
Se considera que Malassezia spp es un saprófito de la piel. En nuestro estudio la prevalencia de Malassezia spp en pacientes con diabetes mellitus tipo 2 fue del 100%, con un número menor de levaduras en los que tienen control glucémico adecuado, lo que puede indicar que la posibilidad de tener esta levadura aumenta con el descontrol glucémico y probablemente denota el grado de inmunosupresión en estos pacientes.











 text new page (beta)
text new page (beta)