INTRODUCCIÓN
El examen endoscópico de la vía aérea constituye uno de los avances más significativos como técnica diagnóstica y terapéutica de enfermedades respiratorias, pues ofrece un número muy bajo de complicaciones y contraindicaciones.1 Desde su introducción en 1968, el broncoscopio flexible de fibra óptica ha ampliado sus aplicaciones y se dispone de instrumentos equipados con pinzas de biopsia y cepillos más sofisticados que vuelven más seguro el procedimiento.2 Sus complicaciones están relacionadas con el procedimiento en sí, la enfermedad base y las técnicas de sedación utilizadas; éstas se pueden dividir en fisiológicas, infecciosas, mecánicas y anestésicas.3 En general se considera la broncoscopía como un procedimiento seguro, en una serie retrospectiva de más de 24 mil casos se encontraron tasas de mortalidad de 1 por 10,000 y de complicaciones 8 por 10,000.4,5
Las complicaciones fisiológicas dependen de respuestas normales exageradas del organismo a la agresión de la exploración pudiendo condicionar hipoxemia, hipercapnia, arritmias y laringoespasmo.3,6 Las complicaciones infecciosas son poco frecuentes, la broncoscopía es un procedimiento en el que se cuida el aseo adecuado de instrumentos y técnicas, con lo que la infección iatrogénica se vuelve poco frecuente.3,4 Picard estableció que la fiebre es un evento adverso frecuente posterior a la broncoscopía en niños.7 Por su parte, Lucio Talamoni observó un nivel elevado de éxito de la broncoscopía flexible en la resolución de atelectasias persistentes, con un éxito de 87% y sólo mostrando complicaciones menores como hipoxemia transitoria en 3 niños.8 Las complicaciones mecánicas son derivadas del traumatismo sobre la mucosa de la vía aérea, o bien por obstrucción en la introducción de fibrobroncoscopio. Las complicaciones anestésicas se relacionan con exceso o insuficiencia de la anestesia, pudiendo ocasionar depresión respiratoria, dolor, estrés, disfunción autonómica como bradicardia o laringoespasmo.3
Las complicaciones en función de la gravedad se clasifican en mayores y menores. Se consideran mayores las que requieren intervención o interrupción del procedimiento y representan entre 0.3 y 1.5% de los procedimientos, entre ellas están el neumotórax, las desaturaciones graves y la apnea. Las menores representan entre 0.8 y 27% y pueden ser epistaxis, laringoespasmo, broncoespasmo y desaturaciones transitorias.4,9-11
De Blic, en un hospital en Francia, estudió complicaciones de la broncoscopía en niños de forma prospectiva, reportando de forma general complicaciones menores en cerca de 5% y mayores en 2%.12 La Sociedad Americana de Tórax ha recomendado acciones para disminuir la probabilidad de complicaciones como la mejor selección de pacientes, alta experiencia de broncoscopistas y cumplimiento de recomendaciones para realizar la broncoscopía.11,13,14
OBJETIVO
Describir las principales indicaciones de broncoscopías en edad pediátrica y determinar la frecuencia y severidad de sus complicaciones.
MATERIAL Y MÉTODOS
Estudio transversal descriptivo, en un hospital de tercer nivel de atención en el occidente del país, de marzo del 2006 a diciembre del 2014. Se evaluaron las complicaciones menores y mayores de las broncoscopías.
Criterios de selección
Se incluyeron desde recién nacidos hasta adolescentes de 16 años de edad, para quienes se solicitaron broncoscopías al servicio de neumología pediátrica, de los diferentes servicios de hospitalización y urgencias pediátricas.
Cálculo del tamaño de la muestra
Se incluyeron todos los pacientes a quienes se les haya realizado una broncoscopía flexible por el servicio de neumología pediátrica en el periodo de estudio.
Procedimientos
Se revisó la base de datos del Servicio de Neumología Pediátrica para identificar a todos los pacientes a quienes se les realizó una broncoscopía, independientemente de su diagnóstico principal e indicación. Se revisaron expedientes clínicos en área de archivo. Se diseñó una hoja para la recolección de datos que fue llenada por el investigador principal. Posteriormente, se vació la información en la base de datos electrónica para su análisis posterior.
Las complicaciones se clasificaron de acuerdo con los criterios de De Blic y sus colaboradores12 que define el concepto de complicación mayor como aquella que pone en riesgo la vida del paciente y que requiere suspender el procedimiento o realizar alguna intervención; complicación menor como una condición superficial que no ocasionó riesgo extra al paciente al momento de realizar la broncoscopía.
Se definieron como complicaciones severas las siguientes: 1) muerte: paro respiratorio o cardiorrespiratorio que ocurriera durante la broncoscopía; 2) hemoptisis masiva: no presente previa al procedimiento y que hubiera presentado hemoptisis masiva (> 200 mL) durante 1 hora después de la broncoscopía; 3) laringoespasmo, traqueo o broncoespasmo: espasmo a nivel de laringe, tráquea o bronquios que ocurriera antes o después de que el broncoscopio pasara a través de la glotis; 4) arritmia cardiaca: durante el procedimiento del electrocardiograma varios tipos de arritmia: taquicardia sinusal, latidos auriculares o ventriculares prematuros, o contracción nodal prematura, cambios en la onda T, prolongación del intervalo QT o paro cardiaco; 5) neumotórax o enfisema subcutáneo que ocurriera durante o después del procedimiento y requiriera succión o drenaje; 6) fístula traqueoesofágica; 7) perforación traqueal; 8) obstrucción de la vía aérea que era permeable, pero que hubiera presentado disminución de la luz y obstrucción posterior al procedimiento.15
Para facilitar el análisis las complicaciones se agruparon en cuatro categorías: fisiológicas, infecciosas, mecánicas y anestésicas según Javier Pérez Frías y su grupo.3 Se realizó un análisis general de estas complicaciones a través de análisis de características clínicas y sociodemográficas.
Broncoscopía
El estudio broncoscópico se realizó en todos los casos por un médico neumólogo pediatra con capacitación especial y amplia experiencia en este procedimiento. Los estudios fueron realizados en un área hospitalaria especial destinada para ello con mesa de exploración y monitoreo no invasivo. En todos los casos se contó con la aplicación de anestesia general inhalada por un anestesiólogo pediatra, previa inducción intravenosa. Los equipos de broncoscopía utilizados fueron broncoscopio Storz 3.5 mm con canal de trabajo de 1.2 mm y broncoscopio flexible pediátrico Pentax 5.7 mm equipado con videograbación.
Análisis estadístico
Las variables cualitativas se analizaron mediante frecuencias y porcentajes, las variables cuantitativas con medianas y límites (mínimo y máximo). Se manejó una base de datos electrónica en el programa Excel® de Microsoft Office® 2010 y para el análisis de la información se utilizó el programa estadístico SPSS versión 20.0 para Windows®.
Consideraciones éticas
El estudio se apegó a los principios internacionales de investigación dictaminados en la Declaración de Helsinki. El estudio se clasifica sin riesgo según la Ley General de Salud, por lo que no requiere consentimiento informado; sin embargo, para el procedimiento de broncoscopía se solicitó la firma del consentimiento a los padres o encargados del paciente. El protocolo fue aprobado por el Comité local de investigación y ética en salud 1302 del hospital con número de registro de R-2012-1302-42.
RESULTADOS
Se analizaron 1,059 broncoscopías en el departamento de Neumología Pediátrica. De ellas presentaron complicaciones 83 pacientes (8%), referidas como menores 69 (83%) y mayores 14 (17%). Las complicaciones más frecuentes fueron las fisiológicas, seguidas de las anestésicas y de las mecánicas. En ninguno de los dos grupos hubo complicaciones infecciosas (Figura 1).
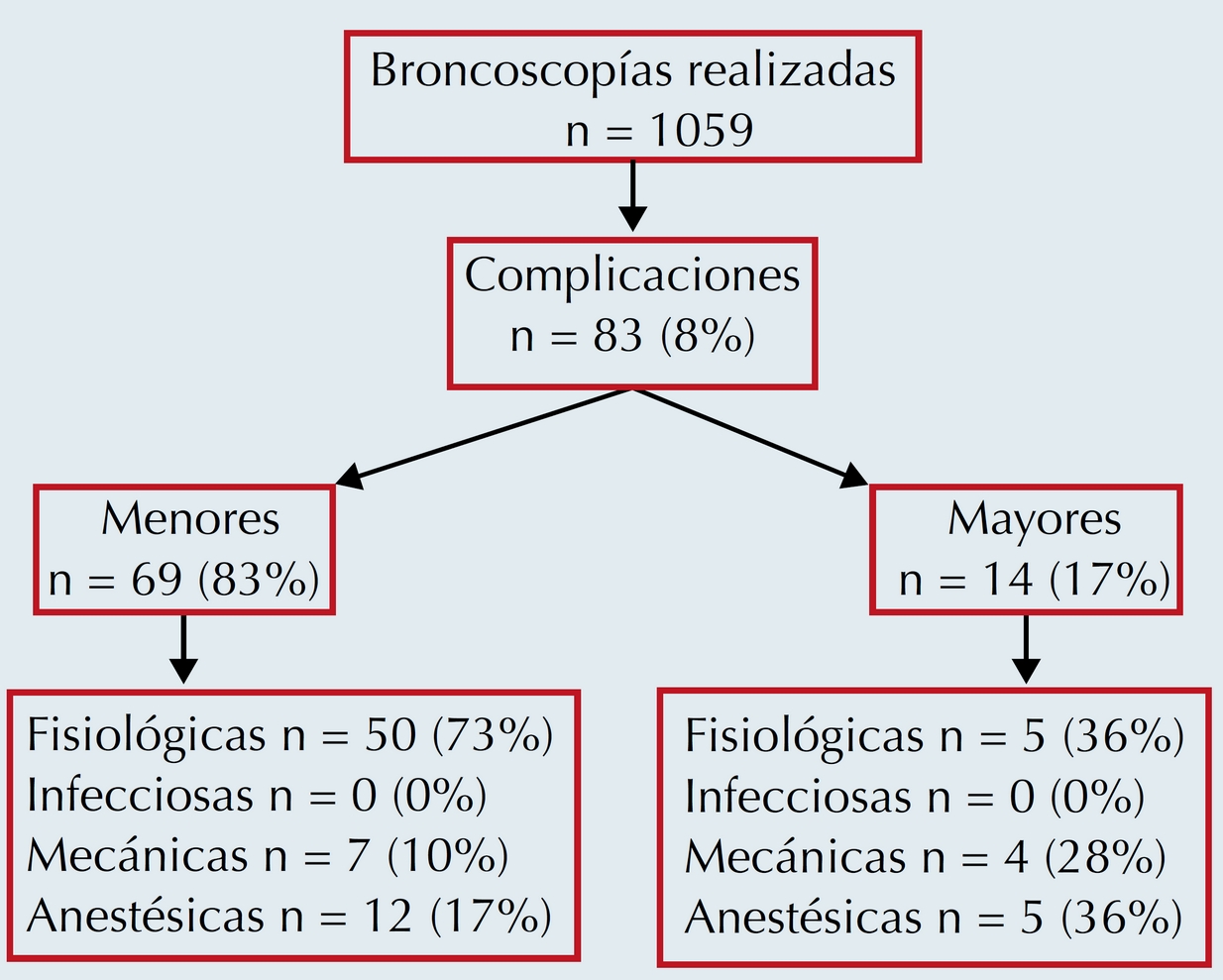
Figura 1 Perfil general del estudio de complicaciones de broncoscopías flexibles en edad pediátrica.
En el Cuadro 1 se presentan las características sociodemográficas más importantes, primero de toda la población estudiada y, segundo, de aquellos niños que presentaron complicaciones. La distribución por géneros es muy similar en ambos grupos, donde predomina el masculino casi en dos terceras partes. La edad de los pacientes fue predominantemente de menores de dos años en dos terceras partes. La indicación para el estudio en ambos grupos fue patología respiratoria en más de 75% de los casos, la sospecha o extracción de un cuerpo extraño le siguió en frecuencia. El estudio diagnóstico fue el más realizado en ambos grupos.
Cuadro 1 Características clínicas y sociodemográficas de pacientes pediátricos a quienes se les realizó estudio de broncoscopía y presentaron complicaciones
| Género, masculino/femenino, n (%) | 648 (61)/411 (39) | 51 (61.5)/32 (38.5) |
| Edad en meses, mediana (rango) | 42 (0-192) | 38 (0-176) |
| Menores 2 años, n (%) | 698 (66) | 55 (66) |
| 2 a 5 años, n (5) | 111 (10.5) | 11 (13.5) |
| 6 a 10 años, n (%) | 112 (10.5) | 6 (7) |
| 11 a 16 años, n (%) | 138 (13) | 11 (13.5) |
| Indicación de broncoscopía | ||
| Respiratoria, n (%) | 842 (80) | 63 (76) |
| Sospecha fístula traqueoesofágica, n (%) | 70 (7) | 5 (6) |
| Sospecha de cuerpo extraño, n (%) | 53 (5) | 7 (8.4) |
| Cuerpo extraño confirmado, n (%) | 41 (4) | 7 (8.4) |
| Intubación asistida, n (%) | 46 (4) | 1 (1.2) |
| Otras, n (%) | 7 (1) | 0 (0) |
| Tipo de estudio | ||
| Diagnóstico, n (%) | 898 (85) | 73 (88) |
| Terapéutico, n (%) | 161 (15) | 10 (12) |
n: frecuencia; %: porcentaje.
Según la severidad de las complicaciones, las complicaciones mayores fueron 14 (1.5%) y menores 58 (6.5%) en procedimientos diagnósticos. No hubo complicaciones mayores en procedimientos terapéuticos y solo 11 (7%) de complicaciones menores. Cuadro 2.
Cuadro 2 Severidad de complicaciones por tipo de indicación de broncoscopía
| Ninguna, n (%) | 826 (92) | 150 (93) |
| Complicación mayor, n (%) | 14 (1.5) | 0 (0) |
| Complicación menor, n (%) | 58 (6.5) | 11 (7) |
n: frecuencia; %: porcentaje.
El Cuadro 3 muestra que el motivo de solicitud de la broncoscopía fue primordialmente de tipo diagnóstico. En el grupo de indicación diagnóstica principalmente fue por atelectasia persistente y referencia de estridor. En el grupo de indicaciones terapéuticas se refirió principalmente la resolución de una atelectasia persistente. El Cuadro 4 muestra las complicaciones globales de la población general. La desaturación fue la complicación más frecuente y la grave fue más común, le siguió la desaturación transitoria. Otras complicaciones también sobresalieron como las arritmias y el broncoespasmo. En este cuadro se muestra el total de complicaciones y algunos niños presentaron dos o más complicaciones a la vez. En total hubo 107 complicaciones en 83 niños.
Cuadro 3 Indicaciones de broncoscopía en pacientes según motivo de solicitud
| Indicación diagnóstica | 898 |
| Atelectasia persistente, n (%) | 157 (17.5) |
| Estridor, n (%) | 102 (11) |
| Sospecha de fístula traqueoesofágica, n (%) | 70 (8) |
| Sospecha de infección, n (%) | 62 (7) |
| Permeabilidad de vía aérea, n (%) | 57 (6) |
| Sospecha cuerpo extraño, n (%) | 53 (6) |
| Hemoptisis, n (%) | 48 (5) |
| Otras, n (%) | 349 (39) |
| Indicación terapéutica | 161 |
| Atelectasia, n (%) | 67 (42) |
| Intubación asistida, n (%) | 46 (29) |
| Cuerpo extraño, n (%) | 41 (25) |
| Otras, n (%) | 7 (4) |
n: frecuencia; %: porcentaje.
Cuadro 4 Tipo de complicaciones presentadas por broncoscopía flexible en la población pediátrica estudiada
| Desaturación grave, n (%) | 37 (34.5) |
| Desaturación transitoria, n (%) | 21 (20) |
| Arritmias, n (%) | 13 (12) |
| Broncoespasmo, n (%) | 12 (11) |
| Hemoptisis, n (%) | 5 (4.8) |
| Hipercapnia, n (%) | 3 (2.8) |
| Neumotórax, n (%) | 3 (2.8) |
| Laringoespasmo, n (%) | 2 (1.9) |
| Hemorragia pulmonar, n (%) | 2 (1.9) |
| Hipoxemia, n (%) | 1 (0.9) |
| Apneas, n (%) | 1 (0.9) |
| Otras, n (%) | 7 (6.5) |
n: frecuencia; %: porcentaje.
Hubo tres casos de neumotórax, el primero y segundo con daño pulmonar crónico de base y el tercero con antecedente de neumotórax recidivante; en ellos fue necesario suspender el procedimiento y colocar de forma urgente un sello pleural, en el segundo de los pacientes se presentó de forma bilateral. Cinco pacientes requirieron maniobras de reanimación avanzada, el primero sin antecedentes de importancia tuvo bradicardia que no respondió a tratamiento farmacológico, revirtiéndose con maniobras como masaje cardiaco y cardioversión; el segundo paciente, portador de neumotórax bilateral y paro cardiorrespiratorio, requirió un ciclo de reanimación avanzada logrando reversión. Nuestro tercer paciente, un lactante de 2 años 2 meses en quien se realizó estudio por atelectasia persistente, tuvo arritmia tipo fibrilación ventricular seguida de actividad eléctrica sin pulso, se ingresó a terapia intensiva pediátrica. El cuarto caso fue un niño de 2 años de edad con neumopatía crónica, al momento de iniciar el procedimiento tuvo bradicardia y desaturación grave, requiriendo también reanimación e ingreso a terapia intensiva. El último caso, un adolescente de 12 años 5 meses con fibrosis quística, tuvo paro cardiorrespiratorio por 3 minutos, finalmente revertido.
Dos pacientes ingresaron a la terapia pediátrica, uno de ellos adolescente de 12 años con antecedente de bi-lobectomía derecha y hemoptisis, quien tuvo hemorragia pulmonar, desaturación grave, supra-desnivel ST e hipotensión, requirió tratamiento aminérgico. El segundo, un adolescente de 14 años con antecedente de inmunosupresión secundaria a enfermedad granulomatosa crónica con sospecha de micosis pulmonar, tuvo hipotensión e inestabilidad hemodinámica, también requirió tratamiento aminérgico con monitorización invasiva en la terapia intensiva. En común, 3 de los cuatro pacientes con enfermedades con antecedentes graves de neumopatía crónica, bi-lobectomía y la enfermedad granulomatosa crónica. Al paciente más pequeño, un recién nacido de 18 días, se le realizó broncoscopía por intubación prolongada, presentó desaturación grave, sin recuperación con ventilación a presión positiva y oxígeno, sin lograr intubarse nuevamente, se le realizó traqueotomía urgente.
DISCUSIÓN
Los resultados de nuestro estudio apoyan los resultados que Wood desde 1978 ha defendido, mencionando que la broncoscopía en pacientes pediátricos es un procedimiento seguro.16 Nuestro estudio es el reporte con mayor número de pacientes pediátricos en Latinoamérica, ya que sólo se encontró un artículo en nuestro país realizado en el Instituto Nacional de Enfermedades Respiratorias (INER) "Ismael Cosío Villegas" por Jamaica-Balderas en el año 2007.17
Dentro de los resultados más importantes de nuestro estudio encontramos que la mayoría de los pacientes a quienes se les realizó broncoscópia son masculinos y menores de 2 años, lo que coinciden con reportes internacionales.10,12,17,18
La población estudiada podría considerarse homogénea ya que la mayoría de los pacientes tuvieron una patología respiratoria de fondo y sólo una minoría presentó problemas variados como sospecha de fístula traqueo-esofágica, sospecha de cuerpo extraño, extracción del cuerpo extraño o intubación asistida. La indicación en más de tres cuartas partes de los niños fue de tipo diagnóstico, donde la más frecuente fue la atelectasia persistente, seguida de estridor, fístula traqueo-esofágica, sospecha de infección, permeabilidad de la vía aérea, intubación prolongada, sospecha de cuerpo extraño, hemoptisis y extubación fallida. Dentro de la agrupación de indicaciones terapéuticas en primer lugar se observa la atelectasia, seguida de intubación asistida y cuerpo extraño. Estos resultados son muy similares con las indicaciones en el estudio del INER en el 2007.17
En el 2002, De Blic y sus colaboradores publicaron una revisión de 1,328 procedimientos realizados bajo sedación consciente y profunda, en donde se reportan complicaciones menores en 5.2% y mayores en 1.7%.12 En nuestro trabajo hubo frecuencias muy similares; sin embargo, comparado con el reporte del INER, nuestra frecuencia de complicaciones menores en porcentajes fue inferior.17 No existe diferencia en la severidad de complicaciones por género, sin embargo, si hubo diferencia entre los tipos de indicación; sólo se señalan complicaciones mayores en los procedimientos diagnósticos. Esto no ha sido comunicado en referencias previas.
Las complicaciones que se presentaron en los procedimientos terapéuticos, estuvieron más frecuentemente relacionadas con extracción de cuerpo extraño,18 similar a lo reportado en otros estudios como en el Instituto Nacional de Enfermedades Respiratorias en la Cd. de México y otros autores internacionales como Sánchez, en Chile.17,18 Las complicaciones mayores más frecuentes fueron arritmias y desaturación grave, seguidas de hipotensión, supra-desnivel en ST, inestabilidad hemodinámica y paro cardiorrespiratorio, neumotórax, hemorragia pulmonar; menos comunes las apneas e hipercapnia.12,15,17,18 La hipoxia es uno de los riesgo mayores de la broncoscopía, que puede relacionarse a varios mecanismos como obstrucción de la vía aérea. La respuesta de la desaturación transitoria fue buena con el uso de oxígeno, no así la desaturación grave que, de acuerdo con la bibliografía internacional, además requiere de ventilación con presión positiva.17
Entre las complicaciones mayores existen características en común en los pacientes: más de la mitad son menores de 2 años, todos se presentaron en procedimientos diagnósticos portadores de una patología respiratoria de base, por lo que podemos inferir que el tener una enfermedad respiratoria puede predisponer al paciente a sufrir una complicación grave como arritmia (tipo bradicardia), requiriendo manejo farmacológico o acompañada de desaturación grave e hipercapnia u otras complicaciones que requirieron ventilación mecánica y maniobras avanzadas de reanimación pediátrica. Todas las complicaciones mayores estuvieron presentes en pacientes con problemas graves predisponentes; sin embargo, ningún paciente murió, esto acorde a reportes previos.12,18,19
Algunos autores como Goussard P. concluyeron en sus estudios en niños con tuberculosis pulmonar con obstrucción severa de la vía aérea que la broncoscopía es un procedimiento seguro, lo que ha hecho que el desempeño de la imagenología en el diagnóstico y tratamiento de las enfermedades bronquiales aumente su aplicabilidad, aun en niños más pequeños.20
Finalmente, en estudios referidos en una revisión sistemática de 27 reportes se encontró que la broncoscopía flexible determinó un cambio en el tratamiento médico en el 30% de los casos de pacientes en estado crítico. Igualmente, contribuyó con el cambio de antibióticos en 20% de los casos. Dentro de las mínimas complicaciones se encontraron hipotensión transitoria, hipoxia o bradicardia resueltos en intervención mínima. Estos resultados apoyan los resultados obtenidos en nuestro estudio y sugieren una gran utilidad con una frecuencia muy baja de complicaciones.21 Por lo anterior, consideramos que la broncoscopía es un procedimiento seguro con baja frecuencia de complicaciones; no obstante, por la naturaleza peligrosa de estas complicaciones se requiere realizar las broncoscopías bajo las siguientes condiciones estrictas: indicación muy precisa, experto en el procedimiento, un lugar apropiado y una supervisión adecuada y estrecha.











 nueva página del texto (beta)
nueva página del texto (beta)


