INTRODUCCIÓN
La linfadenopatía cervical es una reacción inflamatoria del huésped, desencadenada por un estímulo local, que corresponde al drenaje de puntos anatómicos de cabeza y cuello. Con frecuencia se relaciona con infecciones de origen viral o bacteriano a nivel de las vías aéreas superiores; sin embargo, puede ser parte de una respuesta del sistema reticuloendotelial ante una infección sistémica.
La malignidad debe ser sospechada cuando hay adenopatía dolorosa en la cadena cervical posterior o inferior, particularmente en niños mayores. Casi todas las adenomegalias en el triángulo cervical anterior (anterior al esternocleidomastoideo) son benignas, con excepción de la malignidad tiroidea; 50% de las tumoraciones en el triángulo posterior son malignas.
Los ganglios cervicales incluyen el grupo superior profundo que se sitúa por debajo del ángulo de la mandíbula y drena la lengua. Los ganglios cervicales superficiales incluyen el grupo anterior que se encuentran a lo largo de la vena yugular anterior, el grupo posterior se encuentran en el triángulo posterior a lo largo del curso de la vena yugular externa; éstos drenan del oído externo y la glándula parótida. Los ganglios inferiores profundos, incluyendo los ganglios escalenos y supraclaviculares, se encuentran en la parte inferior del cuello y reciben el drenaje linfático de la región superficial de la cabeza y el cuello y de las estructuras más profundas como la laringe, la tráquea y la glándula tiroides. Los ganglios escalenos y supraclaviculares también reciben el drenaje de la cabeza y el cuello, los brazos, el tórax superficial, los pulmones, el mediastino y el abdomen (Figura 1).
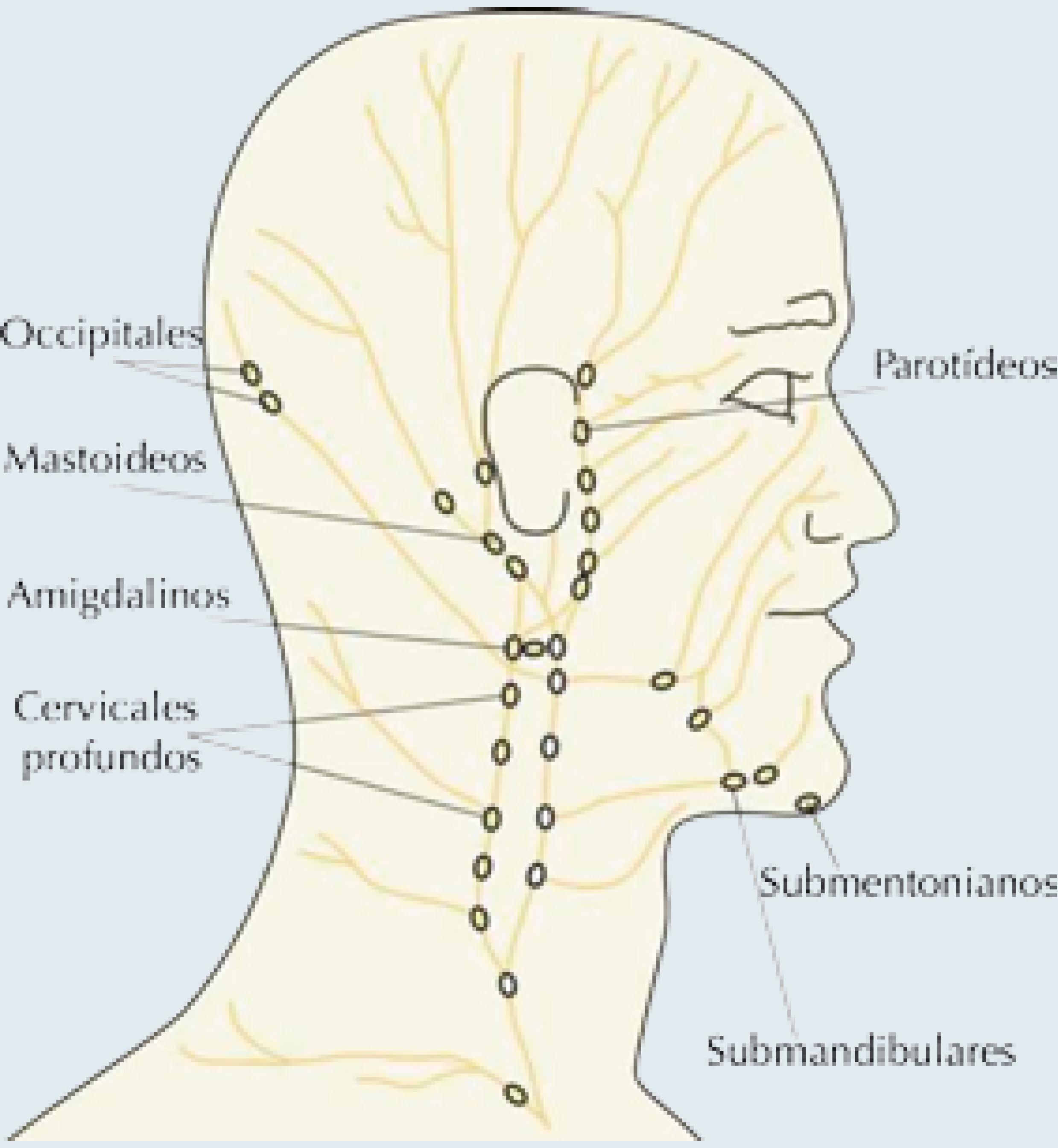
Figura 1 Nodo linfático cervical. Tomada de: Humananatomydb.com. http://humananatomydb.com/cervical-lymph-node-labelled/
CAUSAS
Cuadro 1 Causas infecciosas y no infecciosas
|
Virales Infecciones por virus respiratorios: adenovirus, VSR , influenza, parainfluenza, rinovirus. Infecciones de vías respiratorias altas: Coxsackievirus, herpesvirus. Infecciones virales sistémicas: VIH, sarampión, rubeola, varicela, citomegalovirus, Epstein Barr |
Neoplásicas Hematológicas: leucemia linfoblástica, leucemia mielocítica, histiocitosis Linfoides: enfermedad de Hodgkin, linfoma no hodgkiniano, linfosarcoma Neuroblastoma, neoplasias tiroideas, rabdomiosarcoma (localizado en cabeza o cuello) |
|
Bacterianas Infecciones respiratorias piógenas: faringitis, faringoamigdalitis. Adenitis piógena (S. pyogenes, S. aureus, anaerobios) Infecciones de cabeza y cuello Infecciones sistémicas: *Endocarditis bacteriana *Sífilis *Zoonosis: brucelosis, tularemia, leptospirosis, ántrax, enfermedad por arañazo de gato *Tuberculosis: Mycobacterium tuberculosis, micobacterias atípicas *Actinomicosis *Infecciones por Yersinia enterocolítica |
Enfermedades autoinmunitarias Artritis reumatoide juvenil Lupus eritematoso sistémico Poliarteritis nodosa |
|
Micóticas Histoplasmosis |
Reacciones de hipersensibilidad Enfermedad del suero Reacción a medicamentos (alopurinol, atenolol, captopril, carbamazepina, quinidina, fenitoína, hidralazina, penicilina, primidona, sulfonamidas) Reacción postvacunal |
|
Parasitarias Toxoplasmosis |
Otras Enfermedad de Kawasaki Enfermedad de Kikuchi Enfermedad de Kimura Enfermedad de Rosai-Dorfman (histiocitosis sinusoidal) Hiperplasia linfoide reactiva inespecífica Sarcoidosis |
Cuadro 2 Causas infecciosas comunes de linfadenopatía cervical de acuerdo a la edad del paciente
| 1-4 semanas |
Staphylococcus
aureus Streptococcus pyogenes |
| 1-12 meses |
Staphylococcus
aureus Streptococcus pyogenes Toxoplasma gondii Citomegalovirus Infección por Epstein Barr |
| 1 año-5 años | Infecciones del tracto respiratorio superior Streptococcus pyogenes Staphylococcus aureus Mycobacterias no tuberculosis Toxoplasma gondii Citomegalovirus Virus Epstein Barr |
| 6 años-14 años | Infecciones del tracto respiratorio superior Bartonella henselae Mycobacterium tuberculosis Bacterias anaerobias Citomegalovirus Virus Epstein Barr Toxoplasma gondii |
MANIFESTACIONES CLÍNICAS
Los procesos infecciosos son la causa más común de linfadenopatía cervical en la edad pediátrica; los virus con mayor frecuencia implicados son los respiratorios, el de Epstein Barr, citomegalovirus y el virus de la inmunodeficiencia humana; otro que puede encontrarse con menor frecuencia es el herpesvirus tipo 6.
La linfadenopatía benigna asociada a proceso viral puede sospecharse si el evento se asocia con una infección respiratoria superior como faringitis, amigdalitis u otitis media. La afección es usualmente bilateral y el ganglio linfático es generalmente pequeño, suave, sin hipersensibilidad, móvil y sin cambios en la piel subyacente.
Las bacterias que se encuentran con mayor frecuencia son: Staphylococcus aureus, Streptococcus pyogenes; algunos anaerobios como Peptococcus, Peptoestreptococcus y Bacteroides sp, y algunos otros microorganismos como Mycobacterium tuberculosis y micobacterias atípicas. De los agentes parasitarios Toxoplasma gondii es el que se observa con mayor frecuencia.
Los agentes implicados dependerán particularmente de la edad del paciente. Por lo común no existe predilección por sexo. En relación con la adenitis piógena, en el recién nacido los agentes implicados son: S. aureus y Streptococcus del grupo B. Durante la lactancia y hasta la adolescencia se encuentran S. pyogenes y S. aureus, los cuales representan entre 65 y 89% de los casos de adenopatía cervical en algunas series. Los agentes anaerobios pueden verse implicados hasta en 25% de los casos, por lo que deben de investigarse lesiones dentarias que puedan ser el origen de la infección, en cuyo caso los anaerobios son el agente causal y las características de la adenopatía son similares.
Estos cuadros piógenos suelen presentarse con fiebre. En un inicio se encuentran ganglios linfáticos dolorosos, eritematosos, calientes y firmes que pueden tornarse fluctuantes con el tiempo e incluso abscedarse supurar.
En el caso en que la infección sea causada por S. pyogenes, comúnmente se presenta en lactantes. El síndrome estreptocócico se inicia con coriza, fiebre de bajo grado, vómito, anorexia o hiporexia y la evolución hasta la resolución del cuadro es de cuatro a ocho semanas; en cualquier momento de la evolución del cuadro pueden aparecer las adenomegalias. En estos casos los ganglios submandibulares son los principalmente afectados (50-60% de los casos); otros son los cervicales superiores (25-30%), los submentonianos (5-8%), occipitales (3-5%) y los cervicales inferiores (2-5%). El tamaño de los ganglios puede variar de 2 a 6 cm y la afección puede ser uni o bilateral.
Los pacientes en quienes el agente causal es S. aureus tienen una evolución muy similar y la mayoría son indistinguibles por el cuadro clínico. En estos casos, puede haber una evolución más prolongada, con mayor supuración del ganglio. Hasta 33% de los pacientes presenta linfadenopatías en otros sitios. Existe el antecedente de infección de las vías respiratorias superiores, incluyendo dolor faríngeo (40%), otalgia o coriza (16%) e impétigo (32%), principalmente en el cuero cabelludo.
Entre las causas de un cuadro de linfadenopatía cervical con evolución subaguda o crónica se encuentran las siguientes:
-
Infección ganglionar por Mycobacterium tuberculosis, la cual no es frecuente en niños pequeños. Ocurre con mayor frecuencia en niños mayores de 5 años de edad y adultos. Suele tratarse de adenopatías únicas, pero pueden ser bilaterales, con una evolución subaguda o crónica. A diferencia de las micobacterias atípicas (principalmente M. scrofulaceum y el complejo de M. avium), se presentan con mayor frecuencia en menores de 5 años, suelen ser únicas, y si bien su curso puede ser subagudo o crónico, pueden manifestarse en forma aguda simulando una adenitis piógena. Suele presentarse en regiones rurales o suburbanas y por lo común no hay antecedente de contactos. En la evaluación de los pacientes con adenopatías por Mycobacterium tuberculosis se encuentra radiografía de tórax anormal en 28 a 71% de los casos, mientras que 89 a 100% de aquellos con micobacterias atípicas tienen radiografía de tórax normal (Figuras 2 y 3).
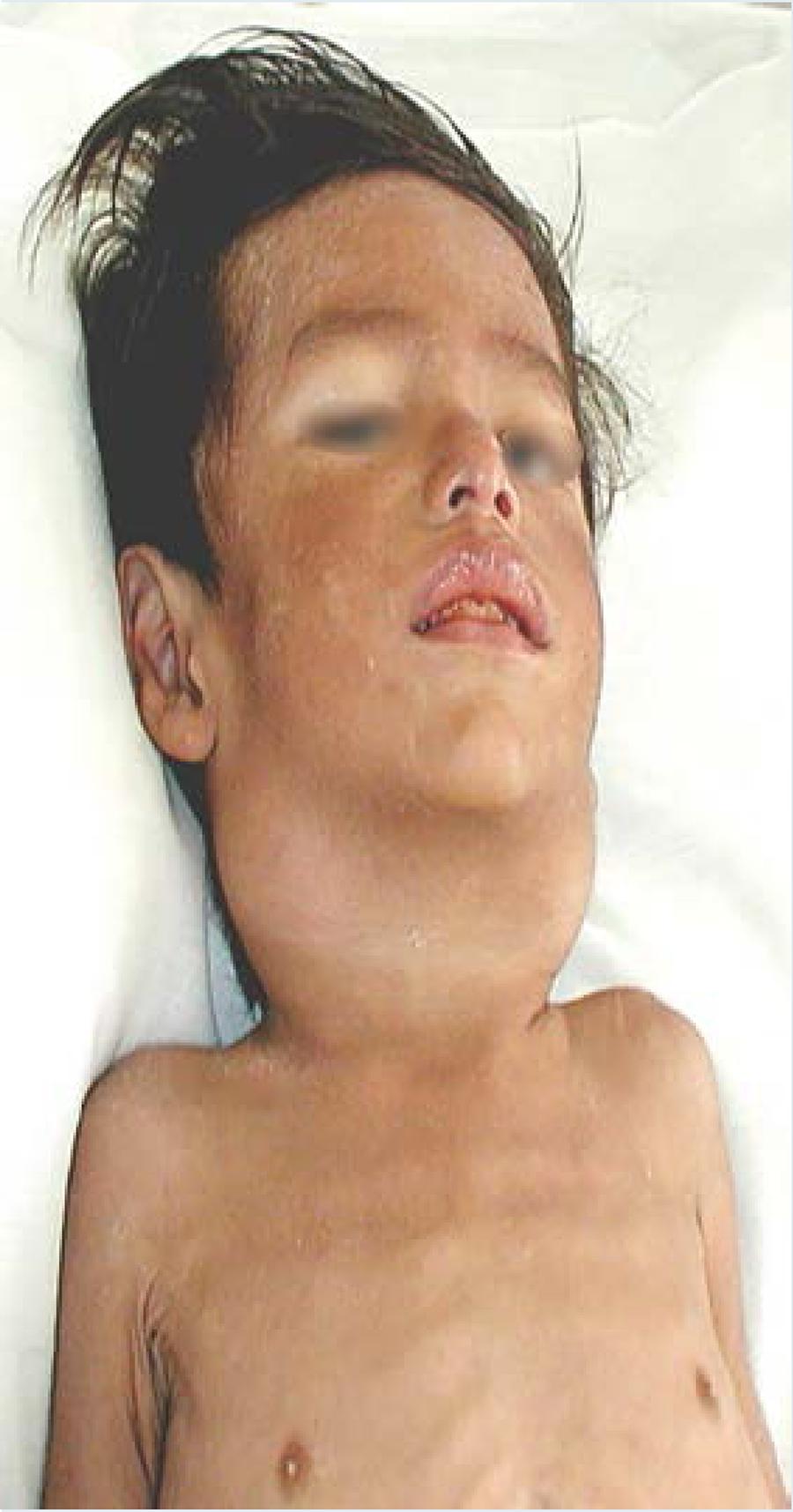
Figura 2 Masculino de 22 meses de edad con adenomegalias cervicales bilaterales por infección por Mycobacterium tuberculosis. Tomado de: Artega R, Pantoja M. Tuberculosis Ganglionar y Miliar. Rev. Soc. Bol. Ped. 2002; 41(2) bajo licencia CC BY-NC 4.0
-
Enfermedad por arañazo de gato, la cual se relaciona con la mordedura o rasguño de un gato en un lapso de dos semanas, y se presenta como una adenitis regional benigna localizada en región cervical, axilar o epitroclear; sin embargo, la afección cervical aislada se observa en 25% de los casos. Esta adenitis es causada por Bartonella henselae y su aparición va precedida de una pápula eritematosa; esta lesión aparece en casi 95% de los casos dentro de los cinco a 60 días siguientes. La adenitis suele ser única, dolorosa, eritematosa, tumefacta y grande, puede haber síntomas constitucionales como fiebre, malestar general, astenia y fatiga, que por lo común se encuentran en menos de 50% de los casos. En algunas ocasiones pueden encontrarse síntomas sistémicos como exantemas, hepatoesplenomegalia, púrpura trombocitopénica, eritema nodoso y lesiones osteolíticas. En la mayor parte de los casos el tratamiento es sintomático, ya que se trata de una enfermedad autolimitada (Figura 4).
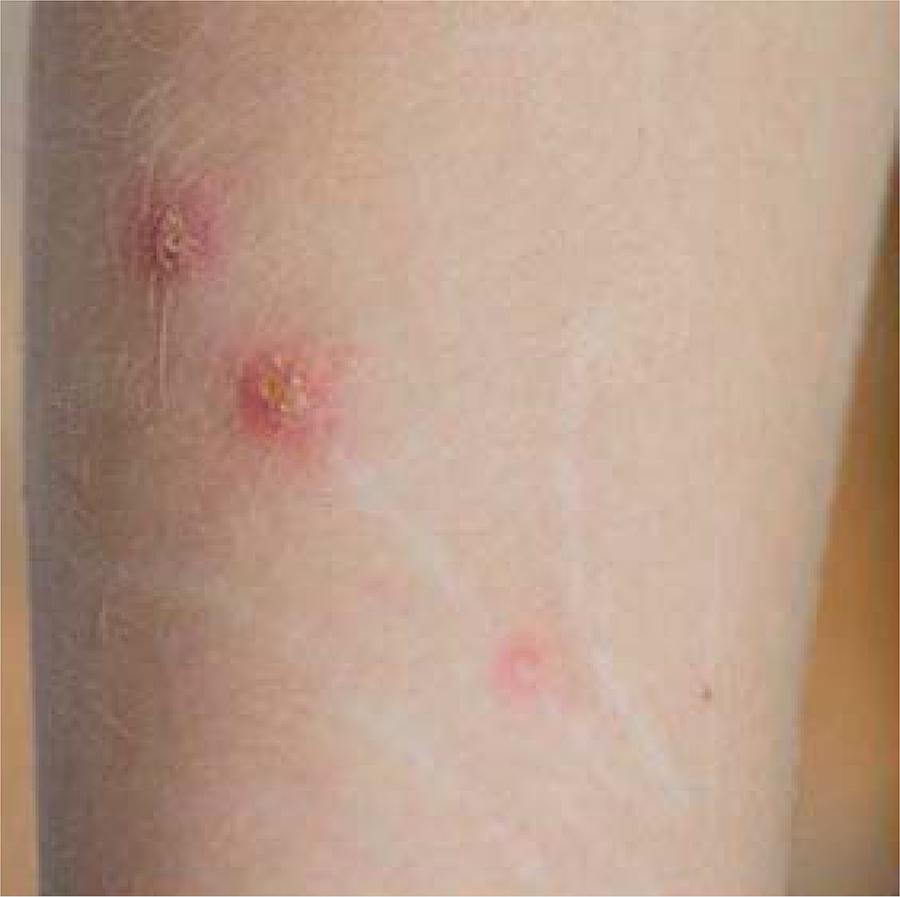
Figura 4 Pápulas eritematosas con costra en superficie vista en enfermedad por arañazo de gato, 1 semana post-inoculación. Tomado de: Mazur-Melewska K, Mania A, Kemnitz P, Figlerowicz M, Stuzéwski W. Cat-scratch disease: a wide spectrum of clinical pictures. Postep Derm Alergol 2015;32(3):216-220 DOI: 10.5114/pdia.2014.44014 bajo licencia CC BY-NC-ND 3.0
Durante los primeros 6 años de vida, el neuroblastoma y la leucemia son los tumores más asociados con linfadenopatía cervical, seguidos por rabdomiosarcoma y linfoma no Hodgkin. Después de los 6 años el linfoma de Hodgkin es el tumor más común asociado con linfadenopatía cervical, seguido por linfoma no Hodgkin y el rabdomiosarcoma.
DIAGNÓSTICO
Es básicamente clínico y se concentra en evaluar la situación geográfica y edad del paciente, en una historia clínica completa, con énfasis en lesiones dentales y en piel, exposición a mascotas o insectos, viajes, duración de la enfermedad, manifestaciones clínicas asociadas, contactos con personas enfermas, exposición a fármacos, alimentos ingeridos (leche no pasteurizada o carne mal cocinada).
Examen físico, buscando de manera intencionada lesiones en piel y boca, adenopatías en otros sitios de la economía, hepatomegalia, esplenomegalia y otros datos de afección sistémica.
Entre los exámenes de laboratorio es muy importante la biometría hemática completa, aunada a medición de la tasa de eritrosedimentación. Otros exámenes son serologías por distintos métodos para anticuerpos contra virus Epstein Barr, citomegalovirus, toxoplasmosis.
La biopsia con aspiración con aguja fina en los casos de evolución aguda es más útil y hasta en 90% de los casos logra identificarse el microorganismo causal. El aspirado debe inocularse directamente en medios de cultivo para bacterias aerobias y anaerobias, hongos y micobacterias. Realizar tinción de Gram y estudio con ácido-alcohol.
Se debe considerar biopsia de ganglio linfático en las siguientes situaciones:
-Tamaño mayor de 2 cm.
-Incremento del mismo de manera rápida en un lapso de 2 semanas.
-Localización supraclavicular.
-Consistencia dura, ahulada, fiebre, pérdida de peso, hepatoesplenomegalia.
-Asociación con: radiografía de tórax anormal sugestiva de linfoma.
Biopsia abierta en los casos en que se sospeche un proceso neoplásico o que la biopsia por aspiración con aguja fina no proporcione información suficiente.
En los casos en que se sospechan micobacterias debe hacerse la prueba de derivado proteínico purificado (PPD). Una lectura de PPD mayor de 15 mm sugiere fuertemente Mycobacterium tuberculosis, mientras que una entre 11 y 14 mm puede sugerir micobacterias atípicas, aunque esto deberá evaluarse de acuerdo con la zona geográfica y condiciones de cada paciente. Deben realizarse además radiografía de tórax en proyecciones anteroposterior y lateral en busca de adenopatías y calcificaciones.
Existen otros estudios que deben evaluarse de acuerdo con la sospecha diagnóstica de cada paciente.
En los casos que hay adenitis supurada debe realizarse ultrasonografía para evaluar la necesidad de drenaje de la lesión. El ultrasonido y la tomografía computarizada podrían ayudar a diferenciar una masa sólida de una quística y para establecer la presencia y extensión de la infiltración así como la presencia de exudado purulento.
DIAGNÓSTICO DIFERENCIAL
Se debe realizar con otros procesos que puedan causar masas en el cuello, como son: quiste tirogloso, quiste branquial, higroma quístico, neoplasias tiroideas o infiltrativas, enfermedades por atesoramiento, quiste epidermoide, lipomas y otros (Cuadro 3).
Cuadro 3 Diagnóstico diferencial
| Higroma quístico (linfangioma) | Tumoración suave, dolorosa al tacto que transilumina, puede incrementar su tamaño durante las infecciones respiratorias superiores | Supraclavicular y posterior al esternocleidomastoideo el lado izquierdo, puede extenderse a piso de la boca y axila |
| Quiste del plexo branquial | Edema recurrente que puede infectarse y contar con una fístula | Cara lateral del cuello con fístula a lo largo de el borde anterior del tercio inferior del esternocleidomastoideo |
| Quiste tirogloso | Puede presentarse con infección y moverse al realizar protrusión de la lengua y la deglución | Se encuentra a nivel de la línea media del cuello, se comunica con la base de la lengua. Ocasionalmente puede encontrarse lateral a la línea media |
| Nódulo tiroideo | Consistencia firme a dura | Área de tiroides a nivel de la línea media |
| Fibroma del esternocleidomastoideo | Tumoración suave del esternocleidomastoideo, tortícolis con punta de la barbilla dirigida al lado opuesto del hematoma | Parte inferior del esternocleidomastoideo |
| Quiste epidermoide | Superficial, suave | Supraesternal |
TRATAMIENTO
Se dirige contra la causa sospechada en particular, teniendo en cuenta los puntos señalados previamente. En los cuadros de adenitis aguda en los que no se ha identificado el microorganismo causal, la consideración de que los agentes implicados con mayor frecuencia son S. aureus y S. pyogenes permitirá iniciar tratamiento empírico con una penicilina resistente a penicilinasa, como dicloxacilina. En los pacientes alérgicos a la penicilina puede utilizarse con buenos resultados una cefalosporina de primera generación.
Si el paciente tiene una lesión dental que haga sospechar la presencia de anaerobios, la clindamicina o la penicilina son antimicrobianos útiles. Puede utilizarse también amoxicilina con clavulanato.
Cuando se identifica S. pyogenes como agente causal, la penicilina es preferente y en pacientes con alergia a ella son eficaces los macrólidos del tipo eritromicina o claritromicina. Cuando se identifiquen o sospechen otros agentes, el tratamiento deberá adecuarse a las circunstancias.
La referencia a un tercer nivel de atención está indicada en los siguientes casos:
Ganglios linfáticos firmes, duros, con tamaño mayor a 2 cm o con crecimiento progresivo.
Cursar con manifestaciones sistémicas como fiebre o pérdida de peso.
Adenomegalias axilares (en ausencia de infección local o dermatitis) o involucro de ganglios supraclaviculares.
Presencia de hepatoesplenomegalia o persistencia de adenomegalias por > de 6 semanas.











 nueva página del texto (beta)
nueva página del texto (beta)



