Introducción
La responsabilidad social de la educación médica es formar profesionales competentes para mejorar la salud de la población, la cual ha sido definida como “la obligación de dirigir la educación, investigación y provisión de servicios hacia la atención de las necesidades prioritarias de la población”.1,2
Para cumplir con esa responsabilidad, las escuelas de medicina formulan programas educativos que responden a las necesidades de salud de la población, la actualización de la práctica médica y la dinámica del mercado laboral, tomando en cuenta los cambios políticos, económicos, epidemiológicos, demográficos y del sistema de salud.3,4,5,6
La educación médica tuvo cambios significativos en el siglo XX, entre los que destacan la organización curricular en una etapa básica y otra clínica sugeridas por Flexner en 1910; la incorporación del enfoque comunitario propuesto en 1988 por la Declaración de Edimburgo y el desarrollo de competencias profesionales acordado en la Declaración de Bolonia de 1999.7,8,9
En Latinoamérica, la educación médica se ha desarrollado con paradigmas propios y matices particulares gracias a la influencia de marcos conceptuales como el de Jorge Andrade, a estudios específicos como el de Juan César García y a recomendaciones de organismos académicos como los de la Asociación Mexicana de Facultades y Escuelas de Medicina.10,11,12,13
Las escuelas de medicina mexicanas han formado médicos de acuerdo con esas tendencias con el fin de asegurar una oferta profesional apropiada; la Encuesta Nacional de Ocupación y Empleo refiere que en 2014 había 343 000 médicos que corresponde a una tasa de 1.9 X 1 000 habitantes, cifra menor al promedio de 3.3 X 1 000 de los países de la Organización para la Cooperación y el Desarrollo Económico (OCDE) y al promedio de América de 2.3 X 1 000, que podría significar déficit de médicos. Adicionalmente, su distribución es desigual en el país, ya que Baja California Sur tiene 3.0 X 1 000 habitantes y Zacatecas sólo 1.0 X 1 000.14,15,16
El déficit de personal sanitario a nivel global estimado por la Organización Mundial de la Salud (OMS) era de cuatro millones en 2006 y aumentará a 15 millones en 2030, según nuevos cálculos.17,18Para contrarrestar este déficit, la Organización de Naciones Unidas (ONU) aprobó en 2016 el Plan de Acción Quinquenal para el Empleo en el Ámbito de la Salud y el Crecimiento Económico Inclusivos 2017-2021.19Para implementarlo, la OMS puso en marcha ese mismo año la Estrategia Mundial de Recursos Humanos para la Salud: personal sanitario 2030; en 2017, la Organización Panamericana de la Salud (OPS) hizo lo propio con la Estrategia de Recursos Humanos para el Acceso Universal a la Salud y la Cobertura Universal de Salud.20,21
La formación de médicos es compleja porque depende de factores externos o contextuales, así como de factores propios de un sistema educativo, como los mecanismos de planificación y regulación, los recursos, los procesos y el diseño de un perfil de egresado que se ajuste a las necesidades del mercado laboral.
Por otra parte, la adecuada formación de médicos depende de la coordinación eficaz entre los sectores de salud y educación, por lo que la OPS recomienda que las instituciones de salud y de educación superior sumen esfuerzos para mejorar la formación de personal que permita lograr la cobertura universal en salud.22
En México no se ha estudiado en forma integral la formación de médicos y se desconocen aspectos del contexto, del proceso educativo y de la incorporación de egresados al mercado laboral, que inciden en su disponibilidad. Debido a lo anterior, se llevó a cabo el presente estudio en escuelas de medicina de México, con el fin de conocer las características generales de la educación médica e identificar debilidades que deben ser atendidas para mejorar la formación de médicos y contribuir al logro de la salud universal.
Material y métodos
Se realizó un estudio transversal y cuantitativo en escuelas de medicina de México entre abril y septiembre de 2017. Mediante correo electrónico se envió invitación a 140 escuelas (68 públicas y 72 privadas) con un resumen que explicaba la naturaleza del estudio y un enlace a una página web para consultar el protocolo de investigación aprobado por el Comité de Ética de la División de Investigación de la Facultad de Medicina de la Universidad Nacional Autónoma (protocolo # 111/2018), al cual se adhirieron todas las escuelas participantes. Se siguieron las directrices sobre investigación con sujetos humanos y aceptaron participar 29 escuelas, 14 públicas y 15 privadas, pertenecientes a 20 entidades federativas ( cuadro I).
cuadro I Escuelas de medicina públicas y privadas por entidad federativa. México, abril-septiembre 2017
| Entidad federativa | Pública | Privada | Total | |||
| Baja California | 0 | 1 | 1 | |||
| Chiapas | 1 | 0 | 1 | |||
| Ciudad de México | 2 | 3 | 5 | |||
| Coahuila | 1 | 0 | 1 | |||
| Colima | 1 | 0 | 1 | |||
| Estado de México | 1 | 1 | 2 | |||
| Guanajuato | 0 | 1 | 1 | |||
| Guerrero | 1 | 0 | 1 | |||
| Jalisco | 1 | 0 | 1 | |||
| Nayarit | 1 | 0 | 1 | |||
| Nuevo León | 0 | 2 | 2 | |||
| Oaxaca | 0 | 1 | 1 | |||
| Puebla | 0 | 3 | 3 | |||
| Querétaro | 0 | 1 | 1 | |||
| San Luis Potosí | 1 | 0 | 1 | |||
| Sonora | 1 | 0 | 1 | |||
| Tabasco | 1 | 0 | 1 | |||
| Tamaulipas | 0 | 1 | 1 | |||
| Veracruz | 2 | 0 | 2 | |||
| Yucatán | 0 | 1 | 1 | |||
| Total | 14 | 15 | 29 |
Un grupo de seis expertos en educación médica con experiencia mínima de 10 años seleccionó como marco teórico el enfoque sistémico de Bertalanffy y definió seis dimensiones de análisis (contexto, regulación, estructura, proceso, resultados e impacto social), 26 variables de estudio y un cuestionario con 75 preguntas en escala tipo Likert ( cuadro II), el cual fue validado con el Método Delphi por académicos de tiempo completo y cuya confiabilidad con Alfa de Cronbach fue de 0.895. El cuestionario fue colocado en una plataforma electrónica y se solicitó al director de las escuelas que aceptaron participar seleccionar un grupo de cinco docentes con suficiente antigüedad y experiencia para contestarlo.
cuadro II Dimensiones, variables y preguntas. Educación médica en México, 2017
| Dimensiones | Variables | Número de preguntas | ||
| Contexto político, económico, demográfico-epidemiológico y del Sistema de Salud | Contexto político | 4 | ||
| Contexto económico | 2 | |||
| Contexto demográfico-epidemiológico | 3 | |||
| Contexto del sistema y servicios de salud | 3 | |||
| Regulación de la educación médica | Mecanismo y efectividad de la coordinación entre los sectores educativo y de salud | 2 | ||
| Existencia y suficiencia de mecanismos de regulación de la educación médica | 3 | |||
| Elementos estructurales de la educación médica | Existencia de estándares de infraestructura | 1 | ||
| Suficiencia de infraestructura y equipamiento | 2 | |||
| Suficiencia de personal docente | 1 | |||
| Excelencia de la planta docente | 4 | |||
| Gestión del personal docente | 3 | |||
| Gestión del personal docente | 1 | |||
| El proceso académico en medicina | Atención de la demanda | 2 | ||
| Proceso de admisión | 2 | |||
| Planeación estratégica | 3 | |||
| Acreditación del plan de estudios | 2 | |||
| Enfoque pedagógico y contenido curricular | 7 | |||
| Administración técnica del plan de estudios | 3 | |||
| Seguimiento y atención de egresados | 3 | |||
| Resultados y mercado laboral | Eficiencia terminal | 2 | ||
| Inserción en el mercado laboral | 4 | |||
| Práctica orientada a la atención primaria de la salud y el primer nivel de atención | 4 | |||
| Impacto social de la educación médica | Control de la morbilidad prevalente | 2 | ||
| Reducción de la mortalidad infantil y materna | 2 | |||
| Impacto en la equidad y acceso a los servicios de salud | 3 | |||
| Satisfacción social con la calidad de los egresados | 2 | |||
| Seis dimensiones | 26 variables | 75 preguntas |
Los datos fueron capturados en Excel y analizados con SPSS. Las respuestas “total o parcialmente de acuerdo” fueron consideradas como favorables y las “parcial o totalmente en desacuerdo”, como desfavorables. Se realizó análisis descriptivo con frecuencias así como análisis bivariado con ji cuadrada y se determinó una significancia estadística depigual o menor a 0.05.
Se calculó un resultado por variable, el cual se obtuvo dividiendo la suma de respuestas favorables de las preguntas de cada variable entre el total de respuestas de las mismas preguntas.
Resultados
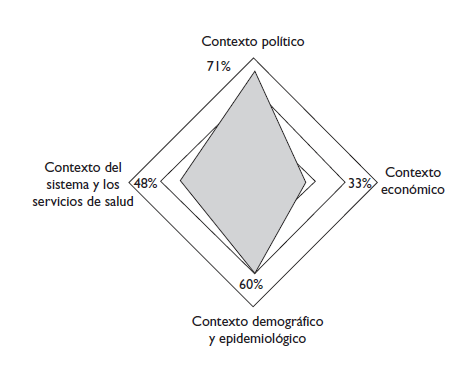
Primera dimensión. Los contextos de la educación médica
Político. Del total de escuelas, 90% opina que existe una política nacional de recursos humanos en salud, pero sólo 47% considera que es suficientemente explícita para guiar la formación de médicos; 24% señala que la Política Nacional de Salud no define el tipo de médicos que se requiere formar.
Económico.Sólo 10% de las escuelas considera que los recursos públicos son suficientes para la formación médica y 57% opina que los recursos que ellas administran son suficientes, pero existen diferencias entre escuelas públicas y privadas, ya que sólo 35% de las primeras tiene esa opinión y de las segundas 82%, con una p de 0.00.
Demográfico y epidemiológico.El 17% de escuelas considera que la organización de servicios de salud responde a los cambios demográficos y epidemiológicos y 90% opina que las competencias de sus egresados se han actualizado para atender dichos cambios.
Del sistema y servicios de salud.El 48% opina que el Sistema Nacional de Salud y sus servicios se enfocan en la atención primaria de salud (APS) y 66% refiere que dichos servicios son un buen referente para orientar la formación de médicos, pero sólo 31% refiere que las reformas del sector salud han definido el tipo de médicos que requerían.
Resultados de las variables de esta dimensión
Contexto político 71%, contexto económico 33%, contexto demográfico-epidemiológico 60% y contexto del sistema y servicios de salud 48% (figura 1).
Segunda dimensión. Regulación de la educación médica
Coordinación de los sectores de salud y educación para regular la formación médica. El 45% de escuelas opina que existe coordinación entre ambos sectores para regular la formación de médicos en el país, pero sólo 24% la califica de efectiva.
Instrumentos y mecanismos de regulación.Sólo 14% refiere que existen instrumentos legales para regular la formación de médicos y 10% considera que los mecanismos de regulación existentes son suficientes para planificar el número de médicos a largo plazo.
Tercera dimensión. Elementos estructurales de la educación médica
Estándares de infraestructura.El 97% de las escuelas refiere que existen estándares nacionales para definir la infraestructura de las escuelas de medicina.
Infraestructura y equipamiento.El 80% de escuelas tiene suficiente infraestructura y equipamiento y 97% desarrolla habilidades en sus alumnos para utilizar tecnologías de la información. Las escuelas privadas están mejor equipadas para la simulación clínica que las públicas, con una p de 0.004.
Personal docente.El 69% de las escuelas tiene suficiencia de personal docente, pero ésta es mayor en las escuelas privadas que en las públicas (93 y 65%), con una p= 0.001.
Excelencia del personal docente.El 3% de las escuelas carece de docentes de tiempo completo y sólo 18% de ellas tiene 60% o más de docentes de este tipo. En 31% de las escuelas predominan los docentes con licenciatura y sólo en 4% la mayoría (80% o más) tiene doctorado. Sólo en 20% de escuelas la mayoría de sus docentes de ciencias básicas tiene capacitación didáctica y sólo 17% la tiene para los de ciencias clínicas.
Gestión del personal docente.Todas las escuelas tienen reglamentada la selección de profesores, 90% incentiva el desempeño y 86% promueve la educación continua, pero ésta se promueve mejor en las escuelas privadas que en las públicas (94 y 78%), con una p= 0.015.
Suficiencia de personal de apoyo.El 69% tiene suficiencia de personal técnico y administrativo, pero ésta es mejor en las escuelas privadas que en las públicas, con una p de 0.026.
Resultados de las variables de esta dimensión
El mejor resultado correspondió a recursos de infraestructura física y equipo con 83% y el menor a la excelencia docente, con 30% ((figura 2).
Cuarta dimensión. El proceso académico en medicina
Atención de la demanda.El 90% de escuelas planifica el número de alumnos que admitirá en el mediano y largo plazo, pero sólo 55% satisface la demanda educativa.
Proceso de admisión.Todas las escuelas tienen reglamentada la admisión y 45% exige un curso propedéutico, en mayor medida las escuelas privadas que las públicas (40 y 15%), con unp= 0.007.
Planeación estratégica.El 96% de las escuelas tiene plan estratégico y en 97% la visión, misión y objetivos son congruentes con la situación de salud y sus tendencias.
Acreditación del plan de estudios.El 90% de las escuelas están acreditadas por un organismo nacional y ninguna por algún organismo internacional.
Enfoque pedagógico y contenido curricular del plan de estudios.Todas las escuelas tienen enseñanza de ciencias básicas, práctica clínica y trabajo de comunidad; 97% ha incorporado el enfoque de atención primaria de la salud y 83% considera que la práctica de los alumnos en primer nivel de atención es suficiente para su desempeño como médicos generales.
Sólo en 10% de las escuelas los alumnos acuden a los servicios de salud desde el primer año, en 24% a partir del segundo, en 42% a partir del tercero y en 24% a partir del cuarto año. En 35% de ellas, las prácticas en comunidad inician desde primer año, en 35% a partir del segundo, en 24% a partir del tercero y en 3% hasta el cuarto año.
El 96% de las escuelas actualiza periódicamente el plan de estudios, 87% ha incorporado competencias profesionales y 93% estimula el autoaprendizaje, el pensamiento crítico y la práctica basada en la evidencia.
Administración técnica del plan de estudios.El 86% de las escuelas tiene organismos técnicos para evaluar el aprendizaje de alumnos y 97% evalúa conocimientos, habilidades psicomotoras, actitudes y competencias profesionales. El 93% tiene mecanismos para evaluar a docentes, pero existen diferencias entre escuelas privadas y públicas (100 y 86%), con unap= 0.013.
Seguimiento de egresados.El 90% de escuelas realiza seguimiento de egresados pero hay diferencias entre escuelas privadas y públicas (89 y 64%), con unap= 0.003. El 93% de escuelas refiere que sus egresados prefieren la especialización y 69% ofrece suficientes opciones de educación continua.
Resultados de las variables de esta dimensión
Los resultados de las siete variables oscilaron entre 72% del proceso de admisión y 97% de la planeación estratégica ((figura 3).
Quinta dimensión. Resultados y efectos en el mercado laboral
Eficiencia terminal.El 87% de las escuelas tiene tasa de deserción escolar menor a 20% y en 90% se titula más de 80% de los egresados.
Inserción en el mercado laboral.En 72% de las escuelas, todos o la mayoría de los egresados se incorpora sin dificultad al Sistema Nacional de Salud, 97% opina que tienen las competencias profesionales que dicho sistema requiere, 96% consideró que esas competencias son adecuadas para atender las necesidades de salud de la población y 83% refirió que por excepción algunos egresados no se incorporan al mercado laboral.
Práctica orientada a la atención primaria de salud.El 83% de las escuelas refiere que los egresados tienen suficiente práctica y competencias de salud pública y medicina preventiva, pero sólo 65% refiere que ellos optan por la APS y el primer nivel de atención. El 79% considera que sus egresados satisfacen la demanda local, pero sólo 38% refiere que contribuyen a reducir la brecha de médicos entre las zonas rurales y urbanas.
Sexta dimensión. Impacto social de la educación médica
Control de la morbilidad prevalente.Todas las escuelas refieren que sus egresados contribuyen a controlar las enfermedades infecciosas tanto a nivel local como nacional y 96% opina que también colaboran en el control de enfermedades no transmisibles.
Reducción de la mortalidad infantil y materna.Todas las escuelas opinan que sus egresados contribuyen a reducir la mortalidad materna e infantil a nivel local y nacional.
Impacto en la equidad y acceso a los servicios de salud.El 72% de escuelas opina que sus egresados contribuyen a reducir las inequidades en la atención de salud, 93% refiere que contribuyen a mejorar el acceso a los servicios de salud y 86% considera que también contribuyen a lograr la salud universal.
Satisfacción social con la calidad de los egresados.Todas las escuelas consideran que los empleadores públicos y privados están satisfechos con la calidad de los egresados y que la sociedad también valora y reconoce su calidad.
Discusión
El estudio aporta información sobre las características generales de la educación médica en México y permite identificar algunas debilidades relacionadas principalmente con su contexto, así como con la regulación, el proceso académico y la orientación de los egresados de medicina.
El contexto político no es el idóneo para la educación médica, ya que si bien la mayoría de escuelas de medicina percibe que existe una política nacional de recursos humanos en salud, 53% opina que no es suficientemente explícita para guiar la formación de médicos, por lo que éstos se forman bajo criterios particulares de cada escuela. Esta situación puede tener relación con el vacío que existe en México para definir políticas nacionales de recursos humanos en salud y de que no hay una instancia que se ocupe de las políticas para la formación médica. Si bien existe una Comisión para la Formación de Recursos Humanos para la Salud (CIFRHS), ésta carece de atribución legal para emitir políticas públicas vinculantes y sólo puede formular recomendaciones.23
La Dirección General de Calidad y Educación en Salud, que depende de la Secretaría de Salud, coordina operativamente el funcionamiento de la CIFRHS; su Programa de Acción Específico 2013-2018 tiene un objetivo para “fortalecer la política de formación, capacitación y educación continua del personal de salud”, así como una estrategia para “establecer la política de formación, capacitación y educación continua de los recursos humanos para la salud”.24Sin embargo, dicho programa no incluye ninguna política para la formación de personal sanitario y tampoco en el Programa Sectorial de Salud.25Es evidente que se requiere definir una instancia con capacidad legal para decidir la política nacional de formación de médicos que el país requiere.
Los resultados del contexto económico muestran un panorama crítico, ya que sólo 10% de las escuelas consideran que los recursos públicos para la educación médica son suficientes. De acuerdo con este resultado, México debe invertir más recursos económicos en la formación de personal sanitario para avanzar hacia la cobertura universal en salud, como lo recomendó el Tercer Foro Mundial de Recursos Humanos en Salud de 2014.26
Si bien en México el gasto público en educación equivale a 5.33% como porcentaje del PIB y es similar al de Canadá y Brasil, este dato macroeconómico no permite conocer la proporción del gasto que se destina a la educación médica.27La Comisión de Educación de Profesionales de Salud para el Siglo XXI estima que el costo promedio a nivel global para formar un médico es de 122 000 dólares; sin embargo, estimaciones efectuadas en diversos países muestran que ese costo varía ampliamente, entre 14 000 dólares en China y 215 000 dólares en Canadá.28,29,30En México no existen estudios sobre el costo promedio y, aunque se estima que podría ser de 50 000 dólares, es necesario determinarlo para gestionar recursos públicos que garanticen la calidad de la educación médica.
Aunque la mayoría de escuelas refiere haber incorporado los cambios epidemiológicos y demográficos en su plan de estudios (90%), éstas perciben que el sistema de salud no ha realizado el mismo esfuerzo para adaptar los servicios a dichas transiciones (17%) ni para incorporar el enfoque de APS (48%). De ser ciertas estas percepciones, indicarían que los modelos pedagógico y de servicios de salud marchan asincrónicos y ello constituye una dificultad para la educación médica, ya que lo que se enseña en las aulas no es lo que necesariamente se practica en los servicios.
Otro punto crítico es el de la regulación de la educación médica, ya que apenas 45% de las escuelas identifica mecanismos de coordinación entre los sectores de salud y educación para regular la formación de médicos, y sólo 23% los califica de efectivos. Además, para 86% de ellas los instrumentos de regulación existentes en el país son insuficientes y esto ha propiciado un aumento desordenado de escuelas y alumnos de medicina.31Se ha señalado reiteradamente la necesidad de una regulación eficaz y de limitar la creación de escuelas de medicina, lo que parece ser una tarea urgente para México, ya que el crecimiento ha sido explosivo en las últimas décadas y se debe frenar, como se hace en otros países.32
La mayoría de escuelas (83%) tiene suficiente infraestructura física, pero sólo 69% tiene suficiencia de personal docente y apenas 30% cuenta con excelencia académica, la cual debe ser mejorada ya que es un requisito que exige la Asociación Europea de Educación Médica para obtener la acreditación de tipo internacional.33,34Si bien 26 de las 29 escuelas que participaron en el estudio están acreditadas (cifra mayor al promedio nacional que es de 50%) por el Consejo Mexicano para la Acreditación Médica (Comaem), dicha acreditación no tiene validez internacional y ello es una limitante para los egresados que deseen especializarse en Estados Unidos, porque a partir de 2023 sólo podrán realizar el Examen de Certificación para Médicos Graduados (ECFMG) quienes egresen de escuelas con acreditación internacional.35
Los resultados del proceso académico muestran que si bien todas las escuelas han reglamentado su proceso de admisión, sólo 55% de ellas satisface la demanda de ingreso a medicina, lo que significa que la mitad de aspirantes debe buscar opciones no deseadas para su educación superior.36Es necesario que el ingreso de estudiantes a las escuelas de medicina se regule, programe y armonice con la demanda de médicos a largo plazo; para ello pueden ser de utilidad algunas proyecciones realizadas en el país.37
Las escuelas públicas realizan menos seguimiento de egresados que las privadas, pero ambas refieren que existe una marcada tendencia hacia la especialización (98%), que puede atribuirse a los escasos incentivos que existen en México para ejercer en el primer nivel de atención, a diferencia de países como Inglaterra y Canadá, donde resulta atractiva la práctica médica en ese nivel.38,39Cabe señalar que en estos países y otros de altos ingresos la atención de primer nivel no está a cargo de médicos generales sino de especialistas enFamily PhysicianoGeneral Practitioner. De acuerdo con estos resultados, es fundamental incrementar en México el interés por la APS durante la formación, lo que en parte depende de que cambie el actual modelo de atención y se definan políticas de contratación que aseguren estabilidad laboral e incentiven la práctica en el primer nivel de atención.40
En cuanto al impacto social de la educación médica, todas las escuelas opinaron que sus egresados contribuyen a controlar las enfermedades prevalentes y a la reducción de la mortalidad infantil y materna. Estas aseveraciones no se basan necesariamente en evidencias, porque habitualmente las escuelas no evalúan el desempeño de sus alumnos en servicio social y tampoco realizan seguimiento de egresados de manera sistemática.
Podemos concluir señalando que el estudio muestra un panorama general de la educación médica en México aunque sus resultados no se pueden generalizar debido a que no se realizó en una muestra aleatoria y representativa de escuelas. No obstante, a pesar de que sólo 20.6% del universo de escuelas invitadas aceptó participar, sus resultados pueden ayudar a decidir algunas acciones en el sector salud, en el de educación y en las propias escuelas para mejorar la formación de médicos, así como para realizar nuevas investigaciones que profundicen el análisis.
Un aporte secundario del estudio son las dimensiones definidas y las variables seleccionadas, las cuales pueden ser de utilidad para futuros estudios que permitan monitorear la educación médica en México.











 nueva página del texto (beta)
nueva página del texto (beta)