La revista Salud Pública de México, atenta a los fenómenos que inciden en la salud de la población, presenta un número monográfico titulado Terremotos, salud y sociedad: lecciones aprendidas. Esta iniciativa reúne, con pertinencia y oportunidad, la respuesta expedita de diversos grupos de investigación intersectorial en el ámbito nacional e internacional, para documentar la experiencia y describir las lecciones aprendidas, desde la perspectiva multidisciplinaria e intersectorial, de los terremotos ocurridos en México en septiembre de 2017.
La magnitud del problema
Los terremotos se pueden definir como el efecto geológico que se manifiesta por una sacudida fuerte y prolongada que puede dañar severamente las construcciones o causarles el colapso total.1,2 Los movimientos vibratorios de los terremotos pueden inducir efectos geológicos secundarios, como la licuefacción del suelo, deslizamientos y peligrosas fallas a las construcciones, o desencadenar ondas sísmicas marinas (tsunamis/maremotos3), que pueden causar destrozos en las costas a miles de kilómetros del epicentro.4 Los terremotos también pueden resultar en grandes efectos no geológicos (por ejemplo, incendios, inundaciones por fallas en los diques que contienen el agua de las presas, liberación de materiales tóxicos o radiactivos5), que podrían ser más catastróficos que los efectos iniciales.6
Desafortunadamente, desde la perspectiva poblacional, aunque se ha avanzado en políticas de protección civil,7 son poco diseminados los estándares de seguridad para la prevención de estos eventos y, cada año, en el mundo ocurren más de un millón de terremotos, que producen enormes desenlaces en la morbimortalidad de las personas y, particularmente, tienen un efecto en la salud mental difícil de cuantificar.8 De hecho, se ha documentado que, durante los últimos 20 años, los eventos sísmicos a nivel global han causado al menos un millón de muertes; sin embargo, en México, donde en los últimos 117 años se han presentado más de 85 sismos de una magnitud de al menos 7° en la escala de Richter (cuadro I), la carga de enfermedad por este tipo de eventos no ha logrado ser cuantificada y debe formularse no sólo desde la perspectiva de la salud física -como las lesiones que se producen en los individuos expuestos- sino, particularmente, desde la perspectiva de la salud mental.9,10 De hecho, una función esencial de la salud pública es la de planificar y operar acciones de prevención, preparación, respuesta y rehabilitación temprana, relacionadas con emergencias poblacionales; sobre todo, considerando que un desastre de grandes proporciones ocurre cada día en el mundo, y uno natural, por lo menos, cada semana.11 A este respecto, se ha determinado que los desastres naturales constituyen un serio obstáculo para el desarrollo humano y el cumplimiento de los Objetivos de Desarrollo del Milenio, tan importantes como la reducción de la pobreza extrema a la mitad, como se había establecido como meta durante los primeros 15 años del siglo XXI. Se tiene bien documentado que el impacto de los desastres es mayor en los países más pobres, donde los costos son catastróficos en términos de vidas humanas,12 de los medios de subsistencia y del enorme hándicap que representa la reconstrucción de infraestructuras dañadas. A este respecto, 85% de las poblaciones que se encuentran expuestas a los terremotos, ciclones tropicales, inundaciones y sequías viven en países cuyo desarrollo humano es medio o bajo.13
Cuadro I Terremotos en México desde 1900
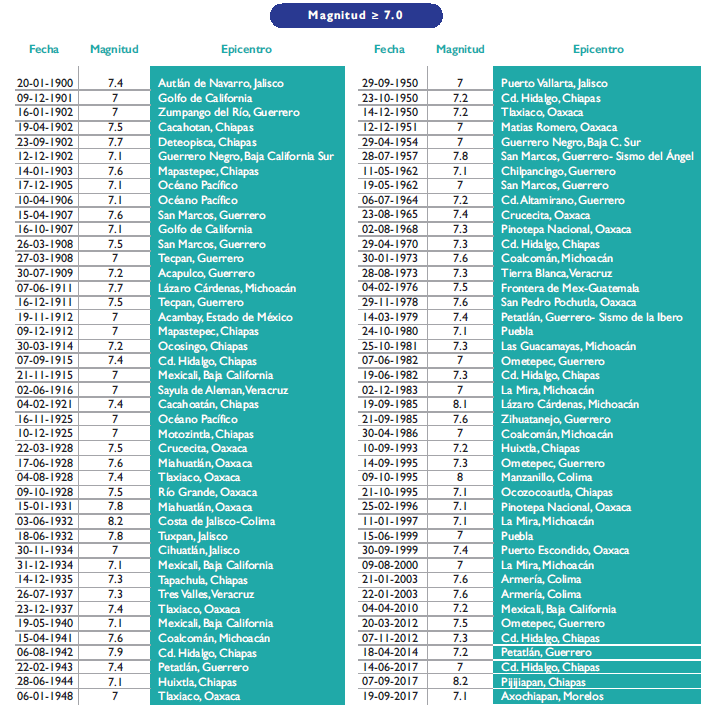
Fuente: elaboración propia con datos recuperados de: Instituto de Geofísica UNAM. Sismos fuertes de México. Geonoticias 2016;23(200):1-6.
En este contexto, este número especial presenta los elementos conceptuales del efecto de los desastres y, particularmente, de los terremotos en la salud pública. Se incorporan experiencias de desarrollo tecnológico para evaluar en forma innovadora, no sólo desde el enfoque espacial de los inmuebles dañados por el sismo del 19 de septiembre de 2017 en la Ciudad de México, sino también desde una perspectiva tecnológica. También se evalúa la sismicidad y la evolución de la seguridad estructural en las construcciones, no sólo en el ámbito de la Ciudad de México, sino también del Estado de Morelos para los ámbitos urbano y rural.
Los efectos a la salud de los eventos sísmicos
Desde hace más de 20 años, Noji y colaboradores establecieron categóricamente que, en la mayoría de los terremotos, las personas fallecen por energía mecánica como resultado directo del aplastamiento por materiales de construcción.1 Las muertes pueden ser instantáneas, rápidas o tardías.1,14 Las primeras pueden deberse a lesiones severas en la cabeza o el tórax por aplastamiento; hemorragia interna o externa, o ahogamiento en el caso de terremotos de origen marino (tsunamis/maremotos). Las muertes rápidas ocurren en minutos u horas y pueden deberse a asfixia por inhalación de aerosoles o compresión del tórax; choques hipovolémicos o exposición ambiental (es decir, hipotermia). Las muertes tardías ocurren en días y pueden deberse a deshidratación, hipotermia, hipertermia, síndrome de aplastamiento, infección de heridas o sepsis posoperatoria.15,16
Como sucede en otros desastres naturales, la mayoría de las personas que requieren asistencia médica luego de terremotos tiene lesiones menores causadas por la caída de materiales como piezas de mampostería, revestimientos y vigas.17 En este contexto, se comparten las experiencias operativas de los modelos de asistencia que fueron implementados, para los contornos de la Ciudad de México, Morelos, el Estado de México y el Istmo de Tehuantepec, en Oaxaca. Asimismo, se anexa en una carta al editor la experiencia de Puebla.
En escasas ocasiones es factible dimensionar in situ el efecto de un desastre natural en términos de salud mental. Este número monográfico presenta el impacto de los sismos de septiembre de 2017 en la salud mental de la población mexicana y se describen las acciones recomendadas.
Medidas de prevención y control
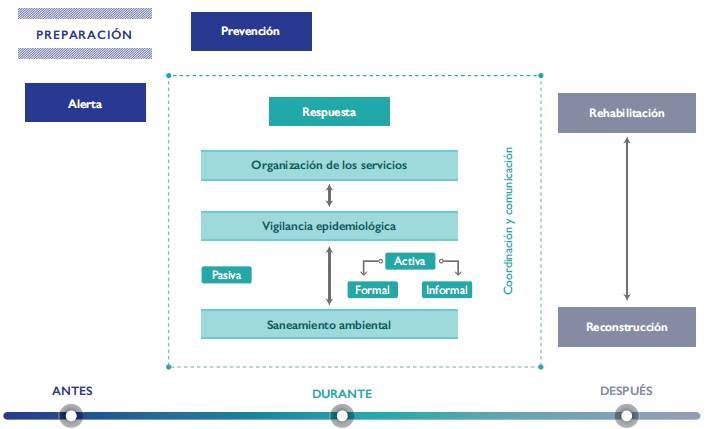
En relación con desastres naturales, la participación de la salud pública es prioritaria: se requieren esfuerzos de prevención y control con perspectiva multidisciplinaria; hay que incluir programas de educación pública, así como mejor calidad en el diseño de construcciones en aquellas áreas más propensas a sufrir terremotos.18 Asimismo, desde la perspectiva de la salud pública, es necesario fortalecer la vigilancia de brotes epidémicos, monitorizar los patrones de presentación de enfermedades transmisibles y no transmisibles, evaluar los factores conductuales de salud mental que se presentan en la población y prevenir los accidentes y exposición a sustancias tóxicas. También es importante garantizar las condiciones de vida y prevenir los ambientes dañinos para la salud; esto es, se debe instrumentar el componente de vigilancia epidemiológica en situaciones de desastre, como se describe en la figura 1.
La participación de la sociedad civil en los casos de desastre
Este número incorpora una perspectiva crítica, siempre necesaria en abordajes múltiples, desde el enfoque de la participación y organización de la sociedad civil, independiente de las actividades de atención desarrolladas por el Estado. Ésta es una consideración importante para reflexionar sobre la necesidad de integrar, por algún mecanismo y estrategia innovadora, a un enorme núcleo de población solidaria y participativa en la respuesta social organizada frente a la emergencia pública.
Este número, que sin duda será un referente, contó con la invaluable participación de investigadores internacionales de Croacia y EUA, así como académicos del Colegio Mexiquense de Ciencias, las Facultades de Medicina e Ingeniería de la UNAM, el Instituto Nacional de Electricidad y Energías Limpias, el Instituto Nacional de Psiquiatría, así como de la Secretaría de Salud en el ámbito federal, y de los servicios de salud de los estados de Morelos, México, Puebla y la Ciudad de México. A todos ellos, un especial reconocimiento. Finalmente, queremos reconocer al Centro de Investigación en Políticas, Población y Salud, de la Facultad de Medicina de la UNAM, por el apoyo financiero irrestricto otorgado para la conclusión de este suplemento.











 nueva página del texto (beta)
nueva página del texto (beta)