Introducción
La hipertensión arterial (HTA) es una enfermedad crónica producida por diversos factores, dentro de los que destacan los genéticos, la ingesta excesiva de sodio, la edad avanzada, el tabaquismo, la inactividad física y las enfermedades crónicas como la obesidad, las dislipidemias y la diabetes.1,2
A nivel mundial, en el año 2010 la HTA fue diagnosticada en aproximadamente 40% de los adultos3 y durante 2012 en 31.5% de los mexicanos de 20 años o más.4 Se estima que anualmente son diagnosticados ≈450 000 casos nuevos en México5 y que esta cifra podría duplicarse si se considera que hasta 47.3% de las personas con hipertensión desconocen que padecen esta enfermedad.4
En las pasadas dos décadas, la HTA se ha mantenido entre las primeras nueve causas de muerte en México, y en los pasados seis años, la tasa de mortalidad por esta causa ha incrementado 29.9%.6 Esto ubicó a la HTA, en el año 2015, como la enfermedad crónica responsable de 18.1% del total de muertes y como el principal factor de riesgo de muertes prevenibles.7,8
En México, aunque han existido programas9,10 y guías de práctica clínica para la atención de la hipertensión arterial,11 no existe evidencia reciente que permita evaluar si los factores de riesgo biológicos y sociodemográficos afectan la prevalencia de HTA en adultos. Para contribuir a este conocimiento, el presente estudio tiene como objetivo describir la prevalencia de HTA en una muestra representativa de adultos de 20 años de edad o más, así como el porcentaje de ellos que sabe que tiene esta enfermedad y la proporción con un adecuado control.
Material y métodos
La Encuesta Nacional de Salud y Nutrición de Medio Camino 2016 (Ensanut MC 2016) tuvo un diseño transversal, probabilístico, con representatividad regional y por área de residencia (urbano ≥2 500 habitantes y rural <2 500 habitantes). Se seleccionaron a 9 406 adultos considerando una tasa de respuesta de 91.7%. La descripción detallada de los procedimientos de muestreo, metodología de la encuesta, regionalización (Norte, Centro, Ciudad de México y Sur) y configuración del nivel socioeconómico (bajo, medio, alto) ya fue publicada.12
Participantes
Se hicieron mediciones de la tensión arterial en una submuestra de 8 352 adultos de 20 años de edad o mayores. Se incluyeron en el análisis a los adultos que tuvieron datos completos de tensión arterial y a quienes reportaron haber recibido previamente el diagnóstico de HTA por parte de un médico. Se excluyeron del análisis a mujeres embarazadas (n=110) y a los participantes con valores biológicamente implausibles13 de tensión arterial (n=188), por lo que al final quedó una muestra de 8 054 sujetos que representan a 67.8 millones de adultos de 20 años de edad o mayores.
Tensión arterial
La medición de la tensión arterial se realizó utilizando el esfigmomanómetro digital Omron HEM-907 XL, siguiendo el protocolo y procedimientos recomendados por la American Heart Association.14
Para el análisis de la información sólo se consideraron como datos válidos todos aquellos valores de tensión arterial sistólica (TAS) >80 mmHg y de tensión arterial diastólica (TAD) >50 mmHg. La clasificación que se utilizó para categorizar la tensión arterial fue la descrita en el Reporte Nacional Conjunto para el Diagnóstico de la Hipertensión Arterial (JNC 8). Se clasificó como normotensos a los adultos con TAS <140 mmHg y TAD <90 mmHg; y como hipertensos a los adultos que reportaron haber recibido previamente de un médico el diagnóstico de hipertensión arterial (HTA), o presentaban cifras de TAS ≥140 mmHg o TAD ≥90 mmHg. Se consideró que un adulto con hipertensión tenía la tensión arterial controlada cuando la TAS fue <140 mmHg y la TAD <90 mmHg.15
Antropometría
Se obtuvieron mediciones de peso, talla y circunferencia de cintura por personal capacitado. Dichos datos fueron estandarizados utilizando protocolos internacionalmente aceptados.16,17 El peso se midió con una balanza electrónica con una precisión de 100 g, y la altura usando un estadiómetro con precisión de 2 mm. Para categorizar el índice de masa corporal (IMC) se utilizó la clasificación de la Organización Mundial de la Salud (OMS): desnutrición (<18.5 kg/ m2), IMC normal (18.5 a 24.9 kg/m2), sobrepeso (25.0-29.9 kg/m2), obesidad grado I (30.0-34.9 kg/m2), obesidad grado II (35.0-39.9 kg/m2) obesidad grado III (≥ 40.0 kg/m2).17 Para definir obesidad abdominal se utilizó la clasificación de la Federación Internacional de Diabetes (IDF, por sus siglas en inglés), que establece como punto de corte una circunferencia de cintura ≥80 cm en mujeres y ≥90 cm en hombres.18
Enfermedades crónicas asociadas
Se consideró que un participante tenía diabetes y/o hipercolesterolemia cuando él mismo reportó que un médico le había diagnosticado estas patologías.
Tendencias en el tiempo
Debido a que la tensión arterial fue medida con un esfigmomanómetro de mercurio en la Encuesta Nacional de Salud y Nutrición 2012 (Ensanut 2012) y con un esfigmomanómetro digital en la Ensanut MC 2016, las prevalencias de hipertensión arterial definidas por hallazgo de la encuesta no son comparables. Sin embargo, para ilustrar la tendencia en el tiempo, las prevalencias de HTA por hallazgo de la Ensanut 2012 fueron ajustadas19 por la sensibilidad (74.9%) y especificidad (92.2%) del instrumento usado como estándar de referencia (el esfigmomanómetro digital). Para realizar el ajuste se utilizaron los resultados de una submuestra de 3 670 adultos de la Ensanut 2012, a los que se midió la tensión arterial tanto con el esfigmomanómetro digital como con el esfigmomanómetro de mercurio.
Análisis estadístico
La prevalencia de HTA se categorizó por diagnóstico médico previo, diagnóstico por hallazgo durante la aplicación de la encuesta y por cualquiera de estas dos categorías, usando como covariables las características sociodemográficas, antropometría y diagnóstico previo de enfermedades crónicas en los adultos hipertensos.
Se calcularon las prevalencias de adultos con HTA que recibían tratamiento farmacológico y que tenían cifras de tensión arterial bajo control, categorizando por grupos de edad, región, localidad y nivel socioeconómico (NSE). Todos los cálculos se ajustaron para el diseño complejo de la encuesta usando el módulo SVY en STATA versión 12. *
Para comparar las prevalencias entre estratos se utilizó la prueba de ji2 de Pearson. Se realizó el ajuste de Bonferroni para comparaciones múltiples, entre las categorías de las variables agrupadas por tipo de tratamiento, considerando un valor general p<0.05 como significancia estadística.
Resultado
En el cuadro I puede observarse que la prevalencia de hipertensión arterial en los adultos mexicanos fue de 25.5% (25.1% en mujeres y 24.9% en hombres). De estos, 40.0% fue identificado con esta enfermedad hasta el momento de realizar la encuesta (29.5% de las mujeres y 51.4% de los hombres). A partir del grupo de edad de 30 a 39 años se observó una tendencia creciente en la prevalencia de HTA a medida que aumentaba la edad (p<0.05). Los adultos con mayor nivel de educación escolar tuvieron una prevalencia más baja de HTA (2.7 veces) que los adultos con primaria o ningún grado de escolaridad. Los participantes con obesidad tuvieron una prevalencia de HTA 2.2 veces más alta que aquéllos que tenían un IMC normal. En los adultos con obesidad abdominal con diagnóstico previo de diabetes o de hipercolesterolemia fue significativamente más frecuente el diagnóstico de HTA (p<0.05) que en quienes no presentaban estas patologías.
Cuadro I Características sociodemográficas, antropometría y diagnóstico previo de enfermedades crónicas en adultos con hipertensión.* México, Ensanut MC 2016‡

* Datos ajustados por el diseño de la encuesta. Se analizaron los casos con datos completos de tensión arterial y diagnóstico previo
‡ Puntos de corte del Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure cut-off points (JNC7).TAS ≥140 o TAD ≥90 mmHg
§ Puntos de corte de la OMS. IMC normal = 18.5-24.9 kg/m2, sobrepeso 25.0-29.9 kg/m2, obesidad grado I (30.0-34.9 kg/m2), obesidad grado II (35.0-39.9 kg/m2) obesidad grado III (≥40.0 kg/m2)
# Puntos de corte de obesidad abdominal de la Federación Internacional de Diabetes (≥80 cm mujeres, ≥90 cm hombres)
a,b,c,d,e Diferentes letras indican diferencias estadísticamente significativas entre categorías
Ensanut MC: Encuesta Nacional de Salud y Nutrición de Medio Camino
En los adultos con diagnóstico médico previo de HTA (cuadro II), fue más frecuente tener entre 4 y 10 años de tratamiento. Como medida de control para regular su tensión arterial, 79.3% (IC95%; 74.5, 84.0) de los hipertensos con diagnóstico médico previo de HTA reportó tener tratamiento farmacológico, 14.1% (IC95%; 8.3, 23.0) reportó seguir una dieta y 15.2% (IC95%; 8.9, 24.8) controlaba su ingesta de sal. La mayoría de estos adultos reportaron medir su tensión arterial al menos una vez por mes (77.1%).
Cuadro II Características del tratamiento de hipertensión arterial en adultos ≥ 20 años de edad. México, Ensanut MC 2016*
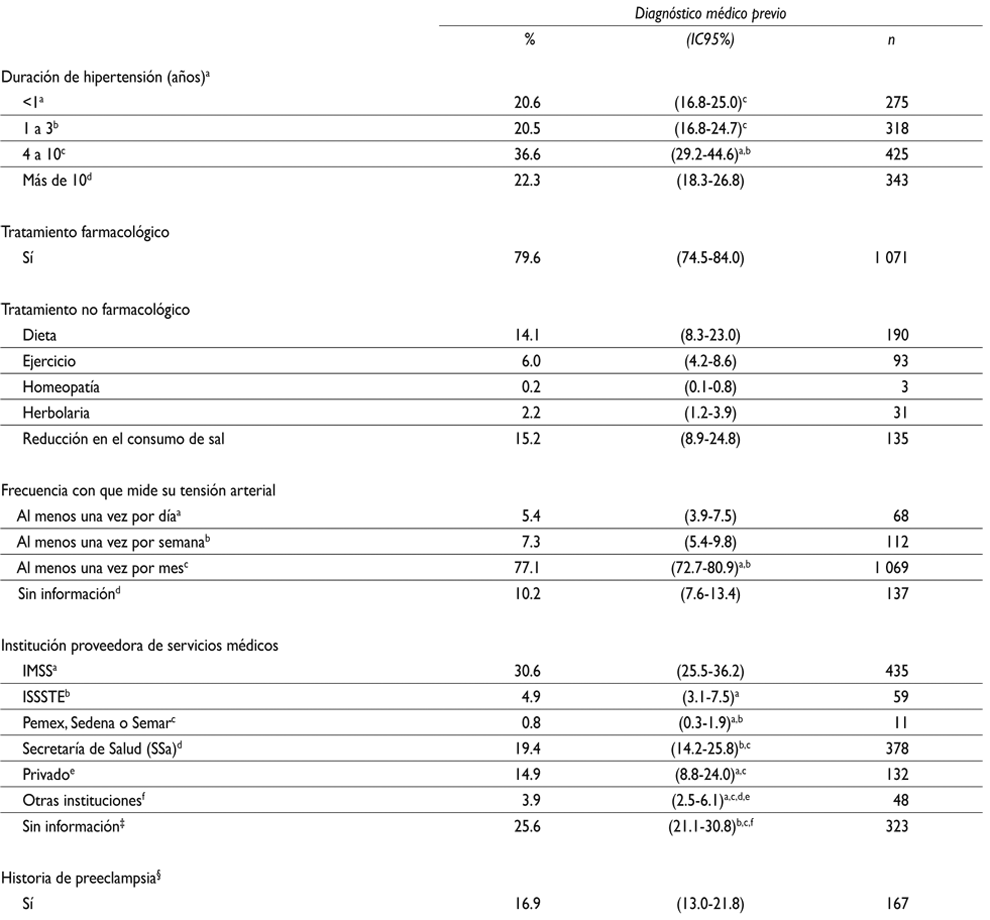
* Datos ajustados por el diseño de la encuesta. Casos analizados solamente cuando tenían información de diagnóstico previo de hipertensión
‡ Personas con Seguro Público
§ Entre mujeres que reportaron haber presentado hipertensión en al menos un embarazo (n=967)
a, b, c, d, e, fDiferentes letras indican diferencias estadísticamente significativas entre categorías usando una prueba de χ2 (p<0.05)
Ensanut MC: Encuesta Nacional de Salud y Nutrición de Medio Camino
IMSS: Instituto Mexicano del Seguro Social
ISSSTE: Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado
Pemex: Petróleos Mexicanos
Sedena: Secretaría de la Defensa Nacional
Semar: Secretaría de Marina
En el cuadro III se observa que de la totalidad de hipertensos que tenían diagnóstico previo de HTA y tratamiento farmacológico (79.3%), 45.6% tenía cifras de tensión arterial bajo control (<140/90mmHg). En la población total, en hombres y mujeres mayores a 45 años, en los adultos con diagnóstico previo de diabetes o dislipidemias, en quienes vivían en cualquier región y área de residencia, así como en el NSE bajo y alto, fue más alta la prevalencia de tensión arterial controlada en quienes tenían tratamiento farmacológico antihipertensivo que en quienes no lo tenían. Por otro lado, los adultos que reportaron tener diabetes o dislipidemias tuvieron una prevalencia más alta de usar fármacos para la hipertensión (+15.1% y +21.4%, respectivamente) que quienes no tenían estas enfermedades.
Cuadro III. Tipo de tratamiento y control de la tensión arterial en adultos con diagnóstico previo de HTA. México, Ensanut MC 2016
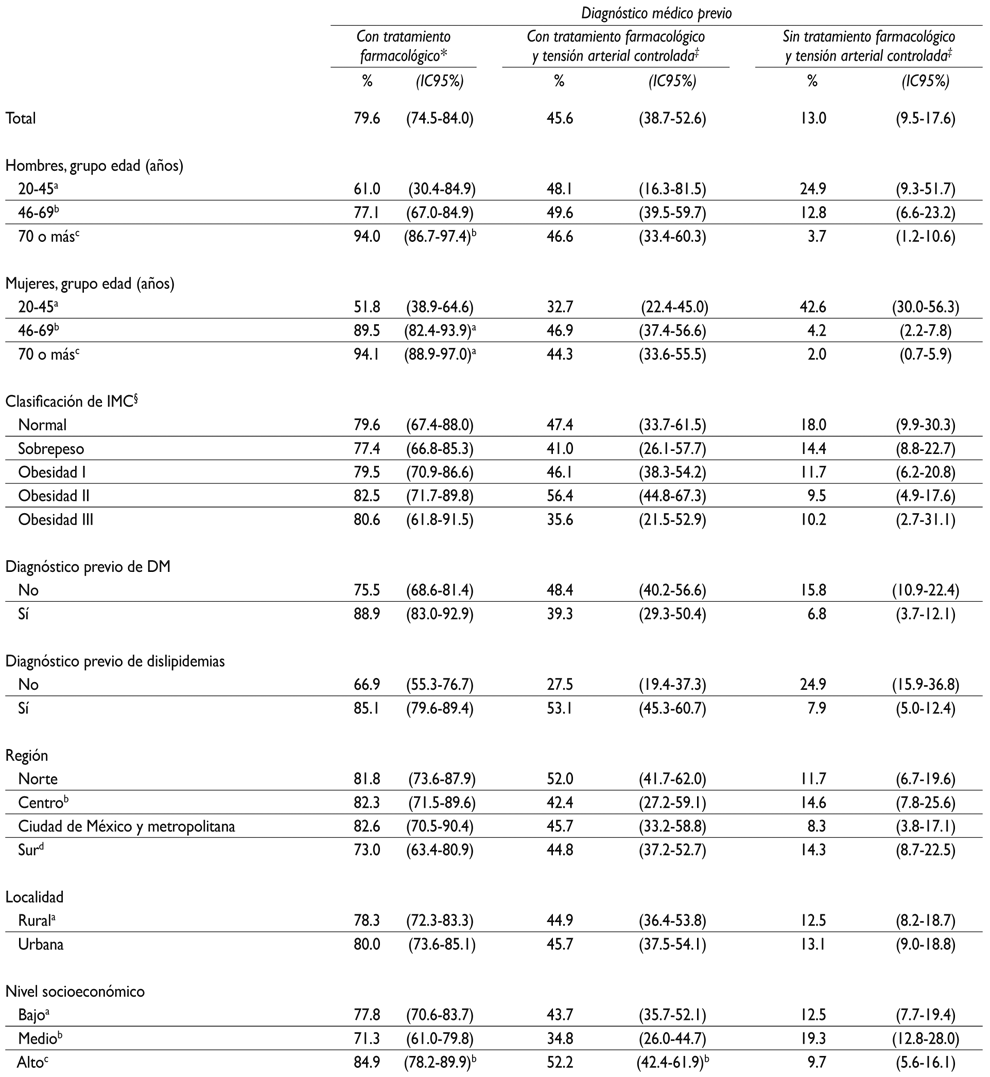
* Unicamente tratamiento farmacológico, excluyendo otras medidas terapéuticas
‡ Proporción de sujetos con diagnóstico previo de hipertensión y tensión arterial controlada: sistólica <140 mmHg y diastólica <90 mmHg
§ Puntos de corte de la OMS. IMC normal = 18.5-24.9 kg/m2, sobrepeso 25.0-29.9 kg/m2, obesidad grado I (30.0-34.9 kg/m2), obesidad grado II (35.0-39.9 kg/m2) obesidad grado III (≥ 40.0 kg/m2)
a,b,cDiferentes letras indican diferencias estadísticamente significativas entre categorías, ajuste de Bonferroni
Ensanut MC: Encuesta Nacional de Salud y Nutrición de Medio Camino
IMC: índice de masa corporal
DM: diabetes mellitus
Cuando se comparó la TAS en todos los adultos de 20 años y mayores, ésta fue 5.8% más alta en los hombres que en las mujeres; y la TAD fue 3.2% más elevada en los hombres que en las mujeres (cuadro IV). Una tendencia de incremento por la edad fue observada en la TAS de los adultos entre 30 y 79 años, y en la TAD de los adultos de 20 a 49 años.
Cuadro IV Media de tensión arterial sistólica y tensión arterial diastólica, categorizando por sexo, edad, IMC y factores sociodemográficos. México, Ensanut MC 2016*

* Datos ajustados por el diseño de la encuesta. Se analizaron los casos con datos completos de tensión arterial y diagnóstico previo
§ Puntos de corte de la OMS. IMC normal = 18.5-24.9 kg/m2, sobrepeso 25.0-29.9 kg/m2, obesidad grado I (30.0-34.9 kg/m2), obesidad grado II (35.0-39.9 kg/m2) obesidad grado III (≥ 40.0 kg/m2)
a Diferencias estadísticamente significativas (p<0.05), usando ANOVA
Ensanut MC: Encuesta Nacional de Salud y Nutrición de Medio Camino
A pesar de que las prevalencias de HTA definidas por hallazgo de la encuesta no son comparables entre la Ensanut 2012 y la Ensanut MC 2016 por los motivos descritos anteriormente, en la figura 1 se presenta un ejercicio que contrasta las prevalencias totales de hipertensión (que incluye los casos identificados por hallazgo de la encuesta más los casos que autorreportaron un diagnóstico médico previo de hipertensión) entre la Ensanut 2012 (27.2%) y la Ensanut MC 2016 (25.5%).

Las prevalencias de hipertensión por hallazgo de la Ensanut 2012 fueron ajustadas por la sensibilidad y especificidad del instrumento usado como estándar de referencia (el esfigmomanómetro digital). Para realizar el ajuste se utilizaron los resultados de una submuestra de adultos de la Ensanut 2012, a los que se midió la tensión arterial tanto con el esfigmomanómetro digital como con el baumanómetro de mercurio
Ensanut: Encuesta Nacional de Salud y Nutrición
Ensanut MC: Encuesta Nacional de Salud y Nutrición de Medio Camino
Figura 1 Tendencia de la prevalencia de hipertensión arterial en adultos.
Discusión
Los resultados de este estudio muestran que en la Ensanut MC 2016 25.5% de los adultos tenía hipertensión arterial, y casi la mitad de ellos desconocía que padecía esta enfermedad. Entre los adultos que en el momento de aplicar la encuesta ya estaba consciente de padecer HTA y además recibían tratamiento farmacológico, menos de la mitad tenía valores de tensión arterial bajo control.
La hipertensión es un problema de salud pública que afecta a 29.1% de los adultos en Latinoamérica.20 Este porcentaje es un poco más alto que en México quizá porque para la estimación de las prevalencias de HTA en algunos países de Latinoamérica los participantes son de un menor nivel socioeconómico, mayor edad, residentes de áreas urbanas y no fueron medidos bajo condiciones estándar de reposo que evitaran una sobreestimación de los valores de tensión arterial y de los casos de hipertensión.21,22,23
Aunque en algunos estudios epidemiológicos se ha descrito que las mujeres tienen una menor prevalencia de HTA que los hombres,24 en el presente análisis no se encontró una diferencia significativa entre sexos. Esto podría deberse a que en México no son tan diferentes los factores que explican la variabilidad en la prevalencia por género, como diversidad de raza, etnicidad, país de origen y presencia de obesidad.25
El porcentaje de hipertensos que conocen padecer esta enfermedad puede ser variable entre países. Por ejemplo, en Estados Unidos es de 84%, en Venezuela de 43% y en la India de 33%.26,27,28,29 En México, 40% de los hipertensos conoció padecer esta enfermedad hasta el momento en que fue diagnosticado durante la encuesta. Las diferencias en estas prevalencias pueden ser explicadas por la selección diferencial de adultos con diferentes rangos de edad, mayor educación e interés por su salud, mayor acceso a servicios de salud y programas de tamizaje en entornos no clínicos.30,31,32
En general, los adultos de mayor edad visitan más frecuentemente a los médicos, son más vigilados que los jóvenes y tienen un mayor interés por identificar enfermedades que pudieran ser asintomáticas. La edad es un factor que incrementa la tensión arterial y en los grupos con más años la prevalencia de HTA es más elevada. En encuestas transversales como la National Health and Nutrition Examination Survey (NHANES) 2011-2014,27 el proyecto Monica33 y el estudio Framingham,34 se ha observado esta tendencia, encontrando mayores prevalencias de hipertensión en los grupos de mayor edad. En la Ensanut MC 2016 también encontramos que la prevalencia de HTA fue mayor a medida que aumentaba la edad, en los grupos de 30 años y más.
La asociación de la HTA con el sobrepeso y la obesidad ha sido documentada ampliamente. Entre los mecanismos fisiopatológicos que explican una mayor prevalencia de HTA en los adultos con mayor IMC destacan una mayor circulación de angiotensinógeno proveniente de los adipocitos intraabdominales, una mayor reabsorción renal de sodio, una redistribución del flujo sanguíneo intrarenal y la hiperinsulinemia.35 En este análisis se observó que los adultos con sobrepeso y obesidad tenían una prevalencia de hipertensión más alta (64.2 y 126.5%, respectivamente) que quienes tenían un IMC normal. Esto es consistente con los hallazgos de otras encuestas como la NHANES 2011-2014.
El porcentaje de adultos con hipertensión que tienen cifras de tensión arterial consideradas bajo control varía entre los países dependiendo del NSE,36 nivel de escolaridad37 y la calidad de los servicios de salud.38 En México, la prevalencia de hipertensos con tensión arterial controlada es de 45.6%. Esta prevalencia es considerablemente más baja que la de países como Cuba (85.8%), Estados Unidos (65.4%) y Chile (56.8%),23 donde los sistemas de salud utilizan a médicos especialistas en el manejo de la hipertensión arterial y en mejorar la adherencia al tratamiento de enfermedades crónicas.39,40,41
El uso de tratamiento farmacológico contribuye sólo un poco al descenso de la tensión arterial cuando la totalidad de factores de riesgo asociados no son modificados.42 En la Ensanut MC 2016 el porcentaje de adultos con tratamiento farmacológico fue relativamente alto (79.3%); sin embargo, solamente la mitad de ellos tenía una tensión arterial controlada, menos de 20% practicaba modificaciones en su estilo de vida y 12.7% medía su tensión arterial al menos una vez a la semana. En México, a pesar de que la mayoría de los adultos con HTA tiene tratamiento farmacológico, se desconoce el tipo de fármaco que utilizan, la dosis y el porcentaje de adherencia. Esta falta de información en la Ensanut MC 2016 debería motivar a que en futuras encuestas se incluyan indicadores que identifiquen qué condiciones están asociadas con el control de la tensión arterial.
Una TAS >110 mmHg ha sido asociada con años de vida perdidos y con muerte por enfermedad isquémica cardiaca e infarto.43 En México, la tensión arterial elevada es uno de los cinco principales factores de riesgo modificables para reducir los años de vida saludables perdidos.44 Si observamos en la Ensanut MC 2016, la TAS promedio entre los participantes fue de 120.9 mmHg, lo cual indica que en los próximos años podría esperarse un gran efecto sobre las consecuencias asociadas con una TAS superior a 110 mmHg. Un incremento de 10 mmHg en la TAS duplica el riesgo de desarrollar enfermedad cardiovascular, pero si se redujera en 5 mmHg disminuiría 14% la mortalidad debida a infarto y 9% la mortalidad por enfermedad coronaria.45 Cuando se reduce la tensión arterial general, la mortalidad prematura y general pueden disminuir hasta 13.0%.46 Esto debería motivar a que los proveedores de servicios de salud mejoren los programas de control de la tensión arterial a través de estrategias que han demostrado ser eficaces. Algunas de estas medidas de intervención podrían ser el lograr que los pacientes tengan un IMC normal, que reduzcan la ingesta dietética de sodio, aumentar su adherencia al tratamiento y lograr controlar comorbilidades como la diabetes y las dislipidemias.47 A nivel de sistemas de salud, dichas medidas serían: hacer universal la atención de la HTA, utilizar médicos capacitados en el tratamiento de la HTA y ofrecer atención gratuita o de bajo costo.31,48,49
Aunque las prevalencias de HTA definidas por hallazgo de la encuesta no son comparables entre la Ensanut 2012 y la Ensanut MC 2016, parece que no han ocurrido cambios significativos entre el año 2012 y 2016. Es importante señalar que las prevalencias de HTA que aquí se presentan para la Ensanut 2012 difieren de lo reportado en otras publicaciones porque aquí se ha realizado el ajuste descrito. A pesar de las limitantes que implica haber cambiado el instrumento de medición entre la Ensanut 2012 y la Ensanut MC 2016, los autores consideran que en esta última encuesta hay una mejor estimación de los valores de tensión arterial porque se utilizó un baumanómetro menos susceptible al error de medición del encuestador y, además, estas prevalencias pueden ser comparadas en un futuro con otras encuestas como la NHANES.
Algunas de las fortalezas de este estudio es que los resultados son representativos de la población nacional de adultos y se utilizaron protocolos de medición validados. Las limitaciones de este análisis son que, dado que es una encuesta transversal, no es posible evaluar el efecto que podrían tener la dieta y la actividad física sobre la prevalencia de hipertensión; sin embargo, permite tener una caracterización del tratamiento no farmacológico que llevan los sujetos con diagnóstico previo de hipertensión, lo cual puede ser de utilidad para modificar programas de prevención y tratamiento oportuno de dicha enfermedad.
En conclusión, aunque en México la prevalencia de HTA es similar a la de otros países en desarrollo económico, existe un alto porcentaje de adultos que desconocen tener esta enfermedad y de ellos casi la mitad tienen un inadecuado control de su tensión arterial. Esta información debería llevar a que los tomadores de decisiones en políticas de salud en México evalúen la pertinencia de los programas de diagnóstico, la implementación de los esquemas de tratamiento y la efectividad de las actuales estrategias de control de la tensión arterial.











 nueva página del texto (beta)
nueva página del texto (beta)


