En México, la falta de acceso oportuno a servicios de salud representa riesgos de empobrecimiento para la población sin capacidad de pago1 que carece de seguridad social. Esta problemática tiende a ser más acuciante en el caso de enfermedades de alto costo como el cáncer.2,3 Una de las innovaciones del Sistema Nacional de Protección Social en Salud (SNPSS) fue la inclusión de un mecanismo financiero para cubrir la atención de enfermedades de alta complejidad,4 denominado Fondo de Protección contra Gastos Catastróficos (FPGC).5 Este fondo se creó en 2006 con la finalidad de "contribuir a asegurar la generación y el uso efectivo de los recursos de salud mediante el aseguramiento financiero de la población que carece de seguridad social con el fin de evitar gastos por motivos de salud".6
El FPGC consideró inicialmente el financiamiento de seis padecimientos7,3 y, para 2014, éste se incrementó a 59.8 Sin embargo, a pesar de los beneficios potenciales de esta iniciativa, se ha documentado que los procesos de gestión de los Regímenes Estatales de Protección Social en Salud (REPSS) y los Servicios Estatales de Salud (SESA) relacionados con el FPGC se realizan de forma heterogénea, lo que provoca retrasos en el flujo financiero.8 Así lo muestra un estudio según el cual cinco de nueve entidades federativas evaluadas reportaron el doble de tiempo que estipula el manual operativo del FPGC para realizar la notificación de casos.9
El proceso de asignación y transferencia de fondos en 2007 tardaba hasta un año; en 2009, el intervalo fue de 3 a 8 meses. Estos retardos tuvieron un efecto en la operación eficiente de las unidades que enfrentaron problemas relacionados con los procesos para la operación del FPGC.10 Lo anterior derivó en situaciones problemáticas como la falta de disponibilidad de medicamentos e insumos, falencias que probablemente influyan en la continuidad de tratamiento e incentiven al abandono del mismo.11 En este caso, al igual que en el presente estudio, se utilizó el tiempo que transcurre para el reembolso de los fondos para el otorgamiento de servicios a los pacientes en hospitales públicos de cinco estados de México.
De acuerdo con su marco normativo, los servicios médicos que financia el FPGC habrán de ser provistos por hospitales denominados Centros Regionales de Alta Especialidad, a los que se denominará Hospitales de Especialidad (HE), los cuales pueden ofertar tratamientos integrales o intervenciones médicas específicas para el diagnóstico o tratamiento de padecimientos de alto costo. Los HE que financia el FPGC pueden ser públicos o privados y son elegibles en la medida en que cumplan con los requisitos establecidos para su acreditación como proveedores ante este fondo.12,13 La gran mayoría de hospitales que prestan servicios al FPGC son públicos y están adscritos a los SESA. Otros son organismos públicos descentralizados de los SESA o federales adscritos a la red nacional de hospitales de alta especialidad.13,14 La atención oportuna de necesidades de salud de alto costo implica que los HE desarrollen capacidades gerenciales para alcanzar mayor eficiencia en la provisión de servicios de salud, toda vez que los retrasos podrían afectar la provisión oportuna de servicios y las expectativas de atención médica de los pacientes.15,16
El enfoque adoptado para desarrollar este argumento es organizacional y de análisis de procesos. A partir de éste se establecen parámetros sobre el funcionamiento del FPGC según tres características: a) división del trabajo para el logro de objetivos; b) segmentación del poder para favorecer la coordinación y el cumplimiento de los deberes que se desprende de la división del trabajo, y c) un esquema de comunicación que favorezca la coordinación y el cumplimiento de objetivos.17
Estas características organizacionales de proceso tienen vínculo con la eficiencia. Los recursos financieros son el insumo primordial para desarrollar productos orientados a garantizar una provisión oportuna de servicios de salud a los beneficiarios que, en el caso del FPGC, se relaciona con tres procesos: 1) la notificación de casos; 2) la validación de documentación, y 3) el reembolso correspondiente a la entrega de servicios a los beneficiarios. Desde esta perspectiva, los HE como entidades proveedoras de servicios médicos deben desarrollar la capacidad de rediseñar sus procesos administrativos para ejecutar más eficientemente sus recursos18 y ofertar servicios con la mayor calidad a los beneficiarios. El objetivo de este artículo es mostrar que el régimen bajo el cual operan los HE influye en la eficiencia de los procesos administrativos para operar el FPGC para la atención de cáncer de mama (CaMa), cáncer cérvicouterino (CaCu) y leucemia linfoblástica aguda (LLA).
Material y métodos
La información del presente artículo deriva de la evaluación del Seguro Popular de Salud (SPS) del año 2013, que centró el análisis del FPGC en el manejo médico del CaMa, CaCu y LLA,19 uno de cuyos componentes explorados fueron los procesos administrativos. El proyecto fue aprobado por los Comités de Ética e Investigación del Instituto Nacional de Salud Pública (INSP) en noviembre de 2014.
Para explorar el componente administrativo se utilizó metodología cualitativa y se seleccionó un total de cinco HE que atendieran este tipo de patologías: dos que operaban bajo la figura de organismos públicos descentralizados (OPD) y tres administrados por los SESA. Para confirmar la modalidad y estructura bajo la cual operaban estas unidades, se realizó revisión documental.
Como medida de eficiencia del proceso administrativo se utilizó el tiempo20 desde la notificación del caso hasta el reembolso. Los procesos que se estudiaron como parte del proceso administrativo fueron la notificación de casos, su validación por parte de la CNPSS y el reembolso. La notificación de casos consiste en la integración de un expediente conforme a los criterios establecidos por la CNPSS y su envío a través de un sistema informático denominado Sistema para la Gestión de Gastos Catastróficos (SIGC). La validación comprende procesos ejecutados por la CNPSS para verificar la información del caso y aceptarlo como válido. El reembolso consiste en el pago de los casos atendidos por los HE a través de depósito bancario operado a través de un fideicomiso.
Se realizaron entrevistas semiestructuradas a informantes clave de los HE seleccionados por su vinculación con los procedimientos de notificación, validación y reembolso de pólizas para la atención de las enfermedades seleccionadas. El perfil de puestos de los participantes incluyó directores de HE, directores de REPSS, responsables estatales del FPGC, jefes de servicio de oncología, gestores médicos, trabajadoras sociales, administradores de los HE y oncólogos a cargo de la atención de los casos. Las entrevistas fueron grabadas con el previo consentimiento de los informantes.
La guía de entrevista contempló preguntas abiertas que exploraron el perfil profesional de los informantes, así como detalles sobre los procesos y tiempos estimados de ejecución para la notificación de casos, la validación y el reembolso de los casos atendidos. También se exploraron las barreras y oportunidades para ejecutar de manera óptima cada uno de estos procesos. La información de las entrevistas fue transcrita en un procesador de textos y se organizó en matrices temáticas según el proceso por analizar. Los textos de las matrices fueron contrastados con las notas de campo de los investigadores.
Para la identificación de oportunidades de mejora se realizó una consulta a expertos en un taller en el que participaron 26 profesionales de salud. Participaron trabajadores del nivel federal y estatal vinculados con la atención de CaMa, CaCu y LLA, trabajadores de tres HE, personal vinculado con la gestión de procesos del FPGC, de la CNPSS, representante de una clínica privada sin fines de lucro e investigadores del INSP. La finalidad del taller fue identificar ventanas de oportunidad para la mejora de los procesos evaluados. Previamente se informó al personal convocado sobre los resultados preliminares de la investigación y las preguntas a discutir. Durante el taller se buscó el consenso de los expertos mediante el trabajo de equipos según los procesos explorados; posteriormente, se discutieron las propuestas en plenaria, información que fue sistematizada y revisada posteriormente por el equipo de investigación y un experto con la finalidad de asegurar que las propuestas respondieran a lo discutido en el taller.
Resultados
Perfil de los informantes
Se realizaron un total de 56 entrevistas (Cuadro I), de las cuales 12 se aplicaron en los REPSS, 18 en los HESESA y 26 en los HE-OPD. Los informantes fueron 32 mujeres y 24 hombres; la edad de las mujeres osciló entre 30 y 75 años y la de los hombres entre 35 y 56 años. La mayoría de participantes fueron médicos generales y especialistas, seguidos por licenciadas en trabajo social. Participaron en menor proporción contadores, técnicos en sistemas y un químico farmacobiólogo. Los informantes desempeñaron funciones administrativas y de gestión del FPGC.
Cuadro I Perfil de los informantes en cinco entidades federativas. México, 2014
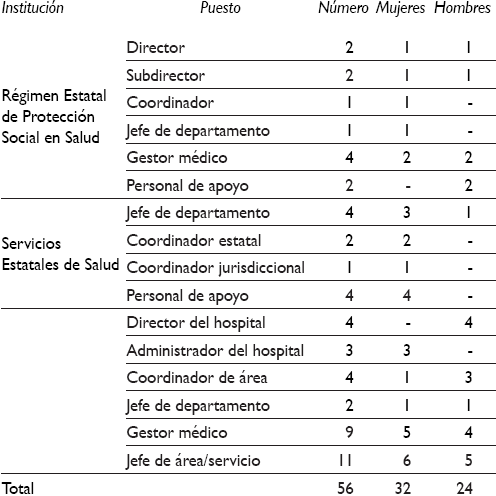
Fuente: elaboración propia con datos de referencia 19
Se caracterizaron dos modelos bajo los cuales operan los HE: uno con un esquema de gestión desconcentrado administrado por organismos públicos descentralizados (HE-OPD) y otro de gestión centralizada el cual opera bajo la estructura de los Servicios Estatales de Salud (HE-SESA). A continuación se presenta información que describe los procesos de notificación, validación y reembolso del FPCGC para cada uno de los modelos caracterizados.
Procesos administrativos en el modelo HE-OPD
En esta modalidad el prestador de servicios opera bajo la figura de OPD, lo que implica que tiene personalidad jurídica, patrimonio propio y autonomía para administrar sus recursos. Esta autonomía se expresó en menores barreras para comprar sus insumos e invertir sus recursos, generar cuotas de recuperación o de cualquier otro título legal, así como para operar y supervisar la prestación de servicios de salud dentro del OPD. Bajo esta figura, el HE-OPD establece una relación directa con la CNPSS y suele no tener vínculo administrativo con SESA/REPSS. En este modelo los involucrados en los procesos son el HE, la CNPSS y el fideicomiso que realiza los reembolsos (Figura 1).
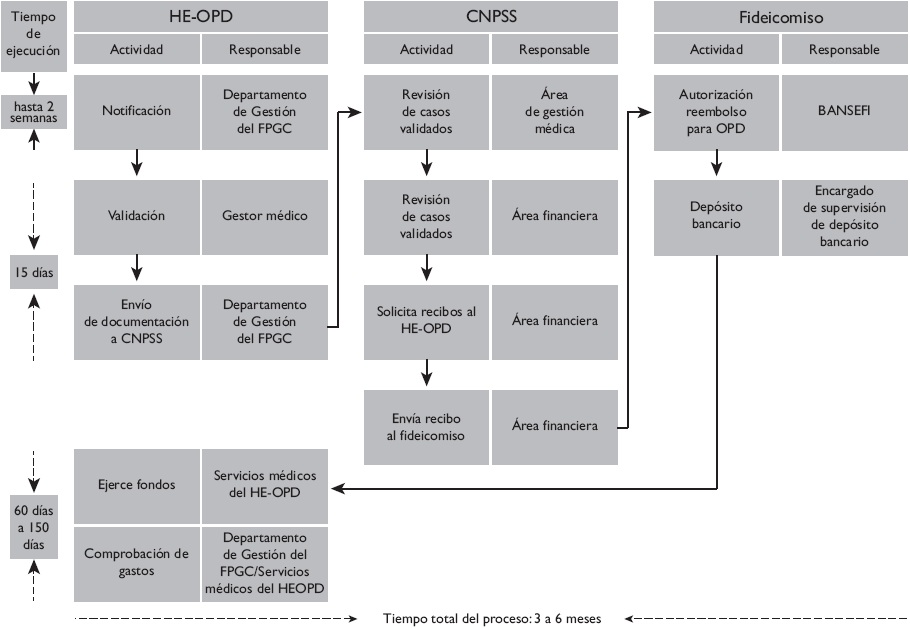
HE-OPD: Hospital Especializado/Organismo Público Descentralizado; FPGC: Fondo de Protección contra Gastos Catastróficos; CNPSS: Comisión Nacional de Protección Social en Salud; BANSEFI: Banco del Ahorro Nacional y Servicios Financieros
Fuente: elaboración propia con datos de referencia 19
Figura 1 Modelo HE-OPD: Procesos administrativos y actores del FPGC. México, 2014
Notificación de casos
El proceso inicia con el ingreso del caso ya sea por referencia del primer nivel de atención, por consulta externa o por la búsqueda de atención a una complicación. Una vez verificada la vigencia de la afiliación al Seguro Popular por parte del área de trabajo social, se notifica el caso al gestor médico (personal contratado por el Seguro Popular que ejerce funciones de representación de los beneficiarios en materia de atención médica). El gestor médico identifica los casos potenciales para recibir atención financiada por el FPGC, interviene en la referencia, orientación al beneficiario y seguimiento de casos, y conjuntamente con el médico especialista confirma el diagnóstico e integra la información necesaria para enviarla al sistema de gestión de la CNPSS.
En este modelo opera un departamento para la gestión exclusiva de casos del FPGC, a la vez que dispone de un equipo de capturistas especializados por tipo de enfermedad para subir la información en el SIGC. Para minimizar errores de captura, previamente se registra la información de un caso en una carátula fantasma que permite identificar errores, lo cual agiliza la notificación. El proceso de notificación demora de uno a cinco días para LLA y hasta dos semanas para las otras enfermedades.
Validación de casos
Una vez notificados los casos en el SIGC, personal de la CNPSS procede a validarlos. Paralelamente, el Departamento de Gestión del FPGC del HE-OPD registra los casos en una bitácora y aplica una lista de cotejo para corroborar que no haya errores en la información; al mismo tiempo verifica la etapa del proceso de validación en el que se encuentra cada caso. Se reportó que en condiciones óptimas la validación tiene una duración aproximada de dos semanas; es importante señalar que mientras se realiza el proceso de validación el usuario continúa recibiendo la atención médica respectiva.
Reembolso de casos
La Coordinación Administrativa del HE-OPD verifica que los casos se encuentren validados en la plataforma SIGC. Al mismo tiempo coordina con el área de financiamiento de la CNPSS las fechas de pago. El HE-OPD emite las facturas y éstas son validadas por el área de financiamiento de la CNPSS. Los informantes reconocieron que el uso del correo electrónico agilizó la trasferencia de información y la coordinación del HE-OPD con las diversas áreas de la CNPSS. Asimismo, destacaron que la buena comunicación entre el área médica y el área administrativa disminuyó errores en la emisión de las facturas y los recibos correspondientes, lo que contribuyó a disminuir los tiempos de los reembolsos.
El reembolso financiero por parte de la CNPSS se realiza directamente al HE-OPD a través de un banco que opera las transacciones financieras, el mismo que se realiza posterior a la emisión de la factura con el monto de pago exacto por los casos validados o pagos parciales de casos no conciliados. En caso de presentarse errores en la validación y/o en los montos de facturación, la fecha de pago se prolonga hasta más de seis meses.
Modelo HE-SESA
En este modelo, la unidad que presta servicios a las enfermedades objeto del artículo depende normativa y financieramente de los SESA. En este modelo se identificaron cinco actores directamente involucrados: el HE, el REPSS, la CNPSS, el banco que opera el fideicomiso y los SESA (Figura 2). En este modelo el REPSS administra los fondos: compra de equipos, insumos y medicamentos, mismos que son entregados al HE-SESA de acuerdo con sus requerimientos.
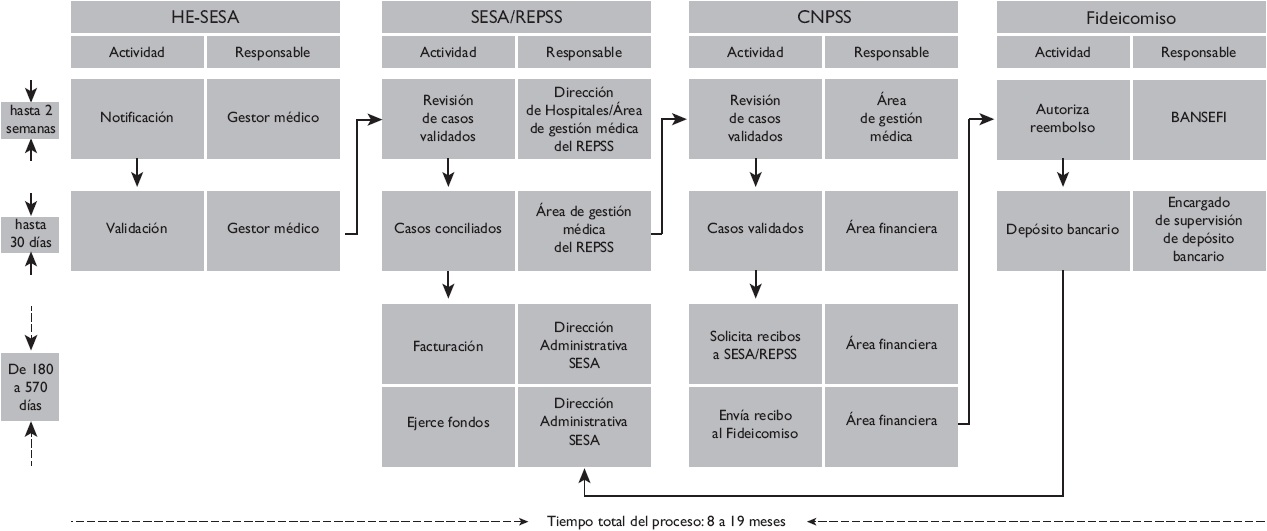
HE-SESA: Hospital Especializado/Servicios Estatales de Salud; FPGC: Fondo de Protección contra Gastos Catastróficos; REPSS: Régimen Estatal de Protección Social en Salud; CNPSS: Comisión Nacional de Protección Social en Salud; BANSEFI: Banco del Ahorro Nacional y Servicios Financieros
Figura 2 Modelo HE-SESAI: Procesos administrativos y actores del FPGC2. México, 2014
Notificación de casos
La notificación de los casos en esta modalidad es similar a la de los HE-OPD en términos de la confirmación del diagnóstico, así como del apoyo de trabajo social para verificar la vigencia de la afiliación al SPS y su notificación al gestor médico del FPGC. No obstante, para dar de alta los casos en la plataforma SIGC, aparte de la participación del médico tratante y del gestor médico, interviene el área de hospitales de los SESA y el REPSS. Dado que en este proceso intervienen más actores el tiempo estimado para la notificación es de uno a cinco días para LLA y dos semanas para CaMa y CaCu.
Validación
En el seguimiento de la validación de casos ante la CNPSS intervienen el gestor médico y el médico tratante. Por su parte el REPSS, a través del área de gestión médica, verifica los folios y la calidad de la información de los casos dados de alta, y elabora un listado de casos para ser avalado por su director. Posteriormente, el gestor médico actualiza progresivamente información del tratamiento e informa de sus avances al personal administrativo del HE-SESA. El gestor médico del REPSS realiza las conciliaciones de los casos con la CNPSS. Este proceso requirió, en general, un mes.
Reembolso de casos
El área de gestión médica del REPSS entrega a su área de financiamiento el listado de casos conciliados con la CNPSS. El área de financiamiento de la CNPSS por vía electrónica comunica al área de financiamiento del REPSS el número de casos que serán pagados y el monto. El reembolso financiero de la CNPSS, previa emisión de factura del REPSS, se realiza a la cuenta de cheques del REPSS y tiene una duración muy variable, estimada por informantes entre 3 y 6 meses cuando no existen retrasos (un caso extremo tomó hasta 19 meses) por problemas vinculados con la emisión de facturas, o en los mecanismos de coordinación entre el HE, el REPSS y la CNPSS. El área de financiamiento del REPSS verifica el monto recibido, pero no es sino hasta final de año cuando se realizan las conciliaciones que se conoce el monto reembolsado. En los HE-SESA se reportó subrogación de medicamentos, radioterapias, tomografías, mantenimiento y reparación de equipos, por lo que, de los fondos que recibe, el REPSS realiza pagos a proveedores y servicios de terceros.
Después de la presentación de los hallazgos de los procesos administrativos para operar el FPGC, que se hizo al grupo de expertos, éstos identificaron ventanas de oportunidad y soluciones para procesos vinculados con notificación y validación de casos, así como con el cumplimiento de los requisitos para la transferencia a fin de disminuir los tiempos y hacer más eficiente la gestión.
Problemas para la notificación y validación
Desde la perspectiva de la eficiencia administrativa, se ha observado que las fallas en la notificación y validación de casos redundan en retrasos subsecuentes en los reembolsos por concepto de atención para estos padecimientos. La ventana de oportunidad para este proceso es consolidar la notificación y validación de casos mediante la optimización del SIGC como herramienta de gestión del FPGC, a fin de garantizar el ingreso oportuno de nuevos casos al sistema. Las soluciones se vinculan con la disponibilidad de información estatal y federal sobre el funcionamiento del SIGC y el modelo de gestión (Cuadro II).
Cuadro II Soluciones para hacer más eficiente la notificación y validación de casos. México, 2014

Escala: +++ = Alta; ++ = Media; + = Baja
SESA: Servicios Estatales de Salud; HE: Hospital Especializado; CNPSS: Comisión Nacional de Protección Social en Salud; SIGC: Sistema para la Gestión de Gastos Catastróficos
Fuente: elaboración propia a partir de referencia 19
Cumplimiento de requisitos para la transferencia
El cumplimiento expedito de los requisitos para la transferencia de los recursos del FPGC fue el mayor problema identificado por parte de la CNPSS en los proveedores tanto en los HE-OPD como en los HE-SESA. Este requisito es importante porque representa el cierre del ciclo administrativo (Cuadro III). Como parte de las alternativas para el cumplimiento de requisitos para la trasferencia, es indispensable mejorar la comprensión del SIGC y de la información, así como posicionar los reembolsos del FPGC como un incentivo a la gestión. A su vez, se requiere de un equipo de apoyo médico y administrativo con buen desempeño, ya que su puesta en marcha derivó en mejor acceso a recursos del FPGC. Las soluciones que representaron mayores retos y con limitada factibilidad de implementación fueron la disponibilidad de un piso financiero para cubrir de manera integral los costos de la atención especializada, el pago por caso atendido en lugar del pago por evento y la actualización de los tabuladores.
Cuadro III Soluciones al incumplimiento de los requisitos para la transferencia

Escala: +++ = Alta; ++ = Media; + = Baja
FPGC: Fondo de Protección contra Gastos Catastróficos; SESA: Servicios Estatales de Salud; HE: Hospital Especializado; CNPSS: Comisión Nacional de Protección
Social en Salud
Fuente: elaboración propia a partir de referencia 21
Discusión
El tiempo de duración del proceso de notificación de casos (cinco días a dos semanas) es similar en ambos modelos. Este resultado podría ser indicativo de que este proceso se encuentra estandarizado; existe personal con las competencias para realizarlo y el soporte tecnológico para desarrollar este proceso de manera similar. No obstante, para la validación de casos, el tiempo reportado en el modelo HESESA es el doble del reportado en el modelo HE-ODP (15 a 30 días). Este menor tiempo en el HE-OPD puede explicarse en la integración de un equipo de profesionales especializado en la documentación para la validación de casos y también menor número de actores que intervienen en este proceso.21
El reembolso es el proceso que tarda más tiempo en ambos modelos. En el modelo HE-SESA es tres veces mayor que en el modelo HE-OPD (60 contra 190 días). El menor tiempo en el modelo HE-OPD se debe a que el equipo especializado en la gestión del FPCG se encarga de realizar seguimiento y ha establecido mecanismos de coordinación con la CNPSS para responder de forma inmediata a las observaciones, en caso que las hubiera. Es importante señalar que el hecho de que el HE-OPD reciba los fondos del FPCGC directamente y, dado que tiene autonomía para el gasto, es un fuerte incentivo. Por el contrario, dado que el HE-SESA depende de los servicios de salud, no participa directamente en la decisión de gasto de los recursos, lo que puede constituir un factor desmotivante para el personal.
A pesar de que se observa menor tiempo para el reembolso en los HE-OPD en comparación con los HESESA, consideramos que es prolongado (6 meses), sobre todo cuando se trata de enfermedades altamente costosas y que requieren atención y tratamiento continuo que debe ser financiado con recursos de los hospitales. En este sentido, es posible suponer efectos negativos en la disponibilidad y mantenimiento de equipos, insumos y personal para la atención de estos padecimientos; adicionalmente, es posible que, para cubrir de manera parcial estas deficiencias, se estén utilizando recursos de otros programas. De esta forma, el efecto negativo sobre la atención en los HE se ampliaría a otros ámbitos, lo que se opone a la política sectorial de salud. En este sentido, la propuesta de los expertos por la disponibilidad de un piso financiero en los HE para cubrir las demoras en el reembolso es una estrategia relevante para garantizar la continuidad de la atención y para evitar gastos de bolsillo para el usuario con este tipo de padecimientos.
Ante la automatización de los procesos mediante el uso de sistemas informáticos se requiere una gerencia más funcional, cuyas interfaces de captura de datos, validación y generación de pólizas operen con una mayor eficiencia. Es en estas interfaces donde se han desplegado los mayores esfuerzos de coordinación y automatización, lo que ha promovido un mejor funcionamiento del SIGC como herramienta de gestión.19 Esto habría de lograr mayor eficiencia en los procesos de generación y validación de datos22 de grupos específicos,23 como las enfermedades que generan alto costo en salud pero, sobre todo, de envío y entrega de información dirigida a dar fluidez al proceso de atención de los pacientes beneficiados con recursos del FPGC.
A diferencia de lo publicado en la década anterior,24,25 la descentralización de los HE parece hacerlos más viables y eficientes al no estar intervenidos por la estructura de los SESA. No se identificaron situaciones ni casos donde se aplicaran o desarrollaran procedimientos diferentes o alejados a los establecidos por los protocolos autorizados por la CPSS. En su caso, se analizaron variaciones en las capacidades de los distintos HE-SESA y HE-OPD visitados en campo.
Los modelos caracterizados sugieren que la figura HE-OPD tiene mayor eficiencia administrativa y control de sus procesos,26 misma que les confiere mayor autonomía para la gestión y ejercicio de los fondos. Adicionalmente, esto favorece la validación de casos y simplifica la facturación y los reembolsos por los servicios que financia el FPGC.
Al no estar los HE-SESA descentralizados, el flujo de los recursos financieros generalmente implica mayor número de mediaciones administrativas y el involucramiento de más actores para la conducción de los procesos establecidos tiende a problematizar los procesos de validación y reembolso de casos. Cuando esto ocurre, diversas fallas de comunicación pueden derivar en dilaciones innecesarias para los HE-SESA.
Conclusiones
La eficiencia administrativa y la capacidad de gestión de los fondos es un componente fundamental de las organizaciones sanitarias. Para el caso del SPS y su política de gastos catastróficos, es indispensable contar con HE eficientes a fin de garantizar la atención médica necesaria, sobre todo para enfermedades de alto costo. El grado de autonomía que confiere la descentralización podría ser un buen incentivo para avanzar en eficiencia administrativa y reducir el tiempo de los procesos estudiados ya que, a pesar de que se observaron menores tiempos en los HE-OPD, éstos no son necesariamente los óptimos.











 nueva página del texto (beta)
nueva página del texto (beta)


