Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salud Pública de México
versión impresa ISSN 0036-3634
Salud pública Méx vol.55 no.6 Cuernavaca nov./dic. 2013
Noticias
Noticias de salud ambiental ehp-spm
Environmental health news ehp-spm
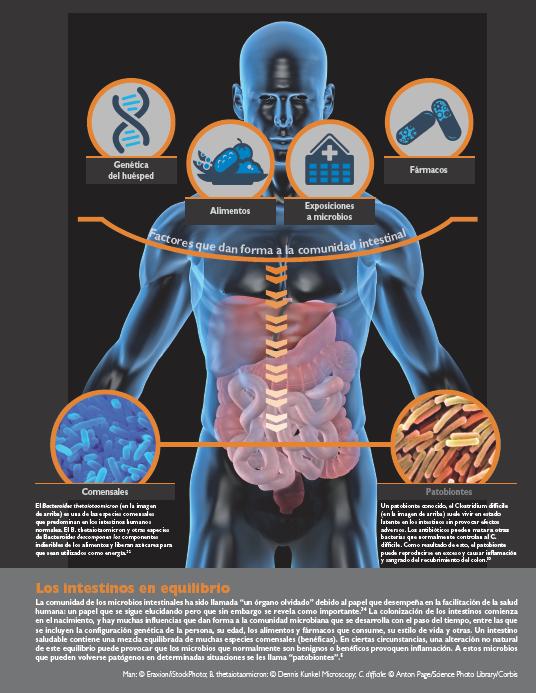
El medio ambiente interno* Una exploración del papel de la microbioma intestinal en la salud y la enfermedad
El genoma humano codifica aproximadamente 23000 genes;1 sin embargo, algunos expertos han sugerido que la información total codificada por el genoma humano no basta por sí sola para realizar todas las funciones biológicas del cuerpo.2 Un número cada vez mayor de estudios sugiere que posiblemente el funcionamiento del cuerpo humano esté determinado no sólo por nuestros genes sino también por los genes de los billones de microorganismos que residen en nuestro interior y sobre nuestro cuerpo.
Se cree que tan sólo los genomas de las bacterias y virus de los intestinos humanos codifican 3.3 millones de genes.3 "La riqueza y complejidad genéticas de los bichos que viven en nuestro interior son mucho mayores que las nuestras", afirma Jayne Danska, inmunóloga del Instituto de Investigación del Hospital para Niños de Ontario, Canadá. "Sirven como un amortiguador y un intérprete de nuestro medio ambiente. Somos organismos quiméricos".
Uno de los papeles que desempeñan los microbios de los intestinos en la función gastrointestinal ha sido bien documentado desde que los investigadores describieron por primera vez las diferencias observadas en las bacterias fecales de personas con inflamación intestinal.4 Los mecanismos moleculares responsables del impacto de la microbioma intestinal sobre el metabolismo y las enfermedades de todo el cuerpo siguen siendo desconocidos en gran medida. Sin embargo, los investigadores están comenzando a descifrar el modo en que los microorganismos del tracto intestinal humano influyen en las funciones biológicas más allá de los propios intestinos y desempeñan un papel en las enfermedades inmunológicas, metabólicas y neurológicas.
Una nueva normalidad
Las primeras investigaciones sobre la microbiota se centraban en gran medida en las bacterias comensales que residen en los intestinos humanos. Las bacterias comensales intestinales proporcionan nutrientes, ayudan a metabolizar los compuestos difíciles de digerir y defienden contra la colonización por organismos patógenos oportunistas no nativos.
No obstante, la distinción entre los microbios "buenos" que contribuyen a la salud y los microbios patógenos "malos" que provocan enfermedades se ha vuelto borrosa en los últimos años. Los investigadores han demostrado que, en ciertas condiciones, algunos tipos de bacterias intestinales normales pueden desencadenar enfermedades. Sarkis Mazmanian, microbiólogo del Instituto Tecnológico de California, llamó a estos elementos "patobiontes"; el término "patógenos", por el contrario, se refiere a microbios oportunistas que normalmente no forman parte de la comunidad de microbios intestinales.5
Los trastornos del equilibrio microbiano de los intestinos pueden ser un indicio de que existe un exceso de algunos microbios mientras que otros disminuyen en número. "Es como un jardín: es menos probable que crezcan en él hierbas si se tiene una vegetación exuberante; pero sin ésta, las hierbas pueden llegar a adueñarse del terreno", dice Mazmanian. Cuando los intestinos pasan a un estado de desequilibrio microbiano, ciertos microbios intestinales normalmente benignos pueden comenzar a inducir inflamación y desencadenar enfermedades en todo el cuerpo, incluyendo el sistema nervioso.
Durante mucho tiempo los investigadores han postulado que las bacterias intestinales influyen en la función cerebral. Hace un siglo, el embriólogo ruso Elie Metchnikoff sospechó que una comunidad saludable de microbios del colon podría ayudar a combatir la senilidad y que las cepas bacterianas benéficas que se encuentran en la leche agria y el yogurt podrían incrementar la longevidad de las personas.6,7
En 2011 Mazmanian y sus colegas informaron que los cambios en la composición microbiana de los intestinos podría tener efectos de largo alcance que se extienden hasta el cerebro.8 Trabajaron con ratones libres de gérmenes ("gnotobióticos"), los cuales nacen en ambientes estériles que no son naturalmente colonizados por una microbiota.
Los investigadores descubrieron que los ratones eran altamente resistentes a la encefalomielitis autoinmune experimental (EAE), un modelo animal de la esclerosis múltiple, tras la inmunización con antígenos del sistema nervioso central. Estas sustancias estimulan una respuesta inmune y normalmente inducen EAE. No obstante, cuando se colonizaron los intestinos de algunos de los ratones con bacterias filamentosas segmentadas –comensales que habitan comúnmente los intestinos de los ratones–, éstos desarrollaron la enfermedad al ser inmunizados con antígenos del sistema nervioso central.8
Si bien el estudio sugería que las bacterias intestinales podrían afectar a la inflamación neurológica, no está claro cómo podría llegar a suceder eso. La mayoría de los microorganismos que colonizan los intestinos humanos no salen nunca de éstos, afirma Mazmanian; pero las células inmunes que entran en contacto con ellos sí. Explica que, si bien 70% de las células inmunes del cuerpo pueden ser halladas en algún momento en el intestino, circulan por todo el cuerpo, y la microbiota del medio intestinal puede contribuir a determinar el comportamiento de las células inmunes en otras partes del cuerpo. Por ejemplo: "Si mientras las células T están en los intestinos son programadas por la microbiota para tener propiedades anti-inflamatorias, entonces serán capaces de suprimir las inflamaciones incluso después de salir del intestino".
Las proteínas, los carbohidratos y otras moléculas que desprenden los microbios también salen de los intestinos y pueden desempeñar una función en la señalización de las enfermedades. Algunos estudios han demostrado que estos metabolitos bacterianos se encuentran en todo el cuerpo: en los pulmones,9 en el líquido amniótico10 y en la leche materna,11 todos ellos tejidos de los cuales antes se creía que estaban libres de comunidades de microbios.
Otros investigadores han sugerido un vínculo entre el eje intestinos–cerebro y ciertos trastornos neuropsiquátricos como el autismo, la depresión y los trastornos alimentarios. Los intestinos contienen microorganismos que comparten una semejanza estructural con los neuropéptidos que intervienen en la regulación del comportamiento, del estado de ánimo y de las emociones; este fenómeno se conoce como mimetismo molecular. El cuerpo no puede distinguir entre la estructura de estos simuladores y sus propias células, de modo que los anticuerpos pueden acabar atacando a ambos y alterando así la fisiología del eje intestinos–cerebro.12
El cambiante paisaje microbiano
Los cambios en la colonización del tracto gastrointestinal por los microbios (proceso que inicia al nacimiento) han sido identificados como un importante factor de riesgo en el desarrollo de las enfermedades autoinmunes relacionadas con la alimentación. Los intestinos de los bebés atraviesan por una serie de cambios durante los primeros meses de vida, en especial durante la transición de la leche materna a los alimentos sólidos. Alrededor de los 2 años de edad, la composición microbiana de los intestinos del niño se asemeja más a la de los adultos que a la de los bebés.14 Si bien se cree que la composición microbiana permanece relativamente estable desde entonces, nuevas investigaciones han identificado períodos clave para el desarrollo de la comunidad microbiana más allá de los primeros años de la infancia, incluyendo la pubertad15 y la lactancia.11
La enfermedad celiaca es única entre las enfermedades autoinmunes porque se conocen tanto sus componentes genéticos clave como su disparador ambiental: el gluten.16 Sin embargo, menos de 10% de las personas con predisposición genética a la enfermedad celiaca desarrollan este padecimiento cuando se exponen al gluten, y la mayoría de quienes lo desarrollan lo hacen años después de su primera exposición al gluten.14 "Se requieren los genes y un disparador ambiental, pero éstos no bastan por sí solos para que se desarrolle la enfermedad. Sabíamos que tenía que haber un tercer elemento clave", dice Alessio Fasano, jefe de gastroenterología pediátrica y nutrición del Hospital General Infantil de Massachusetts en Boston.
Fasano y sus colegas tienen la hipótesis de que las respuestas están en la salud del sistema microbiano intestinal considerado como un todo. En un pequeño estudio analizaron los cambios en las comunidades microbianas que colonizaron los intestinos de aproximadamente 30 bebés con susceptibilidad genética a la enfermedad celiaca entre el momento de nacer y los dos años de edad.16
Las comunidades microbianas intestinales de los bebés predispuestos maduraron con mayor lentitud y resultaron ser menos estables a los 24 meses que las de los bebés del grupo de control, de quienes no se sabía que tuvieran susceptibilidad genética a la enfermedad celiaca. Es más, los bebés genéticamente susceptibles a quienes se les comenzó a dar gluten a la edad de 6 meses tendieron más a desarrollar anticuerpos contra el gluten que aquellos a quienes se les dio por primera vez a los 12 meses.16 Estos hallazgos preliminares sugieren que puede haber una ventana crítica de susceptibilidad a la enfermedad, pero se requieren más estudios para explorar esta posibilidad.
La enfermedad celiaca es una de más de 100 enfermedades autoinmunes humanas que afectan de 5 a 10% de la población mundial. La incidencia de casi todas estas enfermedades es mayor entre las mujeres, y sus crecientes índices y su especificidad sexual sugieren un componente ambiental y, potencialmente, un componente hormonal.17 "Por muchos años hemos sabido que los hombres están relativamente protegidos contra las enfermedades autoinmunes en comparación con las mujeres, pero no hemos encontrado todavía una manera de utilizar esa información para ayudar a las mujeres a evitar o combatir estas enfermedades", dice Danska.
Si bien la alimentación puede ser el factor ambiental más importante para determinar la composición funcional de la microbiota intestinal, Danska y sus colegas demostraron recientemente la existencia de una interacción entre las hormonas sexuales y la microbiota. Utilizando ratones diabéticos no obesos (DNO) con susceptibilidad genética a la diabetes tipo 1, encontraron que la protección en los machos, en comparación con las hembras, estaba asociada a una colonización microbiana de los intestinos en las primeras etapas de la vida. También encontraron que la composición de la microbiota intestinal era similar en los machos y hembras jóvenes, pero que comenzaba a divergir entre los sexos después de la pubertad.15
En un medio ambiente libre de gérmenes, los machos DNO perdían su protección relativa contra la diabetes y presentaban niveles más bajos de testosterona que los machos colonizados por microbios, lo que sugiere que la interacción entre los microbios intestinales y la testosterona tiene un efecto protector. Cuando los investigadores trasplantaron microbios de los intestinos de ratones machos adultos a los intestinos de hembras jóvenes, éstas mostraron niveles elevados de testosterona, cambios en su microbiota y una sólida protección contra la diabetes tipo 1. Incluso con estas fluctuaciones hormonales, las hembras que recibieron la microbiota masculina siguieron siendo fértiles.15
Si bien el cambio en los niveles de testosterona era significativo y se podía medir, Danska lo considera modesto "La transferencia de la microbiota masculina a las hembras jóvenes no elevó los niveles de testosterona a un grado tal que llegaran a asemejarse a los de un macho normal, pero sus efectos metabólicos e inmunes fueron profundos". Señala que la evidencia de esta interacción entre las hormonas y los microbios apoya la idea general de que "incluso cambios modestos en la señalización de las hormonas ambientales podrían tener impactos significativos en la microbioma".
La composición microbiana de la leche materna también puede tener determinantes hormonales.11 En un pequeño estudio preliminar de 18 madres, los investigadores encontraron diferencias en la microbiota de la leche materna entre las mujeres que habían dado a luz por cesárea y las que lo habían hecho por la vía vaginal. Estas diferencias persistieron uno y seis meses después del parto.
Según los autores, los hallazgos sugieren que las bacterias de la leche no son contaminantes, sino que son una comunidad microbiana diferenciada, y que la señalización hormonal iniciada durante el trabajo de parto puede influir en la transmisión de los microbios a la leche.11 Estudios anteriores han demostrado que los bebés que nacen por la vía vaginal tienen comunidades microbianas más diversas que aquellos que nacen por cesárea.18,19
Evaluación de la influencia de los agentes ambientales
Según Fasano, los métodos de cultivo tradicionalmente utilizados por la microbiología prácticamente no han sido útiles para determinar la identidad y la función de los miembros de la comunidad microbiana intestinal. "Se han cultivado menos del uno por ciento de las bacterias que viven en simbiosis con nosotros", señala. Llama a la identidad de la microbiota "la cara oscura de la luna".
"Estos organismos viven en una relación muy íntima entre sí: cada uno constituye un sustrato del cual viven los demás. Estamos apenas aprendiendo a emular estas condiciones fuera de los intestinos", dice Danska. Añade que pocos laboratorios están logrando avanzar en el cultivo de consorcios de bacterias comensales de los intestinos humanos en medios especializados llamados quimostatos.
El floreciente campo de la metagenómica –un enfoque de secuenciación que tiene por objeto describir la riqueza genética de las comunidades microbianas enteras– ha permitido a los investigadores sondear la diversidad de la microbiota del cuerpo con una profundidad mucho mayor que las técnicas de cultivo tradicionales.20,21 La microbiología clásica se centra en cuestiones como la identificación específica de cada cepa: si una cepa es patógena, cuáles son sus contenidos genéticos y cuáles son sus parámetros de resistencia a los antibióticos, si los tiene. Por otra parte, los análisis de la microbioma pueden contestar preguntas de alto nivel sobre la salud humana, a saber, dice Danska: "¿Cuál es la funcionalidad de los consorcios de bacterias considerados en conjunto?"
Se ha demostrado que la metagenómica es una herramienta poderosa para determinar la diversidad y el potencial metabólico de la microbiota, pero se requieren nuevos enfoques para determinar cuáles microbios están activos, cuáles están dañados y cuáles pueden responder a un compuesto determinado.22 Algunos de ellos metabolizan sustancias tóxicas ambientales, incluyendo los hidrocarburos aromáticos policíclicos y metales como el arsénico, según Lisa Chadwick, administradora de programas de la División de Investigación y Capacitación Extramuros del Instituto Nacional de Ciencias de la Salud Ambiental (en inglés, NIEHS).
Las investigaciones sugieren que la exposición a los xenobióticos por períodos cortos altera la fisiología microbiana, la estructura comunitaria y la expresión de los genes. Por ejemplo, en los estudios con antibióticos se han hallado disminuciones inmediatas de la estabilidad y la diversidad de la microbiota intestinal con una recuperación apenas parcial hasta cuatro años después del tratamiento.23 Y los investigadores de la Universidad de Miami encontraron recientemente que en los ratones expuestos por la vía oral a los bifenilos policlorados durante dos días, la abundancia total de bacterias en los intestinos era 2.2% menor que en los ratones no expuestos, porcentaje que constituye una diferencia estadísticamente significativa. No obstante, al parecer el ejercicio físico redujo los cambios en la microbiota intestinal.24
Pese a estos hallazgos, la pregunta de cuáles son los microorganismos, genes y vías que intervienen en el metabolismo xenobiótico permanece en buena medida sin respuesta.22 Y siguen sin estudiarse los impactos en la microbiota de los miles de distintos agentes ambientales a los que está expuesto el cuerpo cada día.25,26
"Como científicos dedicados a la salud ambiental, pensamos mucho acerca del medio ambiente y del papel que desempeña en los orígenes del desarrollo de las enfermedades. Las exposiciones durante las primeras etapas de la vida también pueden modificar la trayectoria del desarrollo del microbioma y contribuir al desarrollo posterior de enfermedades relacionadas con la exposición", dice Chadwick. "Ahora que comenzamos a conocer la biología básica del microbioma, podemos empezar a aplicar esa investigación al campo de la salud ambiental". Chadwick señala que en otoño de 2013 el NIEHS otorgará subsidios por 2 millones de dólares para financiar proyectos de investigación sobre el microbioma.
El esclarecimiento de la función de la microbiota en las enfermedades puede ofrecer pistas potenciales para tratar éstas. Los investigadores que están a la vanguardia de la terapia microbiana están experimentando con los trasplantes fecales para ayudar a restaurar las comunidades microbianas saludables en pacientes con enfermedades inflamatorias de los intestinos.27 Otros esperan que los estudios sobre el microbioma conduzcan a terapias para diversos tipos de enfermedades –inmunológicas, metabólicas y neurológicas– que han sido asociadas a las bacterias intestinales.
"Desde mi punto de vista, va a ser más fácil realizar y sostener cambios en la [microbiota] de las personas que desarrollar fármacos que alteren las vías inmunológicas", dice Danska. "Comienzo a creer que en unos cuantos años comenzaremos a ver, en los países que cuentan con una atención médica de alta calidad, la suministración rutinaria de combinaciones bien definidas de bacterias en los niños para prevenir enfermedades mediadas por mecanismos autoinmunes".
No obstante, la naturaleza personalizada de estos tratamientos puede ser un obstáculo que los investigadores tendrán que superar. Mazmanian afirma que "La misma terapia no funcionará para todos. Las formulaciones específicas tienen que corresponder con la genética particular del paciente".
Lindsey Konkel
es una periodista radicada en Worcester, MA,
que escribe sobre ciencia, salud y el medio ambiente.
Publica con frecuencia en Environmental Health News y The Daily Climate.
Referencias
1. DOE. About the Human Genome Project. How Many Genes are in the Human Genome? [página web]. Washington, DC: Proyecto del Genoma Humano, Oficina de Ciencias, Departamento de Energía de Estados Unidos (modificada el 23 de julio de 2013). Disponible en: http://goo.gl/HSfbE3 [consultada el 13 de agosto de 2013] [ Links ].
2. Lee YK, Mazmanian SK. Has the microbiota played a critical role in the evolution of the adaptive immune system? Science 330(612):1768–1773 (2010); http://dx.doi.org/10.1126/science.1195568. [ Links ]
3. Zhu B, et al. Human gut microbiome: the second genome of human body. Protein Cell 1(8):718–725 (2010); http://dx.doi.org/10.1007/s13238-010-0093-z. [ Links ]
4. Sokol H, et al. Specificities of the fecal microbiota in inflammatory bowel disease. Inflamm Bowel Dis 12(2):106–111 (2006); http://dx.doi.org/10.1097/01.MIB.0000200323.38139.c6. [ Links ]
5. Round JL, Mazmanian SK. The gut microbiota shapes intestinal immune responses during health and disease. Nat Rev Immunol 9(5):313–323 (2009); http://dx.doi.org/10.1038/nri2515. [ Links ]
6. Bested AC, et al. Intestinal microbiota, probiotics and mental health: from Metchnikoff to modern advances: part III—convergence toward clinical trials. Gut Pathog 5(1):4 (2013); http://dx.doi.org/10.1186/1757-4749-5-4. [ Links ]
7. Podolsky SH. Metchnikoff and the microbiome. Lancet 380(9856):1810–1811 (2012); http://dx.doi.org/10.1016/S0140-6736(12)62018-2. [ Links ]
8. Lee YK, et al. Proinflammatory T-cell responses to gut microbiota promote experimental autoimmune encephalomyelitis. ProcNatlAcadSci USA 108(supl 1):4615–4622 (2011); http://dx.doi.org/10.1073/pnas.1000082107. [ Links ]
9. Blainey PC, et al. Quantitative analysis of the human airway microbial ecology reveals a pervasive signature for cystic fibrosis. SciTransl Med 4(153):153ra130 (2012); http://dx.doi.org/10.1126/scitranslmed.3004458. [ Links ]
10. DiGiulio DB, et al. Microbial prevalence, diversity and abundance in amniotic fluid during preterm labor: a molecular and culture-based investigation. PLoS ONE 3(8):e3056 (2006); http://dx.doi.org/10.1371/journal.pone.0003056. [ Links ]
11. Cabrera-Rubio R, et al. The human milk microbiome changes over lactation and is shaped by maternal weight and mode of delivery. Am J ClinNutr 96(3):544–551 (2012); http://dx.doi.org/10.3945/ajcn.112.037382. [ Links ]
12. Fetissov SO, Dechelotte P. The new link between gut–brain axis and neuropsychiatric disorders.CurrOpinNutrMetab Care 14(5):477–482 (2011); http://dx.doi.org/10.1097/MCO.0b013e32834936e7. [ Links ]
13. Kranich J, et al. Commensal flora and the regulation of inflammatory and autoimmune responses. SeminImmunol 23(2):139–145 (2011); http://dx.doi.org/10.1016/j.smim.2011.01.011. [ Links ]
14. Tringe SG, Rubin EM. Metagenomics: DNA sequencing of environmental samples. Nat Rev Genet 6(11):805–814 (2005); http://dx.doi.org/10.1038/nrg1709. [ Links ]
15. Markle JGM, et al. Sex differences in the gut microbiome drive hormone-dependent regulation of autoimmunity. Science 339(6123):1084–1088 (2013); http://dx.doi.org/10.1126/science.1233521. [ Links ]
16. Sellitto M, et al. Proof of concept of microbiome–metabolome analysis and delayed gluten exposure on celiac disease autoimmunity in genetically at-risk infants. PLoS ONE 7(3):e33387 (2012); http://dx.doi.org/10.1371/journal.pone.0033387. [ Links ]
17. Selmi C, Gershwin ME. The role of environmental factors in primary biliary cirrhosis. Trends Immunol 30(8):415–420 (2009); http://dx.doi.org/10.1016/j.it.2009.05.006. [ Links ]
18. Dominguez-Bello MG, et al. Delivery mode shapes the acquisition and structure of the initial microbiota across multiple body habitats in newborns. ProcNatlAcadSci USA 107(26):11971–11975 (2010); http://dx.doi.org/10.1073/pnas.1002601107. [ Links ]
19. Huurre A, et al. Mode of delivery—effects on gut microbiota and humoral immunity. Neonatology 93(4):236–240 (2008); http://dx.doi.org/10.1159/000111102. [ Links ]
20. Committee on Metagenomics, National Research Council. The New Science of Metagenomics: Revealing the Secrets of Our Microbial Planet. Washington, DC: The National Academies Press (2007). Disponible en: http://www.nap.edu/catalog.php?record_id=11902 [consultado el 13 de agosto de 2013] [ Links ].
21. Turnbaugh PJ, et al. The Human Microbiome Project. Nature 449(7164):804–810 (2007); http://dx.doi.org/10.1038/nature06244. [ Links ]
22. Maurice CF, et al. Xenobiotics shape the physiology and gene expression of the active human gut microbiome. Cell 152(1):39–50 (2013); http://dx.doi.org/10.1016/j.cell.2012.10.052. [ Links ]
23. Jakobsson HE, et al. Short-term antibiotic treatment has differing long-term impacts on the human throat and gut microbiome. PLoS ONE 5(3):e9836 (2010); http://dx.doi.org/10.1371/journal.pone.0009836. [ Links ]
24. Choi JJ, et al. Exercise attenuates PCB-induced changes in the mouse gut microbiome. Environ Health Perspect 121(6):725–730 (2013); http://dx.doi.org/10.1289/ehp.1306534. [ Links ]
25. Sommer MO, Dantas G. Antibiotics and the resistant microbiome. CurrOpinMicrobiol 14(5):556–563 (2011); http://dx.doi.org/10.1016/j.mib.2011.07.005. [ Links ]
26. NIEHS. National Advisory Environmental Health Sciences Council, 15–16 February 2012. Concept Clearance.Microbiome/Environment Interactions. Research Triangle Park, NC: Departamento de Patobiología Celular, de Órganos y de Sistemas; División de Investigación y Capacitación Extramuros,Instituto Nacional de Salud ambiental de Estados Unidos (2012). Disponible en: http://goo.gl/wTrpsI [consultada el 13 de agosto de 2013] [ Links ].
27. Kunde S, et al. Safety, tolerability, and clinical response after fecal transplantation in children and young adults with ulcerative colitis. J PediatrGastroenterolNutr 56(6):597–601 (2013); http://dx.doi.org/10.1097/MPG.0b013e318292fa0d. [ Links ]
28. Zhang T, et al. RNA viral community in human feces: prevalence of plant pathogenic viruses. PLoSBiol 4(1):e3 (2006); http://dx.doi.org/doi:10.1371/journal.pbio.0040003. [ Links ]
29. Liu R, et al. Humans have antibodies against a plant virus: evidence from tobacco mosaic virus. PLoS ONE 8(4):e60621 (2013); http://dx.doi.org/10.1371/journal.pone.0060621. [ Links ]
30. Herper M. How a failed Alzheimer's drug illustrates the drug industry's gambling problem. Forbes, sección Negocios (Business), edición en línea (8 de agosto de 2012). Disponible en: http://goo.gl/okxbv9 [consultada el 13 de agosto de 2013] [ Links ].
31. Friedland RP, et al. Antibodies to potato virus Y bind the amyloid β peptide: immunohistochemical and NMR studies. J BiolChem 283(33):22550–22556 (2008); http://dx.doi.org/10.1074/jbc.M802088200. [ Links ]
32. Xu J, et al. A genomic view of the human–Bacteroidesthetaiotaomicronsymbiosis. Science 299(5615):2074–2076 (2003); http://dx.doi.org/10.1126/science.1080029. [ Links ]
33. Rupnik M, et al. Clostridium difficileinfection: new developments in epidemiology and pathogenesis. NatRevMicrobiol 7:526–536 (2009); http://dx.doi.org/10.1038/nrmicro2164. [ Links ]
34. O'Hara AM, Shanahan F. The gut flora as a forgotten organ. EMBO Rep 7(7):688–693 (2006); http://dx.doi.org/10.1038/sj.embor.7400731. [ Links ]
Las cenizas volcánicas y el sistema inmune respiratorio**
Los posibles mecanismos detrás de las infecciones reportadas
Las columnas de ceniza que son arrojadas por los volcanes pueden provocar diversos efectos sobre la salud después de una exposición a las emisones iniciales o al material depositado que se vuelve a suspender en el aire días, meses o años después. Investigadores de Estados Unidos, Islandia y Australia reportan ahora a la revista EHP evidencias de que la exposición a las cenizas volcánicas puede fomentar el crecimiento de bacterias en el sistema respiratorio y debilitar la capacidad del sistma inmune de limitar ese crecimiento, por lo que posiblemente contribuyan a las infecciones respiratorias que se han documentado en relación con erupciones en el pasado.1
Cada año ocurren erupciones en unos 50 a 70 sitios por encima del nivel del mar; se han documentado erupciones de unos 550 volcanes en total, y alrededor de 1300 han estado activos en algún momento en los últimos 10000 años.2 En algunos casos esta actividad volcánica genera columnas de ceniza que pueden llegar a afectar a millones de personas. Las cenizas volcánicas contienen cantidades importantes de partículas respirables de roca, minerales y obsidiana, y las erupciones también emiten gases peligrosos tales como el dióxido de azufre, sulfuro de hidrógeno, ácido clorhídrico y ácido fluorhídrico.3
Con la erupción del volcán islandés Eyjafjallajökull (que se pronuncia, más o menos, "ei-ya-FIET-la-YO-kul") iniciada el 20 de marzo de 2010, seguida de otra gran erupción el 14 de abril de 2010, y la actividad volcánica sostenida hasta finales de mayo de 2011, surgieron grandes y numerosas columnas de ceniza que se extendieron a grandes distancias. Para el presente estudio, los investigadores utilizaron principalmente una muestra de esta ceniza recogida de la tierra el 15 de abril de 2010 en una localidad a 58 km del volcán. La ceniza estaba compuesta de una compleja mezcla de silicato de aluminio, obsidiana y minerales tales como hierro, titanio, manganeso, cinc, estroncio y bario. Los investigadores utilizaron una bacteria oportunista ubicua y poderosa que parasita a huéspedes humanos –Pseudomonas aeruginosa4– para realizar pruebas a fin de detectar posibles interacciones entre las cenizas y este agente infeccioso de muestra en las células epiteliales de las vías aéreas primarias de seres humanos, en las células epiteliales alveolares de las ratas y en los macrófagos alveolares primarios de seres humanos y de ratas.
Los autores concluyen que los reportes del incremento de infecciones respiratorias después de las erupciones pueden reflejar una capacidad de las cenizas volcánicas de estimular el crecimiento de las bacterias e interferir con la inmunidad innata. Encontraron un incremento estadísticamente significativo del crecimiento de las bacterias cultivadas tras la exposición a las cenizas. Trataron a las bacterias cultivadas con péptidos antimicrobiales, algunos con cenizas y otros sin ellas. Los péptidos inhibieron el crecimiento bacteriano tal como se esperaba, pero dicha inhibición fue menor cuando se añadían cenizas. Hay algunas evidencias de que la exposición a las cenizas podría llegar a impedir funciones de los macrófagos, incluyendo la autofagia, la capacidad de matar bacterias y las respuestas inflamatorias; pero estos resultados no llegaron a ser estadísticamente significativos. Sin embargo, a diferencia de las partículas que se encuentran en el humo de los cigarrillos o en los gases de la combustión de diesel, las cenizas no mataron a las células epiteliales de las vías aéreas humanas ni a las células epiteliales alveolares en las ratas ni ocasionaron trastornos en la integridad de la barrera de células epiteliales.1
Los resultados del estudio son "sumamente significativos, dado que no existen en la actualidad evaluaciones de riesgo ni intervenciones terapéuticas para evitar posibles infecciones respiratorias después de la exposición a las cenizas, en especial en los grupos sensibles tales como los asmáticos, los bebés y las personas mayores", dice Kelly BéruBé, directora del Grupo de Investigación del Pulmón y Partículas de la Universidad de Cardiff en Gales.
Sin embargo, BéruBé advierte que numerosas limitaciones del estudio hacen que sea prematuro aplicar los hallazgos a las exposiciones humanas reales. Por ejemplo, la muestra de ceniza utilizada en la prueba era una mezcla de partículas gruesas y finas recogidas de la tierra, no del aire a una altura típica para su inhalación. Añade que esto hace imposible determinar si los efectos fueron ocasionados por las partículas finas de esta mezcla (tamaño que se ha identificado en gran cantidad de estudios como particularmente nocivo). Además, las células humanas cultivadas en las que se realizó la prueba procedían exclusivamente de dos personas, y por lo tanto no son representativas de múltiples variables importantes, tales como la edad, el estado de salud, los comportamientos riesgosos y el área de residencia geográfica. El estudio tampoco abordó ningún posible efecto de confusión derivado de la coexposición a los gases tóxicos emitidos durante las erupciones.
Las cenizas volcánicas pueden variar sustancialmente, dependiendo de factores tales como la geoquímica del volcán individual, la fase de la erupción y la distancia respecto a ésta, así como el grado de meteorización que ha sufrido la ceniza después de la erupción. Aun tratándose de un estudio basado en una sola muestra, la información publicada es demasiado limitada como para permitir un análisis preciso de todas las características mineralógicas de ésta, lo que hace que resulte "problemática su comparación con la ceniza de otro volcán", señala Tim Jones, catedrático de geología ambiental de la Universidad de Cardiff. No obstante, añade, "Ciertamente este es un paso adelante en nuestra comprensión de la biorreactividad de la ceniza volcánica".
El maestro Bob Weinhold
ha escrito sobre cuestiones de salud ambiental para
numerosas publicaciones desde 1996. Es
miembro de la Sociedad de Periodistas
Ambientalistas.
Referencias
1. Monick M, et al. Effects of Eyjafjallajökull volcanic ash on innate immune system responses and bacterial growth in vitro. Environ Health Perspect 121(6):691–698 (2013); http://dx.doi.org/10.1289/ehp.1206004. [ Links ]
2. Simkin T, Siebert L (2002-). Global Volcanism FAQs.Smithsonian Institution, Global Volcanism Program Digital Information Series, GVP-5. Disponible en: http://goo.gl/8evCT [consultada el 2 de mayo de 2013] [ Links ].
3. USGS. Ash Properties & Dispersal by Wind [página web]. Reston, VA: Programa de Riesgos Volcánicos, Servicio de Evaluación Geológica de Estados Unidos (actualizada el 3 de febrero de 2009). Disponible en: http://volcanoes.usgs.gov/ash/properties.html [consultada el 2 de mayo de 2013] [ Links ].
4. Pseudomonas aeruginosa [página web]. Gambier, OH: Wiki de Microbios, Departamento de Biología de Kenyon College (actualizada el 4 de enero de 2012). Disponible en: http://goo.gl/hyBHT [consultada el 2 de mayo de 2013] [ Links ].
Notas
* Publicado originalmente en Environmental Health Perspectives, volumen 121, número 9, septiembre 2013, páginas A276-A281.
** Publicado originalmente en Environmental Health Perspectives, volumen 121, número 6, junio 2013, página A197.