Servicios Personalizados
Revista
Articulo
Indicadores
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Salud Pública de México
versión impresa ISSN 0036-3634
Salud pública Méx vol.48 supl.1 Cuernavaca ene. 2006
ARTÍCULO ORIGINAL
Costos de la atención médica atribuibles al consumo de tabaco en el Instituto Mexicano del Seguro Social
Health care costs attributable to tobacco consumption on a national level in the Mexican Social Security Institute
Luz Myriam Reynales-Shigematsu, Dr en CI; Rosibel de los Ángeles Rodríguez-Bolaños, MASSI; Jorge Alberto Jiménez, M en EI; Sergio Arturo Juárez-Márquez, MDII; Angélica Castro-Ríos, ActIII; Mauricio Hernández-Ávila, MD, PhDI
IInstituto Nacional de Salud Pública (INSP), Cuernavaca, Morelos, México
IICoordinación Delegacional de Investigación en Salud, Delegación Morelos. Instituto Mexicano del Seguro Social. México
IIIUnidad de Investigación en Economía de la Salud, Coordinación de Investigación en Salud. Instituto Mexicano del Seguro Social. México
RESUMEN
OBJETIVO: Cuantificar el efecto de las enfermedades atribuibles al consumo de tabaco, en términos epidemiológicos (morbilidad) y económicos (costos de atención médica), en el Instituto Mexicano del Seguro Social (IMSS) a escala nacional.
MATERIAL Y MÉTODOS: Los costos de la atención médica se estimaron desde la perspectiva del proveedor y se empleó la metodología del costeo de enfermedad. A partir de una muestra de pacientes (n= 1 596) atendidos en las unidades médicas se estableció la frecuencia de utilización de servicios en los tres niveles de atención. Para cada enfermedad se consideraron costos promedio por paciente y costos totales de enfermedad, los cuales se mensuraron en pesos mexicanos de 2004. Se calculó la fracción atribuible al consumo de tabaco para cada enfermedad, misma que se usó para atribuir los costos al tabaco.
RESULTADOS: Los costos totales anuales de atención médica nacional corresponden a 7 114 millones para el infarto agudo del miocardio, 3 424 millones para la enfermedad vascular cerebral, 1 469 millones para la enfermedad pulmonar obstructiva crónica y 102 millones para el cáncer pulmonar. El costo total anual para el IMSS por estas cuatro enfermedades asciende a 12 100 millones de pesos. Los costos atribuibles al consumo de tabaco corresponden a 7 100 millones de pesos, lo cual equivale a 4.3% del gasto de operación de la institución en el año 2004.
CONCLUSIONES: Estos resultados confirman el elevado costo de la atención médica de las enfermedades atribuibles al consumo de tabaco en el IMSS y generan información de primera mano necesaria para impulsar las medidas de prevención en esa institución y reforzar las políticas de control del tabaquismo ya aplicadas en México.
Palabras clave: costos de atención médica; tabaquismo; infarto agudo del miocardio; enfermedad vascular cerebral; enfermedad pulmonar obstructiva crónica; cáncer de pulmón; México
ABSTRACT
OBJECTIVE: To estimate the cost of medical care for the major diseases attributable to tobacco consumption at the IMSS.
MATERIAL AND METODS: A cost of illness (COI) analysis was carried out from the perspective of the health provider. A random sample of clinical files (n= 1,596) was reviewed to estimate the human resources and medical supplies's utilization according to the health care facilities. The smoking attributable fraction (SAF) by disease was used to derive costs attributable to tobacco consumption. The unitary cost was valuated in 2004 Mexican pesos (MP).
RESULTS: The estimated annual total cost of medical care was 7114 million MP for acute myocardial infarction (AMI); 3424 million MP for Cerebrovascular Disease, 1469 million MP for chronic obstructive pulmonary disease (COPD) and 102 million MP for lung cancer (LC). The annual total cost of medical care for IMSS was 12100 million MP. The total annual cost of medical care attributable to tobacco consumption corresponds to 7100 million MP, which is equivalent to 4.3% of the annual expenditures of the IMSS during 2004.
CONCLUSIONS: These results confirm the high medical costs associated with smoking. This information would be used to reinforce the tobacco control preventive actions at IMSS and support decision-makers in strengthening public policies to control tobacco use in Mexico.
Key words: health care costs; tobacco; health economy
El tabaquismo es un problema de salud pública prioritario en el plano mundial; de los 1 100 millones de fumadores en el mundo, 800 pertenecen a países en desarrollo.1 El consumo de tabaco supone una amplia variedad de consecuencias adversas para la sociedad, ya que se relaciona con los daños a la salud, los gastos de atención médica, las pérdidas de productividad y la muerte prematura tanto del fumador como de los expuestos al humo del tabaco.2-3
Para el año 2002 se calcularon 4.8 millones de muertes en el mundo atribuibles al consumo de tabaco, de las cuales 2.4 millones ocurrieron en países en desarrollo y 2.7 millones en personas de 30 a 69 años de edad. En las naciones en desarrollo y las industrializadas el consumo de tabaco representa la primera causa prevenible de muerte de las enfermedades cardiovasculares, la enfermedad pulmonar obstructiva crónica (EPOC) y el cáncer de pulmón (CP).4 Los efectos del tabaquismo en la salud individual y poblacional y sus consecuencias económicas están bien descritos en la bibliografía internacional;5-13 sin embargo, los efectos económicos en los países en desarrollo no se han documentado lo suficiente. Esto conduce a una carencia de información científica necesaria para promover políticas más radicales que controlen el tabaquismo y combatan la manipulación de la información que lleva a cabo la industria tabacalera.
México
En el año 2002 la prevalencia en México de fumadores en la población de 12 a 65 años era de 26.4%, lo que representaba una población de 14 millones de mexicanos fumadores.14 En ese mismo año se registraron cerca de 25 383 muertes atribuibles al consumo de tabaco, de las cuales 5 165 se debieron a neoplasias, 9 057 a enfermedades respiratorias, 5 345 a afecciones cardiovasculares y 5 816 a otras causas médicas relacionadas con el consumo de tabaco. Estos resultados sugieren que el consumo de tabaco es el principal factor etiológico de las 10 primeras causas de morbimortalidad en México.15,16
El IMSS, la mayor institución de seguridad social de la República, realizó durante 1994 una encuesta nacional para indagar el consumo de tabaco en la población que atiende y halló una prevalencia global de fumadores de 28.6% (IC95% 28.2–29.9%), 40% en hombres y 17.6% en mujeres.17 Es importante mencionar que la prevalencia del tabaquismo encontrada en el IMSS fue mayor a la notificada en la Encuesta Nacional de Adicciones de 1993 en la que la prevalencia de tabaquismo fue de 38 y 14% en hombres y mujeres, respectivamente.18,19
Un estudio previo realizado en la Delegación Morelos del IMSS, orientado a calcular los costos de atención médica de las enfermedades mayores atribuibles al consumo de tabaco, documentó que los costos anuales de atención médica en el primer y segundo nivel de atención correspondían a cerca de 7.3% del presupuesto anual de la delegación.20
La importancia de instituir políticas de control del tabaquismo más efectivas justifica abordar el problema de las enfermedades atribuibles al consumo de tabaco desde las perspectivas epidemiológica y económica. Con el fin de caracterizar tanto el riesgo atribuible como los costos que éstas generan al sistema de seguridad social, este estudio se plantea como objetivo principal cuantificar el efecto de las enfermedades atribuibles al consumo de tabaco: infarto agudo del miocardio (IAM), enfermedad vascular cerebral (EVC), enfermedad pulmonar obstructiva crónica (EPOC) y cáncer de pulmón (CP), en términos epidemiológicos y económicos, en el Instituto Mexicano del Seguro Social (IMSS) a escala nacional.
Material y métodos
El Instituto Mexicano del Seguro Social
El IMSS es un organismo público descentralizado con personalidad jurídica y patrimonio propios en el que participan los sectores público, social y privado. Su estructura organizacional tiene como función otorgar servicios relacionados con las prestaciones económicas, sociales y médicas previstas en los regímenes obligatorio, voluntario y de solidaridad social. Cuenta con una estructura normativa centralizada, cuatro regiones administrativas: Norte, Occidente, Centro y Sur, y 40 delegaciones organizadas para satisfacer las necesidades de salud de las diferentes entidades federativas del país.21,22
Dentro de cada delegación se encuentran las Unidades de Atención Médica (UAM), las cuales están categorizadas de acuerdo con el nivel de atención. En total son 1 340 unidades en toda la República: 1 076 son Unidades de Medicina Familiar (UMF), 223 son Hospitales Regionales y Generales de Zona (HGR y HGZ) y 41 corresponden a Unidades de Medicina de Alta Especialidad (UMAES).23,24 En estas unidades de atención médica se prestan servicios de acuerdo con el nivel de atención; el primer nivel (UMF) suministra 85% de la atención médica y los restantes 12 y 3% lo hacen el segundo (HGZ, HGR) y tercer (UMAES) nivel, respectivamente. Para el año 2004 se otorgaron cerca de 103 millones de consultas, 66 millones de consultas de medicina general, 4 millones de consultas dentales, 15 millones de atenciones en urgencias y 17 millones de consultas de especialidades de segundo nivel.25,26
Las unidades de primer y segundo nivel de atención tienen bajo su protección y responsabilidad a la población adscrita que en 2004 era de 42 993 343 personas, de las cuales 37.8% (n= 16 288 232) corresponde a asegurados, 52.5% (n= 22 589 625) a familiares de los asegurados, 5.1% (n= 2 215 514) a pensionados y 4.4% (n= 1 899 972) a familiares de pensionados. Esto señala que el IMSS proporciona seguridad social a 44% del total de la población mexicana.27
Población de estudio
Los cálculos de costos directos28,1 de atención médica se realizaron desde la perspectiva del proveedor de servicios de salud y se tuvieron en cuenta las cuatro regiones administrativas nacionales del IMSS y las unidades de atención médica de I,2 II,3 y III4 niveles de atención de cada región. Se consideraron los criterios y el enfoque de la metodología Cost of illness (COI) basada en la prevalencia, la cual mide los costos actuales relacionados con el tabaquismo presente y pasado.28 Esta metodología incluye dos métodos computacionales para precisar los costos directos de atención médica: el enfoque top-down y el bottom-up. Este estudio emplea el segundo, el cual calcula los costos totales de enfermedad a partir de los costos unitarios de atención médica; esto quiere decir que en primer lugar estima en forma detallada los costos de los procedimientos y tratamientos médicos y luego los agrupa para obtener los costos totales de enfermedad.
El estudio se realizó en la población del IMSS que utilizó los servicios de atención médica (ambulatoria u hospitalaria, o ambas), en el periodo comprendido entre junio de 2001 y 2004. A través de un muestreo por conveniencia se seleccionaron 12 delegaciones para participar en el estudio, de tal manera que se incluyeron las delegaciones en las que se ubicaba una unidad del tercer nivel de atención (UMAE) y dos delegaciones más representativas del segundo nivel de atención (Hospital Regional o General de Zona). Para la selección de las delegaciones se tuvieron en cuenta criterios de cobertura y utilización de servicios, como el total de unidades médicas, el total de camas censables, la población adscrita y el total de servicios ambulatorios y hospitalarios otorgados.29 Por último, para este estudio el IMSS se estratificó en cuatro regiones, 12 delegaciones y 28 unidades de atención médica.
Revisión de expedientes clínicos
Los expedientes clínicos seleccionados se obtuvieron a partir de las bases de datos del Sistema de Información Médica del IMSS (SIMO) de las unidades médicas participantes. Por otro lado, con base en el total de casos atendidos (n= 150 000) de acuerdo con la Clasificación Internacional de Enfermedades (CIE 10 Revisión), se seleccionaron en forma aleatoria casos con diagnóstico de primera vez de IAM, EVC y CP susceptibles de seguimiento médico por lo menos un año después de su diagnóstico. De manera específica, los casos de EPOC correspondían a casos prevalentes que se diagnosticaron o recibieron atención médica en los niveles segundo o tercero de atención por algún tipo de complicación. Se excluyó a los enfermos que presentaban en forma simultánea más de una de las enfermedades en estudio, aquéllos con cáncer o enfermedad degenerativa y personas con expedientes clínicos que no cumplieran los criterios de calidad. Se consideró de buena calidad al expediente completo y organizado que contara con las hojas de ingreso y egreso, notas médicas y de enfermería y las hojas de procedimientos médicos y quirófano.
Tamaño de la muestra30
Los cálculos del tamaño de muestra se realizaron con el programa Power and Sample Size y se buscó una diferencia de medias de los costos totales de atención médica entre la población fumadora y no fumadora, sin soslayar las cifras del estudio previo realizado en la Delegación Morelos. Para encontrar una diferencia de costos promedio de atención médica de 6 600 pesos entre la población fumadora y no fumadora (con una confiabilidad de 95% y un poder de 80%) se estimó un tamaño de muestra de 500 casos por enfermedad a nivel nacional.
Costos de la atención médica
Para la cuantificación de los costos se recurrió a la perspectiva del proveedor de los servicios de salud (IMSS).31,32 Para efectos del análisis de costos, la atención médica se clasificó en siete eventos5 relevantes: a) atención ambulatoria, b) atención de urgencias, c) atención hospitalaria, d) intervención quirúrgica y e) atención en Unidad de Cuidados Intensivos o unidad especializada, f) quimioterapia y g) radioterapia.
La estimación de costos unitarios de los servicios se llevó a cabo por medio de la técnica de microcosteo y se tomaron en cuenta los componentes de costos fijos y variables que enfrentan las unidades de segundo y tercer niveles de atención del IMSS.29 Los costos de los materiales y medicamentos se obtuvieron con base en los precios promedio de compras de la institución para el año 2004. El costo del recurso humano se calculó a partir del salario integrado neto anualizado tras considerar tanto las prestaciones sociales como otros beneficios no monetarios percibidos por el trabajador. Los costos de los activos fijos (inmuebles, equipo e instrumental médico) se depreciaron y prorratearon de acuerdo con la metodología de costo anual equivalente (CAE).34,35 El costo promedio anual por paciente se computó al considerar los costos unitarios de los eventos de atención médica y su frecuencia de utilización informados en el expediente clínico. Los costos totales de enfermedad en el IMSS se obtuvieron tras multiplicar el costo promedio anual por paciente por el número de casos registrados en el IMSS en el año 2004, según la ecuación 1 (costos de atención médica)

donde:
CEjkmw: costo del evento médico j del paciente k con la enfermedad m de acuerdo con el grado de severidad.
QRijkmw: utilización del recurso i para la atención médica de un evento médico j del paciente k con la enfermedad m de acuerdo con el grado de severidad w.
PRi: precio o costo unitario del recurso i.
m: enfermedad en estudio (1. IAM; 2. EVC; 3. EPOC; 4. CP).
w: grado de severidad de la enfermedad (1. leve; 2. severo).
k: pacientes (1, 2...n1)
j: tipo de evento médico (1. atención ambulatoria; 2. atención médica de urgencias; 3. hospitalización; 4. cirugía; 5. atención en la unidad de cuidados intensivos; 6. quimioterapia; 7. radioterapia).
i: recursos consumidos para la realización de la atención médica (1, 2...n3)
Estimación de la fracción atribuible al consumo de tabaco
La metodología para la atribución de costos al tabaquismo se basa en el concepto epidemiológico de la fracción atribuible (FA) a un factor de riesgo causal; para este estudio en particular, se refiere al porcentaje de la enfermedad (IAM, EVC, EPOC y CP) que podría reducirse si el factor causal (tabaco) se eliminara.36-38
Para estimar la FA de las cuatro enfermedades se realizó un análisis de casos y controles pareado por quinquenio de edad, género y ciudad de residencia y se consideraron los casos de enfermedad del presente estudio y los controles poblacionales (hombres y mujeres mayores de 35 años adscritos del IMSS) seleccionados a partir de la Encuesta Nacional de Salud 2000 (ENSA 2000).39 Se realizó un modelo de regresión logística condicionada de efectos fijos para cada enfermedad y se calculó la razón de momios (RM) para las categorías de fumador6 y exfumador7 tras tomar como referencia la categoría de nunca fumador.8
Con estas estimaciones y la prevalencia de tabaquismo en el grupo control, se calcularon las FA ponderadas para tabaquismo para cada una de las enfermedades en estudio con base en la ecuación 2 (fracción atribuible al consumo de tabaco)

donde:
1. SAFpm: fracción atribuible ponderada al consumo de tabaco para la enfermedad.
2. p0: prevalencia de No fumadores en la población de estudio.
3. p1: prevalencia de Fumadores en la población de estudio.
4. p2: prevalencia de Exfumadores en la población de estudio.
5. OR1: razón de momios de la enfermedad al consumo de tabaco en los fumadores.
6. OR2: razón de momios de la enfermedad al consumo de tabaco en los exfumadores.
Cálculo de los costos de atención médica atribuibles al consumo de tabaco
Los costos atribuibles al consumo de tabaco se obtuvieron al considerar los costos totales de enfermedad en el IMSS y la fracción atribuible ponderada al consumo de tabaco calculada para cada una de las cuatro enfermedades en estudio, según la ecuación 3 (costos atribuibles al consumo de tabaco).
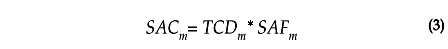
donde:
1. SACm: costos atribuibles al consumo de tabaco para la enfermedad.
2. TCDm: costo total de la enfermedad.
3. SAFm: fracción atribuible ponderada al consumo de tabaco para una enfermedad determinada.
Análisis de sensibilidad
Se realizó un análisis de sensibilidad univariado; se modificaron las cifras de cada parámetro al considerar plausible uno a uno y evaluar su efecto sobre el resultado final. En el análisis de sensibilidad de los costos atribuibles al consumo de tabaco se consideraron los cálculos de fracción atribuible para IAM y EVC en la población del IMSS que realizaron Salazar y colaboradores40 y Fernández y colaboradores,41 respectivamente.
Resultados
Durante el año de seguimiento de las unidades de atención médica participantes en el estudio se otorgaron cerca de 182 000 hospitalizaciones, de las cuales 8% correspondió a egresos por las enfermedades en estudio distribuidos de la siguiente manera: 2 172 (1.75%) por IAM, 4 469 (2.88%) por EVC, 3 161 (2.04%) por EPOC y 1 329 (0.86%) por CP. En cuanto a la atención ambulatoria, se concedieron 3 237 623 atenciones entre consultas médicas generales y especializadas, así como atenciones de urgencias, de las cuales 3 476 (0.22%) fueron por IAM, 13 756 (0.87%) por EVC, 20 476 (1.29%) por EPOC y 1 744 (0.11%) por CP.
Para la selección de la muestra se tuvo en cuenta que los pacientes atendidos en las unidades médicas durante el periodo de tiempo de seguimiento se eligió en forma aleatoria a pacientes mayores de 35 años con diagnóstico de IAM, EVC, EPOC y CP, de acuerdo con la Clasificación Internacional de Enfermedades (CIE 10 Revisión). En total se revisaron 1 686 expedientes clínicos, de los cuales se excluyeron 90 por no satisfacer los criterios de inclusión (n= 1 596) (cuadro I).

La muestra de pacientes se ponderó de acuerdo con la frecuencia de utilización de servicios de cada enfermedad en cada unidad médica; en consecuencia, cerca de 40% de los casos pertenece a la región centro, la cual concentra el mayor número de UMAES. Todos los sujetos seleccionados son mayores de 35 años y para el caso de IAM, EVC y CP tienen una edad promedio de 64 años; los individuos con EPOC son mayores con una edad promedio de 71 años. La distribución por género está equilibrada en el caso de EVC y EPOC; sin embargo, en el caso de IAM y CP, sólo 30% corresponde a casos de la enfermedad en el grupo de las mujeres (cuadro I).
En cuanto al nivel educativo, 40% tiene escolaridad primaria, otro 15% más alcanza el nivel de secundaria y técnico y sólo 5% el nivel universitario. Toda la población de estudio corresponde a individuos adscritos al IMSS, de los cuales 40% realiza un oficio o actividad, ya sea laboral o quehaceres del hogar, 30% se encuentra pensionado y 5% sufre incapacidad laboral o no puede ya trabajar (cuadro I).
Al analizar los factores de riesgo en la población de estudio, sólo 28% de los pacientes no tenía antecedentes de consumo de tabaco en la vida, 53% había fumado más de 100 cigarrillos en la vida y consumía tabaco al momento del diagnóstico de la enfermedad y 18% había dejado de fumar hacía más de 10 años tras el diagnóstico de enfermedad (cuadro II).
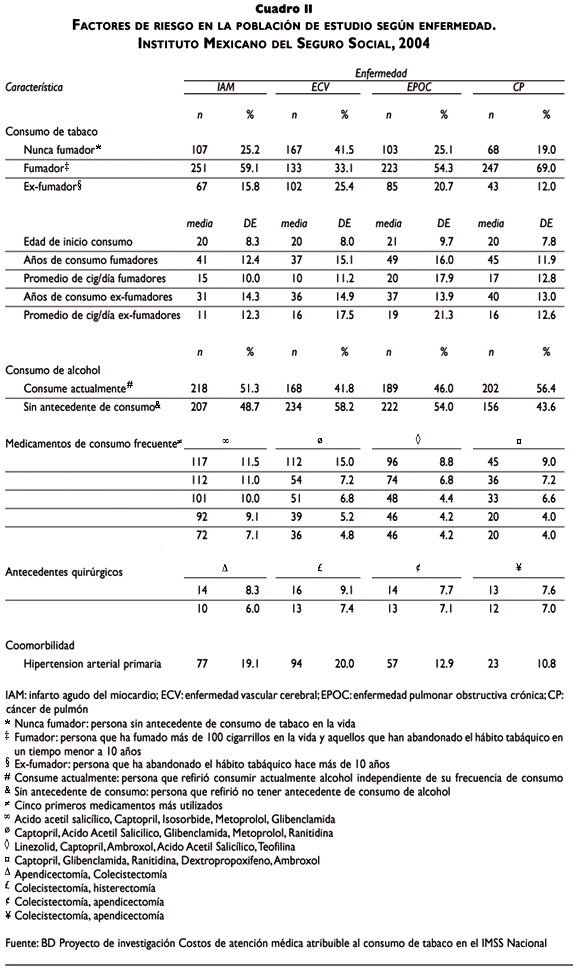
La edad promedio de inicio de consumo de cigarrillos fue de 20 años, con un consumo promedio de 16 (DE 13.3) cigarrillos al día y con una media de 40 y 36 años de consumo en los fumadores y ex fumadores, respectivamente. Hasta 90% de los pacientes fumadores con EPOC ha fumado más de 67 años con una intensidad de 40 cigarrillos/día. En cuanto al consumo de alcohol, 48% de los sujetos consume alcohol, 15% lo hace todos los días y 30% de manera ocasional (cuadro II).
La comorbilidad más diagnosticada fue la hipertensión arterial primaria y la diabetes mellitus, que se identificó en 15 y 7% de los pacientes del estudio. Los medicamentos de uso más común fueron los antihipertensivos, como el captopril, metoprolol e isosorbida, los antiagregantes plaquetarios como el ácido acetilsalicílico y los hipoglucémicos orales como la glibenclamida (cuadro II).
Cálculo de la fracción atribuible al consumo de tabaco
Las razones de momios (RM) estimadas para la categoría de fumador resultaron estadísticamente significativas en todas las enfermedades:RM= 5.03 para IAM, RM= 2.03 para EVC, RM= 8.09 para EPOC y RM= 6.47 para CP (cuadro III). Es importante mencionar que las RM se encuentran ajustadas por género, quinquenio de edad y lugar de residencia; empero, debido a la falta de información en los controles, el modelo no se ajustó por otras variables de confusión, como hipertensión arterial y obesidad.
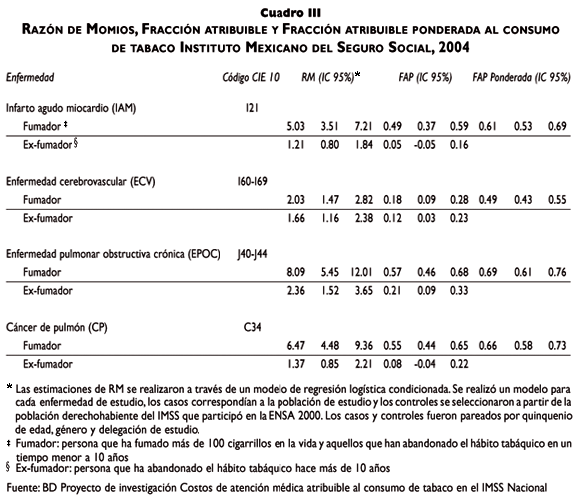
Con el fin de captar el riesgo de desarrollar la enfermedad en los fumadores actuales y los ex fumadores, y sin dejar de lado las prevalencias de consumo de tabaco en estas dos categorías, se calcularon las FA ponderadas para cada una de las enfermedades. Estas cifras se utilizaron para la obtención de costos atribuibles al consumo de tabaco (cuadro III).
Utilización de servicios
El patrón de utilización de servicios de los pacientes con diagnóstico de estas enfermedades fue muy similar. El evento de atención médica de mayor ocurrencia fue la atención hospitalaria y tuvo un máximo de 95 días de estancia en piso para los sujetos con EVC. Llama la atención el uso de la Unidad de Cuidados Intensivos para los individuos con IAM donde se alcanzan estancias hasta de 90 días. Los pacientes con diagnóstico de CP que reciben tratamiento de quimioterapia y radioterapia tienen en promedio nueve y seis sesiones al año, respectivamente. Aquellos que completan sus esquemas de tratamiento se someten en total incluso a 23 sesiones al año (cuadro IV). El promedio de días de hospitalización en las unidades estudiadas por todas las causas fue de cinco días, mucho menor al que registraron las enfermedades crónicas relacionadas con el consumo de tabaco, que fue de 10 días.

Costos de la atención médica
Al comparar el costo promedio anual de la atención médica,9 las enfermedades cardiovasculares (IAM y EVC) fueron más costosas respecto de las respiratorias (EPOC y CP). En el caso de los pacientes con IAM y EVC, la mayor presión de costos se debe a la atención hospitalaria, la atención en la unidad de cuidados intensivos y los procedimientos quirúrgicos. Al analizar los diferentes costos de los procedimientos de hospitalización y cuidados intensivos, la mayor presión de costos se reconoce en los medicamentos y las intervenciones médicas, en comparación con la atención ambulatoria y de urgencias, en la cual la mayor presión de costos se identifica en las pruebas de laboratorio y las imágenes diagnósticas (cuadro V).

Por otro lado, en los casos de EPOC y CP, la presión mayor de costos se halla en la atención hospitalaria y los costos más elevados corresponden al uso de medicamentos, incluido el oxígeno permanente. Dadas las características clínicas y la gravedad de los casos de EPOC que se atienden en los niveles de atención segundo y tercero (EPOC moderadas y graves) y la escasa disponibilidad en la actualidad de tratamientos quirúrgicos para la solución del problema (trasplante de pulmón), no se practicaron procedimientos quirúrgicos en estos casos. En cuanto a los costos promedio de atención por quimioterapia y radioterapia en los pacientes con CP, las cifras presentadas se refieren a los costos de las sesiones en las que el enfermo recibe la dosis de quimioterápicos o radiación; los costos del seguimiento médico (laboratorios e imágenes) se encuentran incluidos en la atención ambulatoria. Es importante mencionar que los individuos que reciben estos tratamientos sólo cumplen con 25 a 30% de la totalidad de la terapia (cuadro V). El costo total de atención médica de las enfermedades en estudio en el IMSS a escala nacional asciende a 12 108 millones de pesos (rango de 7 460 a 9 770 millones), lo que corresponde a 7.4% del total de gastos de operación del IMSS durante el año 2004.42
Costos atribuibles al consumo de tabaco
Los costos atribuibles al tabaco se calcularon en 7 082 millones (cuadro VI). Este valor corresponde a 4.3% de los gastos de operación del IMSS durante el año 2004. Tales erogaciones se evitarían si se instituyeran medidas de prevención y control del tabaquismo en la población adscrita trabajadora y se ofrecieran terapéuticas alternativas para abandonar el hábito en las clínicas de cesación de fumar.

Discusión
En este estudio se documentó una vez más la relación causal entre el consumo de tabaco y las enfermedades cardiovasculares, respiratorias y oncológicas. Los pacientes con los padecimientos en estudio iniciaron el consumo de tabaco a la edad de 20 años y mantuvieron su adicción cerca de 40 años con un consumo promedio de 16 cigarrillos al día. Las fracciones atribuibles al tabaco oscilan entre 50 y 70% para IAM, EVC, EPOC y EVC; los costos directos de atención médica en el IMSS ascienden a cerca de 12 mil millones de pesos al año, de los cuales se pueden atribuir al tabaco 7 mil millones, esto es, 4.3% del gasto total de operación del IMSS a escala nacional durante el año 2004.
A diferencia de los costos de atención médica atribuibles al consumo de tabaco obtenidos antes en el IMSS de Morelos,43 en este estudio se efectuaron tres cambios metodológicos fundamentales para mejorar la estimación de costos: a) se obtuvo la FA al consumo de tabaco para cada una de las enfermedades en estudio; b) se utilizó la metodología COI con enfoque computacional bottom-up revisando una muestra aleatoria de expedientes clínicos con representatividad nacional para obtener la utilización real de los servicios médicos; y c) se realizó un cálculo de costos unitarios mediante una técnica de microcosteo. Esto hace que las estimaciones presentadas sean más precisas.
El comportamiento de la epidemia del tabaquismo depende de variables tales como la edad de inicio del consumo, el número de cigarrillos fumados al día, las concentraciones de nicotina y alquitrán, el tipo de cigarrillos (con o sin filtro), el hábito tabáquico y el grado de inhalación. Muchos de estos factores varían a través del tiempo y de una generación a otra debido a los cambios en los determinantes socioeconómicos, incluidos el ingreso y los esfuerzos para controlar el tabaquismo.5,7 Esto justifica la cuantificación de los riesgos (RM) vinculados con el consumo de tabaco y las FA para cada enfermedad en el contexto del comportamiento de la epidemia del tabaquismo en México.
La población de estudio se restringió a la población adscrita al IMSS mayor de 35 años. Los fumadores jóvenes (menores de 35 años) se excluyeron del análisis debido a que el efecto acumulado del tabaquismo en la morbilidad y mortalidad rara vez aparece en los fumadores antes de la primera mitad de la vida.2 Los casos de enfermedad tuvieron diagnóstico confirmado de enfermedad y se seleccionaron a partir del registro de utilización de servicios del IMSS a nivel nacional. Los controles se eligieron de la población del IMSS que participó en la Encuesta Nacional de Salud (ENSA 2000). Con el fin de controlar los sesgos potenciales resultantes por el cambio del riesgo de tabaquismo con la edad (efecto edad) y el efecto acumulado del riesgo durante el periodo de exposición (efecto calendario), los casos y controles se parearon por género y quinquenio de edad. Además, se pareó por lugar de residencia y de ese modo se aseguró que tanto los casos como los controles tuvieran la misma oferta de servicios de salud.37,38 Sin embargo, en el modelo multivariado (regresión logística condicionada de efectos fijos) no se consideraron otros factores de confusión, como consumo de alcohol, hipertensión arterial, obesidad, hipercolesterolemia y actividad de riesgo.
En el análisis de casos y controles se reconoció que la prevalencia del tabaquismo en los casos, con base en las cuatro enfermedades de estudio, fue de 70% para los hombres y 32.15% para las mujeres; en el grupo control (ENSA 2000) la prevalencia para los adscritos al IMSS fue de 33 y 15%, respectivamente.39 La prevalencia de tabaquismo en los controles es comparable con la publicada en la encuesta nacional de tabaquismo realizada en el IMSS en la cual se obtuvo una prevalencia de 40% para los hombres y 17.6% para las mujeres.17 Al comparar las cifras de la RM y la FAP para IAM de este estudio con las informadas por Ciruzzi y colaboradores,44 en las cuales la RM obtenida a través del análisis multivariado fue de 3.11 (IC95% 1.81-5.31) y la FAP de 28%, se concluyó que las diferencias con nuestros hallazgos pueden deberse a las medidas de selección de los controles y el ajuste del modelo por otros factores de confusión, como hipertensión arterial, hipercolesterolemia, diabetes mellitus, índice de masa corporal y antecedente familiar de enfermedad coronaria. En el caso de la EVC, Hernández-Bautista41 halló una RM de 4.4 (IC95% 2.5-7.8) y una FAP de 51% (IC95% 32%-68%); las diferencias pueden deberse a la falta de ajuste del modelo por los factores de confusión, como consumo de alcohol, actividad física y nivel socioeconómico. A diferencia de otros estudios internacionales, en los cuales se calculan las FA a partir de los riesgos relativos (RR) de mortalidad, en este estudio se obtuvieron las RM de morbilidad para cada enfermedad. Al utilizar FA estimadas con base en RR de mortalidad, podrían subestimarse los costos de atención médica en el caso de enfermedades crónicas de larga evolución, como la EPOC, o sobrestimar el costo de atención médica en caso de las enfermedades fatales, como IAM y EVC.45,46
Aunque los estudios de costos de enfermedad que utilizan la metodología COI no corresponden a evaluaciones económicas completas, su información permite llamar la atención de la sociedad acerca de los principales problemas de salud pública y desempeñan una función importante en la distribución del presupuesto en salud, la priorización de recursos para la investigación y la justificación de los recursos para el mantenimiento o institución de los nuevos programas de prevención, tratamiento y rehabilitación de enfermedades.47
Los cálculos de los costos de atención médica se realizaron en consideración de tres metodologías de costos unitarios: la primera corresponde a los costos unitarios del sistema contable del IMSS de las unidades de atención médica (PREI MILLENIUM);32 la segunda se basa en los costos unitarios publicados en el Diario Oficial de la Federación;48 y la tercera es una metodología ad hoc para este proyecto de investigación.10 Si se comparan estas cifras con la metodología PREI MILLENIUM se advierte que esta última subestima los costos de atención médica casi en 50%; a primera vista podría pensarse que las estimaciones son más precisas por el uso de los costos unitarios de cada una de las unidades de atención médica; sin embargo, el problema radica en que se trata de un sistema aplicado de manera reciente en el IMSS y requiere evaluación y análisis de la metodología de costos, además de un proceso de capacitación del recurso humano de las unidades de atención médica para mejorar las fuentes de información del sistema, en especial los datos de productividad. Esto hace que la información no sea en ocasiones válida y no pueda emplearse para la obtención de costos unitarios. La segunda metodología se fundamenta en la estimación del PREI MILLENIUM más un incremento de 40% y corresponde a las tarifas que se cobran a las personas no adscritas al IMSS. Esta metodología discrimina muy bien los costos de las pruebas de gabinete diagnóstico; empero, es poco precisa en los costos unitarios de procedimientos y servicios hospitalarios. La propuesta metodológica de este protocolo, a través de la técnica de microcosteo, tiene la ventaja de usar fuentes de información primaria de las áreas administrativas y financieras y las unidades de atención médica del IMSS, las cuales se depuraron, organizaron e integraron para realizar la estimación de los costos unitarios presentados.
Las cifras presentadas corresponden al límite inferior de los costos de atención médica por varias razones. En primer lugar, no se consideran los costos por todas las enfermedades secundarias al consumo de tabaco y la exposición al humo de tabaco de segunda mano (daños a la salud de terceros por tabaquismo pasivo); en segundo lugar, no se toman en cuenta los costos indirectos por pérdidas de productividad y muerte prematura; y, en tercer lugar, los costos calculados corresponden tan sólo a un sector de la seguridad social en México, sin incluir a los sectores no asegurado y privado. En consecuencia, estas estimaciones no corresponden a la carga económica total que el consumo de tabaco impone al sector salud de México.
En consideración de los hallazgos de este estudio y del modelo de los determinantes de la salud de Evans y Stoddart,49 que permite no sólo explicar el problema que representa el consumo de tabaco para el individuo, el sistema de salud y la sociedad en su conjunto, sino analizar las acciones multidisciplinarias para la institución de políticas de salud pública, deben retomarse tres puntos fundamentales del comportamiento de la epidemia mundial del tabaquismo que no son ajenos a la realidad mexicana; de ese modo es posible hacer un planteamiento de las perspectivas del control del tabaquismo.
El consumo de tabaco constituye uno de los principales factores de riesgo para la salud; éste, a diferencia de otros, no se encuentra restringido a un grupo minoritario, sino ampliamente distribuido en la población general. En el grupo de edad de 15 a 59 años, 43 a 61% de la carga global de la enfermedad se atribuye a los factores de riesgo cardiovascular (p. ej., hipertensión arterial, hipercolesterolemia, consumo de tabaco, baja ingestión de frutas y vegetales, sobrepeso, obesidad y pobre actividad física), los cuales se presentan en forma simultánea y sinérgica.50 Ejemplos de las medidas de control que han demostrado efectividad en la población y que refuerzan las conductas de control ya instituidas a nivel poblacional en México51 son el incremento del precio a la cajetilla y los impuestos al tabaco, la prohibición total de la publicidad directa en los medios masivos de comunicación (televisión y radio) y el aumento del tamaño de los mensajes de daños a la salud en las cajetillas de cigarros.
La Encuesta Mundial de Jóvenes (EMTJ) calcula una prevalencia global de consumo de tabaco de 17.3% (20.1% en hombres y 14.3% en mujeres) en los individuos de 13 a 17 años. Además, se indica que uno de cada cinco jóvenes es susceptible de fumar el año siguiente y que cuatro a cinco de cada 10 se encuentran expuestos al humo del tabaco de segunda mano en sus hogares y los lugares públicos.52 A partir de estos hallazgos, Warren y colaboradores concluyen que para el año 2020 las muertes anuales atribuibles al consumo de tabaco rebasarán la cifra conservadora que publicaron Peto y colaboradores de 10 millones de muertes anuales.7 En la región de las Américas el panorama no es nada alentador: la prevalencia de tabaquismo en este grupo de jóvenes es de 22.2%, mayor al promedio global y la más alta entre las regiones de todo el mundo. Se observa una diferencia menor en el consumo de tabaco entre los hombres y mujeres (24 y 20%, respectivamente). La susceptibilidad de que los sujetos no fumadores lo hagan el año siguiente es de 24.8%, es decir, la segunda proporción mundial más alta , además de una amplia exposición al humo de tabaco de segunda mano en lugares públicos y privados. Estos datos hacen evidente la necesidad de redoblar los esfuerzos ya establecidos para el control del consumo de tabaco en este grupo de alto riesgo, como son el incremento de los precios y los impuestos al tabaco, la prohibición de la venta de cigarrillos a menores, los programas de prevención escolar, la prohibición de la publicidad directa e indirecta en las celebraciones deportivas y musicales; éstos son ejemplos de medidas muy efectivas en términos del costo en este grupo poblacional.1
El tabaquismo es la principal causa de mortalidad por enfermedad cardiovascular; en el año 2000 ocurrieron 1.62 millones (IC95%, 1.27-2.04) de muertes, de las cuales 670 000 (IC95% 440 000-920 000) tuvieron lugar en los países en desarrollo y 960 000 (IC95% 770 000-1 200 000) en los países industrializados. Los autores concluyen que 54% de la mortalidad por enfermedades cardiovasculares es atribuible al tabaquismo, seguido por 25% de las enfermedades cerebrovasculares. Por consiguiente, una de cada 10 muertes por enfermedad cardiovascular en el mundo se debe al consumo del tabaco.53 En México, desde 1980 la principal causa de muerte en la población adulta es secundaria a las afecciones cardiovasculares. El reforzamiento y la vigilancia de las medidas ya instituidas, como la creación de las clínicas de cesación y la prohibición del consumo de tabaco en lugares públicos, son ejemplos de programas con gran efectividad en la población adulta.
Los resultados presentados corresponden al primer estudio de costos de atención médica atribuibles al consumo de tabaco realizado en México a escala nacional. Las estimaciones obtenidas apenas permiten dimensionar la magnitud de los efectos del tabaquismo en la atención médica en la mayor aseguradora del país. Esto significa que la carga económica que el tabaquismo impone al sector salud es tan solo una parte del costo social que se traslada a la población mexicana.
La importancia de desarrollar este tipo de estudios en México y los países en desarrollo radica en que las cifras de los países industrializados no pueden extrapolarse, ya que éstas se encuentran influidas en grado notable por las características de la epidemia del tabaquismo y las diferencias en el tratamiento de las enfermedades en cuanto a la eficacia, disponibilidad de servicios y acceso financiero.
Por último, para calcular la carga económica del consumo de tabaco en México es importante ampliar la cuantificación de los costos en salud directos (costos de atención médica y gasto de bolsillo) e indirectos (pérdidas de productividad y muerte prematura), además de otras consecutivas a la exposición al humo de tabaco de segunda mano, como las enfermedades respiratorias en los niños o el bajo peso al nacer, entre otras.
La información consignada ayudará al IMSS a proyectar los costos totales de atención médica de las enfermedades crónicas al calcular la presión de costos relativos por categoría de tratamiento, sobre todo porque este estudio señala que la mayor presión de costos se halla en la atención hospitalaria y de cuidados intensivos. Esto obligará a planificar los recursos físicos, económicos y humanos necesarios para atender la demanda generada por estas enfermedades en las instituciones de salud. Un ejemplo es la elaboración de estudios de costo y efectividad de los principales quimioterápicos suministrados para el tratamiento del cáncer pulmonar.
El sistema de salud mexicano debe continuar con su proceso de mejoramiento continuo, de tal manera que sea más eficiente en los procesos de atención médica y proporcione servicios de mayor calidad. Cuando menos tres acciones debe coordinar el IMSS para lograr los objetivos ya mencionados.
1. Implementar un adecuado sistema de información clínica que haga posible la vigilancia epidemiológica no sólo de las enfermedades que aquejan a la población adscrita sino del comportamiento y la distribución de los factores de riesgo.
2. Establecer guías de atención médica, específicas por nivel de atención, para las principales enfermedades crónicas que afectan a la población; esto posibilitará una mayor eficiencia en la atención médica y mejorará la calidad de la atención, con costos de atención médica menores.54
3. Invertir recursos humanos y económicos en los programas de prevención de factores de riesgo y clínicas de cesación de fumar, en particular en el caso de la adicción al tabaco.
Agradecimientos
Este artículo es parte del proyecto de investigación "Estimación de Costos de las Enfermedades Asociadas al Consumo de Tabaco en el Instituto Mexicano de Seguro Social a Nivel Nacional", que se inició con un estudio piloto realizado en la Delegación Morelos cinco años antes y extendido en una segunda etapa al plano nacional. Merecen un especial agradecimiento cada uno de los coordinadores delegacionales de investigación en salud y las personas que colaboraron en la recolección, codificación y captura de la información de los expedientes clínicos. Nuevo León: Dra. Patricia Pérez Cortés, Dr. Salvador Valdovinos Chávez y Dr. Joel Velarde Mora. Chihuahua: Dr. Salvador Pizarro Chávez. San Luis Potosí: Dra. Elsa Ofelia Martínez y Dr. Jorge Luis Gallegos Rodríguez. Jalisco: Dra. Ana María Contreras y Dra. Laura Cortés Sanabria. Guanajuato: Dr. Juan Manuel Guízar, Dr. Luis Miguel Valerio Flores y Dr. Miguel Ángel Luna Ruiz. Nayarit: Dr. Leopoldo Medina Carrillo. Distrito Federal: Dra. Zamira Apis Hernández, Dra. Rutila Castañeda Limones, Dr. Antonio Castellanos Olivares, Dra. Leticia Rodríguez Pimentel, Dr. Serafín Delgado Gallardo y Dr. Armando Mansilla Olivares. Estado de México: Dr. Octavio Noel Pons Álvares y Dr. José Ramírez García. Guerrero: Dr. Jesús Fernando Olvera Guerra. Puebla: Dr. Aurelio López Colombo, Dra. María del Carmen Sánchez Guillén y Dr. Ricardo Pérez Fuentes. Tabasco: Dr. Rafael Antonio Vivas Pérez. Chiapas: Dra. Marlene Altúzar González y Dra. María Eugenia Rivas Ochoa.
Los autores gradecen de manera especial al Dr. Homero Martínez Salgado por el apoyo otorgado al grupo de investigación.
Referencias
1. The World Bank. Curbing the epidemic: Governments and Economics of Tobacco Control. Washington, DC: World Bank, 1999. [ Links ]
2. Departamento de Salud y Servicios Sociales de los Estados Unidos de América. Tabaquismo y Salud en las Américas. Publicación No. (CDC) 92-8420. Atlanta, Georgia: USDHHS, 1992:9-15. [ Links ]
3. MacKenzie T, Bartecchi C, Schier R. The human costs of tobacco use. N Engl J Med 1994;330:975–980. [ Links ]
4. Barendregt JJ, Bonneu L, Van Der Mass PJ. The health care costs of smoking. N Engl J Med 1997;337:1052-1057. [ Links ]
5. Warner K, Hodgson TA, Carroll C. Medical cost of smoking in the United States: estimates, their validity, and their implications. Tob Control 1999;8:290-300. [ Links ]
6. Leistikow B. The human and financial costs of smoking. In: Smoking and pulmonary and cardiovascular diseases. Clin Chest Med 2000; 21:189-195. [ Links ]
7. U.S. Department of Health, Education and Welfare. Smoking and Health. Report of the Advisory Committee to the Surgeon General of the Public Health Service. Publication No. (PHS) 1103. Washington, DC: USDHEW, 1964:33-42. [ Links ]
8. U.S. Department of Health and Human Services. The Health Consequences of Smoking: Cancer. A Report of the Surgeon General. Publication No. (PHS) 82–50179. Washington, DC: USDHHS, 1982:1-11. [ Links ]
9. U.S. Department of Health and Human Services. The Health Consequences of Smoking: Cardiovascular Disease. A Report of the Surgeon General. Publication No. (PHS) 84–50204. Rockville (MD): USDHHS, 1983:1-11. [ Links ]
10. Great Britain Scientific Committee on Tobacco and Health Great Britain Department of Health Scientific Committee on Tobacco and Health. Report of the Scientific Committee on Tobacco and Health. London: Pitman Medical Publishing Co., 1988:3-8. [ Links ]
11. Great Britain Scientific Committee on Tobacco and Health Great Britain Department of Health Scientific Committee on Tobacco and Health. Report of the Scientific Committee on Tobacco and Health. London: Pitman Medical Publishing Co., LTD, 1988. [ Links ]
12. Samet J. Los riesgos del tabaquismo activo y pasivo. Salud Publica Mex 2002;44(SI):S144-S160. [ Links ]
13. U.S. Department of Health and Human Services. The health consequences of smoking: a report of the surgeon general. Atlanta (GA): U.S. Department of Health and Human Services. Centers for Disease Control and Prevention. National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2004. [ Links ]
14. SSA-CONADIC. Encuesta Nacional de Adicciones 2002: Tabaco, alcohol y drogas. Resumen Ejecutivo. México: Secretaría de Salud, 2002. [ Links ]
15. INEGI-SSA. Estadísticas de mortalidad en México: Muertes registradas en el año 2000. Salud Publica Mex 2002;44:266-282. [ Links ]
16. Valdés-Salgado R. Las cifras de la epidemia. Daños a la salud y mortalidad atribuible. En: Primer informe sobre combate al tabaquismo. México ante el convenio Marco para el Control del Tabaco. Cuernavaca, México: Instituto Nacional de Salud Pública, 2005:29-41. [ Links ]
17. Fernández-Gárate IH, Escobedo-Peña J, Hernández-Tamayo D, et al. Consumo de tabaco en la población derechohabiente del Instituto Mexicano del Seguro Social. Salud Publica Mex 1997;39:125-132. [ Links ]
18. SSA. El consumo de tabaco en México y Encuesta Nacional de Adicciones 1993 (Tabaco). México: Secretaría de Salud, 1995. [ Links ]
19. SSA. El consumo de tabaco en México y Encuesta Nacional de Adicciones 1998 (Tabaco). México: Secretaría de Salud, 2000. [ Links ]
20. Reynales-Shigematsu LM, Juárez-Márquez SA, Valdés-Salgado R. Costos de atención médica atribuibles al consumo de tabaquismo en el IMSS, Morelos. Salud Publica Mex 2005;47:451-457. [ Links ]
21. Reglamento de la Organización Interna del IMSS. Disponible en: http://www.imss.gob.mx/NR/rdonlyres/442CA7A2-38C7-41ED-B707 -2C7BD0D76242/0/roi.pdf. [ Links ]
22. Ley del Seguro Social. Artículos 5, 11 y 12. Nueva Ley publicada en el Diario Oficial de la Federación el 21 de diciembre de 1995, última reforma publicada DOF 29-04-2005 PP ED. México: Editorialpac.com 3, 2004. [ Links ]
23. Información estructura orgánica del Instituto Mexicano del Seguro social. Disponible en: http://www.imss.gob.mx/IMSS/organiza.htm. [ Links ]
24. Catálogo de Unidades Médicas en Servicio. DTIES. Disponible en: http://www.imss.gob.mx/dpm/dties/Celula.aspx?ID=SC01_03_01_00_01&OPC=opc03&SRV=SRV02&Men=1. [ Links ]
25. Subsistema 10 Población y servicios otorgados. DTIES. Disponible en: «http://www.imss.gob.mx/dpm/dties/Celula.aspx?ID=SC01_05_02_00_01&OPC=opc06&SRV=SRV02&Men=1» http://www.imss.gob.mx/dpm/dties/Celula.aspx?ID=SC01_05_02_00_01&OPC=opc06&SRV=SRV02&Men=1. [ Links ]
26. Data Mart Estadísticas Médicas. Disponible en: http://www.imss.gob.mx/dpm/dties/Celula.aspx?ID=SCES006_001_001*&OPC=opc03. [ Links ]
27. Coordinación de Afiliación al Régimen Obligatorio. Disponible en: http://www.imss.gob.mx/dpm/dties/Celula.aspx?ID=SC01_01_00_01_03&OPC=opc02&SRV=SRV02&Men=1. [ Links ]
28. Single E, Collins D, Easton B et al. International Guidelines for Estimating the Costs of Substance Abuse. 2nd ed. 2001. [ Links ]
29. SSA. Información Básica de sobre recursos del Sistema Nacional de Salud 2001. Salud Publica Mex 2002;44:476-485. [ Links ]
30. Cohen J. Statistical Power Analysis for the Behavioral Sciences. Revise edition. New York: Academic press, 1977:1-18. [ Links ]
31. Castaño-Convers S. ¿Cómo calcular sus costos? Guía para profesionales de la salud. Bogotá, Colombia: Centro de Gestión Hospitalaria, 1997. [ Links ]
32. IMSS. Coordinación de Presupuesto, Contabilidad y Evaluación Financiera. División de Desarrollo e Integración Financiera. Sistema de Costos Unitarios, Instructivo para su determinación. Procedimiento institucional para integrar los costos unitarios de los servicios médicos directos y clasificación de los centros de costos en unidades de servicios médicos. México: Instituto Mexicano del Seguro Social, 2000. (Documento Interno del IMSS). [ Links ]
33. IMSS. Dirección de Planeación y Finanzas. Coordinación de presupuesto, contabilidad y evaluación financiera. Metodología de costeo "Presupuesto Capitado" Instructivo para su uso. México, 2000. (Documento Interno del IMSS). [ Links ]
34. Drummond M, O'Brien B, Stoddart G, Torrance G. Métodos para la evaluación económica de los programas de asistencia sanitaria. 2a. ed. Madrid: Ediciones Dáz de Santo, 2001. [ Links ]
35. Castaño-Convers S. Finanzas y costos. Un acercamiento a la gestión financiera de las organizaciones de salud. Bogotá, Colombia: Centro de Gestión Hospitalaria, 2002. [ Links ]
36. Research for International Tobacco Control. At what cost? The economic impact of tobacco use on national health systems, societies and individuals: a summary of methods and findings. Monographs series No. 1. Otawa, Canadá: RITC, 2003:1-14. [ Links ]
37. Rothman K, Greenland S. Modern epidemiology. 2nd ed. Hagerstown: Lippincott-Raven, 1997. [ Links ]
38. Szklo M, Nieto J. Epidemiology: beyond the basics. Gaithersburg, Maryland: Aspen Publisher Inc, 2000. [ Links ]
39. SSA. Encuesta Nacional de Salud. ENSA 2000. Cuernavaca, México: Secretaría de Salud, 2000. [ Links ]
40. Salazar E, Sánchez L, López L et al. El tabaquismo y su fracción atribuible en la enfermedad isquémica cardiaca. Salud Publica Mex 2002;44(SI):S34-S43. [ Links ]
41. Fernández-Bautista F, Escobedo-Peña J. Enfermedad cerebrovascular y factores de riesgo asociados: un estudio de casos y controles. Tesis de grado para obtener el grado de especialista en epidemiología. México: UNAM–IMSS, 2003. [ Links ]
42. IMSS. Estado de resultados y balance general. México: Instituto Mexicano del Seguro Social, 2004. [ Links ]
43. Reynales-Shigematsu LM, Juárez-Márquez SA, Valdés-Salgado R. Costos de atención médica atribuibles al tabaquismo en el IMSS, Morelos. Salud Publica Mex 2005;47:451-457. [ Links ]
44. Ciruzzi M. Attributable risk for acute myocardial infarction in four countries of Latin America. Medicina 2003;63:697-703. [ Links ]
45. Yang MC, Fann CY, Wen CP et al. Smoking attributable medical expenditures, years of potential life lost, and the cost of premature death in Taiwan. Tob Control 2005;14;62-70. [ Links ]
46. Kang HY, Kim HJ, Park TK, et al. Economic burden of smoking in Korea. Tob Control 2003:12;37-44. [ Links ]
47. NIH. Department of Health and Human Services. Disease-specific estimates of direct and indirect cost of illness and NIH support. Fiscal year 2000 update. [ Links ]
48. Diario Oficial de la Federación. Costos unitarios de servicios de atención médica del IMSS. México: Instituto Mexicano del Seguro Social, 2004. [ Links ]
49. Evans RG, Stoddart GL. Producing Health, Consuming Health Care. En: Why are some people healthy and others not. The Determinants of Health of Populations. New York: Aldine de Gruyter, 1994:45-73. [ Links ]
50. Rodgers A, Ezzati S, Vander Hoorn M, Lopez AD et al. Distribution of major health risks: Findings from the global burden of disease study. PLoS Med 2004;1:44-55. [ Links ]
51. SSA–CONADIC. Programa de Acción: Adicciones, Tabaquismo. México: Secretaría de Salud, 2001. [ Links ]
52. Warren CW, Jones NR, Eriksen MP et al. Patterns of global tobacco use in young people and implications for future chronic disease burden in adults. Lancet 2006;1-5. [ Links ]
53. Ezzati M, Henley SJ, Thun MJ et al. Role of smoking in global and regional cardiovascular mortality. Circulation 2005;112:456-458. [ Links ]
54. Castaño–Convers S. Calidad en la atención en salud: nuestra responsabilidad como profesionales de la salud y como sistema. Acta Med Colomb 2005;30:289-294. [ Links ]
Fecha de aceptado: 21 de abril de 2006
Este proyecto se llevó a cabo con financiamiento del Consejo Nacional de Ciencia y Tecnología (SEP-CONACyT 2002-1 No 40593), el Institute for Global Tobacco Control (IGTC) de Johns Hopkins Bloomberg School of Public Health (Fogarty Center R01-HL-73699) y el Instituto Mexicano del Seguro Social (FOFOI-IMSS 2002-322-0031).
Solicitud de sobretiros: Luz Myriam Reynales-Shigematsu, Instituto Nacional de Salud Pública. Av. Universidad 655, Col. Santa María Ahuacatitlán, Cuernavaca, Morelos 62508. México.
Correo electrónico: lreynales@correo.insp.mx
1 Costos directos de atención médica: representan el valor de los recursos utilizados en el tratamiento, atención médica y rehabilitación de las personas con la afección en estudio; por lo tanto, no están disponibles para producir otros bienes y servicios.
2 I nivel de atención (Unidades de Medicina Familiar): proporciona atención ambulatoria sin hospitalización. La atención médica de este nivel la suministran los médicos familiares, profesionales de la salud (enfermeras y trabajadoras sociales) entrenados especialmente en servicios de medicina preventiva y curativa, así como de promoción de la salud.
3 II nivel de atención (Hospital General de Zona y Hospital Regional): proporciona atención médica en las cuatro especialidades básicas (pediatría, cirugía, medicina interna y ginecología y obstetricia) y algunas subespecialidades, como cardiología, neurología, oncología clínica, entre otras. Estos servicios reciben apoyo de las áreas de anestesiología, laboratorio clínico, rayos X, trabajo social, nutrición, banco de sangre, farmacia y ambulancia. Además, apoya el sistema de referencia y contrarreferencia de pacientes con los niveles I y III.
4 III nivel de atención (Unidades Médicas de Alta Especialidad): proporciona atención médica de alta especialidad, como cardiología, hemodinamia, neurología, neurocirugía, neumología, cirugía de tórax y oncología clínica y quirúrgica. Estos servicios reciben apoyo de las áreas de anestesiología, laboratorio clínico, rayos X, trabajo social, nutrición, banco de sangre, farmacia y ambulancia. Además, apoya el sistema de referencia y contrarreferencia de pacientes con los niveles II y III.
5 Evento de atención médica: conjunto de acciones desarrolladas en secuencia cronológica y funcional, que tiene la finalidad de otorgar un servicio específico de salud a los pacientes con alguno de los trastornos en estudio. Estas acciones se pueden definir y medir y por lo tanto es posible asignarles un costo. Los exámenes de ayudas diagnósticas (laboratorio clínico, patología e imágenes diagnósticas) quedaron incluidos en cada uno de los aspectos en los que normalmente se solicitan.
6 Fumador: persona que fumó > 100 cig/vida y actualmente fuma o dejó de fumar hace menos de 10 años (<10 años).
7 Ex fumador: persona que dejó de fumar hace más de 10 años (<10 años).
8 No fumador: persona que nunca fumó en su vida.
9 Todos los costos se encuentran expresados en pesos mexicanos de 2004.
10 Reynales-Shigematsu LM, Rodríguez-Bolaños R, Juárez-Márquez SA. Guía para la estimación de costos unitarios de servicios y procedimientos médicos. "Documento no publicado".














