Introducción
La falla hepática aguda (FHA) en niños es una enfermedad compleja, poco común, que puede evolucionar rápidamente a insuficiencia de las funciones del hígado. A pesar de los avances terapéuticos, esta situación resulta en muerte o trasplante hepático (TH) en más del 45% de los casos.1 Para la caracterización de la FHA se creó el grupo de estudio de la FHA pediátrica, empleando una nomenclatura estandarizada, la cual es ampliamente utilizada.2 A pesar de los avances en la terapéutica de esta entidad, la supervivencia sin trasplante continúa siendo baja.3 En Latinoamérica tanto la morbilidad como la mortalidad son elevados.4
Diversos factores se han estudiado sobre el pronóstico, tales como la edad, etiología de la FHA, presencia de encefalopatía, niveles séricos de bilirrubina, factores de coagulación (en particular, protrombina mediante INR [razón normalizada internacional]), amonio, lactato sérico, entre otros.5,6 Con estos datos, se han desarrollado sistemas de puntuación que pueden ayudar a predecir el riesgo de fallecimiento o para la decisión de realizar TH.7 En la actualidad, la INR y el factor V son los mejores indicadores de mortalidad sin trasplante en niños con FHA. Uno de estos sistemas creado para pronosticar la evolución es el sistema de puntuación en unidades de daño hepático (Liver Injury Unit scoring system [LIU], por sus siglas en inglés), que incluye valores de bilirrubina, INR y amonio en el momento del ingreso, así como su evolución durante la hospitalización del paciente.8
El objetivo principal de este estudio fue determinar los factores pronóstico asociados a mortalidad y la necesidad de TH de pacientes pediátricos con FHA, y como objetivo secundario evaluar la utilidad del LIU para identificar la progresión del daño hepático a partir de la admisión hospitalaria.
Material y métodos
Se llevó a cabo un estudio de cohorte, retrospectivo, mediante la revisión de expedientes de todos los pacientes menores de 14 años de edad con diagnóstico de FHA, admitidos en la Unidad de Cuidados Intensivos del Hospital Universitario de Pediatría “Dr. Agustín Zubillaga”, entre 2005 y 2019.
La FHA fue definida según los criterios del grupo de estudio de la FHA pediátrica.2 Se excluyeron aquellos pacientes que presentaron disfunción hepática crónica o con falla hepática secundaria a enfermedades sistémicas, y quienes recibieron hemoderivados o vitamina K antes de su admisión.
Todos los pacientes fueron manejados de acuerdo a las recomendaciones del grupo de trabajo de la Sociedad Latinoamericana de Gastroenterología, Hepatología y Nutrición Pediátrica.9
Se evaluó la evolución de todos los pacientes incluidos durante su estancia hospitalaria. Como evolución favorable se consideró a los pacientes que tuvieron recuperación espontánea, o bien, si respondieron al tratamiento etiológico. Por el contrario, evolución desfavorable fue para pacientes que reunieron criterios para TH o fallecieron dentro de las 12 semanas desde su admisión. La estancia hospitalaria fue calculada hasta el egreso del paciente, su fallecimiento o hasta reunir criterios para TH.
Las variables registradas fueron edad y sexo, etiología (indeterminada, infecciosa, vascular, cáncer, metabólica, tóxica), complicaciones (neurológicas, hemorrágicas, infecciosas, renales y respiratorias), datos de exámenes de laboratorio: transaminasa glutámico-oxalacética (TGO), transaminasa glutámico-pirúvica (TGP), bilirrubina total, amonio, tiempo de protrombina (TP) e INR al momento del ingreso.
El diagnóstico de encefalopatía hepática se definió según los criterios de West Haven. Para la indicación de TH se utilizaron los criterios del King’s College Hospital para insuficiencia hepática.10
Para el cálculo del puntaje LIU solamente se emplearon los datos de laboratorio al ingreso, mediante la siguiente fórmula: [3.507 × valor de bilirrubina total] + [45.51 × valor del INR] + [0.254 × valor del amonio].11
Análisis estadístico
Las variables cuantitativas se presentan como promedio y desviación estándar; las variables cualitativas con frecuencias simples y porcentajes.
En la comparación entre los dos grupos (favorable o desfavorable) se utilizó χ2 de Pearson o prueba exacta de Fisher para los datos cualitativos y t de Student para datos cuantitativos. Se realizó análisis multivariante mediante regresión proporcionales de Cox; el modelo se construyó con las variables que en el análisis univariable tuvieron valor de < 0.1, utilizado el método “introducir”. Los resultados se expresaron como hazard ratio (HR) con un intervalo de confianza del 95% (IC95%).
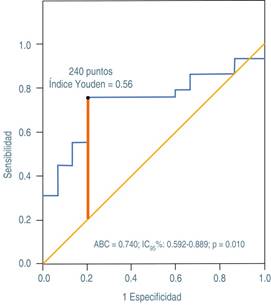
Mediante curva ROC (receiver operating characteristic) y el índice de Youden se obtuvo el punto para obtener un punto de corte de la puntuación del puntaje LIU. El área bajo la curva (ABC) fue estimada en forma no paramétrica, con un intervalo de confianza del 95%. Se construyeron curvas de supervivencia actuariales; la comparación fue con la prueba de Wilcoxon.
Se consideró significativa toda p < 0.05. Todos los análisis se realizaron con el programa SPSS®, versión 17.0.
Aspectos éticos. El estudio fue aprobado por el Comité de Bioética de la institución; a fin de mantener la confidencialidad, se creó una base de datos codificada.
Resultados
Se incluyeron 44 pacientes, la etiología más frecuente de FHA fue la indeterminada (56.8%), seguida de la infecciosa (20.5%) y vascular (9.1%). Como se muestra en la Tabla 1, 15 pacientes (34.1%) tuvieron evolución favorable, mientras que 29 (65.9%) una mala evolución, de los cuales 15 fallecieron y 14 cumplieron criterios de TH. Al comparar los factores entre los dos grupos se observó que, en general, no hubo diferencia. Sin embargo, el grupo con mala evolución presentó menor edad (6.0 ± 3.9 vs 2.2 ± 2.5 años; p < 0.001), INR mayor de 3.5 (20.0 vs 51.7%; p = 0.042) y mayor puntaje de LIU (215 ± 57 vs 296 ± 128 puntos; p = 0.023). Un aspecto a destacar es que también hubo mayor proporción de pacientes con encefalopatía entre quienes tuvieron mala evolución; sin embargo, no fue estadísticamente significativo (62.1% vs 33.3%; p = 0.070).
Tabla 1: Comparación de las variables en 44 pacientes con falla hepática aguda, de acuerdo con su pronóstico.
| Evolución favorable | Evolución desfavorable | ||
|---|---|---|---|
| Variables | (n = 15) % | (n = 29) % | p‡ |
| Sexo masculino | 40.0 | 62.1 | 0.163 |
| Edad (años)* | 6.0 ± 3.9 | 2.2 ± 2.5 | < 0.0001 |
| Edad < 2 años | 33.3 | 69.0 | 0.024 |
| Etiología | 0.609 | ||
| Indeterminada | 53.3 | 58.6 | |
| Infecciosa | 33.3 | 13.8 | |
| Vascular | 6.7 | 10.3 | |
| Oncohematológica | 6.7 | 6.9 | |
| Metabólica | 0.0 | 6.9 | |
| Tóxica | 0.0 | 3.4 | |
| Complicaciones | |||
| Neurológica: encefalopatía | 33.3 | 62.1 | 0.070 |
| Hemorrágicas | 60.0 | 44.8 | 0.340 |
| Infecciosas | 26.7 | 51.7 | 0.112 |
| Renales | 20.0 | 17.2 | 0.822 |
| SDER** | 50.0 | 75.0 | 0.465 |
| Respiratorias | 26.7 | 10.3 | 0.161 |
| Datos de laboratorio | |||
| TGO (mg/dL)* | 1,389 ± 348 | 1,565 ± 499 | 0.221 |
| TGP (mg/dL)* | 1,485 ± 306 | 1,511 ± 423 | 0.828 |
| Bilirrubina total (mg/dL) | 18.1 ± 3.0 | 22.4 ± 9.1 | 0.084 |
| Bilirrubina total > 17.5 mg/dL | 66.7 | 48.3 | 0.246 |
| Amonio (μg/dL)* | 131 ± 38 | 162 ± 60 | 0.082 |
| Tiempo de protrombina* (s) | 29 ± 13 | 42 ± 26 | 0.110 |
| Tiempo de protrombina > 50 (s) | 20.0 | 37.9 | 0.226 |
| INR* | 2.6 ± 1.1 | 3.9 ± 2.3 | 0.048 |
| INR > 3.5 | 20.0 | 51.7 | 0.042 |
| Días de evolución antes del ingreso* | 7.3 ± 2.4 | 7.8 ± 3.1 | 0.648 |
| Puntaje LIU* | 215 ± 57 | 296 ± 128 | 0.023 |
| Estancia hospitalaria (días)* | 32 ± 12 | 34 ± 16 | 0.601 |
SDER = sistema de depuración extrarrenal; TGO = transaminasa glutámico-oxalacética; TGP = transaminasa glutámico-pirúvica; INR = razón normalizada internacional; LIU = Liver Injury Unit scoring system; s = segundos.
* Datos cuantitativos se expresan con promedio ± desviación estándar.
** Con base en el total de ocho pacientes que presentaron complicaciones renales.
‡ χ2 de Pearson o prueba de Fisher para datos cualitativos y t de Student o en los datos cuantitativos.
Posteriormente, en el modelo multivariado (Tabla 2) se estableció que los factores predictores independientes asociados a un desenlace desfavorable fueron: INR > 3.5 (HR = 2.235; IC95%: 1.722-6.914; p = 0.043) y puntaje LIU (HR = 2.0; IC95%: 1.996-2.005; p = 0.049).
Tabla 2: Modelo de regresión de Cox para identificar factores de riesgo de evolución desfavorable en niños con falla hepática aguda.
| Variables | HR | IC95% | p |
|---|---|---|---|
| Edad < 2 años | 2.077 | 0.853-5.058 | 0.108 |
| Encefalopatía | 1.846 | 0.707-4.822 | 0.211 |
| INR > 3.5 | 2.235 | 1.722-6.914 | 0.043 |
| Puntaje LIU | 2.000 | 1.996-2.005 | 0.049 |
HR = hazard ratios, IC = intervalo de confianza, LIU = Liver Injury Unit scoring system.
El punto de corte del puntaje LIU para identificar un mal desenlace mediante curva ROC se estableció en 240 puntos (ABC: 0.740; IC95%: 0.592-0.889; p = 0.010). En este valor, se obtuvo el mayor valor de índice de Youden (0.56), con una especificidad de 80% y una sensibilidad de 76% para predecir una evolución desfavorable en niños con FHA (Figura 1).
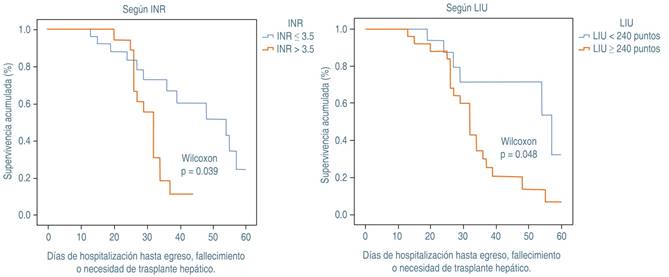
En la Figura 2 se muestran las curvas de supervivencia actuariales según el INR y el puntaje LIU. Al igual que los análisis previos, se observa que en los niños con INR > 3.5 tuvieron menor supervivencia (p = 0.039), y que puntajes de LIU ≥ 240 también se asociaron a mal pronóstico (p = 0.048).
Discusión
En este estudio de niños con FHA se pudo comprobar que tienen una tasa elevada de fallecimiento (34.1%), pero además se pudo identificar que hay factores, como el INR y puntaje de LIU, que pueden ayudar a predecir la evolución tanto para la necesidad de TH como de mortalidad.
En general, las características de la población estudiada resultaron similares a estudios previos, incluyendo que su etiología en la mayoría de los casos no se pudo determinar.12,13
Asimismo, como en otros estudios, los pacientes de menor edad, tuvieron mayor riesgo de tener evolución desfavorable.14 Es posible que la menor edad, por disminución de la opsonización, quimiotactismo y baja activación del sistema de complemento, aumente la susceptibilidad a procesos infecciosos, lo cual es causa importante de muerte en pacientes con FHA. Por otra parte, las complicaciones neurológicas son las que con mayor frecuencia determinan la progresión de los pacientes con FHA.15 En este estudio, la encefalopatía hepática estuvo asociada a la evolución adversa, lo que coincide con lo reportado en la literatura,16 debido a hipertensión endocraneana secundaria a edema cerebral. No obstante, la edad ni la encefalopatía se identificaron como factores independientes de mal pronóstico (Tabla 2).
En concordancia con lo reportado en estudios previos,17,18 la INR constituyó un factor predictor independiente de mala evolución. Los trastornos de coagulación son un componente común en los pacientes con FHA y predisponen a sangrado. El trastorno en la cascada de coagulación se refleja en la prolongación del TP, por disminución en la producción de los factores: I, II, V, VII, IX y X.
Para determinar las condiciones de gravedad al momento de ingreso de los niños con FHA, se utilizan los criterios del grupo del King’s College Hospital; sin embargo, sus resultados no han sido homogéneos en niños.19 En el presente estudio comprobamos que el puntaje LIU podría contribuir en la toma de decisiones en relación a la indicación y el momento oportuno del TH en niños.4 Esta herramienta incluye los valores de bilirrubina total, INR y amonio; cuando se realizaron los diferentes análisis se identificó que puntajes > 240 puntos tienen una especificidad del 80% y una sensibilidad del 76% para pronosticar una evolución adversa, los cuales son resultados semejantes a otros estudios.7,11
La mortalidad de la FHA en la edad pediátrica varía entre 30 y 70%.4 En esta cohorte, la mortalidad fue de 34.1%; sin embargo, es conveniente mencionar que fallecieron la mitad de los pacientes que cumplieron con los criterios para TH antes de que pudiera realizarse este procedimiento. Debido a las limitaciones propias de países en vías de desarrollo, como los costos económicos, las dificultades en la selección de donantes y el tipo de donante hacen poco factible que se realice un trasplante. En este contexto, el sistema de diálisis con albúmina MARS (Molecular Adsorbent Recirculating System), técnica de hemodiafiltración extracorpórea, que a pesar de no incrementar la supervivencia de los pacientes con FHA, podría constituir un enlace hacia el TH, manteniendo al paciente en condiciones ideales hasta que exista la posibilidad de un trasplante o se recuperen las funciones del hígado nativo.
Limitaciones del estudio
Es importante destacar que el número de pacientes incluidos fue reducido. Además, no se investigaron algunos biomarcadores que potencialmente podrían estar relacionados con la evolución, como: alfa-fetoproteína, fósforo y lactato sérico. Por la naturaleza retrospectiva del estudio, tampoco se pudieron evaluar otras escalas de mortalidad pediátrica, como PRISM III o PELOD. Además, debido a que nuestro hospital no cuenta con un programa de trasplante, no se utilizó la escala PELD (Pediatric Model for End-Stage Liver Disease).











 nueva página del texto (beta)
nueva página del texto (beta)