Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de investigación clínica
versión On-line ISSN 2564-8896versión impresa ISSN 0034-8376
Rev. invest. clín. vol.59 no.2 Ciudad de México mar./abr. 2007
Foro clínico
Fiebre y otras formas de elevación térmica
Fever and other forms of high temperature
Alberto Lifshitz*
* Comisión Coordinadora de los Institutos Nacionales de Salud y Hospitales de Alta Especialidad.
Reimpresos:
Dr. Alberto Lifshitz
Comisión Coordinadora de los Institutos Nacionales de Salud y Hospitales de Alta Especialidad.
Periférico Sur No. 4118, ler. Piso Jardines del Pedregal
01900, México, D.F.
Tel: 5568-3575
Correo electrónico: alifshitz@salud.gob.mx
Recibido el 27 de octubre de 2006.
Aceptado el 27 de febrero de 2007.
Frío y calor,
me hielo y ardo, tiemblo y me abochorno.
¿Cobija o intemperie'?
¿Cerca o lejos del hogar ardiente?
Desfilan por mi mente
recuerdos de mi infancia,
la repetida pesadilla de mis pasados delirios,
imágenes que duplican
la creación de los artistas.
Vuelo fuera de mí, me esfumo;
se me derrite la carne con dolor
¡Bendito sudor!
RESUMEN CLÍNICO
Mujer de 43 años, contadora pública. Su madre y un hermano padecen diabetes mellitus. Su padre murió a los 80 años después de padecer durante 30 de una enfermedad del corazón no identificada. Ella fuma un promedio de 10 cigarrillos diarios desde los 22 años. Es sedentaria, soltera, padece pirosis frecuentes y hace 18 años se le extirpó un quiste de ovario.
Diecisiete meses antes de presentarse a consulta tuvo un trauma lumbar, aparentemente sin consecuencias. Sin embargo, desde entonces ha estado particularmente "nerviosa" por lo que le prescribieron imipramina y dosis bajas de propranolol. Diez meses antes de la consulta comenzó con fiebre. Se le informó que tenía salmonelosis y se le prescribió, de manera sucesiva, ciprofloxacina, amoxicilina y ceftriaxona, además de antisintomáticos como inhibidores de la bomba de protones y antipiréticos. Al tercer mes, la fiebre desapareció por dos meses, para reaparecer y mantenerse cotidianamente hasta el día de la consulta. La vieron siete médicos, los cuales le informaron que sólo habían encontrado anemia y elevación del número de plaquetas. Unas radiografías de tórax y abdomen se habían interpretado como normales. Recibió cuatro series diferentes adicionales de tratamiento antimicrobiano.
En la exploración se apreciaba delgada, pálida. Se confirmó la elevación térmica (en ese momento 37.8 °C en la axila). Frecuencia cardiaca de 92 por minuto. Sin crecimientos ganglionares o viscerales apreciables. La exploración de los pulmones no mostró anormalidades. Había dolor a la puñopercusión lumbar derecha y era más exquisito a la presión sobre la articulación sacroiliaca derecha.
Los exámenes que traía consigo mostraban 13.0 g de hemoglobina, 373,000 plaquetas por mm3, 7,300 leucocitos con 64% de neutrófilos, 11% de ellos en banda. Examen de orina normal. Una semana más tarde la hemoglobina era de 13.1 g/dL, leucocitos 7,900, plaquetas 591,000/mm3. Química sanguínea y pruebas de función hepática normales.
En las radiografías previas de abdomen no se pudo visualizar la articulación sacroiliaca derecha por sobreposición de gas y excremento en el intestino. Una radiografía de pelvis tomada en ese momento mostró una lesión sacroiliaca derecha, con cierto aumento de volumen de partes blandas, imágenes en sacabocado, destrucción de la cortical, afectando ambos huesos (sacro e ilíaco), sin límites precisos (Figura 1). La tomografía computada confirmó estos hallazgos (Figura 2).


Se practicó un legrado de la lesión en el que se demostraron abundantes granulomas con extensa necrosis caseosa y células gigantes tipo Langhans. Se administró tratamiento antituberculoso convencional; la fiebre desapareció a la tercera semana, el dolor al mes. Tres años después estaba asintomática, había aumentado de peso y sus exámenes de laboratorio eran normales.
El diagnóstico fue de sacroileítis (o sacroiliitis) tuberculosa. La localización sacroiliaca de la tuberculosis articular no es la más frecuente. Ocurre en 3 a 9% de las tuberculosis de huesos y articulaciones. Frecuentemente no se encuentran datos de tuberculosis en otros órganos; puede pasar inadvertida por algunos meses y los síntomas más frecuentes son fiebre, dolor lumbar, ciática o absceso palpable que, al ser puncionado, permite obtener material para hacer el diagnóstico. El hecho de que se publiquen casos aislados, aun en revistas especializadas,1-4 traduce la relativa poca frecuencia y la dificultad para sospecharla.5 En México, en el último año, se reportaron 58 casos de tuberculosis de huesos y articulaciones, 11 de ellos diagnosticados en los Institutos Nacionales de Salud.
El caso permaneció sin diagnóstico varios meses, de modo que se plantea la cuestión de si en su momento se trató de una fiebre de origen oscuro. La siguiente discusión pretende analizar este diagnóstico sindromático, a partir de lo que se conoce sobre fisiopatología de la fiebre.
INTRODUCCIÓN
La medición de las variables fisiológicas como una forma de explorar el estado de salud o de enfermedad, y que ha culminado en la parafernalia contemporánea, por ejemplo de las unidades de cuidados intensivos, se inició con la adaptación del termómetro, descubierto pocos años antes, para registrar la temperatura de los seres humanos por Santorio a principios del siglo XVII. Los primeros instrumentos fueron más bien termoscopios que, sin hacer una medición cuantitativa de la temperatura, permitían distinguir los casos en los que ésta se encontraba elevada de los que la tenían normal (Figura 3).

En México, a más de la incorporación relativamente temprana de la termometría clínica, José María Bartolache publica en el Mercurio volante, la primera revista científica de América, en el número 3 correspondiente al miércoles 4 de noviembre de 1772, las instrucciones para fabricar un termómetro.6 La historia de la elevación de la temperatura del cuerpo humano y la de la termometría clínica han permitido conocer el fenómeno de la fiebre; los conocimientos que se han adquirido en los últimos 30 años han permitido ubicarlo como una de las respuestas biológicas fundamentales, que incluso ha trascendido en la evolución filogenética y que, por tanto, debe representar una ventaja adaptativa.
LA TERMORREGULACIÓN COMO PRIORIDAD BIOLÓGICA
Muchos de los eventos fisiológicos dependen de la temperatura; la actividad enzimática, efectora de muchas de las funciones del organismo, se desarrolla mejor a una cierta temperatura (óptima), por encima y por debajo de la cual las reacciones bioquímicas son menos eficientes. Por debajo de la temperatura óptima, la cinética molecular no es suficiente para propiciar un número crítico de interacciones entre enzima y sustrato; por arriba de ella, las enzimas, al fin y al cabo proteínas, comienzan su desnaturalización por calor. Es por esto que los organismos invierten una buena cantidad de energía en mantener la temperatura dentro de límites muy estrechos. Los ectotérmicos (poiquilotérmicos) por ejemplo, dado que no tienen un sistema interno de termorregulación, desarrollan conductas que los llevan a buscar temperaturas que armonicen con sus necesidades metabólicas. La migración de las mariposas monarca desde Canadá hasta el santuario situado en los límites en los estados de México y Michoacán, además de por razones de alimentación, obedece también a la búsqueda de una mejor temperatura ambiente, puesto que si permanecieran en Canadá perecerían. Esto se conoce como termorregulación conductual y explica incluso que los animales adopten posturas especiales con respecto al sol.
Los endotérmicos (homeotérmicos) pueden mantener una temperatura relativamente constante gracias a un sistema integrado, que permite a estos animales vivir en climas con diferentes temperaturas. Hay seres humanos viviendo en el desierto africano y los hay en Siberia, gracias a esta capacidad de termorregulación.
El sistema funciona a partir de detectores periféricos de frío y de calor, ubicados en los receptores cutáneos correspondientes que envían información al hipotálamo. Éste, además, recibe información por la temperatura de la sangre que circula en su vecindad, de tal manera que tiene un doble sistema de detección, uno que anticipa la posibilidad de que cambie la temperatura dentro del cuerpo porque el ambiente ha cambiado, y el otro que identifica cuando ya han ocurrido estos cambios en el interior. A partir de esta información, dispone una serie de respuestas, algunas a través del sistema nervioso autónomo y otras del somático, que tienden a mantener la temperatura interna a pesar de variaciones importantes en la del medio ambiente. Si la información señala que hace frío, se echa a andar un sistema de calentamiento que consiste primordialmente en la contracción muscular y la vasoconstricción; si lo que ocurre es que hace calor, el sistema que se activa es de enfriamiento cuyo efector principal es la sudación.
La introducción de un pirógeno en la circulación activa el sistema de calentamiento, el mismo exactamente que se activa cuando hace frío. Pirógeno es un término genérico que se aplica precisamente a cualquier sustancia capaz de poner en actividad el calentamiento. La administración experimental de un pirógeno produce un ciclo que se inicia con la activación de los efectores del calentamiento, se sigue de elevación térmica dado que éste no era adaptativamente necesario, este aumento de la temperatura es entonces identificado por el hipotálamo que pone en marcha el sistema de enfriamiento con lo que se culmina en defervescencia.
LA NATURALEZA DEL PIRÓGENO
Por mucho tiempo se pensó que existían dos tipos de pirógeno: exógenos y endógenos. En razón de la muy variada naturaleza de los pirógenos exógenos se consideró improbable que tuvieran la capacidad de actuar directamente sobre el centro termorregulador hipotalámico y que más bien inducían la producción del pirógeno endógeno, éste sí capaz de inducir los cambios en el hipotálamo a través de la síntesis de prostaglandinas locales. Este pirógeno endógeno se identificó como la interleucina-1 (IL-1), lo que se apoyó al demostrar que concentraciones subnanomolares de IL-1 recombinante producían fiebre en humanos y en animales. Posteriormente se encontró también que el factor de necrosis tumoral recombinante (TNF-alfa), la interleucina 6 y otras citocinas poseían también esta propiedad, de tal manera que hoy en día, más que hablar de pirógeno endógeno se suele hacerlo de citocinas pirogénicas.7 Se había entonces integrado un esquema en el que los productos microbianos (pirógenos exógenos) inducían la síntesis y liberación de citocinas, éstas generan prostaglandina E2 que activa los receptores hipotalámicos para poner en operación el sistema termogénico.8 Estos conceptos fueron puestos en duda cuando el bloqueo específico de IL-1 o TNF no disminuyó la respuesta febril a la inyección de lipopolisacáridos de origen bacteriano, otros productos microbianos o a infecciones naturales en animales o humanos, con lo que se propuso que puede ocurrir fiebre independientemente de la actividad de IL-1 o TNF. La propiedad parecida a citocina de la transducción de la señal de los receptores TLR (Toll-like receptor) ofreció una explicación por la cual los productos microbianos pueden causar fiebre al enlazarse con TLR específicos en la red vascular que irriga el centro termorregulador del hipotálamo anterior.9
EL PUNTO DE REFERENCIA DEL TERMOSTATO
El sistema termorregulador de los endotérmicos está ajustado para defender una cierta temperatura (alrededor de 37 °C) a pesar de que existan variaciones considerables en la temperatura del medio ambiente. Lo que parece ocurrir en la fiebre es que este punto de referencia se eleva, de tal manera que lo que entonces se defiende es una temperatura más elevada (por ejemplo, 39 °C), pero la capacidad de termorregulación se mantiene. Este conocimiento permite cuestionar el valor de los llamados medios físicos (aplicación de hielo o alcohol para reducir la temperatura) porque el mensaje que se envía al hipotálamo es de que hace frío y por lo tanto se activa el sistema de calentamiento, de tal manera que aunque la piel se perciba menos caliente, al interior se está generando una mayor termogénesis. Estos medios físicos tienen su mejor indicación en la otra forma de elevación térmica que se conoce como hipertermiay que se describe más adelante.
SEMIOLOGÍA DE LA FIEBRE
Éste es un capítulo un tanto olvidado, pues lo más que se suele investigar es la magnitud, el horario y los síntomas que la preceden y la suceden. Con excepción de la llamada hiperpirexia (un aumento muy elevado de la temperatura que suele ocurrir más en la hipertermia que en la fiebre), la magnitud tiene poco valor semiológico. El que una fiebre se preceda de escalofrío y se siga de sudación tampoco ayuda a identificar su causa, puesto que en mayor o menor medida todas las fiebres son así; la magnitud del escalofrío se asocia con la rapidez con que asciende la temperatura y la de la sudación con la velocidad con que desciende. Que la fiebre sea de predominio vespertino tampoco ayuda a descubrir su origen puesto que también todas suelen ser así. La temperatura corporal (y toda la fase aguda)10 tiene un ritmo circadiano (e incluso uno ultradiano) que suele conservarse en la mayor parte de los casos de fiebre (Figura 4).11 Acaso, puede tener algún significado diagnóstico el que la fiebre sea de predominio matutino (lo que se ha llamado tifus inversus) que ocurre en casos de síndrome de supuración pulmonar porque durante la noche se acumulan las secreciones infectadas que empiezan a drenar con la tos matutina. La curva térmica ha dejado de tener valor semiológico, particularmente porque suele estar modificada con los tratamientos prescritos o autoprescritos. Sin embargo, hay dos tipos de curva que aún ayudan en el diagnóstico: la llamada fiebre recurrente (días con fiebre y días sin fiebre) que ocurre en algunas formas de paludismo, en borreliosis y en linfoma (fiebre de Pel-Ebstein) y, por otro lado, la fiebre en agujas, séptica o héctica que tiende a asociarse con procesos supurativos. No es necesario graficar la temperatura para poder identificar estos dos tipos de fiebre puesto que el interrogatorio puede descubrirla.

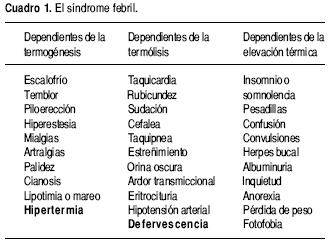
Un elemento fundamental para el análisis semiológico de la fiebre es reconocer los síntomas que pertenecen al síndrome febril de los que no forman parte de él. En el cuadro 1 se enlistan los síntomas que constituyen el síndrome febril de acuerdo con la fase con la que se vinculan. La clave más importante para investigar la causa de una fiebre es identificar los síntomas que acompañan a la fiebre, o bien la expresión desproporcionada de alguno de los que forman parte del síndrome (por ejemplo, una pérdida excesiva de peso).
¿AMIGA O ENEMIGA?
La fiebre representa sin duda una molestia para los pacientes y se tiende a manejarla sintomáticamente con antipiréticos. Después del dolor, es la causa más frecuente de consulta. Pero ¿qué tanto significa un riesgo o una ventaja? Parece ser que sólo en situaciones limítrofes la fiebre significa un peligro, por ejemplo, en un paciente a punto de caer en insuficiencia cardiaca o al borde de la deshidratación. Las convulsiones febriles son exclusivas de los niños predispuestos aunque la fiebre puede provocar crisis en los epilépticos. En los ancianos, la fiebre se puede asociar con estado confusional o delirium. Pero en términos generales, la fiebre parece representar ventajas.12 Además de los argumentos filogenéticos que muestran que un mecanismo similar a la fiebre se ha preservado durante la evolución, hay argumentos experimentales como el que los animales con fiebre conductual a los que se les impide migrar para elevar su temperatura tienen una menor supervivencia ante los desafíos infecciosos. El montaje de la respuesta de fase aguda, de la que la fiebre es una manifestación, también parece vincularse con la defensa. Ha habido tratamientos induciendo fiebre (piretoterapia) u otro tipo de elevación térmica (termoterapia) que se han utilizado históricamente para la sífilis, SIDA y cáncer. Hay, por último, observaciones clínicas que muestran que la ausencia de fiebre en casos en los que se esperaría que la hubiera tiene mal pronóstico (sepsis, abscesos). Parece ser que la antipiresis farmacológica, sin embargo, no modifica este carácter protector. Lo que sí significa un riesgo para la salud e incluso un peligro de muerte es la hipertermia. Los ejemplos más conspicuos han sido la hipertermia maligna relacionada con la anestesia y el golpe de calor.
FIEBRE E HIPERTERMIA
No todas las elevaciones de la temperatura corresponden a fiebre. El otro mecanismo se conoce como hipertermia; el término no es muy afortunado, pues así se designa también al signo, identificado mediante el termómetro o simplemente con el tacto. Por hipertermia se entiende la elevación de la temperatura por mecanismos distintos de la fiebre. La hipertermia se presenta cuando se altera o se rebasa la termorregulación normal. Mientras que la fiebre se caracteriza por un aumento regulado de la temperatura, en la hipertermia hay un descontrol de la termorregulación. La fiebre no rebasa los 41.7 °C; en la hipertermia se han registrado hasta 46 °C. En la fiebre se mantiene la capacidad de termorregulación (ciertamente con un punto de referencia elevado); en la hipertermia se pierde. Si la fiebre es un mecanismo de supervivencia, la hipertermia lo es de daño y muerte. El tratamiento antisintomático de la fiebre son los antipiréticos; el de la hipertermia, los medios físicos y los antitérmicos. En el cuadro 2 se pueden ver las causas de fiebre y las de hipertermia.
FIEBRE DE DIFÍCIL DIAGNÓSTICO
El término se refiere a la dificultad para identificar sus causas. Desde una publicación clásica de Petersdorf y Beeson hace 45 años13 se han venido empleando indistintamente diferentes términos para referirse a esta condición. Estos autores le llamaron fiebre de origen inexplicado, pero también se han utilizado las designaciones de fiebre de origen oscuro, fiebre de origen oculto, fiebre en estudio, fiebre de origen desconocido, fiebre de origen indeterminado o por determinar, fiebre inexplicada, fiebre crónica, fiebre críptica o criptogénica y hasta ¡pirexia persistente y perplejante! (Persistent perplexing pyrexia PPP).14 Aunque todas estas designaciones aluden, en efecto, a la condición misteriosa de la causa de la fiebre, habría que reconocer que no son estrictamente sinónimos (lo que concuerda con la idea de algunos lingüistas de que en realidad no existen los sinónimos). Al menos, habría que separar el título de fiebre en estudio porque lo único que significa es que aún no se concluye la investigación diagnóstica, pero no se refiere a un determinado tiempo de evolución ni un nivel mínimo de estudios realizados. También habría que individualizar a la fiebre de origen desconocido porque el término revela que ya se ha concluido el estudio y no se pudo llegar a un diagnóstico; con esto se evita la incongruencia gramatical de hablar de causas de fiebre de origen desconocido. Tal vez los mejores términos para referirse al cuadro clásico sean los de fiebre de origen oscuro y fiebre de origen oculto (FOO). Casi todos los demás no representan, en el mejor de los casos, más que eufemismos.
En el artículo de Petersdorf y Beeson se definía a la FOO como temperatura bucal mayor de 38.3 °C, por más de tres semanas en casos en los que no fue posible llegar a un diagnóstico después de una semana de estudio en un hospital. Este criterio es el que han seguido, con algunas variantes (dos semanas, tres consultas ambulatorias, estudios "primarios" no concluyentes), muchos autores incluso contemporáneos.15 Este criterio puede ser hoy en día cuestionable porque la ponderación de sus componentes ha cambiado.
CRITERIOS PARA ESTABLECER EL DIAGNÓSTICO DE FOO
Se requiere que el paciente, en efecto, tenga elevación de la temperatura; estrictamente no debieran incluirse fiebres espurias sino que hay que asegurarse que no se trata de una fiebre ficticia o facticia. El nivel mínimo de termometría no tendría porqué ser mayor de 37.5 °C en la boca dado que la temperatura normal en voluntarios se ha definido como 36.61 ± 0.05 con una variación circadiana de 0.38 ± 0.0216 de modo que aún sumando dos desviaciones estándar al promedio, y agregando la variación circadiana más dos desviaciones estándar no se alcanza más que 37.13 °C en la boca. Por supuesto que tendría que ser corroborado por el médico y no confiarse a todas las mediciones realizadas por el paciente o su familia.
No debieran abordarse como FOO los casos que estén en periodo prodrómico de una enfermedad infecciosa con historia natural más o menos predecible y los que correspondan a enfermedades febriles autolimitadas de corta duración como hay muchas en la vida, particularmente en los niños. Bastaría entonces fijar el criterio en más de dos semanas.
Tampoco pueden aceptarse como FOO aquellos casos en que la dificultad para el diagnóstico es por ignorancia de los médicos. Las estadísticas de FOO están llenas de casos típicos de enfermedades poco comunes. La calidad del estudio inicial tiene que ser apropiada porque de otro modo se construyen casos de FOO con base en la ineptitud de los médicos. No debieran existir otros síntomas que no sean los del síndrome febril. También las estadísticas están plagadas de casos con síntomas o signos que pasaron inadvertidos o a los que no se les dio importancia. El caso que aquí se comenta tenía, desde el principio, dolor lumbar que, finalmente, resultó la clave para el diagnóstico. Es verdad que en algunos casos la fiebre puede despertar algún dolor osteomuscular que no tiene que ver con su causa, al propiciar la contracción muscular -que contribuye a la termogénesis- en una zona sensible por algún problema previo, pero con cierta atención podría haberse hecho al menos un diagnóstico topográfico y orientar el estudio en ese sentido.
Como complemento a los criterios clásicos se ha propuesto que se excluyan los pacientes inmunocomprometidos y que no se sustituyan los conceptos cuantitativos (como la duración de la fiebre) por unos cualitativos que señalen las investigaciones mínimas que deben realizarse.17
CAUSAS DE FOO
Éstas han ido variando con el tiempo en razón no sólo de la epidemiología de las enfermedades sino del avance en la tecnología diagnóstica.18 Esto se aprecia al analizar, por ejemplo, las tres series publicadas en el Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán.19 Sin embargo, siguen siendo las infecciones las causas más frecuentes e, individualmente, la tuberculosis la que más origina fiebre sin otros síntomas. El otro gran grupo lo conforman las neoplasias, las que son precisamente las que imprimen dramatismo a la necesidad de estudiar eficientemente a los pacientes; de éstas, las más comunes son los linfomas, especialmente la enfermedad de Hodgkin. Un tercer grupo corresponde a las enfermedades inflamatorias, frecuentemente autoinmunitarias; hay un grupo de causas misceláneas y en todas las estadísticas aparece una proporción de casos que quedan sin diagnóstico, los cuales corresponden a fiebre de origen desconocido según se describió antes.
Hoy en día se habla de variantes de la FOO.20 Además de la clásica (tal y como la describieron Petersdorf y Beeson), se habla de la nosocomial, la del paciente neutropénico y la asociada a infección por VIH. Es obvio que no obedecen a las mismas causas y el protocolo de estudio no puede ser el mismo. Igualmente podría caracterizarse la fiebre en el paciente con cáncer, la postoperatoria y la relacionada con medicamentos.
Un capítulo especial podría ser el de las fiebres espurias que son más comunes de lo que se cree. Dado que la fiebre acarrea frecuentemente ganancias secundarias como liberarse de ir a la escuela o al trabajo, o al menos recibir atención, se han ideado varias ingeniosas formas de elevar el termómetro: frotarlo con la lengua, calentarlo en un foco o con un cerillo mientras la enfermera o quien registra la temperatura se descuida, aplicarse irritantes en las axilas (el que más se ha usado es el ajo) que al producir una dermatitis local aumenta la temperatura de la piel. No siempre los procedimientos son tan inocentes, sino que se han identificado enfermedades facticias graves como bacteremia por la autoinyección de materiales contaminados (saliva, agua o hasta excremento), hipertiroidismo autoinducido y otras.
¿SE PUEDE PROPONER UN PROTOCOLO ÚNICO PARA ESTUDIAR LOS CASOS DE FOO?
Esto se ha venido intentando casi desde que se describió el síndrome. Una revisión sistemática reciente21 concluye que no se puede determinar una estrategia diagnóstica estandarizada. En todo caso, los pasos sucesivos incluyen, en primer lugar, la semiología correcta, los exámenes básicos y la búsqueda de enfermedades prevalentes según la epidemiología local. Acaso, partir de estudios de amplia sensibilidad aunque sean de baja especificidad. Un estudio que ha demostrado ser útil es la tomografía computada, de tal manera que es el paso que sigue a los exámenes básicos. Con la tomografía por emisión de positrones se han logrado identificar algunas neoplasias ocultas como causa de FOO.22
ALGUNOS PROCEDIMIENTOS NO ORTODOXOS
Aunque probablemente sea válido utilizar cualquier recurso para ayudar a los pacientes, hay varios procedimientos cuestionables que se han utilizado en la FOO: la espera prudente (watch and wait), la prueba terapéutica, la laparotomía exploratoria (incluyendo la minilaparotomía), la laparoscopia y el invitar a un colega a reinterrogar y a explorar para eludir los prejuicios. La espera prudente y el reinterrogatorio y la reexploración caben dentro del enfoque más tradicional de la clínica y, aunque no se ha evaluado cuantitativamente, coincide con su mejor visión. La prueba terapéutica está muy cuestionada, sobre todo como prueba de diagnóstico; en todo caso, su justificación ética está en la mejoría del paciente, pero no puede utilizarse como sustento de un diagnóstico en razón de la poca especificidad de la mayor parte de las terapéuticas. La laparotomía va cayendo en desuso; en alguna época fue el último recurso23 (y todavía lo es). Se ha planteado como una laparotomía protocolizada, prácticamente una autopsia en vida con esplenectomía, toma de biopsias, líquidos para cultivo, etc.
EPÍLOGO
A pesar de los avances tecnológicos, el abordaje de los pacientes con fiebre como única expresión de enfermedad sigue siendo un reto. Su abordaje se sustenta en las más proverbiales prácticas de la medicina clínica, a partir de una propedéutica cuidadosa y un empleo racional de la tecnología. El desafío se revela, aún hoy en día, con casos en los que nunca se llega a identificar la causa, algunos de los cuales evolucionan hacia la desaparición espontánea de la fiebre.
La consideración del síndrome febril en términos de una expresión de la activación de un mecanismo de supervivencia concede jerarquía a una de las manifestaciones más conspicuas de enfermedad y suscita reflexiones en torno a su naturaleza protectora, tanto al generar conductas iatrotrópicas como al contribuir a eliminar elementos agresivos o dañinos.
PREGUNTAS Y RESPUESTAS
1. Dr. Gerardo Gamba Ayala (Unidad de Fisiología Molecular, INCMNSZ e Instituto de Investigaciones Biomédicas, UNAM). ¿Existe algún estudio que muestre algún cambio en la frecuencia con que vemos actualmente pacientes para estudio de fiebre de origen oscuro, relacionado con el impacto de las tecnologías diagnósticas?
Dr. Alberto Lifshitz: El análisis de las series publicadas por médicos del INCMNSZ en tres épocas distintas (1972, 1980 y 1992) muestra, en efecto, los cambios que han ocurrido en sus características. Estas diferencias tienen que ver, desde luego, con los cambios epidemiológicos, pero también con el desarrollo de la tecnología diagnóstica. Es notable, por ejemplo, cómo en la última serie prácticamente desapareció el absceso hepático amibiano y, en cambio, aparecieron las infecciones por VIH.19
2. Dr. Eduardo Carrillo Maravilla (Médico adscrito a la Dirección de Medicina, Departamento de Medicina Interna, INCMNSZ). ¿Qué utilidad clínica tienen los patrones de fiebre en el estudio de estos pacientes con fiebre de origen oscuro?
Dr. Alberto Lifshitz: En alguna época los patrones de la curva térmica resultaban auxiliares valiosos para el diagnóstico de la causa de la fiebre. Una fiebre continua sugería neumonía, una en meseta se veía en tifoidea, la fiebre en agujas en procesos supurativos, etc. Hoy en día ya no se les concede mayor valor semiológico, además de que frecuentemente se ve alterada por el uso de medicación antisintomática. Sin embargo, aún tienen cierto valor la fiebre recurrente (días con fiebre alternando con días sin fiebre), y la fiebre en agujas, de grandes oscilaciones. La primera se ha relacionado con brucelosis, borreliosis, linfoma (la llamada fiebre de Pel-Ebstein es una fiebre recurrente) y paludismo; la segunda con abscesos en alguna parte del cuerpo. Para identificar estas dos variantes ni siquiera es necesario graficar la temperatura, pues basta un buen interrogatorio.
3. Jorge Alberto Mena Madrazo (Médico adscrito a la Dirección de Medicina, Departamento de Medicina Interna, INCMNSZ). ¿Cuál es su opinión sobre la utilidad de la laparotomía exploradora en pacientes que se estudian para fiebre de origen oscuro y en quienes no se encuentra diagnóstico? Dr. Alberto Lifshitz: Hay dos procedimientos controvertidos para estudiar a los pacientes con fiebre de origen oscuro: la prueba terapéutica y la laparotomía exploratoria. Ésta ha sido un recurso por muchos años, pero no se trata de una laparotomía simple, sino protocolizada, parecida a la que se realiza con el objetivo de estadificar algunas enfermedades neoplásicas. Conforme se ha avanzado en tecnología diagnóstica, la necesidad de una laparotomía es cada vez menor.23
REFERENCIAS
1. Papagelopoulos PJ, Papadopoulos ECh, Mavrogenis AF, The-mistocleous GS, Korres DS, Soucacos PN. Tuberculous sacroiliitis. A case report and review of the literature. Eur Spine J 2005; 14: 683-8. [ Links ]
2. Keles I, Aydin G, Kitay OL, Orkun S. Tuberculous sacroiliitis: a case report. Rheumatol Int 2004; 24: 312-14. [ Links ]
3. Brasseur P, Koral E, Sukkarieh F, Vanhaeverbeek M, Bissen L. Tuberculous sacroiliitis: report o f a case. Rev Med Brux 2004; 25: 99-102. [ Links ]
4. Benchakroun M, El Bardouni A, Zaddoug O et al. Tuberculous sacroiliitis. Four cases. Joint Bone Spine 2004; 71: 150-3. [ Links ]
5. Erdem H, Baylan O, Simsek I, Ayhan DM Pay S, Kocaoglu M. Delayed diagnosis of tuberculous arthritis. Japan J Infect Dis 2005; 58: 373-5. [ Links ]
6. Bartolache JI. Mercurio volante (1772-1773), con una introducción de Roberto Moreno. Biblioteca del Estudiante Universitario (No. 101). México: UNAM; 1979. [ Links ]
7. Blatteis CM, Sehic E, Li S. Pyrogenic sensing and signaling: old views and new concepts. Clin Infect Dis 2000; 31: S168-S177. [ Links ]
8. Conti B, Tabarean I, Andrei C, Bartfai T. Cytokines and fever. Front Biosci 2004; 9: 1433-49 [ Links ]
9. Dinarello C. Infection, fever, and exogenous and endogenous pyrogens: some concepts have changed. J Endotoxin Res 2004; 10: 201-22. [ Links ]
10. Perdiz P, Wacher N, Laredo-Sanchez F, Halabe J, Lifshitz A. Circadian variation of human acutephase response. Arch Med Res 1996; 27: 157-63. [ Links ]
11. Boulant JA. Thermoregulation. In: Mackowiak PA (Ed.). Fever. Basic mechanisms and management. New York: Raven Press; 1991, p. 3. [ Links ]
12. Lifshitz A. Fever: friend or foe? Arch Med Research 1994; 25: 283-6. [ Links ]
13. Petersdorf RG, Beeson FP. Fever of unexplained origin. Report on 100 cases. Medicine 1961; 40: 1-30. [ Links ]
14. Molavi A, Weinstein L. Persistent perplexing pyrexia: some comments on etiology and diagnosis. Med Clin North Am 1970; 54(2): 379-96. [ Links ]
15. Chin C, Chen YS, Lee SJ, et al. Fever of unknown origin in Taiwan. Infection 2006; 34: 75-80. [ Links ]
16. Dinarello C, Wolff S. Pathogenesis of fever in man. N Engl J Med 1978; 298: 607-12. [ Links ]
17. de Kleijn EM, Vandenbroucke JP, van der Meer JW. Fever of unknown origin (FUO): A prospective multicenter study of 167 patients with FUO, using fixing epidemiologic entry criteria. The Netherlands FUO Study Group. Medicine (Baltimore) 1997; 76: 392-400. [ Links ]
18. Mourad O, Palda V, Detsky AS. A comprehensive evidence based approach to fever of unknown origin. Arch Intern Med 2003; 163: 545-51. [ Links ]
19. Molina-Gamboa J, Rivera-Morales I, Camacho-Amézquita E, Ponce de León S. El espectro cambiante de la fiebre de origen oculto: tendencias y comparación con series previas del Instituto Nacional de la Nutrición Salvador Zubirán. Rev Invest Clin 1994; 177-85. [ Links ]
20. Roth AR, Basello GM. Approach to the adult patient with fever of unknown origin. Am Fam Physician 2003; 68: 2223-8. [ Links ]
21. Gaeta GB, Fusco FM, Nardiello S. Fever of unknown origin: a systematic review of the literature for 1995-2004. Nuclear Medicine Communications 2006; 27: 205-11. [ Links ]
22. Jaruskova M, Belohlavek O. Role of FDG-PET and PET/CT in the diagnosis of prolonged febrile states. Eur J Nucl Med Mol Imaging 2006; 33: 913-18. [ Links ]
23. Lifshitz A, Matus VM, Flores A, Vázquez F, Proal A. Laparotomía protocolizada en el diagnóstico de las causas de fiebre de origen oscuro. Prensa Méd Mex 1978; 48: 11-15. [ Links ]














