Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de investigación clínica
versión On-line ISSN 2564-8896versión impresa ISSN 0034-8376
Rev. invest. clín. vol.57 no.1 Ciudad de México ene./feb. 2005
Artículo original
Efecto del drenaje biliar preoperatorio en la evolución posquirúrgica de la pancreatoduodenectomía
Effect of preoperative biliary drainage on surgical outcome after pancreatoduodenectomy
Aldo Montaño–Loza,* Judith Meza–Junco,** Carlos Chan–Nuñez,*** Guillermo Robles–Díaz****
Departamentos de *Gastroenterología.
** Oncología y
*** Cirugía. Instituto Nacional de Ciencias Médicas y Nutrición Salvador Zubirán.
**** Departamento de Medicina Experimental. Facultad de Medicina. Universidad Nacional Autónoma de México/Hospital General de México.
Reimpresos:
Dr. Guillermo Robles–Díaz
Departamento de Medicina Experimental
Facultad de Medicina, UNAM
Hospital General de México
Dr. Balmis No. 148
Col. Doctores
06726 México, D.F.
Correo electrónico: grd@quetzal.innsz.mx
Recibido el 26 de abril de 2004.
Aceptado el 7 de octubre de 2004.
ABSTRACT
Background/Aim. There are theoretic arguments in favor and against biliary drainage before the pancreatoduodenectomy. Most of the studies failed to show any beneficial effect of this aproach whereas others even reported an increased postoperative morbidity related with biliary drainage. Therefore, the role of preoperative biliary drainage remains controversial. So, we decided to analyze our own results in a series of patients undergoing pancreatoduodenectomy in order to determine the association between preoperative biliary drainage and postoperative outcome.
Patients and Methods. We analyzed 109 patients undergoing pancreatoduodenectomy between January 1990 and May 2003. Patients were classified in 3 groups: Group 1 (n = 64) patients without preoperative biliary drainage, Group 2 (n = 27) patients who underwent preoperative biliary drainage with sphincterotomy and stent placement, and Group 3 (n = 18) only sphincterotomy. Demographic characteristics, surgical risk, comorbility, type of surgery, pathology and biochemical parameters were analyzed. We also, stratified patients with and without cholestasis (total bilirubin > 3mg/dL), and divided patients in two groups: with biliary drainage and without biliary drainage. Surgical and medical complications, the frequency of patients with at least one complication (global morbidity) and mortality were compared between groups. KruskaTWallis, Mann–Whitney U, 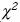 and Fisher tests were used for the analysis of categorical and dimensional variables.
and Fisher tests were used for the analysis of categorical and dimensional variables.
Results. The most frequent postoperative diagnoses were biliopancreatic tumors. Global postoperative morbidity and mortality were 40% (n = 44) and 10% (n = 11), respectively. The frequency of surgery and medical complications were no significantly different among the 3 groups. However, when only patients with cholestasis were analyzed (n = 65), there was a lower frequency of surgical complications and global postoperative morbidity in patients with preoperative biliary drainage (p = 0.02, OR 0.14, CI 95% 0.04–0.50 and p < 0.001, OR 0.18, CI 95% 0.05–0.65, respectively). There were not significant differences in the frequency of medical complications (p = 0.09) and mortality.
Conclusions. Preoperative biliary drainage should not be considered as a routine procedure in candidates undergoing pancreatoduodenectomy; however, this maneuver decreased approximately seven times the risk of postoperative global morbidity in patients with cholestasis, mainly by reducing surgical complications reduction.
Key words. Pancreatoduodenectomy. Whipple's surgery. Cholestasis. Preoperative biliary drainage. Mortality. Morbidity.
RESUMEN
Antecedentes/Objetivo. Existen argumentos teóricos a favor y en contra para realizar un drenaje biliar previo a pancreatoduodenectomía. En la mayoría de los estudios no se ha podido establecer un efecto benéfico de esta conducta e incluso se ha informado un incremento en la morbilidad postoperatoria relacionada con el drenaje. Por lo tanto, la evidencia acerca de la utilidad de este procedimiento sigue siendo controversial, probablemente por la heterogeneidad en los estudios publicados. Con objeto de establecer una conducta basada en nuestra experiencia institucional analizamos una serie de pacientes sometidos a pancreatoduodenectomía para determinar la asociación entre el drenaje biliar preoperatorio y la evolución posquirúrgica.
Pacientes y métodos. Se analizaron 109 pacientes consecutivos a quienes se les realizó pancreatoduodenectomía de enero de 1990 a mayo del 2003. Se dividieron en tres grupos: Grupo 1 (n = 64) sin drenaje biliar preoperatorio, Grupo 2 (n = 27) con esfinterotomía y colocación de endoprótesis y Grupo 3 (n = 18) sólo esfinterotomía. En todos los casos se analizaron las características demográficas, riesgo quirúrgico, comorbilidad, tipo de cirugía, estudio histopatológico y parámetros bioquímicos. Se estratificaron los pacientes de acuerdo a la presencia de colestasis, definida por bilirrubinas totales > 3 mg/dL y se agruparon en dos categorías: sin drenaje y con drenaje biliar. Se compararon las complicaciones postoperatorias quirúrgicas y médicas, así como el número de pacientes con al menos una complicación (morbilidad global) y la mortalidad. El análisis estadístico para la comparación entre los tres grupos se realizó con 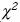 y prueba exacta de Fisher para las variables categóricas y Kruskal–Wallis o U de Mann–Whitney para las variables dimensionales.
y prueba exacta de Fisher para las variables categóricas y Kruskal–Wallis o U de Mann–Whitney para las variables dimensionales.
Resultados. Los diagnósticos postoperatorios más frecuentes fueron tumores de la encrucijada biliopancreática. La morbilidad postoperatoria global fue de 40% (n = 44) y la mortalidad de 10% (n = 11). No hubo diferencias significativas en la frecuencia de complicaciones quirúrgicas y médicas entre los tres grupos. Sin embargo, cuando se analizaron sólo pacientes con colestasis (n = 65), la frecuencia de complicaciones quirúrgicas y morbilidad global postoperatoria fue significativamente menor en los grupos con drenaje biliar preoperatorio (p = 0.02, RM 0.14, IC 95% 0.04–0.50 y p < 0.001, RM 0.18, IC 95% 0.05–0.65, respectivamente). No se presentaron diferencias significativas en relación con la frecuencia de complicaciones médicas (p = 0.09) y mortalidad.
Conclusiones. El drenaje biliar preoperatorio no debe ser considerado un procedimiento de rutina en candidatos a pancreatoduodenectomia; sin embargo, en los pacientes con colestasis, esta maniobra disminuye casi siete veces el riesgo de morbilidad global postoperatoria, predominantemente al reducir las complicaciones quirúrgicas.
Palabras clave. Pancreatoduodenectomia. Cirugía de Whipple. Colestasis. Drenaje biliar endoscópico. Mortalidad. Morbilidad.
INTRODUCCIÓN
En los últimos años la mortalidad secundaria a la cirugía de resección pancreática ha disminuido hasta ser de 5% en los centros de tercer nivel.12 Esta disminución en la mortalidad parece deberse a una selección más cuidadosa de los pacientes, así como a los avances en las técnicas quirúrgicas y de cuidado postoperatorio.1–3 Sin embargo, a pesar de estos logros, la pancreatoduodenectomia o cirugía de Whipple aún se asocia con alta morbilidad postoperatoria, incluso en los centros especializados.4
Se han identificado varios factores de riesgo de mayor morbilidad posterior a la resección pancreática, entre ellos la edad avanzada, aumento de la crea–tinina sérica, hipoalbuminemia e hiperbilirrubinemia.5–9
Actualmente varios estudios han evaluado la utilidad del drenaje biliar endoscópico o percutáneo en pacientes con obstrucción biliar maligna. Sin embargo, tanto en análisis retrospectivos, como en ensayos clínicos controlados se han encontrado resultados controversiales, la mayoría de ellos no han mostrado ventajas de la resolución preoperatoria de la ictericia a excepción de unas series pequeñas.10–13
De manera similar, cuatro ensayos clínicos controlados8,14–16 y un metaanalisis13 no aportaron evidencias de reducción en la morbilidad y mortalidad con el drenaje biliar preoperatorio. Más aun, en algunos casos esta intervención conllevó a un mayor riesgo de complicaciones. Además la estancia hospitalaria fue significativamente mayor en los grupos en los que se drenó la vía biliar. Sin embargo, este procedimiento logró una reducción significativa tanto de la estancia hospitalaria postoperatoria como de las complicaciones posteriores a la intervención quirúrgica cuando en el metaanalisis se consideran sólo los estudios controlados y aleatorizados.14–17
Los argumentos que se han propuesto en contra y a favor del drenaje biliar preoperatorio se describen en el cuadro 1.8,14–16,18 Los resultados de los estudios más recientes se presentan en el cuadro 2.
Hasta la actualidad no existen evidencias que permitan descartar o recomendar al drenaje biliar como una conducta benéfica previa a la pancreatoduodenectomia. La controversia existente puede ser resultado de la heterogeneidad en el diseño de los estudios, de la población estudiada, del tipo de drenaje biliar y/o de procedimiento quirúrgico. Por lo tanto, decidimos analizar a los pacientes institucionales que se sometieron a pancreatoduodenectomia para tratar de establecer la asociación entre el drenaje biliar preoperatorio y la morbilidad y mortalidad postoperatoria.
PACIENTES Y MÉTODOS
Se incluyeron en este estudio retrospectivo todos los pacientes que se sometieron a pancreatoduodenectomia de enero de 1990 a mayo del 2003. Se revisaron los expedientes clínicos de cada uno de los pacientes para analizar las características demográficas, la evaluación del riesgo quirúrgico de acuerdo con la clasificación de ASA (American Society of Anesthesiology), los procedimientos de drenaje biliar preoperatorio, los parámetros bioquímicos, tipo de cirugía realizada, diagnóstico histopatológico, morbilidad y mortalidad postoperatoria (presentadas en los primeros 30 días después de la cirugía), tiempo de estancia hospitalaria y en UTI y sobrevida después del egreso. El primer análisis se realizó dividiendo a los pacientes en tres grupos:
a) Grupo 1, sin drenaje biliar preoperatorio.
b) Grupo 2, drenaje biliar preoperatorio, con esfinterotomía y colocación de endoprótesis.
c) Grupo 3, sólo esfinterotomía.
Además, se estratificaron los pacientes de acuerdo con la presencia de colestasis, definida por bilirrubinas totales (BT) > 3 mg/dL determinadas dentro de las 48 horas previas al procedimiento quirúrgico en el Grupo 1 y de las 24 horas previas al estudio endoscópico en los Grupos 2 y 3. Los pacientes así estratificados se dividieron para un segundo análisis en dos categorías: sin drenaje y con drenaje biliar.
Se compararon las complicaciones quirúrgicas y médicas postoperatorias, así como la morbilidad global y mortalidad tanto entre los tres grupos como entre el grupo sin drenaje (Grupo 1) y los dos grupos con drenaje (Grupo 2 + Grupo 3) de acuerdo con la presencia de colestasis.
Complicaciones quirúrgicas
Incluyó las complicaciones directamente relacionadas con el procedimiento quirúrgico que se presentaron en los primeros 30 días después de la cirugía. Estas complicaciones se definieron como sigue:
1. Retardo del vaciamiento gástrico (RVG) cuando se retrasó la ingesta de alimentos por más de 10 días después de la cirugía.
2. Fístula pancreática si se obtuvieron más de 30 mL de secreción rica en amilasa por los drenajes abdominales por más de 10 días.
3. Hemorragia postoperatoria cuando hubo pérdida de sangre a través de los drenajes abdominales o hematemesis y/o melena en combinación con una disminución en la hemoglobina mayor de 2 g/dL.
Otras complicaciones quirúrgicas fueron infecciones en la herida e intraperitoneales.
Complicaciones médicas
Incluyó las alteraciones de diversos órganos y/ o sistemas que no se relacionan directamente con el procedimiento quirúrgico aunque pueden ser secundarias a éste. Se definieron como complicaciones médicas las que se enuncian a continuación:
1. Pulmonares como neumonía nosocomial o SDRA (síndrome de dificultad respiratoria aguda).
2. Cardiocirculatorias cuando se presentó choque o cardiopatía isquémica.
3. Renales si se presentó insuficiencia renal aguda.
4. Neurológicas cuando hubo delirium, infección del sistema nervioso central, evento vascular cerebral.
5. Sépticas ante la presencia de tres de las siguientes condiciones:
a) fiebre (> 38.2 °C) o hipotermia (< 36 °C).
b) taquipnea (> 24 respiraciones/min).
c) taquicardia (FC > 90/min).
d) leucocitosis > 12,000/µL, leucopenia < 4,000/µL o > 10% de bandas de más de 48 hrs de duración postcirugía, asociado a algún foco primario de infección.
Morbilidad global
Se calculó con el número de pacientes con al menos una complicación médica o quirúrgica. Se analizó para todo el periodo de estudio (12.4 años, n = 109) y en forma independiente para los últimos tres años (n = 55) en que se mantuvo un mismo equipo de cirujanos realizando el procedimiento quirúrgico.
Mortalidad postoperatoria
Se calculó con los decesos que ocurrieron en los primeros 30 días posteriores a la cirugía. Se analizó para los mismos periodos descritos para la morbilidad global.
ANÁLISIS ESTADÍSTICO
Para el análisis de las variables categóricas se utilizó prueba de 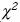 de Pearson con corrección de Yates o prueba exacta de Fisher en caso de esperar frecuencias (n) menores de 5 en algunas de las celdas de las tablas. Para las variables dimensionales se utilizó prueba de Kruskal–Wallis o U de Mann–Whitney. Los resultados se expresan como frecuencias absolutas y relativas en caso de las variables nominales y como medianas y rangos para las variables cuantitativas. Las razones de momios (RM) se calcularon con la ecuación (a x d) ÷ (b x c), con intervalos de confianza al 95% (IC 95%). Se consideró significancia con valor de p < 0.05. Para el análisis de los datos se utilizó el programa SPSS versión 10.0 para Windows.
de Pearson con corrección de Yates o prueba exacta de Fisher en caso de esperar frecuencias (n) menores de 5 en algunas de las celdas de las tablas. Para las variables dimensionales se utilizó prueba de Kruskal–Wallis o U de Mann–Whitney. Los resultados se expresan como frecuencias absolutas y relativas en caso de las variables nominales y como medianas y rangos para las variables cuantitativas. Las razones de momios (RM) se calcularon con la ecuación (a x d) ÷ (b x c), con intervalos de confianza al 95% (IC 95%). Se consideró significancia con valor de p < 0.05. Para el análisis de los datos se utilizó el programa SPSS versión 10.0 para Windows.
RESULTADOS
Se identificaron 109 pacientes a quienes se les practicó pancreatoduodenectomía. Las características demográficas de los pacientes se muestran en el cuadro 3.
A 64 pacientes (58.7%) no se les realizó drenaje biliar preoperatorio, a 45 (41.3%) se les realizó drenaje biliar preoperatorio, de los cuales a 27 (24.8%) se les realizó CPRE con esfinterotomía y colocación de endoprótesis y a 18 (16.5%) CPRE y sólo esfinterotomía. No se presentaron diferencias entre los tres grupos en relación con la edad, el género, el índice de masa corporal (IMC), la comorbilidad, el tipo de cirugía y algunos resultados de laboratorios, como la hemoglobina sérica, las bilirrubinas totales, la creatinina sérica y la albúmina sérica. Si se encontró una diferencia estadísticamente significativa en relación con la clasificación de ASA debido a una mayor frecuencia de pacientes con riesgo quirúrgico en clase III–IV en el grupo de esfinterotomía (p = 0.03).
La mediana para la duración entre el drenaje biliar y la cirugía definitiva fue de nueve días (intervalo mínimo–máximo de 1 a 25), en los pacientes del Grupo 2 y cinco días (intervalo mínimo–máximo de 1 a 20), en los del Grupo 3.
Las principales indicaciones para la cirugía fueron el cáncer del ámpula de Vater, el cáncer de páncreas y la pancreatitis crónica; sin encontrar difenrencias significativas en relación con los diagnósticos histopatológicos entre los tres grupos (Cuadro 4).
Las principales complicaciones quirúrgicas fueron hemorragia (12%), retardo en el vaciamiento gástrico (8%), abscesos intraabdominales (8%), fístulas pancreáticas (7%) e infección de la herida quirúrgica (6%). Las principales complicaciones médicas fueron las sépticas (11%), pulmonares (8%), cardiocirculatorias (6%) y renales (6%). La morbilidad global fue de 40% (n = 44) y la mortalidad del 10% (n = 11). La morbilidad y mortalidad en los últimos tres años del estudio disminuyó a 31% (n = 17/55; p < 0.001) y a 5% (n = 3/55; p = 0.07), respectivamente.
No hubo diferencia en la frecuencia de complicaciones quirúrgicas y médicas, ni en morbilidad global y mortalidad entre los tres grupos. Tampoco hubo diferencias en la duración de estancia intrahospitalaria y en la Unidad de Terapia Intensiva (Cuadro 5).
La colestasis se encontró en casi la mitad de los pacientes (n = 34/64) sin drenaje biliar (Grupo 1) y en 69% (n = 31/45) de los que se sometieron a drenaje (Grupos 2 y 3; p = NS). En 31% restante de estos últimos pacientes en quienes no se encontró BT > 3 mg/dL, se indicó algún procedimiento de drenaje ante la evidencia de obstrucción y/o dilatación biliar durante la endoscopia.
Cuando se analizaron sólo pacientes con colestasis (n = 65) (Cuadro 6), se presentó una frecuencia significativamente menor de complicaciones quirúrgicas (p = 0.02, RM 0.14, IC 95% 0.04–0.50) principalmente por menor desarrollo de fístulas (p = 0.06) y morbilidad global postoperatoria (p < 0.001, RM 0.18, IC 95% 0.05–0.65) en el grupo de drenaje biliar preoperatorio, en comparación con el grupo sin drenaje biliar. También las complicaciones médicas mostraron una tendencia a ser menos frecuentes (p = 0.09), pero no se observó ninguna diferencia en cuanto a la mortalidad.
DISCUSIÓN
En el pasado, los pacientes que se sometían a cirugía pancreática debido a obstrucción maligna de la vía biliar presentaban una frecuencia de mortalidad hasta de 20 a 30% y una morbilidad postoperatoria de 40 a 60%.8 En esta serie, como en la mayoría de los informes de la literatura3 se han reducido estas tasas de manera significativa con la implementación de diferentes medidas que han disminuido el riesgo perioperatorio en estos pacientes que generalmente son de edad avanzada, con coexistencia de enfermedades como desnutrición, afecciones cardiovasculares, colangitis y enfermedades pulmonares obstructivas crónicas.19–22 Varios estudios han mostrado que la ictericia obstructiva produce alteraciones en el metabolismo del glucógeno, alteración en la función de las mitocondrias y el sistema reticuloendotelial hepático, afección de la inmunidad celular, aumento en los niveles celulares de endotoxinas y disminución en la síntesis de varios factores de coagulación.23–26 Todas estas alteraciones en conjunto pueden hacer al paciente más susceptible a las infecciones, una complicación frecuente en el paciente con ictericia que se le practica una intervención quirúrgica.5 Con la implementación del drenaje biliar endoscópico, varios estudios recomiendan resolver las obstrucciones biliares de manera preoperatoria, para tratar de corregir las alteraciones inducidas por la colestasis y así reducir la morbilidad y mortalidad del procedimiento quirúrgico.11,19,27
A la fecha, existen varios estudios que analizan el efecto del drenaje biliar preoperatorio, en pacientes con obstrucciones biliares malignas resecables y no resecables. La mayoría de estos estudios son retrospectivos y no muestran un beneficio del uso de este procedimiento, a excepción de algunos realizados con pocos pacientes.8–13–16,19,28,30 Una de las razones del porqué los estudios muestran resultados diferentes, podría ser que la mayoría de ellos incluyen grupos de pacientes muy heterogéneos, sin estratificarlos de acuerdo con su riesgo preoperatorio, comorbilidad o IMC; además de la presencia de colestasis.8–11,28,29,31 En el presente estudio, la única diferencia fue el riesgo prequirúrgico significativamente mayor en el grupo de pacientes con esfinterotomía. Sin embargo, esta variable no impactó en la morbilidad postoperatoria, ya que incluso ésta tiende a ser mayor en el grupo sin drenaje biliar que tuvo un riesgo menor.
De acuerdo con los resultados, el drenaje biliar no ofreció mayor beneficio ni perjudicó al grupo total de enfermos con pancreatoduodenectomía, pero aun cuando no se analizó, es obvio que los sometió a un procedimiento que aumentó el costo de su manejo. Por lo tanto, en los pacientes con indicación de cirugía de Whipple no se recomienda la realización de un drenaje biliar preoperatorio de manera rutinaria. Sin embargo, los enfermos que se benefician del drenaje biliar, son aquellos con colangitis o colestasis, donde, además, se ha propuesto que el tiempo de duración de esta última parece ser un factor importante en su evolución.26,27 Entonces es probable que aquellos pacientes que no pueden ser operados de manera temprana, podrían beneficiarse de un drenaje biliar temporal para mejorar sus síntomas clínicos y prevenir el deterioro subsiguiente de la función hepática, a lo que podría atribuirse el menor riesgo de complicaciones posquirúrgicas.
Con base en los datos obtenidos en este estudio podemos concluir que el drenaje biliar preoperatorio cuando se utiliza en los pacientes con colestasis puede reducir casi siete veces el riesgo de la morbilidad global postoperatoria, como ocurrió en el grupo de estudios controlados incluidos en el metaanálisis de Sewnath, et al.13 en el que se redujo casi a la mitad el riesgo de complicaciones postoperatorias cuando no se consideró la morbilidad directamente dependiente del procedimiento de drenaje. El efecto benéfico encontrado en nuestros pacientes se debió principalmente a la reducción de las complicaciones quirúrgicas, entre ellas disminuyó la frecuencia de fístulas (p = 0.06)
Es probable que la descompresión previa de la vía biliar mejore la circulación y facilite la regeneración y cicatrización posquirúrgica. Por otro lado, no se observó un beneficio significativo sobre las infecciones como podría esperarse de acuerdo con la mayor susceptibilidad teóricamente relacionada con la ictericia obstructiva.23–26
La utilidad de la descompresión de la vía biliar preoperatoria observada en pacientes con colestasis en las condiciones de este estudio, establece una evidencia que deberá ser fortalecida en ensayos clínicos controlados para definirla como un criterio específico de selección de enfermos que pueden beneficiarse del drenaje biliar previo a la pancreatoduodenectomía.
CONCLUSIONES
El drenaje biliar preoperatorio no debe ser considerado un procedimiento de rutina en candidatos a pancreatoduodenectomía; sin embargo, en los pacientes con colestasis, esta maniobra disminuye casi siete veces el riesgo de morbilidad global postoperatoria, predominantemente al reducir las complicaciones quirúrgicas.
REFERENCIAS
1. Yeo CJ, Cameron JL, Sohn TA, et al. Six hundred fifty consecutive pancreaticoduodenectomies in the 1990s. Pathology, complications, and outcomes. Ann Surg 1997; 226: 248–57. [ Links ]
2. Büchler MW, Friess H, Wagner M, et al. Pancreatic fistula after pancreatic head resection. Analysis of 331 consecutive patients. Br J Surg 2000; 87: 883–9. [ Links ]
3. Balcom JH, Rattner DW, Warchaw AL, et al. Ten–year experience with pancreatic resection: changing indications, older patients, and decreasing length of hospitalization. Arch Surg 2001; 136: 391–8. [ Links ]
4. Morales–Linares JC, Gómez–Méndez JM, Chan CN, Quintanilla–Martínez L, Robles–Díaz G, Herrera MF, et al. Pancreatoduodenectomía en el tratamiento de carcinoma del ámpula de Vater. Rev Invest Clin 1996; 48; 185–9. [ Links ]
5. Dixon JM, Armstrong CP, Duffy SW, Davies GC. Factors affecting morbidity and mortality after surgery for obstructive jaundice a review of 373 patients. Gut 1983; 24: 845–52. [ Links ]
6. Grace PA, Pitt HA, Tompkins RK, et al. Decreased morbidity and mortality after pancreatoduodenectomy. Am J Surg 1986; 151: 141–9. [ Links ]
7. Miedema BW, Sarr MG, van Heerden JA, et al. Complications following pancreaticoduodenectomy. Current management. Arch Surg 1992; 127: 945–9. [ Links ]
8. Pitt HA, Gomes AS, Lois JF, et al. Does preoperative percutaneous biliary drainage reduce operative risk or increase hospital cost? Ann Surg 1985; 201: 545–53. [ Links ]
9. Chan CN, Herrera MF, Quintanilla LM, Vargas–Vorackova F, Robles–Díaz G, Campuzano M, et al. Clinical behavior and prognostic factors of periampullary adenocarcinoma. Ann Surg 1995; 222: 632–7. [ Links ]
10. Andersen HB, Baden H, Brahe NE, Burcharth F. Pancreaticoduodenectomy for periampullary adenocarcinoma. J Am Coll Surg 1994; 179: 545–52. [ Links ]
11. Ceuterick M, Gelin M, Rickaert F, et al. Pancreaticoduodenal resection for pancreatic or periampullary tumors. A ten–year experience. Hepatogastroenterology 1989; 36: 467–73. [ Links ]
12. Snellen JP, Obertop H, Braining HA, et al. The influence of preoperative jaundice, biliary drainage and age on postoperative morbidity and mortality after pancreatoduodenectomy and total pancreatectomy. Neth J Surg 1985; 37: 83–6. [ Links ]
13. Sewnath ME, Karsten TM, Prins MH, Rauws EJ, Obertop H, Gouma DJ. A meta–analysis on the efficacy of preoperative biliary drainage for tumors causing obstructive jaundice. Ann Surg 2002; 236: 17–27. [ Links ]
14. Hatfield AR, Tobias R, Terblanche J, et al. Preoperative external biliary drainage in obstructive jaundice. A prospective controlled clinical trial. Lancet 1982; 2: 896–9. [ Links ]
15. McPherson GA, Benjamin IS, Hodgson HJ, et al. Pre–operative percutaneous transhepatic biliary drainagethe results of a controlled trial. Br J Surg 1984; 71: 371–5. [ Links ]
16. Heslin MJ, Brooks AD, Hochwald SN, et al. A preoperative biliary stent is associated with increased complications after pancreatoduodenectomy. Arch Surg 1998; 133: 149–54. [ Links ]
17. Lygidakis NJ, van der Heyde MN, Lubbers MJ. Evaluation of preoperative biliary drainage in the surgical management of pancreatic head carcinoma. Acta Chir Scand 1987; 153: 665–8. [ Links ]
18. Lai EC, Mok FP, Fan ST, et al. Preoperative endoscopic drainage for malignant obstructive jaundice. Br J Surg 1994; 81: 1195–8. [ Links ]
19. Povoski SP, Karpeh MS Jr, Conlon KC, et al. Association of preoperative biliary drainage with postoperative outcome following pancreaticoduodenectomy. Ann Surg 1999; 230: 131–42. [ Links ]
20. Kroenke K, Lawrence VA, Theroux JF, et al. Postoperative complications after thoracic and mayor abdominal surgery in patients with and without obstructive lung disease. Chest 1993; 104: 1445–51. [ Links ]
21. Klotz HP, Candínas D, Platz A, et al. Preoperative risk assessment in elective general surgery. Br J Surg 1996; 83: 1788–91. [ Links ]
22. Jones HJ, de Cossart L. Risk scoring in surgical patients. Br J Surg 1999; 86: 1149–57. [ Links ]
23. Gianni L, Di Padova F, Zuin M, Podda M. Bile acid–induced inhibition of the lymphoproliferative response to phytohemagglutinin and pokeweed mitogenan in vitro study. Gastroenterology 1980; 78: 231–5. [ Links ]
24. Koyama K, Takagi Y, Ito K, Sato T. Experimental and clinical studies on the effect of biliary drainage in obstructive jaundice. Am J Surg 1981; 142: 293–9. [ Links ]
25. Krahenbühl L, Schafer M, Krahenbühl S. Reversibility of hepatic mitochondrial damage in rats with long–term cholestasis. J Hepatol 1998; 28: 1000–7. [ Links ]
26. Krahenbühl L, Hagenbuch B, Berardi S, et al. Rapid normalization of hepatic glycogen metabolism in rats with long–term bile duct ligation after biliodigestive anastomosis. J Hepatol 1999; 31: 656–63. [ Links ]
27. Gundry SR, Strodel WE, Knol JA, et al. Efficacy of preoperative biliary tract descompression in patients with obstructive jaundice. Arch Surg 1984; 119: 703–8. [ Links ]
28. Chou FF, Sheen–Chen SM, Chen YS, et al. Postoperative morbidity and mortality of pancreaticoduodenectomy for periampullary cancer. Eur J Surg 1996; 162: 477–81. [ Links ]
29. Denning DA, Ellison EC, Carey LC. Preoperative percutaneous transhepatic biliary decompression lowers operative morbidity in patients with obstructive jaundice. Am J Surg 1981; 141: 61–5. [ Links ]
30. Karsten TM, Allema JH, Reinders M, et al. Preoperative biliary drainage, colonisation of bile and postoperative complications in patients with tumours of the pancreatic heada retrospective analysis of 241 consecutive patients. Eur J Surg 1996; 162: 881–8. [ Links ]
31. Bakkevold KE, Kambestad B. Morbidity and mortality after radical and palliative pancreatic cancer surgery. Risk factors influencing the short–term results. Ann Surg 1993; 217: 356–68. [ Links ]
32. Heslin MJ, Brooks AD, Hochwald SN, Harrison LE, Blumgart LH, Brennan MF. A preoperative biliary stent is associated with increased complications after pancreaticoduodencectomy. Arch Surg 1998; 133: 149–54. [ Links ]
33. Hochwald SN, Burke EC, Jarnagin WR, Fong Y, Blumgart LH. Association of preoperative biliary stenting with increased postoperative infectious complications in proximal cholangiocarcinoma. Arch Surg 1999; 134: 261–6. [ Links ]
34. Sohn TA, Yeo CJ, Cameron JL, Pitt HA, Lillemoe K. Do preoperative biliary stents increase postpancreaticoduodenectomy complications? J Gastrointest Surg 2000; 4: 258–67. [ Links ]
35. Martignoni ME, Wagner M, Krahenbuhl L, Redaelli CA, Friess H, Buchler MW. Effect of preoperative biliary drainage on surgical outcome after pancreatoduodenectomy. Am J Surg 2001; 181: 52–9. [ Links ]
36. Sewnath ME, Birjmohun RS, Raus EAJ, Huibregtse K, Obertop H, Gouma DJ. The effect of preoperative biliary drainage on postoperative complications after pancreaticoduodenectomy. J Am Coll Surg 2001; 192: 726–34. [ Links ]
37. Pisters PWT, Hudec WA, Hess KR, Lee JE, Vauthey J–N, Lahoti S, et al. Effect of preoperative biliary decompression on pancreaticoduodenectomy–associated morbidity in 300 consecutive patients. Ann Surg 2001; 234: 47–55. [ Links ]














