Introducción
La obstrucción benigna de la vía aérea central (OBVA) afecta la laringe, tráquea y/o bronquios principales. La causa más frecuente es la intubación traqueal, sea prolongada o no. (1),(2) Otras causas menos frecuentes incluyen infecciones (principalmente las causadas por Mycobacterium tuberculosis y Klebsiella escleromatis), enfermedades autoinmunes, trauma directo y cirugía previa laringotraqueal o bronquial. (3),(4) Por su complejidad, la OBVA se considera un problema grave de salud. La respuesta al tratamiento es muy variable y la recidiva puede presentarse independiente de la etiología. (5),(6),(7)
El manejo de la OBVA sigue siendo poco comprendido e impone un reto a cirujanos y neumólogos intervencionistas. Aunque la reconstrucción quirúrgica es considerada por muchos el abordaje terapéutico ideal, los pacientes deben someterse a una evaluación cuidadosa para su selección y ser intervenidos por un equipo quirúrgico experimentado para obtener los mejores resultados. (8),(9),(10) El tratamiento endoscópico es una alternativa viable también en casos seleccionados. (11) Las opciones de tratamiento endoscópico de la OBVA incluyen la dilatación mecánica con dilatadores secuenciales o con balón, y la resección mecánica o por ablación con electrocoagulación, láser o crioterapia, entre otros. 12),((13) Ambos, dilatación y resección pueden llevarse a cabo individualmente o en conjunto con el uso posterior de adyuvantes como corticosteroides, mitomicina-C o stents para mantener permeable el lumen de la vía aérea que se ha recuperado. (14)
El tratamiento endoscópico de la OBVA con coagulación con argón plasma (CAP) por medio de broncoscopia flexible, es una técnica relativamente reciente. Describimos la experiencia de dos años en el tratamiento de OBVA con CAP en una serie de casos de un hospital de tercer nivel en México.
Material y métodos
Diseño: Estudio de serie de casos, retrospectivo, descriptivo.
Pacientes y lugar: Se incluyeron pacientes adultos que ingresaron al Servicio de Neumología y Cirugía de Tórax del Hospital General de México "Dr. Eduardo Liceaga" (Hospital Universitario de Concentración de Tercer Nivel) entre el 1o de enero de 2011 y el 1o de enero de 2013, que fueron diagnosticados con OBVA por medio de broncoscopia flexible. Los datos fueron recabados de manera directa del expediente clínico hospitalario y del expediente broncoscópico de la Unidad de Endoscopia Torácica.
Definiciones: Con información obtenida del expediente broncoscópico, el grado y localización de la obstrucción fue clasificada según Freitag et al.(15) tal como se describe en la Tabla 1. Se consideró que existía mejoría satisfactoria después del tratamiento si había recuperación del lumen de la vía aérea con disminución de por lo menos un grado en la clasificación de Freitag asociada a mejoría de los síntomas.
Análisis estadístico: Se usó estadística descriptiva. Los datos recolectados fueron procesados usando SPSS versión 15 (SPSS Inc., Chicago, IL, USA). Las variables cuantitativas se expresaron en medias aritméticas ± desviación estándar (DE) o mediana y rango intercuartil cuando corresponde. Las variables cualitativas son expresadas en frecuencias y porcentajes (%).
Aprobación ética: Por las características del estudio (retrospectivo y descriptivo) la aprobación del Comité de Ética para su desarrollo no fue requerida. Durante la revisión de expedientes, en todos los pacientes se corroboró la presencia de consentimiento informado que autorizó el procedimiento endoscópico motivo del estudio. La confidencialidad de los pacientes fue respetada.
Resultados
Durante los dos años de estudio fueron diagnosticados 68 casos de OBVA de los cuales, 20 fueron tratados con CAP. La edad promedio de los pacientes fue de 38.9 + 12.8 años (rango 18 a 68), 12 (60%) fueron mujeres. La OBVA fue secundaria a intubación en 10 casos (50%); infección en 4 casos de estenosis traqueal (20%), 2 secundarias a tuberculosis y 2 a escleroma; traqueoplastia y laringotraqueoplastia en 2 casos (10%); lobectomía superior izquierda en un caso de obstrucción de bronquio principal izquierdo (5%); reacción inflamatoria por cuerpo extraño en un caso de aspiración de fragmento de proyectil al bronquio principal derecho (5%), granulomatosis de Wegener en uno (5%) y trauma penetrante de tráquea en un caso (5%). La localización de la obstrucción fue en subglotis en 70%, tercio superior de tráquea en 10%, tercio medio de tráquea en 10%, bronquio principal izquierdo en 5% y bronquio principal derecho en 5%. La Tabla 2 muestra las características clínicas de los pacientes incluidos y los resultados. Se utilizó CAP en todos los pacientes en un total de 38 sesiones (rango 1-7 sesiones por paciente) usando un broncoscopio flexible (Olympus(r) BF-1T180, Optical Co., Ltd., Tokyo, Japan) y equipo para CAP (Söring Arco 3000, Medizintechnik Germany), con sondas para argón de 1.8 mm (Argo-Flex-Prove, Medizintechik, Germany), una potencia programada de 25 W y flujo de argón de 0.2 a 0.3 L/min. Además, se realizó dilatación secuencial con dilatadores esofágicos de Jackson o cánulas orotraqueales de Rush de diferentes diámetros en 11 casos de estenosis laríngea o traqueal. En 23 de las 38 sesiones de CAP se usó anestesia general, en el resto anestesia tópica con lidocaína al 2% y sedación consiente con midazolam (5 mg, i.v.) y (fentanilo 150 μg, i.v.). Todos los pacientes recibieron dexametasona (8 mg, i.v.) cada 8 horas durante 3 días después de cada sesión de CAP.
En 11 casos (55%) hubo mejoría satisfactoria del grado de oclusión y de los síntomas, de los cuales 5 presentaron mejoría después de la primera aplicación de CAP que se mantuvo durante el seguimiento, y 6 tuvieron mejoría sostenida después de 2-7 sesiones de CAP. De los pacientes que presentaron mejoría satisfactoria 5 recibieron dilatación traqueal en una o varias ocasiones. En 6 de 7 casos que presentaron mejoría satisfactoria fueron resecados granulomas. En 9 pacientes no hubo mejoría por no haber presentado reducción significativa del grado de oclusión; entre estos, 8 presentaron mejoría mínima de los síntomas o del grado de oclusión y en un caso de estenosis completa subglótica no hubo cambios. Las Figuras 1 y 2 muestran ejemplos de casos con evolución satisfactoria y no satisfactoria respectivamente.

Figura 1: A. Paciente que presentó evolución satisfactoria. La obstrucción fue diagnosticada 44 días después de ser sometido a traqueoplastia con anastomosis traqueotraqueal. B. Inicialmente se resecaron tres granulomas, además se extrajo un punto de sutura. C. El paciente fue sometido a cuatro sesiones con uso de argón plasma y la recuperación del lumen se mantuvo estable después de 10.5 meses.
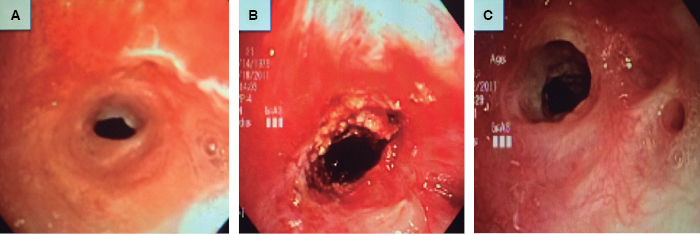
Figura 2: A. Caso de evolución no satisfactoria de un paciente con estenosis subglótica compleja después de intubación, a quien le fue colocado un stent de silicón endotraqueal retirado posteriormente por formación de granulomas. B. Fue sometido a una sesión de coagulación con argón plasma y dilatación mecánica. C. Último control endoscópico a los siete meses de seguimiento.
No hubo complicaciones relacionadas a la broncoscopia flexible o a la CAP. Hasta la conclusión del estudio, de los 9 casos con resultado no satisfactorio, 3 fueron sometidos a traqueoplastia, a uno se le colocó una prótesis de Montgomery en tráquea, 3 permanecen con traqueostomía y 2 cursan con vigilancia estrecha. El seguimiento promedio para todos los pacientes fue de 15.7 ± 6.4 meses (rango 7-30).
Discusión
Las lesiones endoluminales o de la pared de la vía aérea central que ocluyen su luz son diversas. El curso clínico de estas lesiones puede llevar a la obstrucción parcial con síntomas respiratorios limitantes, o a la obstrucción completa con riesgo de asfixia. Cuando la causa de obstrucción es benigna, se propone a la resección quirúrgica como el tratamiento de elección. (4),(8),(11) El lugar que ocupan las modalidades de tratamiento endoscópico no está bien definido. Estas modalidades, solas o en combinación, han demostrado buenos resultados en casos seleccionados, (5),(16) de ahí que puedan ser consideradas como primera opción terapéutica. La decisión de tratamiento quirúrgico o endoscópico debe recaer siempre en un equipo experimentado de cirujanos y/o neumólogos intervencionistas en hospitales de referencia que atienden patología del tórax. (5),(8),(9) La elección entre los diferentes tipos de terapias endoscópicas ablativas dependerá de las características de la lesión, la disponibilidad de equipo y el entrenamiento y la experiencia del broncoscopista. (12) En la actualidad existen varias modalidades de tratamiento endoscópico para la OBVA. (14) Aunque la aplicación de CAP en OBVA fue inicialmente descrita en series de casos desde los 90, (17),(18),(19) todavía no existen ensayos clínicos que demuestren su utilidad o superioridad cuando se compara con otras técnicas.
Desde su introducción, el uso de láser Nd-YAG (del inglés neodynium: yttrium aluminium garnet) se convirtió en la técnica no quirúrgica más usada en el manejo de la obstrucción de la vía aérea por causa maligna, benigna y de alteraciones endobronquiales misceláneas, (20),(21),(22),(23) ante todo gracias a su poder para vaporizar tejidos y a su excelente capacidad de coagulación. (12) La desventaja obvia del láser Nd-YAG sobre otros métodos para resección broncoscópica se hizo evidente cuando la relación costo-efectividad adquirió importancia. (19),(24) La introducción de CAP en nuestra unidad de endoscopia torácica nos permitió prescindir del Nd-YAG logrando una tasa de éxito comparable a la obtenida con láser. (22),(25) Con el uso de CAP, al igual que con láser y electrocauterio, hay un efecto de ablación del tejido inmediata, así como un efecto citocida retardado por transmisión de calor; sin embargo, su capacidad para vaporizar y carbonizar tejidos es menor.
Pudimos observar buenos resultados en lesiones vascularizadas como los granulomas, en que la terapia con CAP se recomienda. (21),(26),(27) El tratamiento con CAP en un caso de obstrucción subglótica del 100% no fue satisfactorio; las lesiones que involucran el cartílago cricoides y la membrana cricotiroidea incrementan el nivel de complejidad diagnóstico y terapéutico, (28) y el tratamiento ablativo en estos casos puede ser susceptible de complicaciones fatales. (29) En 60% de las sesiones de CAP se requirió de anestesia general cuando se realizó dilatación mecánica concomitante. Pensamos que el tratamiento adyuvante con dilatadores secuenciales tuvo un papel importante en los resultados ya que cinco de once pacientes que fueron sometidos a dilatación tuvieron un resultado satisfactorio.
Okiror et al.(30) combinaron dilatación y láser en el tratamiento de OBVA con buenos resultados, sin embargo, el seguimiento promedio fue de 7 meses. Si bien, la dilatación mecánica laringotraqueal con balón es la más empleada entre las técnicas de dilatación, (5),(31),(32),(33) el uso del broncoscopio rígido, (34) dilatadores esofágicos de Savary-Guilliard, (35) dilatadores de Jackson, (36) y el uso de cánulas de intubación orotraqueal de distintos tamaños también se han descrito; estas dos últimas técnicas son usadas de manera rutinaria en nuestra institución.
Hoy en día no existe certeza del beneficio que puedan ofrecer los corticosteroides ya sean inhalados, sistémicos o intralesionales y la mitomicina-C para evitar la inflamación y re-oclusión postratamiento. (14) En nuestra unidad de endoscopia torácica usamos esteroides sistémicos de manera rutinaria por su fácil administración y bajo costo.
Sobre todo se incluyó a pacientes con lesiones fibrosas con presencia de bridas y/o lesiones granulomatosas susceptibles de ser resecadas. La valoración de resultados tomada del expediente clínico y broncoscópico fue clínica y visual. El cambio en los síntomas postratamiento fue subjetivo ya que no se utilizó una escala; aunque, debió acompañarse de un cambio en el grado de oclusión de acuerdo a una escala previamente descrita. (15) En los pacientes en que hubo mejoría satisfactoria, ésta se mantuvo durante su seguimiento; pero, considerando que el período de observación no fue a largo plazo (en promedio de 15 meses), la recidiva puede presentarse. Además de tratarse de un estudio retrospectivo, otra de las principales limitaciones de la serie de casos que se presenta es que incluyó a una población heterogénea de pacientes con OBVA por distintas etiologías; no obstante, consideramos que provee información útil acerca del uso de CAP en pacientes sintomáticos y su respuesta al tratamiento.
El número de series de casos que incluye entre otros métodos el uso de CAP para el manejo de la OBVA sigue creciendo, (3),(32) como también el de series de casos con uso de CAP como método primario, (29),(37),(38) sin embargo, es necesaria la elaboración de ensayos clínicos controlados que definan mejor el tipo de pacientes que se beneficiará más de esta técnica.
Conclusiones
La OBVA puede ser tratada de manera efectiva y segura con CAP a través de broncoscopia flexible en casos seleccionados. En esta serie según la definición usada, la CAP fue útil en 55% de los casos. La CAP puede considerarse una opción inicial de tratamiento, pudiendo obtenerse mejoría inmediata de la OBVA en diversos grados que en ocasiones puede ser definitiva. El manejo combinado con dilatadores puede ser de ayuda para disminuir el grado de obstrucción.











 nueva página del texto (beta)
nueva página del texto (beta)




