Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Neumología y cirugía de tórax
Print version ISSN 0028-3746
Neumol. cir. torax vol.73 n.3 México Jul./Sep. 2014
Caso clínico
Salivogammagrama y vaciamiento gástrico como parte del estudio de broncoaspiración en adulto. Reporte de un caso
Esophageal transit and gastroesophageal reflux scintigraphy as part of the clinical study of bronchoaspiration. Case report
Jorge Schalch-Ponce de León, Mariana Sánchez-Holguin
Servicio de Medicina Nuclear, Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas, Ciudad de México.
Trabajo recibido: 14-X-2013; aceptado: 17-IX-2014
RESUMEN. La broncoaspiración es comúnmente asociada al reflujo gastroesofágico en niños; sin embargo, también existen casos en adultos debido a distintas causas. Este artículo presenta el caso de una paciente femenina de 20 años de edad, con antecedente de múltiples intubaciones debido a procesos neumónicos. Por medio de la técnica SPECT-CT se documenta broncoaspiración asociada a intubación prolongada y reflujo gastroesofágico.
Palabras clave: Broncoaspiración, reflujo gastroesofágico, salivogammagrama, tránsito esofágico.
ABSTRACT. Pulmonary aspiration is commonly associated to gastroesophageal reflux in children, nonetheless it is also seen in adults with a variety of causes. We are showing the case of a 20 year old female with history of multiple intubations secondary to pneumonic process, in which pulmonary aspiration is documented, associated with both prolonged intubation and gastroesophageal reflux, using SPECT-CT.
Key words: Pulmonary aspiration, gastroesophageal reflux, salivagram, esophageal transit scintigraphy.
INTRODUCCIÓN
La deglución normal requiere de acciones voluntarias e involuntarias coordinadas en donde participan: boca, faringe, laringe y el esófago en diferente fases.1
La broncoaspiración es debido a la incompetencia de alguno de los factores de protección: apnea con laringoespasmo, tos, espiración e hiperventilación;2 o bien, la presencia de factores de riesgo como es el nivel alterado de conciencia, enfermedades neuromusculares, enfermedades gastrointestinales y factores mecánicos.1
Existen estudios que demuestran que la enfermedad de reflujo gastroesofágico (ERGE) por sí misma no causa broncoaspiración, sino que debe de estar asociada a una disfunción deglutoria; aunque evidentemente, la ERGE incrementa el riesgo de broncoaspiración pues predispone a hiperreactividad de la vía respiratoria.3
La intubación endotraqueal y la traqueotomía son factores de riesgo, debido al efecto de compresión directa sobre el esófago y alteración de la resistencia aérea, tanto inspiratoria como espiratoria; y el ascenso laríngeo anterior está limitado por la presión que ejerce el balón insuflado.4
CASO CLÍNICO
Se presenta el caso de una paciente femenina de 20 años sin antecedentes de importancia, quien desde el puerperio ha presentado cuadros recurrentes de neumonía, requiriendo múltiples intubaciones orotraqueales y traqueotomía. En su última hospitalización presentó dos intentos fallidos de extubación.
Por la recurrencia de cuadros neumónicos y adicionando la imposibilidad de extubación, a pesar de estar en condiciones estables para ello, se sospechó broncoaspiración. Al realizar fibrobroncoscopia pudo apreciarse parálisis de la cuerda vocal izquierda, sin evidencia de fístula traqueoesofágica, estenosis o traqueomalacia. Por su parte, la nasofaringolaringoscopia reportó paso de secreción hialina hacia tráquea, razón para solicitar estudio de salivogammagrama y vaciamiento gástrico de líquidos para valorar reflujo gastroesofágico (RGE) y broncoaspiración.
El salivogammagrama se realizó con .400 mCi/14.8 MBq de sulfuro coloidal marcado con 99mTc. Se obtuvieron imágenes dinámicas del proceso de deglución inmediatamente después de la administración oral del radiofármaco (RF), obteniendo imágenes cada medio segundo por 2 minutos, con una matriz de 128 x 128, con colimador de baja energía y alta resolución. Fue posible observar captación anormal del RF a nivel de la traqueostomía (figura 1). Ante este hallazgo se decidió realizar SPECT (del inglés single photon emission tomography), obteniendo una imagen tridimensional que muestra el trayecto del RF terminando en una bifurcación (figura 2). El estudio fue complementado con una tomografía computarizada (CT) para correlación anatómica. Al realizar la fusión SPECT/CT fue posible ubicar el RF en tráquea y ambos bronquios principales (figuras 3 y 4).

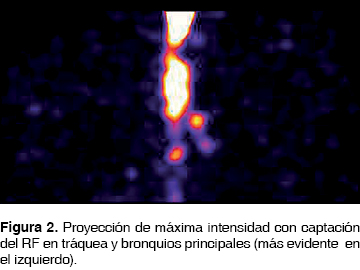
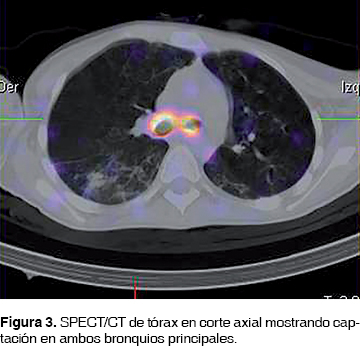

Después, para el estudio de vaciamiento gástrico fue administrado sólo 10 mL de agua v.o. con .400 mCi (14.8 MBq) debido a intolerancia del paciente; inmediatamente se adquirieron imágenes dinámicas cada minuto por 60 minutos. Al término del estudio las imágenes fueron revisadas en modo cine y display de cada minuto, se trazó una zona de interés en estómago para crear una curva de actividad tiempo para valorar el vaciamiento gástrico, se demuestra RGE grado III y vaciamiento gástrico lentificado. El estudio fue concluido como positivo a broncoaspiración, trastorno de la deglución y RGE grado III.
DISCUSIÓN
El salivogammagrama y el vaciamiento gástrico son dos herramientas diagnósticas no invasivas de Medicina Nuclear, útiles en el estudio de broncoaspiración que permiten la valoración de la función deglutoria, la competencia del esfínter esofágico inferior, la velocidad de vaciamiento gástrico y detectar la presencia de broncoaspiración, siendo su sensibilidad y especificidad mayor que en la serie esofagogastroduodenal.5,6 En este caso fue posible demostrar que el empleo de la técnica SPECT-CT brinda una gran ventaja diagnóstica, pues mientras que en las imágenes planares sólo se observaba una zona de retención del RF, en el SPECT-CT obtuvimos imágenes con mayor sensibilidad siendo posible distinguir el paso del RF a vía aérea y confirmarlo anatómicamente. En estudios previos se ha demostrado broncoaspiración en niños y adultos sólo con imágenes planares, pero esto ha requerido de la administración del RF antes de que los pacientes duerman, obteniendo las imágenes al día siguiente;7 lo que presenta algunas dificultades logísticas y, además, perder la información de las imágenes dinámicas.
En nuestro caso no hubiera sido posible detectar la retención de RF a nivel de la traqueostomía, por tanto no se habría realizado SPECT-CT, cambiando con ello completamente el diagnóstico; además de que considerando la intolerancia de la paciente a v.o., la actividad administrada posiblemente no hubiera sido suficiente para obtener imágenes al día siguiente. Es importante establecer que la broncoaspiración puede darse tanto por trastorno de la deglución como por RGE, siendo este último el más estudiado. Ante lo expuesto, debe realizarse salivogammagrama y vaciamiento gástrico a pacientes con sospecha de broncoaspiración.
Se ha demostrado que en pacientes con traqueostomía un volumen de 5 mL modifica drásticamente la mecánica de la deglución, incrementando el tiempo de aducción/abducción de las cuerdas vocales, haciendo posible la broncoapsiracion.8 Aunque se han realizado estudios donde se valoran ambas posibilidades (deglución y reflujo) con una misma toma de RF, los resultados han sido muy variables.9
Finalmente consideramos que para realizar una valoración integral de los pacientes con sospecha de broncoaspiración es necesario realizar ambas técnicas, pero no de manera simultánea. Deberá realizar y analizarse el salivogammagrama; si se encuentran anormalidades en la deglución, la SPECT/CT ayudará a obtener una mejor imagen y localización del problema. Después realizar el vaciamiento gástrico y las imágenes tardías de 4 o 24 h. Así, podremos tener una idea mejor del origen de la broncoaspiración.
REFERENCIAS
1. Lovesio C. Síndromes de broncoaspiración. Medicina intensiva. Buenos Aires: El ateneo; 2006. [ Links ]
2. Carmona-García P, Villazala R, Iluminada-Canal L, Cabrerizo P, Peleteiro A. Profilaxis de la broncoaspiración perioperatoria. Rev Mex Anestesiol 2005;28(1):43-52. [ Links ]
3. Cuevas HM, Arias HRM. Estudio de gammagrafía pulmonar en niños asmáticos con reflujo gastroesofágico. Rev Alergia Mex 2008;55(6):229-233. [ Links ]
4. Hincapie-Henao L, Lugo LE, Ortiz SD, López ME. Prevalencia de disfagia en unidad de cuidados especiales. Rev CES Med 2010;24(2):21-30. [ Links ]
5. Mayans JA, Mata RN, Cervantes BR, Zárate MFE, Zaragoza AGR, Sosa de MMC. pHmetría y serie esofagogastroduodenal en niños con reflujo gastroesofágico. Bol Med Hosp Infant Mex 2000;57(4):200-204. [ Links ]
6. Cárdenas VR, Haro SE. Estudio simultáneo del reflujo gastroesofágico, vaciamiento gástrico y broncoaspiración en niños mediante gammagrafía. Oncología 2002;12(3):153-157. [ Links ]
7. Boonyaprapa S, Alderson PO, Garfinkel DJ, Chipps BE, Wagner HN Jr. Detection of pulmonary aspiration in infants and children with respiratory disease: concise communication. J Nucl Med 1980;21(4):314-318. [ Links ]
8. Heyman S. Volume-dependent pulmonary aspiration of a swallowed radionuclide bolus. J Nucl Med 1997;38(1):103-104. [ Links ]
9. Heyman S, Respondek M. Detection of pulmonary aspiration in children by radionuclide âsalivagramâ. J Nucl Med 1989;30(5):697-699. [ Links ]
Correspondencia:
Dr. Jorge Schalch Ponce de León,
Servicio de Medicina Nuclear,
Instituto Nacional de Enfermedades Respiratorias Ismael Cosío Villegas.
Calzada de Tlalpan Núm. 4502, Colonia Sección XVI, México, D.F., 14080.
Correo electrónico: jorgeschalch@yahoo.com
Notas
Los autores declaran no tener conflicto de intereses
Este artículo puede ser consultado en versión completa en: http://www.medigraphic.com/neumologia














