INTRODUCCIÓN
El nuevo síndrome respiratorio agudo severo por coronavirus tipo 2 (SARS-CoV-2) que causa la enfermedad por COVID-19, se detectó por primera vez en diciembre de 2019. En donde se ha observado que existe un estado protrombótico con afección al sistema nervioso central1. Se ha detectado una incidencia mayor en hombres jóvenes, sin factores de riesgo cardiovascular, con afectación a vasos de gran calibre como la arteria cerebral media. Se plantea la posibilidad de que el accidente cerebrovascular relacionado a COVID-19 se debe a mecanismos inducidos por la propia infección, estado de hipercoagulabilidad y daño endotelial2. Las manifestaciones neurológicas en el COVID-19 se encuentran en 36% de los pacientes. Un estudio realizado en Nueva York, de marzo a abril del 2020, en 329 pacientes en quienes se activó el código ictus, demostró que 53% fueron hombres, con edad media de 66 años y escala de NIHSS de 9 puntos, en donde 38.3% fue positivo para COVID-19, encontrándose oclusión de grande vaso en 35.3% y, de ellos, 62% fue en la arteria cerebral media en el segmento M1-M2, mayormente en hispanos. Se mostró que hay más frecuencia de oclusión de grande vaso asociado a COVID-19 que por otra etiología de evento vascular cerebral3.
La infección por COVID-19 se caracteriza por estado inflamatorio y procoagulante que produce mayor riesgo de accidente cerebrovascular, en donde los síntomas iniciales más frecuentes son mareo, cefalea y anosmia, debido a que el SARS-CoV-2 causa infección directa al bulbo olfatorio y propagación transináptica por medio de afección de las células CD4, células T, monocitos y células gliales en el SNC, produciendo interleucina 6, interferón gamma y factor de necrosis tumoral que causan alteración en la barrera hematoencefálica. A su vez, el SARS-CoV-2 usa su SPIKE proteína S para unirse al receptor ACE-2 de la vasculatura cerebral, produciendo aumento en la cascada del complemento y de la coagulación, liberando citoquinas proinflamatorias con angiopatía microvascular. Los altos niveles de marcadores proinflamatorios como dímero D, trombocitopenia y coagulación intravascular diseminada son factores de riesgo que aumenta la mortalidad4. Hay niveles altos de fibrinógeno, proteína C reactiva, dímero D, factor de Von Willebrand, debido a que el virus produce alteración en la ACE-2 de la pared endotelial, junto con la activación de metaloproteinasas que contribuyen a la formación de trombos intramurales y la oclusión de grandes vasos5. Los estudios han sugerido que un nivel elevado de dímero D en pacientes con COVID-19 está estrechamente relacionado con mal pronóstico y alta tasa de mortalidad. La terapia anticoagulante con heparina puede reducir eficazmente la tasa de mortalidad en pacientes con COVID-19 y nivel de dímero ad >3.0 µg/ml, al igual que el factor de Von Willebrand se encuentra elevado. En pacientes con accidente cerebrovascular isquémico se demostró que existe elevación de lactato deshidrogenasa, dímero D y proteína C reactiva. Presentaron virus del COVID-19 en LCR, por lo que se sugiere que penetra la barrera hematoencefálica. En pacientes con COVID-19 grave se han demostrado niveles elevados de citoquinas proinflamatorias como IL1, IL6 y TNF-a y estas a su vez facilitan la liberación de factor tisular (FT), que activa la vía extrínseca de la coagulación, además de promover la expresión de PAI-1, el cual inhibe el sistema de fibrinólisis. Se ha visto que el COVID-19 invade las células endoteliales a través del receptor de la enzima convertidora de angiotensina 2 (AcE2) provocando daño tisular y alteración de las citocinas6.
Los pacientes positivos para COVID-19 con accidente cerebrovascular hemisférico extenso y edema cerebral maligno se benefician de la hemicraniectomía descompresiva temprana, en donde se ha visto que aumenta la superviviencia7. De acuerdo con la bibliografía médica actual, los infartos extensos de arteria cerebral media ocupan el 15% de todos los casos, con una mortalidad que alcanza el 80%, sin tratamiento quirúrgico8. Varios ensayos clínicos aleatorizados han demostrado que la craniectomía descompresiva se asocia con disminución de la morbimortalidad si se realiza de forma temprana, incrementando los años calidad vida9. Se ha visto que realizar craniectomías descompresivas con diámetro menores a 12 cm se asocia con hemorragias al borde de la craniectomía y, por lo tanto, aumenta la mortalidad10.
En pacientes con lesión traumática cerebral, se observó que realizar una craniectomía amplia se asocia con mejores resultados clínicos y disminución de la presión intracraneal posoperatoria11.
Es de suma importancia realizar una craniectomía amplia con diámetro mayor a 12 cm, prestando principal atención a la descompresión del lóbulo temporal, haciendo duroplastía amplia con pericráneo o sustituto dural9.
Otros factores que se vieron involucrados a la mejoría del pronóstico posoperatorio fueron: pacientes menores a 50 años presentaron mejoría funcional posquirúrgica12, también aquellos en donde se les realice de forma temprana, esto quiere decir menor a 24 horas13.
DESCRIPCIÓN DEL CASO
Se trata de paciente del sexo masculino, de 36 años de edad, sin antecedentes crónico degenerativos, que inició su padecimiento en septiembre del 2020 caracterizado por fiebre, tos y malestar general. Se le realizó una prueba PCR para COVID-19 que resultó positiva, por lo que acudió con un facultativo, en donde se brindó manejo analgésico y antibiótico, sin mejoría; a los síntomas se agregó fotofobia y paresia del miembro superior derecho. Acudió a una unidad médica donde se acentuó la sintomatología con deterioro del estado neurológico caracterizado por desviación de la mirada hacia la izquierda y de la comisura labial a la derecha, sonidos incomprensibles al estímulo nociceptivo, hemiplejía derecha, con Glasgow de 8 puntos (M4, V2, O2), motivo por el cual se decidió realizar manejo avanzado de la vía aérea.
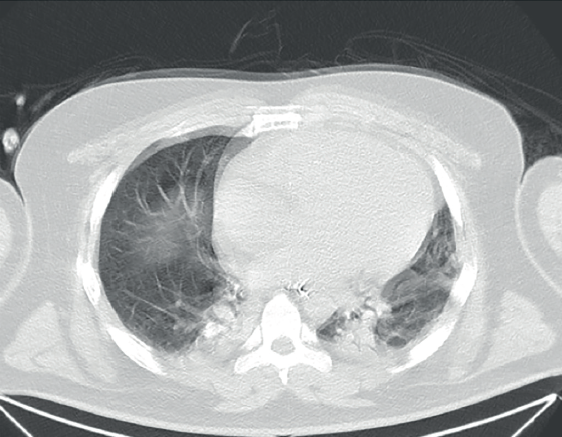
De forma inmediata se le realizó una tomografía de cráneo simple y contrastada en donde se observó un área hipodensa en el territorio de la arteria cerebral media derecha en región insular y parietal, con adecuado paso del medio de contraste en todos los segmentos de ambas arterias cerebrales medias, por lo que se dio manejo con medidas antiedema y antiagregantes plaquetarios; sin embargo, 2 horas después presentó midriasis de 5 mm en la pupila izquierda, por lo que se le realizó una nueva tomografía de cráneo que evidenció un área hipodensa a nivel de núcleos de la base de predominio izquierdo, sobre todo en la cabeza del núcleo caudado, lenticular e ínsula, al igual que a nivel supraganglionar de M-1 a M-6 de acuerdo con la clasificación de APECTS, otorgándose un puntaje de 1 punto, con edema cerebral severo de tipo citotóxico, hernia subfalcina hacia la derecha y desviación de línea media a la derecha de 9.8 mm (figura 1).
De acuerdo con los criterios clínicos y radiológicos, ameritó manejo neuroquirúrgico de forma inmediata, que consistió en craniectomía descompresiva izquierda con medidas de 12 × 15 cm dorsoventral y rostrocaudal, respectivamente, con diámetro de 15 cm, verificando una adecuada expansión del lóbulo temporal, en donde nuestro límite fue la raíz del arco cigomático. Se realizó apertura dural, con evidencia de edema cerebral, pero aún con adecuada transmisión del pulso del hemisferio cerebral izquierdo; a continuación, se llevó a cabo una plastía dural holgada con sustituto de duramadre y sellador de fibrina, con un adecuado cierre por planos.
Durante el posoperatorio requirió manejo por la unidad de cuidados intensivos debido a lesiones pulmonares por COVID-19 y alteraciones neurológicas, revirtiendo diámetro pupilar, manteniéndose bajo sedación profunda (RASS -5), con medidas antiedema cerebral y ventilación mecánica. Se realizó tomografía de tórax de alta resolución y se encontraron infiltrados intersticiales con patrón de vidrio despulido típico de neumonía por SARS-CoV-2 (figura 2), con aumento del dímero D y fibrinógeno, por lo que se brindó manejo con heparina de bajo peso molecular.

Imágenes: Flores-Maya et al.
Figura 2 Tomografía de cráneo simple que presenta área hipodensa generalizada en territorio de arteria cerebral media izquierda que produce desviación de estructuras de línea media de 9.85 hacia la derecha.
Se mantuvo en la unidad de cuidados intensivos durante 2 semanas, con tomografía de cráneo de control donde se observa la hernia transcalvaria izquierda y disminución del edema (figura 3), apreciándose surcos y cisuras de la convexidad, con áreas de encefalomalacia (figura 4), en tomografía de tórax disminución de infiltrados pulmonares y parahiliares, por lo que se retiró la sedación para valorar la ventana neurológica; sin embargo, presentó Glasogow de 9 puntos (M5, V1-T, O3) y, aunado a ventilación mecánica prolongada, se decidió realizar traqueostomía y gastrostomía, egresándolo a piso de Neurocirugía, donde se mantuvo hemodinámicamente estable, sin apoyo ventilatorio, a la exploración neurológica se encontraba alerta, siguiendo órdenes sencillas, con disfasia motora por estatus de traqueostomía, paresia facial central leve izquierda, sistema motor con hemiparesia 3/5 derecha y 5/5 izquierda, hipotrofia y espasticidad en hemicuerpo derecho, Babinski evocado derecho, marcha no valorable por hemiparesia derecha, y el resto sin alteraciones. Se realizó interconsulta al servicio de Rehabilitación para ejercicios motores por la paresia antes mencionada.
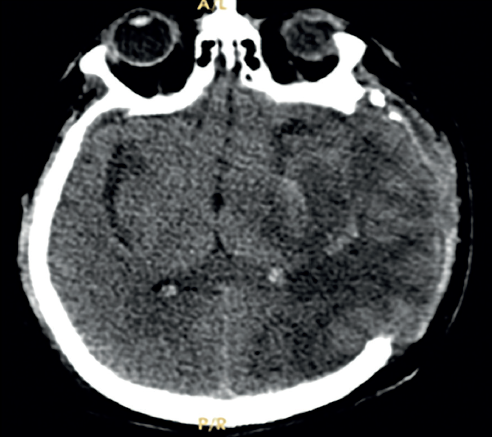
Figura 3 Tomografía de cráneo simple con solución de continuidad en región frontotemporal izquierda, con hernia transcalvaria con restablecimiento de estructuras de línea media y área bien delimitada de infarto.

Figura 4 Tomografía de cráneo simple y contrastada que demuestra solución de continuidad en región frontoparietal izquierda, con hernia transcalvaria y área hipodensa y disminución del flujo sanguíneo de contraste en dicha región.
Se decidió egresarlo a domicilio y darle seguimiento por consulta externa. Actualmente se encuentra con mejoría neurológica, en donde se pudo realizar decanulación de la traqueostomía y gastrostomía, Glasgow de 13 puntos (M6, O4, V3), fuerza 4-/5 en hemicuerpo derecho, con adecuado apego a la rehabilitación.
DISCUSIÓN
La infección por COVID-19 puede ser principalmente una enfermedad respiratoria, pero se ha demostrado que existe una elevada tasa de incidencia en accidente cerebrovascular de tipo isquémico de acuerdo con diversos estudios que se han realizado, lo relevante también es acerca de la edad de presentación de hasta por 20 años menor en los pacientes con respecto a la estadística de EVC isquémico, sin relación al SARS-CoV-2. De acuerdo con la etiología el factor común es que presentan niveles altos de dímero D superiores a 1.6 mg/L, que indican alta posibilidad de accidente cerebrovascular cardioembólico, lo que concuerda sobre el estado de hipercoagulabilidad acompañado de un proceso inflamatorio mediado por citocinas y un tercer mecanismo con disminución de la enzima convertidora de angiotensina 2 que conduce a disfunción endotelial cerebral. El caso en cuestión fue manejado con craniectomía descompresiva extensa de forma temprana, por lo que apoyado con un adecuado manejo posquirúrgico observamos una mejoría clínica funcional. Esto nos demuestra que, con apego a la literatura médica actual, el realizar dicho procedimiento neuroquirúrgico bajo condiciones óptimas ofrece resultados favorables en el paciente.
CONCLUSIONES
El presente informe nos revela que aquellos pacientes con COVID-19 que presenten infarto maligno extenso de arteria cerebral media se benefician al realizar craniectomía descompresiva con diámetro mayor a 12 cm y en un tiempo menor a 24 horas, lo que ayuda a su pronóstico funcional, y concuerda con los casos presentados en la literatura médica. Por lo que esto nos debe concientizar que el identificar de forma temprana este tipo de padecimientos repercutirá de manera trascendente en la calidad de vida del paciente.











 nueva página del texto (beta)
nueva página del texto (beta)