INTRODUCCIÓN
La incidencia mundial de nudo verdadero de cordón umbilical oscila alrededor del 0.3 al 2.1%.1,2 Uno de los reportes más antiguos sobre esta patología funicular, es el reportado en Francia por Baudelocque en 1789, se trata de un hallazgo al nacimiento de tres nudos verdaderos de cordón sin cursar con resultados perinatales adversos. La formación de los nudos aún no está clara; sin embargo, son muchos los autores que han descrito diferentes mecanismos. En 1870, Hyrtl postuló que el momento de la formación de los nudos podría determinarse por el sitio de este en el cordón, por lo tanto, se podría especular que cuanto más cerca estuviera el nudo del feto, más temprana sería su formación. Cinco años más tarde, Chantreuil describió que la formación se daba entre la novena y la duodécima semana de gestación, puesto que a esta edad el feto ya es más activo y posee una cantidad de líquido amniótico relativamente aumentada en proporción al tamaño fetal. También se ha reportado una frecuencia del 0.9% de nudos de cordón en fetos abortados, esto apoya la propuesta que sugiere su formación en etapas tempranas del embarazo 2.
Otros autores han referido que la formación se da durante el parto, descripción que no es contundente, puesto que existen reportes de detección prenatal por ultrasonido. Anteriormente no se disponía de datos específicos o hallazgos ecográficos de sospecha para el diagnóstico prenatal. No obstante, en el año 2004 en España, López Ramón y Cajal describió un nuevo signo por ultrasonido al que denominó “signo del cordón ahorcado”, este dato fue encontrado en 5 pacientes, en las cuales se corroboró el hallazgo al nacimiento 3. Este signo se muestra mediante el uso de Doppler color y consiste en un círculo incompleto del cordón umbilical que se rodea a sí mismo, apreciado en un corte axial (figura 1-a). Además, en un corte sagital se puede evaluar la presión que ejerce el nudo sobre el flujo de la vena umbilical, de esta forma se aprecia una sección transversal del asa que forma el nudo, por arriba y debajo del cordón (figura 1-b). Este signo puede hallarse incluso mediante escala de grises, pero será con Doppler color una mayor precisión diagnóstica. Estudios recientes proponen también el uso de ultrasonido 4D para la detección de estos hallazgos, con utilidad máxima en el segundo trimestre, aunque con una sensibilidad del 65% 3,4.
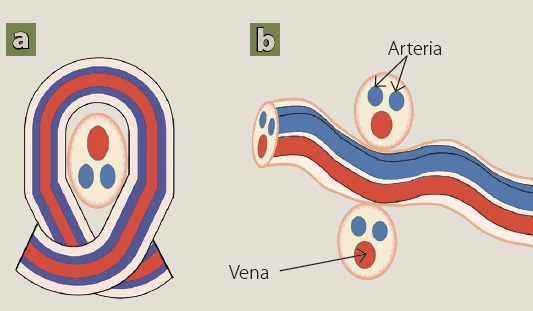
a) Cortetransversal “signo del cordón ahorcado”, el cual describe que el cordón forma una soga sobre sí mismo. b) Corte sagital, se puede observar una sección transversal del asa que forma el nudo y podrá evaluarse la presión que ejerce este sobre la vena umbilical.
Figura 1 Signos ecográficos de nudo verdadero de cordón
Existen varios factores predisponentes en la formación de un nudo verdadero, tales como cordones largos (mayores a 55 cm), polihidramnios, fetos pequeños para edad gestacional, gemelos monoamnióticos, embarazo postérmino, feto masculino y otros relacionados como diabetes gestacional, multiparidad, edad materna avanzada, hipertensión crónica y obesidad 5,6. Aunque los nudos suelen carecer de importancia clínica, se han asociado a resultados perinatales adversos entre los que destacan acidosis fetal, bajo puntaje de Apgar al minuto, riesgo de cesárea de urgencia y muerte fetal intrauterina. Por lo que diversos autores sugieren la búsqueda intencionada por ecografía ante la presencia de factores de riesgo, así como vigilancia fetal cardiotocográfica, puesto que la presencia de desaceleraciones intraparto puede ser el primer indicio de esta patología 7,8.
Se describen 4 casos de pacientes con hallazgo al nacimiento de nudo verdadero de cordón umbilical durante el periodo comprendido de enero a diciembre de 2020, atendidas en un hospital de tercer nivel, quienes cursaron con alteraciones del registro cardiotocográfico durante el trabajo de parto o periodo expulsivo; de igual forma, se comentan los resultados perinatales encontrados.
Caso 1
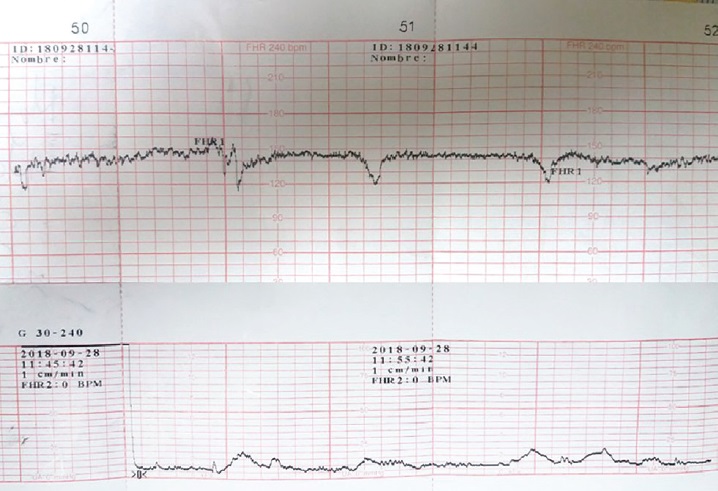
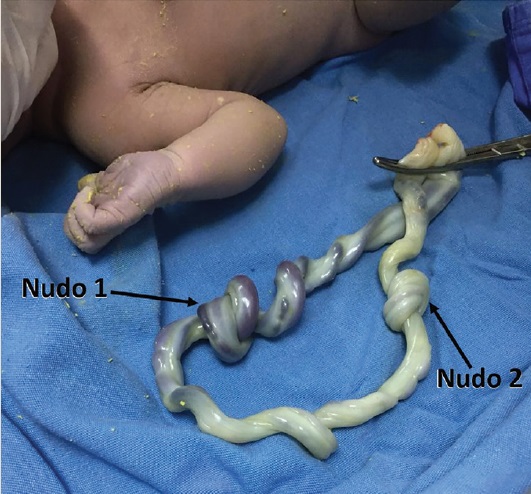
Paciente de 35 años, multigesta, con tres pérdidas gestacionales previas, ingresó a nuestra unidad hospitalaria con embarazo de 39.1 semanas de gestación, con diagnóstico de diabetes gestacional realizado a la semana 26, manejada con tratamiento dietético y farmacológico, en buen control metabólico. A su ingreso sin trabajo de parto, con Score de Bishop 2 puntos, por estas características y por la patología materna y edad gestacional, se decidió iniciar maduración cervical con prostaglandinas E2 intracervical. Al encontrarse en fase latente cursó con ruptura espontánea de membranas con presencia de líquido amniótico meconial y posteriormente con desaceleraciones variables de la frecuencia cardiaca fetal hasta 90 latidos por minuto (figura 2), sin respuesta a maniobras de reanimación intrauterina, lo cual ameritó interrupción urgente del embarazo vía abdominal. Se obtuvo recién nacido vivo, de sexo masculino, peso 3,010 g, talla 51 cm, Apgar 7-8, Silverman 3, Capurro 39.2 semanas, con hallazgo de doble nudo verdadero de cordón umbilical impregnado de meconio (figura 3). Se destinó a alojamiento conjunto y se egresó con la madre 48 horas después, sin complicaciones.
Caso 2
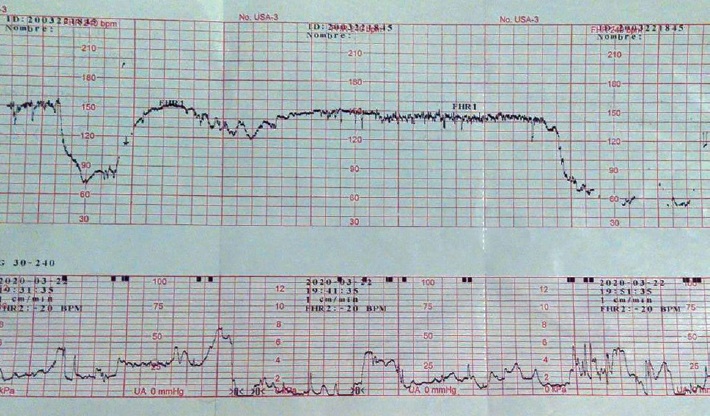
Paciente de 39 años. gesta 2, cesárea 1, con 39.6 semanas de gestación. Ingresa al hospital con trabajo de parto activo y actividad uterina regular, por lo que se mantiene a libre evolución. Durante el registro intraparto, se observa variabilidad mínima, con frecuencia cardiaca fetal basal de 147 latidos por minuto y presencia de desaceleración variables, por lo que se inician maniobras de reanimación intrauterina, sin obtener respuesta alguna, ya que persiste con variabilidad mínima y descensos de la frecuencia cardiaca fetal hasta 60 latidos por minuto (figura 4), se sospecha de probable compromiso funicular y se activa código de respuesta inmediata obstétrica para resolución vía abdominal urgente. Sin embargo, se obtuvo recién nacido sin vitalidad, de sexo masculino, peso 2,930 g, talla 50 cm, Apgar no valorable, Silverman no valorable, Capurro 39.5 semanas. Se advierte la presencia de nudo verdadero apretado (figura 5) y líquido amniótico meconial.
Caso 3
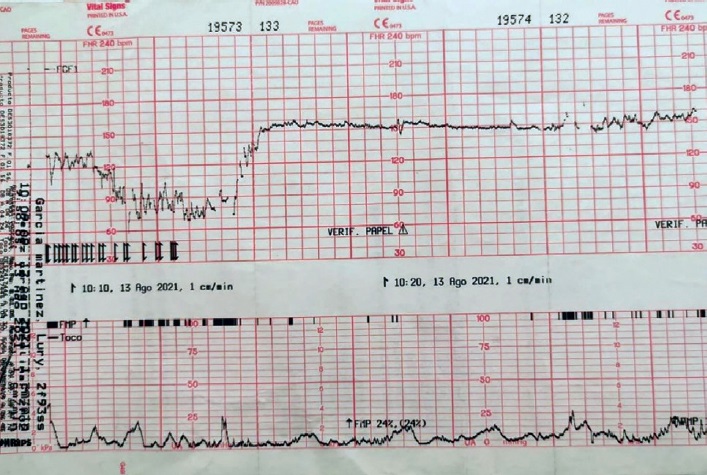
Paciente de 19 años, gesta 1, embarazo de 38.5 semanas de gestación, con obesidad mórbida (índice de masa muscular [IMC 38]), diabetes gestacional desde la semana 24, en tratamiento únicamente con dieta de 1,600 kilocalorías y control metabólico adecuado. Acude en fase activa del trabajo de parto y actividad uterina regular por lo que continua a libre evolución. Durante la fase expulsiva presenta desaceleración tardía prolongada (figura 6), la cual recupera con maniobras de reanimación intrauterina, por lo que se trasladó a sala de expulsión y se atendió parto vaginal sin complicaciones. Se obtuvo recién nacido, masculino, 2,940 g, Apgar 8/9, Silverman 2, Capurro 39.1 semanas, hallazgo de nudo verdadero apretado (figura 7), líquido amniótico claro, se mantuvo en alojamiento conjunto y se egresó sin complicaciones a las 24 horas postparto junto a la madre.
Caso 4
Paciente de 36 años, gesta 3, partos 2, con 40.2 semanas de gestación, ingresa con actividad uterina irregular y ruptura prematura de membranas de 4 horas de evolución, con Score de Bishop de 6 puntos, por lo que se decide conducción de trabajo de parto con oxitocina a dosis respuesta. Evoluciona satisfactoriamente a fase expulsiva; sin embargo, minutos después cursa con desaceleraciones tardías (figura 8). Por condiciones obstétricas favorables se trasladó a sala de expulsión y se obtuvo vía vaginal a recién nacido de sexo femenino, peso 3,240 g, talla 49 cm, Apgar 7/9, Silverman 2, Capurro 40.1 semanas, con hallazgo de nudo verdadero de cordón umbilical apretado (figura 9) y líquido amniótico claro, no fétido. Permaneció en alojamiento conjunto y se egresó con la madre a las 24 postparto, sin complicaciones.
DISCUSIÓN
La distocia funicular es una alteración de la circulación fetoplacentaria, debida a una afección directa al cordón umbilical, dentro de la cual encontramos los nudos verdaderos. Estos se encuentran asociados con una morbilidad perinatal que rebasa el 11% y un incremento de mortinatos hasta 10 veces mayor en comparación con una gestación sin alteraciones funiculares 9. Se considera que la formación de un nudo verdadero se lleva a cabo durante el primer trimestre, alrededor de la semana 9 a 12. Su presentación puede variar de uno hasta 5 nudos 6,10. En nuestro reporte, registramos 4 casos de distocia funicular por nudo verdadero de cordón umbilical, sucedidos en nuestro centro hospitalario y diagnosticados de manera incidental a la resolución del embarazo, todos ellos durante el año 2020, tiempo en el cual se obtuvo un total de 11,601 nacimientos, por lo que se estimó una incidencia del 0.03%, similar a la cifra más baja encontrada en la literatura mundial 1,2,10.
Es extremadamente raro encontrar un nudo verdadero de cordón que por sí solo cause muerte fetal, esto debido a que la gelatina de Wharton y la presión hidrostática de los vasos umbilicales evitan que el nudo se apriete por completo. Si esto llega a ocurrir, el trastorno hemodinámico se debe a que los movimientos reactivos fetales acentúan la compresión funicular en lugar de disminuirla, apretando aún más el nudo; en este caso la muerte fetal será repentina e inevitable 11,12.
Desde hace varias décadas se cuenta con el uso del registro cardiotocográfico para la evaluación clínica del estado hemodinámico en relación a la madre y al feto, y que tiene como objetivo único la detección de hipoxia fetal. Uno de los patrones que indican un estrés hipóxico o mecánico son las desaceleraciones. Estas se definen como el descenso en la frecuencia cardiaca fetal por debajo de la línea basal de más de 15 latidos por minuto con duración de más de 15 segundos, se asocia a una respuesta refleja para disminuir el gasto cardiaco ante situaciones de estado hipóxico, con la finalidad de mantener el metabolismo aeróbico el miocardio fetal 13,14. Y pueden encontrarse 4 tipos diferentes.
Desaceleraciones tempranas: disminuyen y vuelven a la línea basal de forma gradual. Coinciden con las contracciones uterinas y se cree que son secundarias a compresión de la cabeza fetal. No traducen hipoxia/acidosis fetal 15.
Desaceleraciones variables: presentan un descenso brusco en menos de 30 segundos, seguidas de una rápida recuperación hasta la línea de base. Constituyen la mayoría de las desaceleraciones durante el parto, y reflejan la repuesta de los barorreceptores al aumento de la presión arterial, generalmente están asociadas a compresión del cordón umbilical. Tienen forma de “V”16.
Desaceleraciones tardías: son en forma de “U” con variabilidad reducida, presentan un inicio y retorno gradual a de la línea de base, esto se produce cuando transcurren más de 30 segundos entre el punto máximo de una contracción uterina y el nadir o punto más bajo de la desaceleración. Son indicativas de una respuesta a hipoxia fetal mediada por quimiorreceptores 17.
Desaceleraciones prolongadas: tienen una duración mayor a 3 minutos, son mediadas por quimiorreceptores, por tanto, indican hipoxia fetal. Las que superan los 5 minutos con bradicardia sostenida menor 80 latidos por minuto y variabilidad reducida, están frecuentemente asociados con hipoxia/acidosis fetal aguda y ameritan intervención urgente 18.
Dentro de los factores predisponentes para nudo verdadero se encuentran la longitud excesiva del cordón umbilical, polihidramnios, diabetes gestacional, exceso de movimientos fetales, multiparidad, feto de sexo masculino, hipertensión crónica y pacientes sometidas a amniocentesis 12.
En un estudio realizado por Hershkovitz en Israel en el año 2001, que incluyó 69,139 embarazos únicos, donde el objetivo fue determinar los factores de riesgo obstétrico y el resultado perinatal de los fetos con nudo verdadero del cordón umbilical (n = 841), a través de un análisis de regresión logística múltiple, se encontró que los siguientes factores estaban significativamente asociados a nudo verdadero de cordón: gran mutiparidad (más de 10 partos) (OR 1.4, IC 95%, 1.22-1.59) (p < 0.001), hipertensión crónica (OR 1.7, IC 95%, 1.20-2.49) (p = 0.0030), polihidramnios (OR 1.1, IC 95%, 1.04-1.41) (p = 0.049), pacientes sometidas a amniocentesis (OR 1.2, IC 95%, 1.03-1.50) (p = 0.02), feto masculino (OR 1.4, IC 95%, 1.29-1.69) (p < 0.001), prolapso de cordón (OR 3.4, IC 95%, 1.79-6.16) (p < 0.001), circular de cordón a cuello (OR 1.9, IC 95%, 1.65-2.26) (p < 0.001). Los autores concluyeron que ante estos factores de riesgo se deben realizar exámenes ecográficos meticulosos para detectar la presencia de nudos verdaderos 19.
En nuestras pacientes pudimos asumir que entre los principales factores de riesgo se encontró diabetes gestacional, multiparidad y feto de sexo masculino. Ninguna de ellas tenía evidencia de seguimiento ecográfico o búsqueda intencionada para el diagnóstico prenatal de esta distocia funicular. Se registró un caso de muerte perinatal, lo cual llama mucho la atención puesto que, para el número de casos de este reporte, se considera extremadamente elevado, en contraste con la incidencia de mortinatos reportada en la literatura. Las principales características y hallazgos perinatales se resumen en las tablas 1 y 2.
Tabla 1 Principales características perinatales
| Casos | Media de edad | EG promedio | Incidencia | ||
|---|---|---|---|---|---|
| n = 4 | 32.2 años | 39.3 SDG | 0.03% | ||
| Caso | Edad | SDG | Gestas | Comorbilidad | Nudos |
| 1 | 35 | 39.1 | 4 | DMG | 2 |
| 2 | 39 | 39.6 | 2 | - | 1 |
| 3 | 19 | 38.5 | 3 | DMG | 1 |
| 4 | 36 | 40.2 | 1 | - | 1 |
Tabla 2 Principales hallazgos perinatales
| Principales hallazgos perinatales | Casos | Porcentaje |
| n = 4 | 100% | |
| Edad materna avanzada | 3 | 75% |
| Adolescente | 1 | 25% |
| Multiparidad | 1 | 25% |
| DMG | 2 | 50% |
| RN masculino | 3 | 75% |
| Alteraciones del RCTG | 4 | 100% |
| Muerte fetal | 1 | 25% |
| Aparición de meconio | 2 | 50% |
| Cesáreas | 2 | 50% |
| Partos | 2 | 50% |
Chesnoff y Flecher, en 1977, mediante un reporte de 50 casos, confirmaron que el nudo verdadero de cordón umbilical no afecta la presión de perfusión venosa, no obstante, el grosor del nudo y un diámetro pequeño del cordón umbilical, incrementaron las presiones con la consecuente alteración en la perfusión a través del nudo. Estos hallazgos son considerados con alta asociación con complicaciones en la evolución clínica del embarazo, hasta el momento con una baja frecuencia de muerte intrauterina 20.
Mediante estudios histopatológicos se ha encontrado que el nudo verdadero provoca una gran compresión de la gelatina de Wharton 12. Al examen microscópico frecuentemente se reporta trombosis mural de la vena umbilical en el sitio del nudo, con distensión venosa distal a este. Estos hallazgos representan gran relevancia en el campo clínico, puesto que el trastorno hemodinámico generado es similar al descrito a la compresión funicular por partes fetales 1,12.
Dentro de los retos que existen para iniciar la evaluación periparto en la identificación de nudo verdadero de cordón umbilical, incluyen la búsqueda intencionada de hipomotilidad fetal previo a las 37 semanas de gestación, alteraciones en la frecuencia cardiaca fetal, y un registro cardiotocográfico no tranquilizante. Estos datos pueden incrementar nuestra sospecha, pero hasta el momento no existen recomendaciones de herramientas clínicas o de imagen validadas que ayuden a precisar el diagnóstico, ya que pueden presentarse en otras patologías obstétricas 10,21.
El diagnóstico ultrasonográfico prenatal de nudo verdadero fue descrito en 1995 por Sepúlveda 22. Sin embargo, fue 20 años más tarde que Ramón y Cajal por medio de ecografía Doppler y reportó el denominado “signo del cordón ahorcado”. Este autor y sus colaboradores hallaron una intermitencia de la velocimetría Doppler secundario a estrechamiento de la vena umbilical, asociado a un incremento de la presión transabdominal ejercida mediante el transductor 4.
A pesar de ello, Bohiltea describió en 2016 que solo 0.08% de los nudos verdaderos son diagnosticados de manera prenatal 23. Y de acuerdo con Sherer, en su reporte en 2020, la precisión diagnóstica depende de la visibilidad del nudo del cordón umbilical al momento de la exploración ecográfica, la experiencia del operador y de la capacidad de reportar este hallazgo. Esto conlleva a que su rentabilidad diagnóstica mediante estudio de imagen aún sea muy baja y su identificación continúa siendo incidental hasta el momento del parto 24.
CONCLUSIÓN
El nudo verdadero de cordón umbilical tiene una incidencia baja, pero puede asociarse a desenlaces adversos, incluyendo muerte intrauterina o perinatal. El diagnóstico o sospecha prenatal es difícil, debido a la limitación en las herramientas diagnósticas, y aunque se dispone de signos ecográficos descritos por varios autores, los cuales pueden apoyar al clínico a la detección temprana, debe considerarse que esta detección sigue siendo dependiente de la experiencia del observador, la calidad del equipo de ecografía y la edad gestacional. En nuestro informe se mostraron algunos de los factores de riesgo que pudieron haber predispuesto esta condición, tales como feto de sexo masculino, multiparidad, diabetes gestacional y edad materna avanzada. A pesar de registrar una incidencia baja, la mortalidad se presume elevada. No obstante, son necesarios estudios epidemiológicos a fondo para determinar a precisión estos datos.
La relevancia de una patología funicular de este tipo radica en que el seguimiento prenatal deberá ser estrecho tomando en cuenta los posibles resultados perinatales. Por consiguiente, la vigilancia anteparto, la vía de nacimiento y la interrupción de urgencia deberán ser los adecuados.











 nueva página del texto (beta)
nueva página del texto (beta)