INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica con el potencial de afectar casi cualquier tejido. Con respecto a otras enfermedades autoinmunes, como la enfermedad celiaca y la colitis ulcerativa, las manifestaciones gastrointestinales son menos comunes en pacientes con diagnóstico de LES. No obstante, de presentarse, suelen ser severas y hasta pueden arriesgar la vida del paciente1.
El daño al músculo liso intestinal o al sistema nervioso entérico en pacientes con LES provoca la aparición de un cuadro de pseudoobstrucción intestinal (POI), que se caracteriza por dolor y distensión abdominal frecuentemente acompañados de vómito, náusea, anorexia, constipación o diarrea2. En estos pacientes es habitual la coexistencia de complicaciones hematológicas, articulares, urológicas y renales3.
La integración de los datos clínicos, resultados de laboratorio y hallazgos por imagen, conduce a mayor certidumbre del diagnóstico de POI, lo que evita tratamientos inadecuados, en especial, la cirugía abdominal. En estos pacientes, la tomografía computada (TC) de abdomen mostrará alteración parietal y mecánica del tracto gastrointestinal, pero sin obstrucción orgánica verdadera4.
El presente trabajo tiene como objetivo reportar el caso de una paciente con POI asociado a LES, para lo cual se incluyen los datos clínicos, resultados de laboratorio, hallazgos imagenológicos, tratamiento y estado de salud reportado en el seguimiento. Se hace énfasis en la aportación de los estudios de imagen al esclarecimiento del cuadro clínico, y se compara con casos similares actuales.
PRESENTACIÓN DEL CASO
Paciente del sexo femenino de 19 años, ama de casa, con antecedente de LES, nefropatía lúpica y trombosis de la vena cava inferior, quien ingresó al servicio de urgencias del hospital por haber manifestado, durante 3 días previos, dolor abdominal no localizado, distensión abdominal y vómito.
Un mes antes había sido hospitalizada por presentar edema, equimosis, mialgias, artralgias y dolor abdominal. El diagnóstico de LES fue establecido, al conjuntar los signos y síntomas con los hallazgos del laboratorio, quien reportó títulos altos de anticuerpos anti-ADN de doble cadena (anti ds-DNA) y anticuerpos antinucleares (ANA). Durante ese internamiento, se observó por TC un trombo en la vena cava superior, inflamación de epiplón y mesenterio, ascitis y adenomegalias mesentéricas. Para el estudio de estas últimas, se le realizó la escisión de 2 nódulos linfáticos en los que, por medio de estudios histopatológicos, se identificó hiperplasia sinusal intensa sin datos de malignidad. Después de esta intervención quirúrgica, la evolución de la paciente fue buena, hubo mejora de su estado general y egresó con tratamiento farmacológico instalado de prednisona y acenocumarina.
Un mes después, regresó al servicio de urgencias. En la exploración física se encontró abdomen con distensión, doloroso durante la palpación, sin ruidos peristálticos y en estado afebril. El laboratorio reportó hemoglobina de 9.3 mg/dl, leucocitos de 7.4 × 103 por mm3, indicadores de la función renal y hepática dentro de parámetros normales, hipocalemia leve (K 3.04 mEq/L) y el resto de los electrolitos dentro de los valores de referencia. En la función hemostásica, el recuento de plaquetas fue de 200 × 103 por mm3, el tiempo de protrombina de 15 s y el tiempo de tromboplastina parcial activada de 23.8 s. El examen general de orina resultó sin alteraciones, y los valores serológicos fueron positivos para anticuerpos anti-Smith, anti ds-DNA y ANA, y negativos para inmunoglobulina A (IgA), inmunoglobulina G (IgG), inmunoglobulina M (IgM) y anticoagulante lúpico, encontrándose depleción de moléculas C2 y C3 del complemento.
La TC de abdomen reveló signos distensión en asas proximales del intestino delgado, edema de pared e imagen en diana, estenosis en íleon cerca de la válvula ileocecal, colitis en colon ascendente y transverso, congestión vascular, líquido libre en cavidad abdominal (cerca de 1000 cm3), adenitis mesentérica e inflamación de epiplón y mesenterio (figura 1 y figura 2). El trombo que había afectado la vena cava superior se encontró disminuido al 50% del tamaño establecido en la TC del internamiento previo (figuras 3a y 3b). Con respecto de los riñones y las vías urinarias altas, se observó nefromegalia bilateral y uretero hidronefrosis derecha (figuras 4a y 4b). No se identificaron signos de obstrucción intestinal verdadera.

Figura 1 Corte axial de tomografía contrastada en fase venosa donde se observa uréter con infiltración parietal y dilatación proximal (flecha verde), zona de pseudoobstrucción intestinal (flecha naranja) y engrosamiento de las paredes intestinales, además de dilatación intestinal (flecha blanca).

Figura 2 Corte axial de tomografía contrastada en fase de eliminación donde se aprecia engrosamiento de pared y dilatación intestinal (flecha blanca) y líquido de ascitis en la región anterior de la cavidad abdominal (flecha morada). Los uréteres aparecen con eliminación parcial del medio de contraste (flecha roja), infiltración de sus paredes, obstrucción y dilatación proximal (flecha verde).
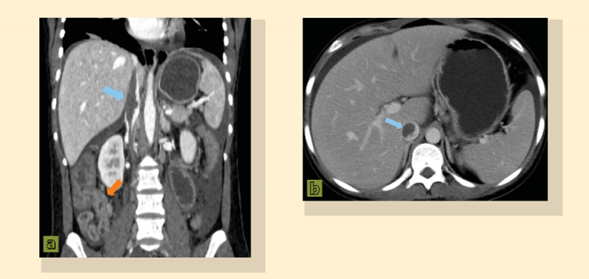
Figuras 3a y 3b Reconstrucción coronal y corte axial de tomografía contrastada en fase venosa. Se señala con flecha azul la trombosis en la vena cava inferior y con flecha naranja la imagen sugestiva de pseudoobstrucción intestinal.

Figuras 4a y 4b a) Cortes axiales de tomografía contrastada en fase nefrográfica y b) fase de eliminación en los que se observa obstrucción con dilatación proximal de uréteres (flecha verde) y eliminación parcial del medio de contraste (flecha roja), respectivamente.
Como parte del abordaje médico, se inició tratamiento con ayuno, sonda nasogástrica, monitoreo continuo, hidrocortisona, gluconato de calcio, y se sustituyó la acenocumarina por enoxaparina. No fue necesaria una intervención quirúrgica al descartarse el diagnóstico de obstrucción intestinal por medio de la TC de abdomen, decisión que fue apoyada por los servicios de Gastroenterología y Reumatología.
Al contrastar la información clínica y radiológica, se estableció el diagnóstico definitivo de pseudoobstrucción intestinal por enteritis lúpica y se continuó con la terapéutica establecida al ingreso. Se reportó buena respuesta al tratamiento, con reinicio de evacuaciones y disminución de la distensión abdominal al cuarto día. Finalmente, la paciente fue egresada al décimo día de estancia por mejoría clínica y no se reportó reincidencia del cuadro en los siguientes 12 meses.
DISCUSIÓN
La POI es una complicación infrecuente del LES, y su mecanismo fisiopatológico principal es la ineficiencia en la motilidad intestinal a causa de daño en su musculatura lisa, vascularización e inervación5,6. Establecer este diagnóstico es un reto, debido a que la anamnesis y exploración física no aportan los suficientes datos, sin embargo, en algunos pacientes esta enfermedad suele ser la primera manifestación de LES. De esta forma, se explica la importancia de los estudios de laboratorio e imagen en el manejo de estos pacientes.
En el caso aquí presentado, los principales diagnósticos diferenciales fueron las complicaciones postquirúrgicas y la exacerbación de la trombosis en vena cava inferior. La TC realizada al ingreso mostró disminución del tamaño del trombo y cambios postquirúrgicos normales, descartándose así ambas entidades.
Una de las características que hacen sospechar que la presencia de sintomatología intestinal se deba a POI, es que ocurra durante episodios de actividad del LES7,8. Esto fue observado en el presente caso, donde el reciente diagnóstico de LES, en conjunto con los títulos altos de anticuerpos específicos y la presencia de complicaciones relacionadas a lupus halladas en las imágenes por TC, como la hidronefrosis y la ascitis, ayudaron al establecimiento del diagnóstico y a un manejo adecuado que evitó una cirugía innecesaria, lográndose así la remisión inmediata de los síntomas abdominales. En este sentido, otros autores han publicado casos similares, donde el uso oportuno y la correcta interpretación de los estudios de imagen contribuyó al restablecimiento del paciente9.
Como parte del manejo integral de la paciente, se le dio seguimiento y, en la consulta, a los 12 meses de su internamiento, se encontraba con buen estado general y sin datos de reincidencia de los signos y síntomas intestinales, lo que ha sido reportado de igual forma por otros autores8,10.
CONCLUSIONES
Existen enfermedades que representan un reto para el médico clínico debido a que los datos resultantes de la anamnesis y la exploración física resultan insuficientes para realizar un diagnóstico certero, requiriéndose del apoyo de estudios auxiliares de diagnóstico. En el caso descrito, el antecedente de LES, la presencia de signos y síntomas abdominales, sumados a los resultados de laboratorio especiales y las imágenes obtenidas por TC, fueron decisivos para diagnosticar la POI, decidir el mejor manejo médico y prevenir intervenciones innecesarias, lográndose así la remisión inmediata del cuadro clínico y la ausencia de síntomas intestinales en los 12 meses posteriores al egreso.
Es importante resaltar que, al realizar una TC abdominal en la paciente que presentaba POI por LES, se observaron alteraciones parietales y peristálticas intestinales que por sí solas no permitían establecer un diagnóstico definitivo, de ahí que la identificación y correlación de la semiología del caso con los datos inmunológicos y de imagenología, fue decisiva en el diagnóstico diferencial con otras patologías abdominales, como la obstrucción intestinal.
CONFLICTOS DE INTERÉS
Todos los autores de este reporte de caso clínico declaran que en su elaboración no hubo conflicto de intereses. Este trabajo no contó con financiamiento, relación económica, personal o política, así como apoyos externos a la institución donde se elaboró que pudieran influir en el juicio de los investigadores.











 nueva página del texto (beta)
nueva página del texto (beta)



