Introducción
En los últimos años, la impresión tridimensional (3D) ha ido ganando terreno por su versatilidad y aplicaciones en diversos ámbitos, en especial en el área de la salud, por lo que resulta de nuestro interés su aplicación en la creación de modelos anatómicos, prototipos, prótesis personalizadas, entre muchas otras aplicaciones médicas.
En el mundo, las llamadas “tecnologías de fabricación por adición (TFA)” han cobrado importancia en diversos aspectos de la vida diaria. Esta técnica incluso ha sobrepasado las fronteras de casi de todos los campos de la industria y la ciencia, como la ingeniería, el diseño, la química, la farmacéutica, la biología y la medicina. En la actualidad, la confección de diseños a la medida de órganos y piezas prostéticas es una realidad.
La tecnología de fabricación por adición (TFA) es un conjunto de conocimientos técnicos cuyo objetivo es crear un objeto tridimensional mediante la superposición de capas sucesivas de diversos materiales. Esta tecnología es opuesta a la fabricación por sustracción en la cual se generan formas a partir de la eliminación de exceso de material. La impresión 3D requiere de un equipo y software especial donde a partir de un diseño o imagen se crea un modelo tridimensional que la impresora reconoce y “lee”, y a partir del cual el objeto se va construyendo por la adición “capa por capa” del material deseado (filamentos de polímeros o metales).
La impresión 3d en medicina
La impresión 3D (término introducido a la terminología MeSH en 2015) se define como “un conjunto de procesos usados para realizar un objeto físico tridimensional, también conocido como «prototipado rápido»”. Esto se realiza mediante la aplicación capa por capa de un material sólido a temperatura ambiente, con un punto de fusión conocido controlado por un sistema computarizado para crear dicho objeto1.
Esta técnica fue desarrollada originalmente para imprimir capas secuenciales finas de material, seguido de un proceso de curado con luz ultravioleta para formar sólidas estructuras tridimensionales al que se denominó "estereolitografía", descrita por primera vez en 1986 por Charles W. Hull2. Con el transcurso de los años, esta técnica ha evolucionado a pasos agigantados y se ha logrado volverla más rápida y compleja.
La elaboración de objetos mediante impresión 3D se realiza a partir de un archivo cuya base estructural es un modelo tridimensional virtual viable, en el caso de su aplicación en medicina, son requeridos los estudios de imagen de un paciente para crear un molde a la medida. Un modelo no es sino la representación digital de lo que se planea imprimir mediante algún programa computarizado para modelarlo.
En la actualidad existe una amplia variedad de programas de cómputo especializados, útiles en este proceso principalmente los de tipo CAD (computer-aided design o diseño asistido por computadora) y los de tipo CAM (computer-aided manufacturing o fabricación asistida por computadora) de uso extendido en el área de las ingenierías, ejecutables y modificables en diversas plataformas como BLENDER® y AutoCAD®, los archivos resultantes son utilizados como base en el diseño de diversos objetos compatibles con la impresión en tercera dimensión.
Desde que fue posible combinar impresión 3D con la tecnología tipo CAD/CAM, se ha intentado fabricar estructuras tridimensionales biomiméticas (con imitación anatomofuncional de un tejido) únicas del tejido u órgano que se desea replicar, utilizando las imágenes médicas de los pacientes para intentar preservar al máximo su anatomía3. La resonancia magnética nuclear (RMN), la tomografía axial computarizada (TAC) y otras imágenes radiográficas son las principales fuentes para obtener información volumétrica tridimensional de tejidos y órganos. La información obtenida mediante estos recursos se almacenan en un archivo de imágenes digitales (archivo .DICOM, por sus siglas en inglés) que después se utilizan para desarrollar el modelo CAD mediante un proceso de ingeniería inversa. Así, este proceso transforma la "anatomía analítica" en "anatomía sintética"4,5.
Este tipo de archivos son, por definición, un constructo tridimensional, virtual e intangible. Actualmente la impresión 3D es una herramienta que nos permite, mediante un programa de impresión especial, construir un modelo a partir de lo virtual a lo tangible. Para esto es necesario convertir el diseño o modelo a un formato o “idioma” conocido por la impresora con un archivo de extensión .STL (Stereolitography). A partir de este formato, la impresora ejecuta los comandos para la construcción de cualquier modelo, en coordenadas milimétricas englobadas en el espacio de impresión conforme a los ejes X, Y y Z (figura 1)5.
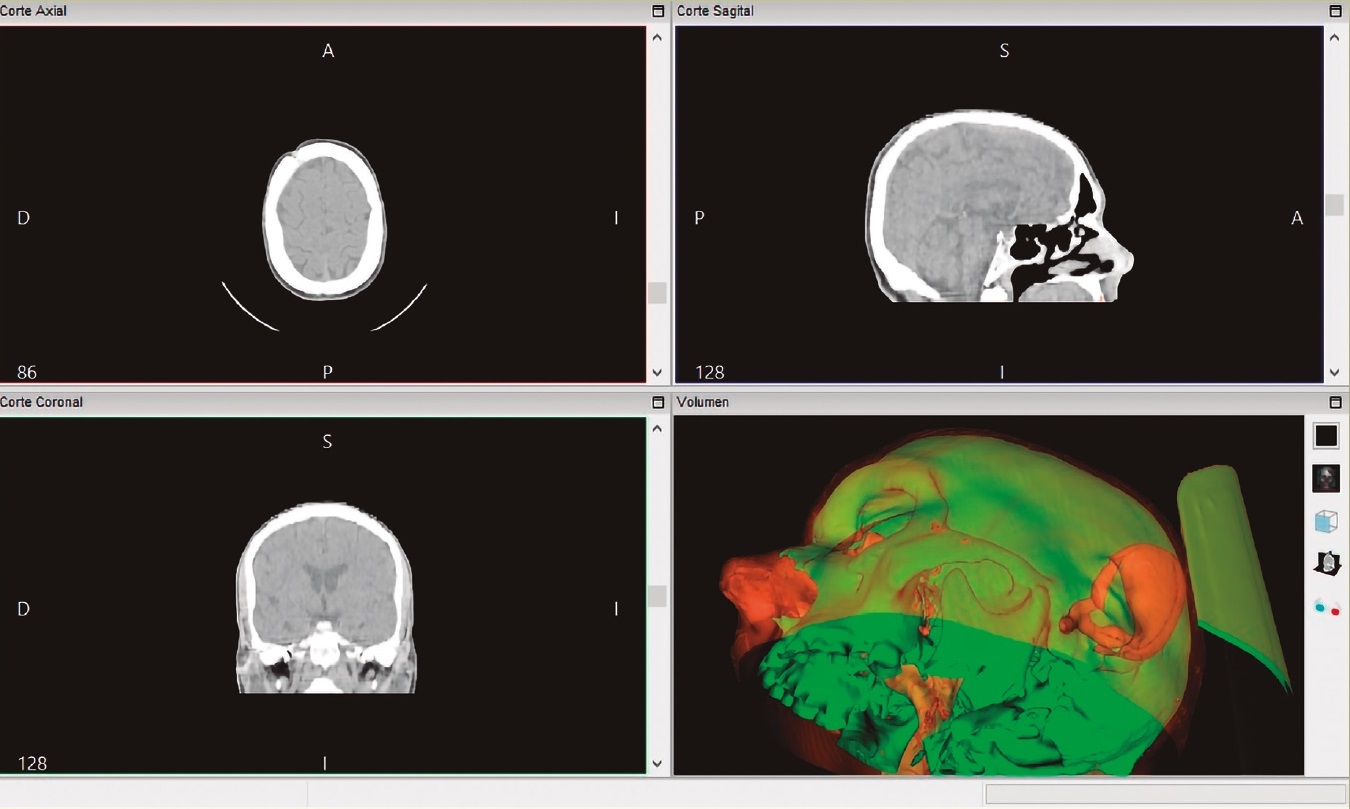
Imágenes: otorgadas por los autores
Figura 1 Ejemplo de reconstrucción a partir de una TC de cráneo con cortes sagitales, coronales y axiales en Invesalius© versión 3.1 que es un software libre de ingeniería reversa que utiliza una secuencia de archivos 2D tipo DICOM para generar volúmenes o superficies como archivos de mallas para crear modelos físicos de la anatomía del paciente utilizando TFA. InVesalius fue desarrollado en CTI (Centro de Tecnología de la Información Renato Archer) en 2007, un instituto de investigación del Centro de Ciencia y Tecnología de Brasil y está disponible sin costo.
La impresora 3D consiste esencialmente de un brazo robótico multieje o mejor conocido como robot cartesiano (con 3 ejes X,Y,Z) con una boquilla extrusora, una fuente de energía, y un sustrato para depositar el material fundido5.
En la mayoría de los casos de impresión 3D, se utilizan materiales termoplásticos que como su nombre lo indica, adquieren la forma semilíquida a temperaturas mayores a los 120 oC, convirtiéndolo en un material fácilmente aplicable mediante la boquilla extrusora que va depositando finas capas sobre una plataforma hasta la construcción del modelo, que se endurece a medida que la temperatura del material disminuye. Esta técnica permite utilizar materiales termoplásticos como el PLA (ácido poliláctico), ABS (acrilonitrilo butadieno estireno), HDPE (polietileno de alta densidad), metales sintéticos, e inclusive materiales comestibles o fármacos.
Aplicaciones de los modelos 3D en medicina
Hasta la fecha existen más de 80 artículos indizados en PUBMED que indican las distintas aplicaciones médicas de las impresiones 3D en la medicina, las cuales pueden agruparse de forma general en 3 categorías:
Modelos anatómicos
Los modelos 3D pueden emplearse con fines educativos, tanto para pacientes como para estudiantes, médicos en adiestramiento y cirujanos, y pueden jugar un papel importante en el proceso de reconstrucción de casos quirúrgicos complejos. Estos modelos asisten al cirujano en demostrar la complejidad de los casos al paciente y a sus familiares, también son excelentes auxiliares para entender la naturaleza del procedimiento por médicos en entrenamiento y especialistas5.
Planeación preoperatoria
La impresión 3D se ha introducido recientemente en el campo quirúrgico como una herramienta para una mejor comprensión de cualquier anomalía subyacente compleja. Esto puede mejorar y facilitar la calidad diagnóstica y ayudar en la planificación prequirúrgica. Se ha demostrado su aplicación y beneficio en la cirugía craneofacial y maxilofacial6,7,8,9,10,11,12. Los primeros estudios en cirugía ortopédica, neurocirugía, cirugía de columna, cirugía cardiovascular y cirugía abdominal, demostraron una mejora significativa en el diagnóstico y tratamiento debido a una mejor apreciación de la estructura afectada, mayor precisión y posibilidad de una adecuada planificación previa13,14,15,16,17,18. Simular todos los pasos quirúrgicos complicados por adelantado usando modelos prototipo puede ayudar a prever complicaciones intra y postoperatorias. Esto puede resultar en una reducción del tiempo cirugía que permite un uso rentable de las salas19,20. El empleo de placas en las fracturas articulares complejas, como las de acetábulo, osteotomías en displasia del desarrollo de la cadera u osteotomías de alineación, son un claro ejemplo de su utilización dado que permite la planeación del premoldeado de las placas de osteosíntesis -incluso antes de esterilizarlas-, la selección del implante ideal de acuerdo con sus dimensiones, la longitud de los tornillos, la direccionalización y sitios de cuidado en su manejo5.
Investigación médica
La impresión 3D abre nuevas oportunidades para las actividades de investigación científica, pudiendo ayudar a elucidar los procesos fisiológicos que aún no se entienden completamente. La hemodinámica puede ser investigada, por ejemplo, mediante RM de velocidad codificada o por mediciones de flujo óptico en modelos transparentes21.
Implantes
La impresión de modelos 3D está siendo aplicada en la generación de implantes personalizados como prótesis de rodilla y cadera “hechos a la medida”. El modelado rápido de fijadores externos 3D personalizados es ahora una realidad que permite al cirujano tener una experiencia visual y táctil preoperatoria que le hace posible anticiparse a las dificultades quirúrgicas.
La reconstrucción de la cadera, del fémur y la rodilla son otras áreas quirúrgicas que potencialmente se benefician de esta técnica. Los materiales biocompatibles incluyen metales, cerámicas y polímeros. Las biocerámicas como la hidroxiapatita son actualmente el material preferido para la reconstrucción ósea22,23,24,25.
Limitaciones de la impresión 3D
Esencialmente se comentan 3 limitantes en la impresión 3D: las dimensiones del objeto a imprimir, el tiempo y los costos5. La impresión 3D sólo puede aplicarse a estructuras que no excedan ciertas dimensiones ya que las impresoras no son capaces de producir modelos extremadamente grandes, como el cuerpo entero. La limitación se supera actualmente al producir una versión en miniatura de una estructura grande mediante posprocesado o dividiendo el modelo completo en partes más pequeñas que se pueden combinar después de la impresión.
Una limitación importante son el tiempo y el costo que se invierte en la generación de objetos 3D. En la actualidad, el uso generalizado de prototipos rápidos para la planificación quirúrgica o el diseño de implantes individuales no parece justificarse porque los procedimientos de planificación estándar o los implantes estándar son suficientes. Sin embargo, en los casos complicados, los costos adicionales pueden compensarse por los tiempos operativos reducidos y una mayor tasa de éxito del procedimiento quirúrgico.
El tiempo necesario para producir un objeto 3D también limita su uso en cirugía a casos electivos y lo hace inadecuado para situaciones de emergencia5.
La bioimpresión 3d: un paso hacia el futuro, más allá de la impresión 3d, de la mano de la medicina regenerativa
La medicina regenerativa (término introducido a la MeSH en 2004) se define como “el campo de la medicina relacionado con el desarrollo y uso de estrategias dirigidas que tienen como objetivo la reparación o reemplazo de órganos, tejidos y células dañados, enfermos o metabólicamente deficientes a través de la ingeniería de tejidos, trasplante de células, u órganos artificiales o bioartificiales y tejidos”26.
Para lograr este objetivo, los andamios biomédicos hechos de polímeros naturales o sintéticos se han utilizado habitualmente en aplicaciones biomédicas y de ingeniería de tejidos para reemplazar o regenerar los tejidos nativos funcional y estructuralmente. En general, estos andamios deben cumplir con varias funciones obligatorias como proporcionar vías internas para la unión celular y la migración (poros), transferir varios factores de crecimiento y productos de desecho, y mantener su forma, mientras las células continúan creciendo y desarrollando propiedades mecánicas adecuadas o compatibles.
El desarrollo de sistemas libres de disolventes, a base de agua, ha permitido la impresión directa de materiales biológicos en andamios 3D que podrían utilizarse para el trasplante con o sin células sembradas27. Por lo tanto, la tecnología de bioimpresión 3D es uno de los métodos más apropiados para producir andamios para cultivos celulares, se logra así ensamblar material biológico o células en una organización prescrita para crear estructuras funcionales tales como microarreglos celulares o estructuras anatómicas tridimensionales (MeSH 2013) lo que permite que se mantengan dentro de la estructura 3D, su fisiología y viabilidad. Los avances introducidos por esta técnica han aumentado considerablemente la capacidad de controlar la distribución del tamaño del poro, su volumen y la interconectividad de los poros en los andamios. Algunos procesos de impresión en 3D se realizaron en hidrogeles como andamios y se obtuvieron con éxito estructuras 3D a temperatura ambiente sin ningún efecto significativo en la viabilidad celular28.
La impresión 3D capa por capa consiste en dar un posicionamiento preciso de materiales biológicos, bioquímicos y células vivas, con el control espacial de la colocación de estos componentes funcionales puede obtenerse una copia fiel del tejido original.
Existen algunos enfoques para la bioimpresión 3D como el biomimetismo (imitación anatomofuncional de un tejido), el autoensamblaje autónomo y los minitejidos (en bloques de construcción). El fin común de todos ellos es generar un tejido con propiedades biológicas y mecánicas adecuadas para la restauración clínica del tejido y la función de los órganos29,30,31,32.
El reto principal en la impresión 3D es convertirla a una bioimpresión, en la que sea posible reproducir la compleja microarquitectura de los componentes de la matriz extracelular (MEC) y los diferentes tipos de células con la resolución suficiente para recapturar la función biológica.
Los materiales actualmente utilizados en el campo de la medicina regenerativa para la reparación y regeneración se basan principalmente en el empleo de polímeros de origen natural (incluyendo alginato, gelatina, colágeno, quitosano, fibrina y ácido hialurónico, a menudo aislados de tejidos animales o humanos) o moléculas sintéticas como el polietilenglicol (PEG). Las ventajas de los polímeros naturales para bioimpresión y otras aplicaciones de ingeniería de tejidos son su similitud con la MEC (matriz extracelular) humana y su bioactividad inherente. La ventaja de los polímeros sintéticos con propiedades físicas específicas es que pueden adaptarse para aplicaciones particulares. Los desafíos en el uso de polímeros sintéticos incluyen una baja biocompatibilidad, productos de degradación tóxica y pérdida de propiedades mecánicas durante la degradación. Aun así, los hidrogeles sintéticos, que son a la vez hidrófilos y absorbentes, son atractivos para múltiples aplicaciones en la medicina regenerativa debido a la facilidad de controlar sus propiedades físicas durante la fabricación32.
A medida que los tejidos bioimpresos se desarrollan in vivo, deben ser susceptibles de remodelación, facilitando la formación de estructuras moduladas por los requerimientos celulares y fisiológicos. Lo más importante es que los materiales deben apoyar el apego, la proliferación y la función celular33.
Las principales tecnologías utilizadas para depositar y modelar materiales biológicos son: la inyección, la microextrusión y la impresión asistida por láser (figura 2). Deben considerarse las diferentes características de éstas, que son de manera general la resolución superficial, la viabilidad celular y los materiales biológicos utilizados para la impresión, así como sus ventajas y desventajas en general (tabla 1)34,35,36.

Figura 2 a) Las impresoras térmicas de inyección calientan eléctricamente el cabezal de impresión para producir pulsos de presión de aire que fuerzan gotitas desde la boquilla, mientras que las impresoras acústicas utilizan pulsos formados por presión piezoeléctrica o ultrasónica. b) Las impresoras de microextrusión utilizan sistemas dispensadores neumáticos o mecánicos (pistón o tornillo) para extruir perlas continuas de material y/o células. c) Las impresoras asistidas por láser utilizan láseres enfocados en un sustrato absorbente para generar presiones que propulsan materiales que contienen células sobre un sustrato colector.
Tabla 1 Concentrado de las características de los distintos tipos de impresoras 3D comúnmente utilizadas en el área de la salud.
| Tecnología | Otros nombres | Materiales utilizados | Precisión | Costo | Ventajas | Desventajas |
|---|---|---|---|---|---|---|
| Térmicas de inyección |
Deposición fundida (fused deposition modeling-FDM) |
• Polímeros epóxicos basados en acrílicos • ABS • PLA •Biomateriales (policaprolactona) |
++ | $$ | • Disponibilidad de materiales biocompatibles • Buena precisión a costo razonable |
• Constructos frágiles, fuerza moderada • Los modelos son de un solo material • Opciones de color limitadas |
| Microextrusión | Inyección modelada por depósito del material |
• ABS • PLA • Metales |
+ | $ | • Materiales de bajo costo • Resistentes • Larga duración |
• Menor precisión • Superficies del modelo con prominentes escalones |
| Asistidas por láser |
Selective laser sintering (SLS) Selective laser melting (SLM) |
• Plásticos • Polímeros sintéticos • Metales |
+++ | $$$$$ | • Propiedades mecánicas diversas • Variedad de materiales • Alta resistencia para piezas funcionales • Materiales biocompatibles • No requiere soportes adjuntos (no metálicos) |
• Acabados de alta precisión • Modelos son de un solo material • Costo de producción muy elevado. |
La elección de células para la impresión de tejidos u órganos, es crucial para el correcto funcionamiento de la impresión. Los tejidos y los órganos comprenden múltiples tipos de células con funciones biológicas específicas y esenciales que deben retomarse en el tejido trasplantado. Además de los tipos de células funcionales primarias, la mayoría de los tejidos también tienen tipos de células que proporcionan funciones de soporte, estructurales o de barrera, participan en la vascularización o proporcionan un nicho para el mantenimiento y la diferenciación de las células madre. Las opciones actuales para imprimir células implican el depósito de múltiples tipos de células primarias en patrones que representan fielmente el tejido nativo o que imprimen células madre que pueden proliferar y diferenciarse en los tipos de células requeridos32.
La célula elegida para impresión debe ser capaz de expandirse en números suficientes en dicha impresión. El control preciso de la proliferación celular in vitro e in vivo es importante para la bioimpresión. La escasa proliferación puede dar lugar a la pérdida de viabilidad del impreso trasplantado, mientras que demasiada proliferación puede dar lugar a hiperplasia o apoptosis. Además, el momento de la proliferación celular es importante. Inicialmente, puede ser deseable una alta tasa de proliferación celular para poblar la construcción, pero a largo plazo, la proliferación debe mantenerse a una velocidad adecuada para lograr la homeostasis tisular, aunque sin hiperplasia. Se ha intentado resolver este problema mediante la transfección viral o el uso de moléculas pequeñas para inducir la proliferación celular y prevenir la senescencia37,38.
Al igual que con cualquier tejido u órgano trasplantado, el rechazo del implante impreso por el sistema inmune del receptor es un problema potencial que puede ser superado usando una fuente autóloga de células o estrategias de la tolerancia-inducción. Las fuentes autólogas de células pueden obtenerse a partir de biopsias, desde la generación y diferenciación de células madre autólogas o mediante reprogramación32.
Actualmente hay protocolos establecidos para el aislamiento, expansión y diferenciación celular, donde las células del estroma mesenquimal (CsMS) pueden ser una fuente prometedora para las técnicas de bioimpresión. Los números clínicamente relevantes de CsMS que se han generado con éxito in vitro para ensayos clínicos, y los futuros avances en las técnicas de cultivo celular, permiten que el uso de otras poblaciones de células madre para aplicaciones clínicas de la bioimpresión, sea una posibilidad real32. Las células utilizadas deben ser lo suficientemente resistentes para sobrevivir al proceso y soportar las condiciones fisiológicas una vez trasplantadas, incluyendo fuerzas físicas tales como estrés de cizallamiento y presión, así como factores de estrés biológicos incluyendo presencia de toxinas, enzimas y un pH no fisiológico.
Un enfoque alternativo al paradigma bioimpresión-transplante es la bioimpresión in vivo, en donde las células y los materiales se depositan directamente sobre o en un paciente. Con el aumento de la velocidad y la resolución de las bioimpresoras 3D, este enfoque puede ser viable para la regeneración in vivo de los tejidos, inmediatamente después de la lesión o durante la cirugía. Una herramienta quirúrgica robótica combinada con una bioimpresora podría ser capaz de eliminar y reemplazar los tejidos durante la misma cirugía o tal vez ser aplicada para acelerar la restitución de los tejidos eliminados por la intervención quirúrgica39.
Conclusiones
La importancia de la aplicación de las TFA en medicina radica en permitir la reproducción de un tejido u órgano mediante el uso de la bioimpresión, con lo que se espera un impacto trascendente en múltiples especialidades médicas (cirugía plástica reconstructiva, cirugía maxilofacial, ortopedia, cirugía de columna, artroscopía, cirugía de trasplantes, entre muchas otras). La expectativa en Latinoamérica de estas tecnologías es que sean un campo emergente en beneficio de los pacientes con la generación de implantes u órganos personalizados que favorezcan el pronóstico y la evolución de los tratamientos otorgados.











 nueva página del texto (beta)
nueva página del texto (beta)



