INTRODUCCIÓN
Las picaduras de himenópteros ocurren con frecuencia y, por lo general, no son peligrosas. En una persona sana (es decir, no alérgica) la reacción después de una picadura es limitada a la aparición de síntomas locales menores; en contraste, en personas con alergia al veneno de insectos pueden producirse reacciones locales severas y manifestaciones sistémicas que incluyen al choque anafiláctico1. Estas reacciones pueden ser inmediatas o diferidas, en función del tiempo entre la picadura y la aparición de los signos o los síntomas2.
La alergia al veneno de los himenópteros ocurre en personas de cualquier edad, sin embargo, es más común en adultos que en niños. Este tipo de reacciones alérgicas sistémicas ocurren en 0.3 a 7.5% de la población en general (2.3% en área rural). La tasa de mortalidad se estima en 0.09-0,4 por un millón de habitantes al año, lo que significa que de 15 a 20 personas mueren cada año por esta causa1,3-5. Existe una relación varón/mujer de 2:1, y cerca de la mitad de los que experimentan reacciones alérgicas a la picadura de himenópteros son atópicos6.
Las abejas y avispas no tienen una imagen negativa o "temible" en la sociedad, aunque en diferentes latitudes son los animales venenosos que producen la mayor cantidad de accidentes en los humanos. Estos insectos provocan, en muchos países, incluso más muertes que los arácnidos y los ofidios7.
La picadura se define como la introducción en la piel del apéndice de un animal, generalmente localizado en la parte distal del abdomen, cuyo fin es fundamentalmente defensivo (aguijón de las abejas, avispas o del alacrán). Los himenópteros son artrópodos pertenecientes a la clase Insectae. En la Península Ibérica, la abeja (Apis mellifera) presenta interés toxicológico7.
El veneno de los himenópteros está constituido por una compleja mezcla de sustancias con proteínas mayoritariamente neutras o de punto isoeléctrico básico, y las principales enzimas son péptidos y aminas biogénicas (peso molecular de 13-50 kD), que inducen una respuesta inmunológica (sensibilización) en ciertos individuos; estas proteínas poseen acciones farmacológicas y alergénicas capaces de provocar cuadros de envenenamiento en el humano y en animales4,8,9.
En este tipo de himenópteros existen características físicas importantes, entre las que se menciona su comportamiento defensivo, tamaño de colonias específicos, sitios de anidación, alta tasa de reproductividad, comportamiento migratorio, y a su vez, la exposición a estos se ve afectada por factores ambientales y ecológicos, y ya que están involucrados en casos de envenenamiento, esto se convierte en un importante problema de salud pública10,11.
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente varón de 39 años de edad, de ocupación talador, procedente de zona rural de Comayagua, Honduras, con historia de sufrir múltiples picaduras por abejas (Apis mellifera), de aproximadamente 3 horas de evolución, acompañado de síncope, secundario a caída en distinto plano de sustentación, con trauma en región frontoparietal bilateral. Posteriormente presentó edema en la región facial y dolor en el área de las picaduras, por lo que fue trasladado a un servicio de salud privado en la ciudad de Comayagua, donde se inició manejo por anafilaxia severa y extracción de múltiples aguijones. Posteriormente fue trasladado al Hospital Escuela Universitario, en Tegucigalpa, Honduras. Presentaba mal estado general, estridor laríngeo, cianosis y disnea, por lo que se decidió administrar un nuevo manejo farmacológico de anafilaxia, y previa sedación se intubó por vía endotraqueal.
Examen físico: edema facial, múltiples lesiones y excoriaciones, con mal patrón respiratorio. Signos vitales: P/A, 140/90; FC, 100/s; pulso, 100/s; FR, 52/s; temperatura, 37.2 °C; SatO2, 82%; peso; 80 kg; con múltiples picaduras en cara, cuello, tórax, abdomen y miembros inferiores. Se observan excoriaciones en región frontoparietal izquierda, edema en cara. ORL: mucosa oral húmeda, edematosa, con múltiples ulceraciones y cambios inflamatorios. Cuello: presencia de dolor a la movilización en región cervical. Cardiopulmonar: R1 y R2 rítmicos regulares, sin soplos, tiraje intercostal y subcostal, a la auscultación se detecta presencia de hipoventilación en ambos campos pulmonares. Abdomen: sin alteraciones. Extremidades: múltiples picaduras. Renal: anuria. Examen neurológico: Glasgow 13/15 (O=4, V=4, M=5), sensibilidad superficial y profunda alterada con hiperalgesia. Resto de examen neurológico: sin alteraciones.
En la Tabla 1 se describen los resultados de los exámenes de laboratorio. La biometría hemática reportó reacción leucemoide, neutrofilia, linfocitosis, hiperhemoglobinemia. La química sanguínea reportó: hiperglicemia, hipoalbuminemia, hipertransaminemia, hipernatremia, hiperkalemia y aumento de azoados, los gases arteriales evidenciaron presencia de acidosis metabólica y acidosis respiratoria. El examen general de orina reportó: hiperbilirrubinemia, hematuria, proteinuria, leucocituria y bacteriuria.
Tabla 1 Hallazgos de laboratorio
| Hallazgo | Resultado | Valor normal |
|---|---|---|
| Glóbulos rojos (x 106/uL) | 5.12 | (4.2-5.4) |
| Hemoglobina (g/dL) | 16.2 | (12-14) |
| Hematocrito (%) | 46.1 | (37-47) |
| Volumen corpuscular medio (fL) Hemoglobina corpuscular media (g/dL) Plaquetas (x 103/uL) |
90.1 31.7 235,000 |
(82-92) (26) (150-500) |
| Glóbulos blancos (x 103/uL) | 31.98 | (5.2-12.4) |
| Neutrófilos (%) Linfocitos (%) Glucosa (mg/dL) BUN (mg/dL) Creatinina (mg/dL) Albumina (mg/dL TSGO (U/L) TSGO (U/L) Sodio (mEq/L) Potasio (mEq/L) Calcio (mg/dL) pH PaCO2 (mmHg) HCO3 (mEq/L) PaO2 (mmHg) |
95.5 73.3 201 43 4.31 3.8 85 148 5.7 7.3 8.6 7.183 42.9 15.8 62.9 |
(40-74) (35-45) 15-37 (81-234) (0.2-1.5) (5.5-8.5) (0-40) (0-40) (135-145) (3.5-5.5) (8.5-10.2) (7.35-7.45) (35-45) (22-26) (80-100) |
BUN: Nitrógeno ureico en sangre; TSGO: Aspartato-aminotransferasa; TSGP: Alanino-aminotransferasa.
El paciente fue evaluado por el servicio de otorrinolaringología, quienes le realizaron una rinoflurolaringoscopía y reportaron vía aérea edematosa con presencia de múltiples abscesos, por lo cual se mantuvieron expectantes a su evolución (Figura 1). A su vez, fue evaluado por el servicio de nefrología, quienes refirieron que la orina tenía apariencia mioglobinúrica; además de gasto urinario 0.5 cm3/kg, con creatinina de 4 mg/dL, por lo que se consideró que el paciente estaba en fase de transición a daño y falla renal establecida por su evolución actual, por lo que se le indicó hemodiálisis de forma inmediata. Se estableció el diagnóstico de necrosis tubular aguda con lesión renal aguda, rabdomiólisis sobreañadida y daño hepatocelular asociado.
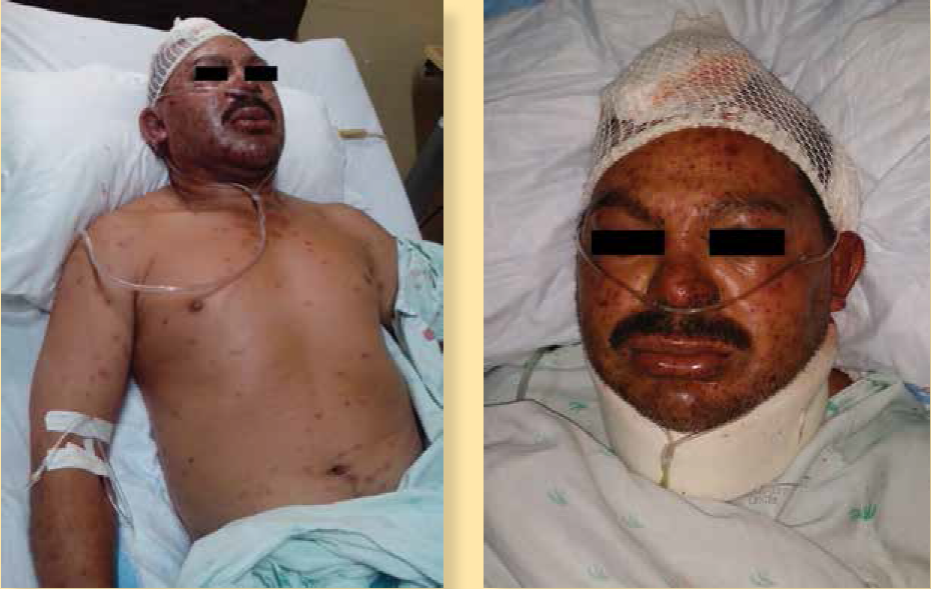
Fotos: Otorgadas por los autores del artículo
Figura 1 a) Múltiples picaduras generalizadas, con tumefacción difusa, 6 h posteriores al ataque masivo de abejas. b) Se observa presencia de múltiples picaduras con cambios inflamatorios y edema facial generalizado.
Doce horas después de su ingreso, el paciente continuaba con mala evolución clínica, hemodinámicamente inestable, con llenado capilar lento y frialdad distal, por lo que se inició apoyo hemodinámico con aminas vasoactivas (norepinefrina), y se acopló a un ventilador mecánico. Presentó falla multiorgánica (renal, hemodinámica y respiratoria), con mal pronóstico a corto plazo (APACHE: 17 pts / Mat: 26.2%; SOFA: 12 pts / Mat: 95%; RAMSAY: 5/6 / SAS: 2).
Veintidós horas después de su ingreso, el paciente continuó con falla orgánica múltiple; se escuchaban crepitaciones basales bilaterales a la auscultación, Glasgow de 7/10 (SOFA: 8, APACHE: 29 pts / Mat: 67.2%), se continuó manejo de hidratación y choque anafiláctico.
Veinticuatro horas después del ingreso, fue revisado por el servicio de Neurología, quienes evaluaron su estado de consciencia y encontraron Glasgow de 6/10 (O=1, V=nv, M=5), con edema facial importante que le impedía abrir los ojos. Pares craneales: pupilas 2 mm poco reactivas a la luz bilateral. Fuerza muscular: moviliza ambas extremidades. Respuesta plantar bilateral deficiente, reflejos, signos frontales y neurológicos ausentes. Tomografía axial computarizada (TAC) cerebral simple con edema cerebral generalizado, sin presencia de lesiones estructurales.
Fue reevaluado por nefrología, quienes decidieron realizar un nuevo ciclo de hemodiálisis. Se consignó diagnóstico de acidosis metabólica severa, diuresis 45 cm3/h (0.5 cm3/kg/h).
Siete h después, presentó pico febril (41 °C), en este momento continuaba acoplado al ventilador mecánico, y presentaba cuadro de agitación, por lo que se decidió aplicar nueva sedación, con lo que el paciente permaneció estable. Seis horas después, el paciente presentó paro cardíaco, por lo que se procedió a realizar maniobras de reanimación avanzada (adrenalina, bicarbonato) durante 30 minutos sin respuesta favorable, por lo que se le declaró fallecido.
DISCUSIÓN
Las abejas (familia Apidae) son fitófagas, se caracterizan por tener el abdomen peludo, dejan el aguijón clavado y mueren por eventración6. Los venenos de los himenópteros tienen los componentes más alergénicos entre los venenos de animales, y son los animales venenosos que mayor cantidad de fenómenos alérgicos producen12. Las lesiones que pueden conducir a la muerte se presentan por 2 mecanismos principales: la anafilaxia y el envenenamiento. El primer caso se da cuando el sujeto picado es hipersensible al veneno de abeja y el segundo cuando se producen picaduras masivas, las que suelen darse usualmente en trabajadores de apiarios o por el ataque de enjambres de abejas a la población en general3,10. En este caso, se clasificó taxonómicamente, por un estudio entomológico, como la especie Apis mellifera, del orden Hymenoptera y la familia Apidae.
El veneno puede producir bloqueo neuromuscular y conducir a parálisis respiratoria. Tiene acción destructiva sobre las membranas biológicas, por lo que algunas de las actividades biológicas más relevantes del envenenamiento son la hemólisis y la miotoxicidad7. Los envenenamientos masivos por abejas son capaces de causar una disfunción multiorgánica como resultado de los efectos tóxicos directos de la gran cantidad de veneno recibido. La muerte por envenenamiento masivo es rara y se produce principalmente en individuos que reciben más de 500-1500 picaduras (dosis letal). Se ha estimado que la toxicidad sistémica, en los adultos, puede suceder con un mínimo de 50 picaduras3,4,13-15. Cuadro que se observó en la evolución no satisfactoria del paciente.
Existen factores que aumentan el riesgo de picaduras y la morbimortalidad en este tipo de alteraciones, entre las que se mencionan: enfermedades cardiovasculares o pulmonares, edad avanzada (mayor de 40 años), antecedentes de atopia (historial de reacción alérgica grave, broncoespasmo severo), medicación (bloqueadores beta, inhibidores de la enzima conversiva de la angiotensina [IECA], antiinflamatorios no esteroideos [AINE]), estatus social (naturaleza del trabajo, lugar de residencia y manera de pasar el tiempo libre), fatiga física y mental, niveles aumentados triptasa y mastocitosis1,4,16. De los factores previamente mencionados, en el caso que se presenta concordaron la edad del paciente y su ocupación como talador en un hábitat rural.
El riesgo de desarrollar una reacción sistémica/anafiláctica varía entre 5 y 10% en adultos17, porcentaje a considerar por la gravedad de la situación clínica (Tabla 2). Las reacciones por picaduras de insectos pueden corresponder a 4 categorías: local (área de inflamación y dolor en la zona de la picadura), local extensa (a partir de la picadura, afecta una amplia región anatómica de la piel), sistémica o anafiláctica (compromete más de un sistema) y tóxica (dependiente de la cantidad de veneno inoculado) 6,12,16,18,19. Reacción sistémica grave (grado IV) que se presentó según el progreso clínico del paciente.
Tabla 2 Clasificación clínica de las reacciones alérgicas (según Müeller et al.)
| Gravedad de la reacción | Estadio | Manifestación clínica |
|---|---|---|
| Reacción locorregional | Edema considerable que afecta al menos a 2 articulaciones, con duración superior a 24 h | |
| Reacción general leve | Estadio I | Urticaria generalizada, angioedema, prurito, que se acompaña a veces de sensación de malestar y ansiedad |
| Reacción general intensa | Estadio II | Uno o varios síntomas del estadio I asociado al menos a 2 de los siguientes síntomas:
|
| Reacción general grave | Estadio III | Uno o varios síntomas del estadio II asociados al menos a dos de los siguientes síntomas:
|
| Shock anafiláctico | Estadio IV | Uno o varios síntomas del estadio III asociados al menos a 2 de los siguientes síntomas:
|
| Reacciones diferidas | Todos los signos evocan la enfermedad sérica, formas neuroencefálicas |
La reacción anafiláctica es la máxima expresión clínica de gravedad. Puede manifestarse con los siguientes síntomas: eritema/urticaria generalizada/angioedema, tos/obstrucción bronquial/dolor torácico, náuseas, vómitos, diarrea, mareos o desvanecimiento, hipotensión arterial grave, arritmia cardíaca y paro cardiorrespiratorio. Por lo que supone una emergencia médica ya que pone en riesgo la vida del paciente6,16,19,20. A su vez existen criterios clínicos que ayudan a realizar el diagnóstico de anafilaxia en estos pacientes6. Según los signos sistémicos que presentó el paciente, y en vista de que ameritó el uso de la unidad de terapia intensiva, se decidió realizar su traslado a un hospital de tercer nivel para su manejo integral y especializado.
Los venenos de los himenópteros son una compleja mezcla de proteínas, polipéptidos y constituyentes alifáticos 08. Los componentes descritos en la literatura son: la melitina (50-75%): induce el dolor, contiene propiedades hemolíticas y vasoactivas, reacción inflamatoria, aumento de permeabilidad capilar y contracción de músculo liso. Fosfolipasa A (12%): lesión tisular directa y muerte celular por lisis (hemolisis, rabdomiólisis). Hialuronidasa (1-3%): actúa como alérgeno. Apamina (2%): bloquea específicamente algunos tipos de canales de potasio y posee efecto neurotóxico. Péptido degranulador de mastocitos: produce la liberación de autacoides como derivados del ácido araquidónico, histamina y serotonina, y es el mayor responsable del eritema que aparece en la picadura, y es el responsable de originar reacciones inflamatorias de origen no inmunológico. Bloquea también algunos tipos de canales de K+ activados por voltaje. Otros componentes (histamina [0.7-1.6%], serotonina, dopamina, noradrenalina, bradiquinina, sustancia de reacción lenta, sacaparina, procamina y fosfolipasa B): actividad tóxica y contribución a la inflamación localizada y absorción del veneno7,13,21-23.
El tratamiento consiste en la remoción temprana de los aguijones, asegurar la vía aérea para una adecuada ventilación y oxigenación, analgesia, hidratación, manejo de la anafilaxia con adrenalina, uso de corticosteroides (hidrocortisona, metilprednisolona) y antihistamínicos (bloqueadores H2), manejo del broncoespasmo con broncodilatadores beta 2 adrenérgicos (salbutamol o fenoterol) o aminofilina intravenosa y medidas generales de soporte. El choque anafiláctico, la insuficiencia respiratoria y la insuficiencia renal aguda deben manejarse de manera rápida y efectiva. A su vez, se debe considerar hemodiálisis y plasmaféresis en el síndrome de envenenamiento7,12,21,24.
Las complicaciones directas de las picaduras masivas por abejas son el colapso anafiláctico, la insuficiencia respiratoria y la falla renal aguda7. La rabdomiólisis consiste en la destrucción, disolución o desintegración del músculo estriado, con liberación de electrolitos, mioglobina y otras proteínas sarcoplásmicas (creatina cinasa, aldolasa, deshidrogenasa láctica, alanino aminotransferasa, aspartato aminotransferasa), lo que puede ocasionar daño renal agudo25. La picadura masiva de abejas, es una causa de lesión renal aguda, se pueden presentar también complicaciones como arritmias, depleción de volumen, síndrome compartimental, lesión renal aguda, acidosis y coagulación vascular diseminada13,25,26.
Dentro de los diagnósticos diferenciales se pueden mencionar: erisipela, celulitis, dermatitis de contacto, linfedema, síndrome de Wells o celulitis eosinofílica, farmacodermias, exantemas virales y colagenopatías6. Los trastornos más comunes en el diagnóstico diferencial incluyen urticaria aguda generalizada o angioedema, exacerbaciones de asma aguda, síncope/débil, ansiedad/ataques de pánico, infecciones, traumas, neoplasias14,20.











 text new page (beta)
text new page (beta)



