INTRODUCCIÓN
En la actualidad, los conocimientos sobre las causas del cáncer de mama son insuficientes, por lo que la detección temprana sigue siendo el punto más importante en la lucha contra esta enfermedad. Cuando el cáncer de mama se detecta en una etapa temprana, las posibilidades de curación son elevadas; si se detecta de forma tardía, es raro que se pueda ofrecer un tratamiento curativo1),(2.
En México se diagnostican cada año 23,000 casos de cáncer de mama. Según cifras de la Secretaría de Salud, cada año se reportan 6,000 muertes por cáncer de mama en el país y se presentan alrededor de 23,000 casos nuevos, es decir, 60 al día1.
Anivel nacional, el cáncer de mama es el más frecuente en las mujeres y es el que causa más muertes. Según el Instituto Nacional de Geografía y estadística (INEGI), casi 70% de los casos se presenta en mujeres de entre 30 y 59 años de edad. Sin embargo, la tasa de mortalidad más alta se da en las mujeres mayores de 60 años3.
Los factores de riesgo son: la edad, que lo incrementa conforme ésta aumenta; historia familiar de cáncer de mama, especialmente en abuela, madre o hermana; el uso de terapias sustitutivas hormonales; la dieta rica en grasas y carnes, así como la obesidad, el sedentarismo y el consumo de tabaco y alcohol4.
El examen de las mamas se realiza por medio de la inspección y palpación, es muy importante para detectar en forma precoz la presencia de cáncer, y se complementa con una mastografía anual a partir de los 40 años, que en caso de existir factores de riesgo (como cáncer en la familia), se deberá efectuar a partir de los 35 años o 10 años antes de la edad en la que apareció el cáncer en el familiar directo. Las mujeres de los 20 a los 39 años se deberán hacer un examen clínico al menos cada 3 años5.
Este procedimiento debe realizarse anualmente por personal capacitado a toda mujer mayor de 25 años en cualquier día del ciclo menstrual, pero el mejor momento es de 5 a 7 días después del comienzo de la menstruación, debido a los nódulos que aparecen durante la fase premenstrual. Durante la exploración, es conveniente explicar a la mujer cómo debe explorarse ella misma, y al finalizar deberá verificarse si ha comprendido la técnica de la autoexploración.
Recomendaciones para la realización de la exploración1
Consentimiento de la paciente.
No es necesaria la tricotomía de la axila.
Puede acudir con aplicación de talcos, desodorantes, aceite en mamas y en región axilar.
Puede acudir en cualquier día del ciclo menstrual.
Debe considerar los signos y síntomas del periodo pre y transmenstrual (a la mujer menopaúsica se le realiza en cualquier día del mes).
Se debe realizar en el consultorio en presencia de la enfermera.
Puede acudir en periodo gestacional y de lactancia.
La exploración clínica se debe realizar sin guantes, ya que al utilizarlos se pierde la sensibilidad.
Si la piel esta húmeda (sudor) puede usar talco.
La exploración clínica se efectúa en dos tiempos: inspección y palpación6), (7.
INSPECCIÓN
La inspección se realiza con la vista. La paciente se encontrará sentada con el tórax y brazos descubiertos, bajo una iluminación adecuada y con el examinador parado frente a ella. Se divide en estática y dinámica.
Inspección estática
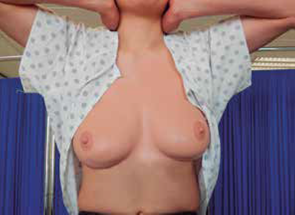
Con las extremidades superiores colgando a lo largo del tronco, en posición de relajación, se inspeccionan las mamas, aréolas y pezones (Figura 1); se observa la forma, volumen, simetría, bultos, hundimientos, cambios de coloración de la piel y red venosa. Los pezones deben ser de color homogéneo similar al de las aréolas; la superficie puede ser lisa o rugosa; observe si algún pezón está invertido (umbilicación), la dirección hacia la que apuntan, si hay exantema, ulceración o cualquier secreción que orienten a la sospecha de una lesión mamaria. Los tubérculos de Montgomery son dispersos, no sensibles, no supurantes y constituyen un hallazgo habitual (Figura 2).

Figura 1 Inspección estática: con las extremidades superiores colgando a lo largo del tronco en posición de relajación.

Figura 2 Tubérculos de Montgomery: son dispersos, no sensibles y no supurantes. Constituyen un hallazgo habitual.
Signos clínicos que se pueden encontrar durante la inspección
Pezón invertido (umbilicación) o cambio de dirección del mismo. Esto puede darse por padecimientos inflamatorios o infecciosos del pezón como la galactoforitis. En algunas ocasiones esta orientación existe desde el inicio del desarrollo de la glándula mamaria, si este no es el caso, se debe sospechar de patología mamaria maligna.
Retracción de la piel. Es un signo cutáneo que indica alteración fibroblástica subyacente, habitual de los carcinomas cercanos a la piel, pero también se puede encontrar secundario a traumatismos (necrosis grasa).
Cambios de coloración de la piel. Engrosamiento de la piel y poros prominentes, conocida también como piel de cochino o piel de naranja, característico de tumores que invaden a la piel, como el tumor de tipo inflamatorio, donde ocurre infiltración a los vasos linfáticos subdérmicos.
También existen cambios de coloración, como el eritema debido a procesos inflamatorios e infecciosos agudos, como abscesos, mastitis, ectasia ductal y galactocele infectado.
Secreción por el pezón. Puede haber secreción en forma espontánea. Se considera normal cuando es calostro o leche, y anormal cuando es de aspecto seroso, serohemático o hemorrágico.
Exantema o ulceración. Se observa en la enfermedad de Paget de la mama.
Red venosa. Puede ser visible en mujeres obesas o gestantes; los patrones venosos suelen ser similares en ambas mamas; en ocasiones, los unilaterales se deben a dilataciones de las venas superficiales, como consecuencia del flujo sanguíneo que irriga una neoplasia maligna.
Inspección dinámica
Ésta se realiza en 3 pasos:
-
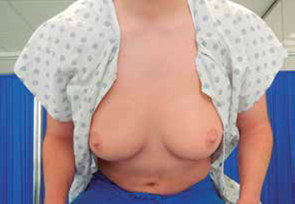
Primero. Sentada, se indica a la paciente que levante los brazos por encima de la cabeza. Esta postura aumenta la tensión en el ligamento suspensorio; durante este proceso se manifiestan signos cutáneos retráctiles que pueden pasar inadvertidos durante la inspección estática (Figura 3).
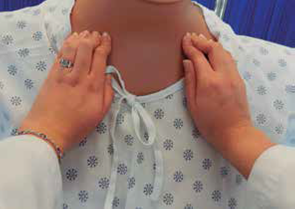
Segundo. Sentada, se le pide que presione las caderas con las manos y con los hombros rotados hacia atrás, o que presione las palmas de las manos una contra la otra para contraer los músculos pectorales, lo que pone de manifiesto desviaciones del contorno y de la simetría.
-
Tercero. Sentada e inclinada hacia adelante desde la cintura. Esta postura también induce tensión sobre los ligamentos suspensorios. Las mamas deben colgar a la misma altura. Esta maniobra puede resultar particularmente útil en la valoración del contorno y simetría de mamas grandes (Figura 4).
En todas las posiciones, las mamas deben ostentar simetría bilateral, un contorno uniforme y no se deben observar depresiones, retracción o desviación.
PALPACIÓN
Después de la inspección se procede a la palpación, que se realiza con la palma de la mano o con la yema de los dedos, en forma suave y metódica, para buscar lesiones en las mamas, axilas y regiones supra y subclaviculares.
La palpación se debe realizar en dos posiciones: sedente y supina.
Paciente en posición sedente
• “Barrido” de la pared torácica. La paciente se encuentra con los brazos sueltos a los costados. La palma de la mano derecha del examinador se coloca entre la clavícula derecha y el esternón de ella, y se desliza hacia abajo hasta el pezón para percibir posibles bultos superficiales. Este movimiento se repite hasta cubrir toda la pared torácica y se vuelve a hacer con la mano izquierda del lado izquierdo.
• Palpación digital manual. Se coloca una mano con la superficie palmar hacia arriba debajo de la mama derecha de la paciente; con los dedos de la otra mano se pasa sobre el tejido de la mama para localizar posibles bultos, comprimiéndolos entre los dedos y con la mano extendida. Se repite la palpación en la otra mama.
Palpación de los ganglios linfáticos:
Axilares centrales. Sujete la parte inferior del brazo izquierdo de la paciente con la mano izquierda, mientras explora la axila izquierda con la mano derecha. Con la superficie palmar de los dedos, agrúpelos e introdúzcalos en la axila hasta el fondo. Los dedos se deben colocar justo detrás de los músculos pectorales, apuntando hacia la parte central de la clavícula. Presione con firmeza de modo que pueda palpar rotando con suavidad el tejido blando contra la pared torácica y baje los dedos tratando de palpar los nódulos centrales contra la pared torácica (Figura 5). Si los nódulos centrales se palpan grandes, duros o dolorosos, entonces se palpan los demás grupos de nódulos linfáticos axilares.

Figura 5 Exploración de ganglios axilares: con la superficie palmar de los dedos agrupados e introducidos en la axila hasta el fondo, se deben colocar justo detrás de los músculos pectorales.
Mamarios externos (pectorales anteriores). Sujete el pliegue axilar anterior entre el pulgar y los demás dedos y palpe el borde del músculo pectoral por dentro.
Braquiales (axilares). Palpe la cara interna del brazo desde la parte superior hasta el codo.
Subescapulares. Colóquese detrás de la paciente y palpe con los dedos el interior del músculo situado en el pliegue axilar posterior. Utilice la mano izquierda para explorar la axila derecha.
-
Supraclaviculares. Introduzca los dedos en forma de gancho sobre la clavícula y rótelos sobre la fosa supraclavicular en su totalidad (Figura 6). Haga que la paciente gire la cabeza hacia el lado que está siendo palpado y eleve el hombro de ese mismo lado, para que sus dedos puedan penetrar más profundamente en la fosa. Indique a la paciente que incline la cabeza hacia adelante para relajar el músculo esternocleidomastoideo. Estos ganglios se consideran ganglios centinela (ganglios de Virchow), por lo que cualquier agrandamiento de ellos es muy significativo. Los ganglios centinela son indicadores de invasión de los vasos linfáticos por un carcinoma.
Subclavios. Se palpa a lo largo de la clavícula con un movimiento rotatorio de los dedos.
Los ganglios detectados se deben describir en función de su localización, número, tamaño, forma, consistencia, sensibilidad, fijación y delineación de los bordes.
Paciente en posición supina
Haga que la paciente levante un brazo y lo coloque por detrás de la cabeza, ponga una almohada o toalla doblada bajo el hombro, a fin de que el tejido mamario se extienda con más uniformidad sobre la pared del tórax.
Recuerde que el tejido mamario se extiende desde la segunda o tercera costilla hasta la sexta o séptima costilla, y desde el borde esternal hasta la línea medio axilar. Es necesario incluir la cola de Spencer en la palpación.
Planee palpar una zona rectangular que se extiende desde la clavícula hasta el pliegue inframamario y desde la línea media esternal hasta la línea axilar posterior y la axila por la cola de la mama.
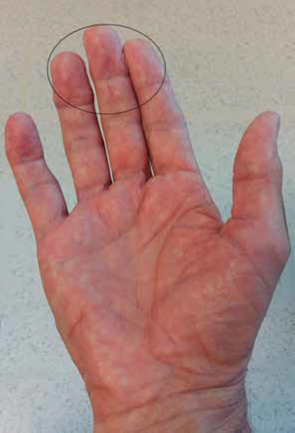
Utilice las yemas de los dedos 2°, 3° y 4° ligeramente flexionados (Figura 7). Se debe realizar una palpación sistemática, presionando suave pero firme sobre la pared torácica (Figura 8). En cada punto presione hacia adentro, utilizando 3 niveles de profundidad: leve, media y profunda. Independientemente del método empleado, deslice siempre sus dedos de un punto a otro. No los levante de la superficie del tejido mamario, ya que al hacerlo puede dejar de explorar una parte de éste.
El explorador debe dividir la mama mentalmente en 4 cuadrantes, trazando 2 líneas: una longitudinal y otra transversal que pasen por el pezón (Figura 9).
Para explorar la parte externa de la mama se pide a la paciente que gire sobre la cadera opuesta, colocando la mano en la frente y manteniendo los hombros apoyados en la cama. Se inicia en el cuadrante inferior externo siguiendo cualquiera de los 3 métodos: paralelas, radiales o circulares. Para explorar la parte interna de la mama, la paciente apoya los hombros sobre la cama con la mano en el cuello, elevando el hombro. Palpe desde el pezón hasta la parte media del esternón.
Paralelas. Comience por la parte superior de la mama y palpe toda su extensión vertical, primero hacia abajo y luego hacia arriba, hasta llegar al pezón, y después vuelva a colocar a la paciente para aplanar la parte medial de la mama (Figura 10).

Figura 10 Método de líneas paralelas: primero hacia abajo y luego hacia arriba hasta llegar al pezón.
Radiales. Del borde del hemisferio mamario hasta el pezón (es diferente en algunos textos, como en el Manual Mosby) (Figura 11).
Circulares. Se comienza en el borde exterior del tejido mamario y se efectúan movimientos en espiral hacia el pezón (Figura 12).
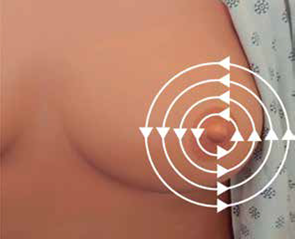
Figura 12 Método de líneas circulares: se comienza en el borde exterior del tejido mamario con movimientos en espiral hacia el pezón.
La exploración del pezón se debe realizar cuidadosamente para diferenciar el tejido normal con induraciones, como los papilomas intraductales, difíciles de identificar en el examen clínico.
Al final de la exploración se debe “exprimir” sobre la mama hacia el pezón en forma suave, para detectar secreciones anormales, de las cuales se debe solicitar un estudio citológico (Figura 13).

Figura 13 Expresión suave del pezón: al final de la exploración se debe “exprimir” sobre la mama hacia el pezón.
En caso de palpar tumoraciones, se deberá determinar su tamaño, forma, consistencia, movilidad, bordes, superficie, dolor, bilateralidad y posición (cuadrante u hora, si se le compara con la esfera de un reloj, y distancia de la aréola) (Figura 14).
CONCLUSIONES
Es importante realizar una técnica correcta de la exploración de mama para detectar tumoraciones sospechosas y, si fuera el caso, realizar el diagnóstico e iniciar el tratamiento oportunamente8.











 nueva página del texto (beta)
nueva página del texto (beta)