Introducción
El primer informe sobre insuficiencia vascular mesentérica con compromiso intestinal data de 1895, en el que se presentaron 2 casos clínicos que requirieron resección intestinal1.
La isquemia mesenterica se clasifica en crónica y aguda. La isquemia mesenterica aguda (IMA) se asocia a una mortalidad de entre el 50 y el 100%1,2. Las principales causas de IMA son: embolismo arterial (40-50%), trombosis arterial (20-35%), patologías no oclusivas (5-15%) y trombosis venosa mesenterica (5-15%)·1-2En el embolismo arterial, la mayoría de los émbolos son generados en las cavidades cardiacas (p. ej., fibrilación auricular) y el vaso más afectado es la arteria mesenterica superior1. La trombosis arterial (o isquemia crónica-agudizada) implica la oclusión súbita de un vaso previamente afectado por ateroesclerosis crónica1. La isquemia mesenterica no oclusiva implica la presencia de vaso constricción intestinal prolongada, lo que condiciona reducción del flujo sanguíneo intestinal, y se manifiesta típicamente en pacientes en estado de choque o falla orgánica múltiple1. La causa más rara de IMA, la cual presentó nuestro paciente, implica la trombosis venosa de los vasos mesentéricos (TVM)1,3.
La trombosis venosa del sistema esplácnico involucra las venas mesentéricas superior e inferior, vena esplénica, vena porta y las venas suprahepáticas4. La TVM genera uno de cada 5,000 a 15,000 ingresos hospitalarios, y es la causa de laparotomía exploradora en uno de cada 1,000 pacientes con síndrome abdominal agudo por año5. Es más común entre la quinta y la sexta décadas de la vida, y tiene ligera predominancia en varones5.
Caso clínico
Paciente masculino de 31 años de edad, originario de Haití (raza afroamericana), sin antecedentes personales patológicos relevantes. Su padecimiento inició 72 horas previas a su llegada a urgencias, con dolor abdominal generalizado de intensidad creciente, al que se añadió posteriormente náusea y vómito. A la exploración física, presentaba taquicardia y el resto de signos vitales eran normales. En la exploración abdominal se encontró distensión y signos de irritación peritoneal positivos. En los exámenes de laboratorio únicamente presentó leucocitosis leve. Se solicitaron radiografías simples de tórax y abdomen donde el único hallazgo fue la dilatación de las asas intestinales. El siguiente estudio fue un ultrasonido abdominal que mostró la vena porta con interior ecogénico, disminuida de calibre y sin flujo, venas supra hepáticas y arteria hepática permeables (Figuras 1 y 2) por lo que se realizó una tomografia (TAC) que mostró cambios inflamatorios de la mucosa del yeyuno e íleon proximal, líquido libre en cavidad abdominal y defecto de llenado en las venas mesenterica superior, espiénica y porta (Figuras 3 y 4).
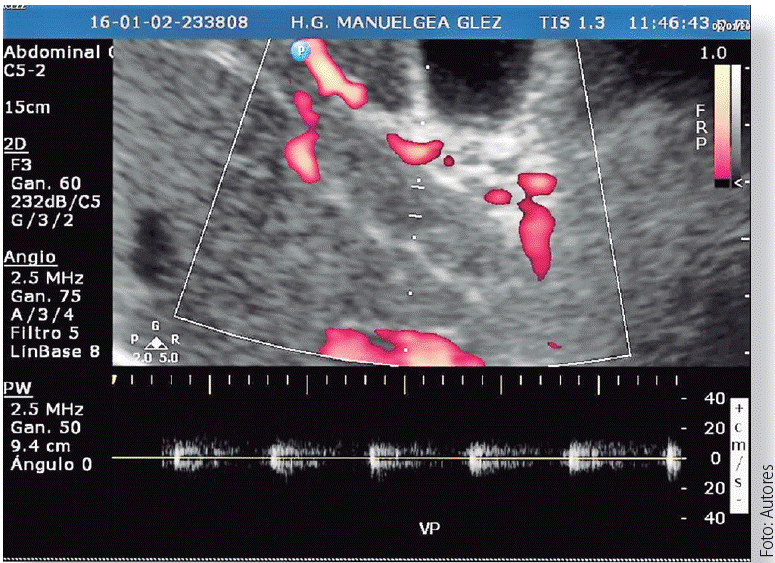
Foto: Stephen Oleksiak
Figura 1 Ultrasonido Doppler de vena porta: se aprecia ausencia de flujo en vena porta a causa de un trombo.
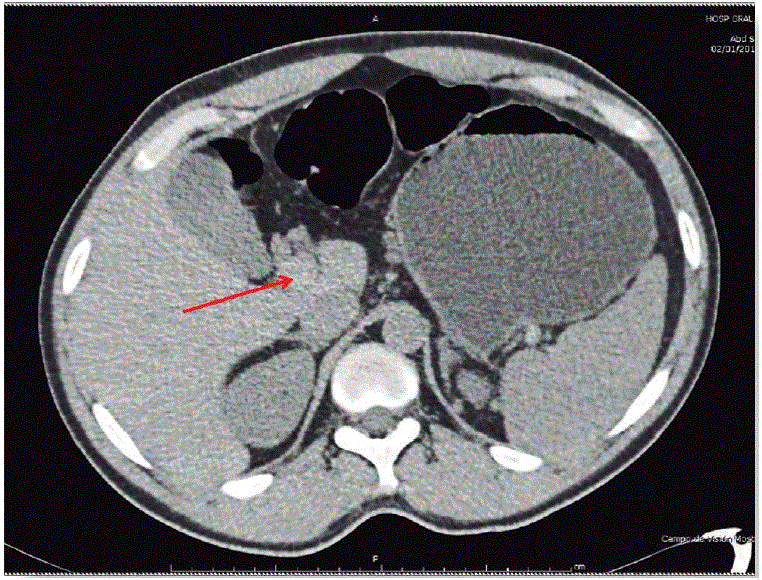
Foto Autores
Figura 3 Tomografía computada. En la flecha se señala la vena porta y un trombo en dicha localización
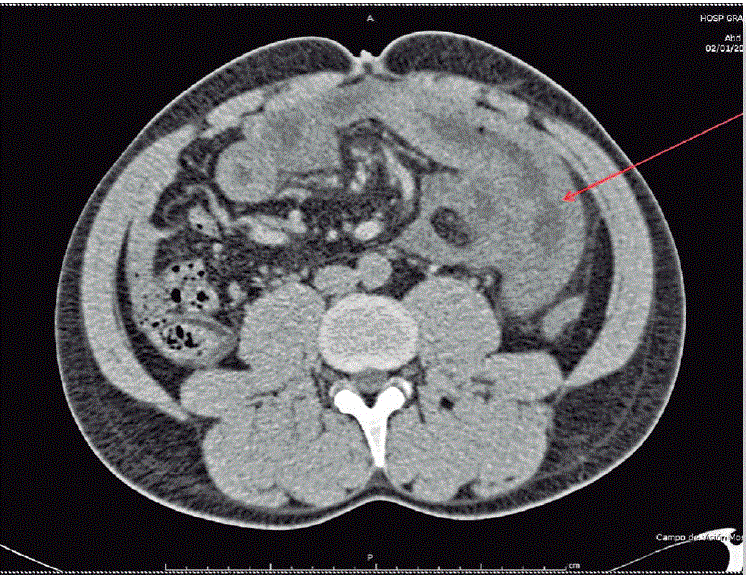
Foto Autores
Figura 4 Tomografía computada. En la flecha se señala el intestino delgado con cambios inflamatorios en la pared.
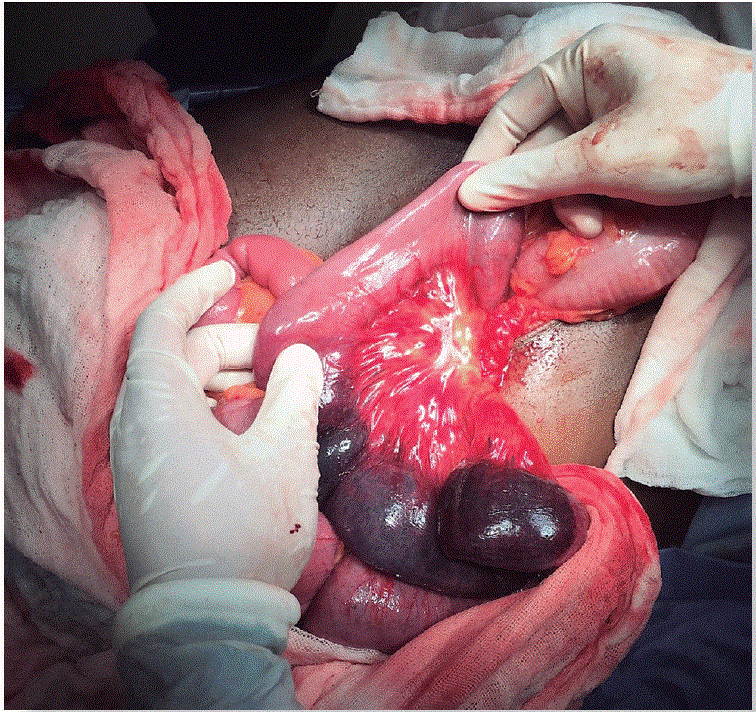
Acorde con estos hallazgos se realizó el diagnóstico de trombosis venosa esplácnica. Se inició tratamiento médico con: ayuno, sonda nasogástrica, reanimación con líquidos intravenosos, hepariną y antibiótico. Debido a los signos de peritonitis presentes y el diagnóstico por TAC, se decidió realizar laparotomía exploradora y se encontró un segmento de 10 cm de yeyuno proximal necrosado, con el resto del intestino con cambios isquémicos limítrofes (Figuras 5 y 6). Se realizó resección intestinal con formación de estoma terminal y yeyu nostomía de alimentación. En el periodo postquirúrgico, el paciente evoluciono adecuadamente y se mantuvo con anticoagulación y complementos nutricionales. Se realizaron estudios hematológicos, oncológicos y auto inmunitarios sin encontrarse datos positivos. En un segundo procedimiento quirúrgico se realizó la restitución del tránsito intestinal (yeyuno-yeyuno anastomosis mecánica). El paciente egresó del hospital con anticoagulante vía oral y cita a consulta externa para continuar con protocolo de estudio.
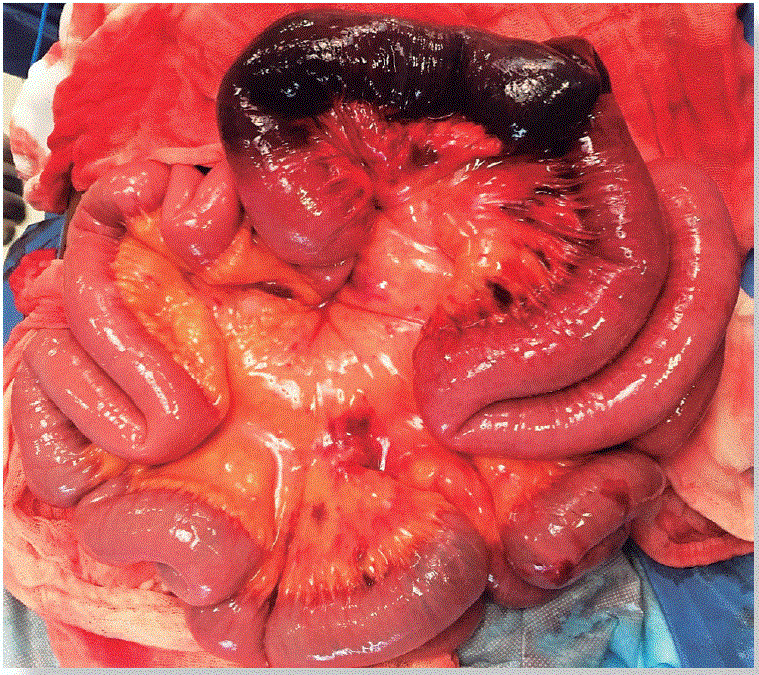
Foto Autores
Figura 5 Laparotomía exploradora. Segmento de intestino delgado (yeyuno) necrosado, hemorragias en el mesenterio y trombos venosos mesentéricos.
Discusión
La trombosis venosa mesenterica (TVM) ocasiona reducción en el retorno venoso, edema de pared intestinal, alteración en la perfusión microvascular, distensión intestinal e infarto segmentario o total1,6. La isquemia aguda conduce a metabolismo anaerobio intestinal, acidosis local, hiperperistalsis y dolor isquémico intenso por hipoperfusión de la pared
Esta entidad por lo regular es secundaria a otros estados patológicos, los más comunes son los síndromes de hipercoagulabilidad y las neoplasias ocultas1. Otras enfermedades que pueden ocasionar TVM incluyen: cirrosis hepática, neoplasias mieloproliferativas, condiciones inflamatorias intraabdominales (diverticulitis, pancreatitis, etc.), cirugía previa y trauma1-2. Hasta un 37% de TVM en los pacientes tiene un origen es idiopàtico5. Los vasos más afectados son: la vena mesenterica superior (70%), la vena porta y la vena mesenterica inferior1. Los segmentos más afectados son: el íleon (64-83%), el yeyuno (50-81%) y el duodeno (4-8%)5.
La presentación clínica generalmente es inespecífica y el 75% de los pacientes presenta síntomas vagos antes de las 48 h de lograr establecer el diagnóstico1. En cambio, la IMA de causa arterial tiene un inicio súbito y presenta un "dolor abdominal desproporcionado a la exploración física"3. En la TVM el síntoma más común es el dolor abdominal tipo cólico. Del 6 al 29% de los pacientes con IMA venosa se encuentra hemodinámicamente inestable al inicio. Si la isquemia progresa, el paciente presentará signos de irritación abdominal y datos de respuesta inflamatoria sistémica5.
Los estudios de laboratorio con mayor utilidad son aquellos que evalúan el estado hídrico, electrolítico y ácido-básico. Hasta el momento no existe ningún biomarcador clínicamente efectivo para diagnosticar isquemia mesenterica aguda1-2.
Los estudios de imagen útiles para el diagnóstico son: ultrasonido, angiografia por tomografia o por resonancia magnética y angiografia percutánea con catéter3. El ultrasonido Doppler tiene una sensibilidad y especificidad del 85 al 90%. Esta prueba es efectiva, no invasiva y de bajo costo3. La tomografia tiene una sensibilidad del 71-96% y especificidad del 92-94%, por 10 que es el método de imagen recomendado para el diagnóstico de los síndromes isquémicos mesentéricos viscerales3,6. La tomografia ayuda a determinar en algunos casos la etiología2 y también el grado de daño visceral, desde falta de reforzamiento y engrosamiento de la pared intestinal, hasta neumatosis y aire libre en cavidad abdominal3,6. Actualmente, la angiografia por catéter tiene mayor utilidad como modalidad terapéutica y permite realizar procedimientos endovasculares3.
El tratamiento médico inicial debe incluir: una adecuada reanimación con soluciones cristaloides isotónicas, monitoreo seriado de electrolitos, estado ácido-básico y estado hemodinámico3. Existen tres factores clave que determinan el tipo de tratamiento: el primero es la duración y severidad de la isquemia, el segundo es la naturaleza de la oclusión y, por último, la disponibilidad de recursos terapéuticos2. Los pacientes se deben mantener en ayuno debido a que la dieta enteral exacerba la isquemia intestinal aguda3. Se debe iniciar tratamiento con hepariną no fraccionada en todos los casos de IMA3. En los casos de TVM, la infusión inmediata de hepariną disminuye la recurrencia hasta en 12% posterior a resección intestinal y disminuye la mortalidad 37%5. El objetivo es la recanalización venosa5. Se debe iniciar antibióticos de amplio espectro debido a que existe aumento en la permeabilidad de la barrera intestinal con riesgo de translocación bacteriana, sobrecarga antigénica y riesgo de sepsis3.
Las principales estrategias terapéuticas en isquemia mesenterica aguda son: el tratamiento en-dovascular, la revascularización quirúrgica, la anticoagulación y laparotomía exploradora en caso de complicaciones viscerales3.
En todos los pacientes con isquemia mesenterica que presentan evidencia de peritonitis el tratamiento debe ser quirúrgico y puede ser con laparotomía o laparoscopia de urgencia3,5. La evaluación quirúrgica incluye: la inspección total del intestino evaluando color, actividad peristáltica y palpación de pulsos en arcadas arteriales. Durante el procedimiento se deben resecar los segmentos necrosados hasta los márgenes sanos y la decisión de realizar anastomosis primaria depende del estado del paciente2. En caso de viabilidad dudosa se puede realizar en 12 a 48 h una segúnda revisión (second-look)5. Los pacientes que requieren múltiples reintervenciones y resecciones tienen riesgo de síndrome de intestino corto2. El 60% de pacientes que requieren resección intestinal tienen recurrència de TVM en el sitio de anastomosis5.
Los pacientes con TVM tienen riesgo de trombosis venosa en otros sitios, así como mayor riesgo de hemorragia. Los pacientes con más riesgo son aquellos con neoplasias sólidas, enfermedades mieloproliferativas y los casos idiopáticos4. Las recomendaciones actuales indican anticoagulación oral con warfarina, para mantener un INR de 2-3, durante 6 meses en el caso de causas reversibles y por más tiempo en casos idiopáticos o trombofilias5.
La mortalidad a largo plazo de trombosis venosa depende de la causa subyacente, siendo la sobrevida a 30 días del 80% у a 5 años del 70%4. El peor pronostico lo tienen los pacientes con trombosis de la porta7.
Conclusiones
Nuestro paciente corresponde a un caso clínico raro debido a la baja incidencia de la trombosis venosa mesenterica y portal como causa de ingreso hospitalario y a quirófano por síndrome abdominal agudo. En este paciente se realizó el diagnóstico preoperatorio con estudios bioquímicos y de imagen. La indicación de intervención quirúrgica fue la presencia de peritonitis. Fue necesario realizar cirugía de "second-look" con resección segmentaria y posterior reintervención para anastomosis. Realizamos protocólo de estudio para descartar las causas más comunes (hipercoagulabilidad, neoplasias y patología inflamatoria intraabdominal) sin encontrar causa subyacente, por lo que se catalogó como un caso idiopàtico. El paciente se dio de alta con anticoagulante oral y seguimiento por consulta. A pesar de ser una patología poco frecuente el médico debe estar familiarizado con la fisiopatologia, el diagnóstico y las principales alternativas terapéuticas que existen.











 nueva página del texto (beta)
nueva página del texto (beta)