Para muchos, el acto médico es simplemente un ejercicio profesional, una actividad en la cual se ponen en práctica los conocimientos del saber médico. Esta mirada que lo define como un acto técnico, no permite develar el componente sociocultural que en él subyace.
En la publicación de este caso no existe conflicto de interés.
Síntesis de la queja
La paciente refirió que asistió al hospital demandado para aplicación de bevacizumab en ojo derecho, y se presentaron complicaciones. Le realizaron fluorangiografía y tomografía de coherencia óptica, y a pesar de que no alcanzaba a ver nada, le indicaron que durmiera sentada, que no se agachara ni moviera la cabeza hacia atrás, y la citaron en 3 semanas. Continuó con pérdida de la visión, por lo que acudió con otro oftalmólogo, quien solicitó ecografía e informó que requería cirugía urgente. Considera que la atención otorgada por el demandado fue inadecuada, le ocasionó daños, secuelas y gastos.
Resumen
Mujer de 46 años de edad que fue atendida por Oftalmología del hospital demandado debido a que presentaba membrana neovascular en el ojo derecho. Se le brindó tratamiento mediante aplicación intravítrea de antiangiogénico (bevacizumab), sin complicaciones. En consultas de seguimiento, la tomografía de coherencia óptica macular mostró disminución del líquido subretiniano, reducción del espesor macular nasal foveal y la membrana neovascular se encontraba en proceso de remisión; clínicamente no existía aumento de metamorfopsias (distorsión visual del tamaño y forma de las cosas) y se diagnosticó membrana neovascular inactiva en el ojo derecho. Posteriormente presentó membrana neovascular activa, y fue valorada por el Servicio de Retina, donde se indicó aplicación intravítrea de bevacizumab. Después, la paciente presentó disminución de la agudeza visual en ojo derecho, y se encontró hemorragia vítrea, para lo cual se indicó manejo conservador; se reportó desprendimiento de retina, considerándose necesaria su atención por el Servicio de Retina; sin embargo, la paciente consultó a otro oftalmólogo, quien realizó vitrectomía.
Análisis del caso
Antes de entrar al fondo del asunto, es necesario realizar las siguientes precisiones:
Atendiendo a la literatura oftalmológica, la degeneración macular relacionada con la edad es una enfermedad progresiva y degenerativa de la retina que se presenta con mayor frecuencia en personas adultas. Existen 2 variedades: la no vascular o atrófica, y neovascular o húmeda1. Son factores de riesgo la edad, la genética, el tabaquismo y la obesidad abdominal2.
La membrana neovascular se caracteriza por proliferación de neovasos desde la coroides hacia la retina, alterándose la arquitectura retiniana normal. Este padecimiento también es conocido como membrana subretiniana o neovascularización coroidea. Se trata de una complicación ocasionada por distintos procesos patológicos, el más frecuente es la degeneración macular asociada a la edad; otras enfermedades en las que puede aparecer como proceso asociado son: miopía magna, ruptura coroidea posterior a traumatismo, inflamación ocular, así mismo, puede presentarse de forma idiopática (causa desconocida). Los principales síntomas son percepción de deformación de la forma de los objetos (metamorfopsias), disminución de la agudeza visual principalmente a nivel central (escotoma central) sin pérdida de la visión en la periferia del mismo ojo3.
El factor de crecimiento endotelial vascular, ha sido identificado en pacientes con retinopatía diabética, y sus niveles intraoculares se correlacionan con la gravedad de la neovascularización4.
La forma neovascular no tratada tiene un pobre pronóstico, es una de las principales causas de ceguera en adultos mayores en nuestro país; sin embargo, la terapia antiangiogénica con inyecciones intravítreas repetidas de bloqueadores del factor de crecimiento endotelial permite la estabilización o mejoría de la visión en la mayoría de los pacientes5.
La exploración del fondo de ojo permite identificar cambios en las características normales de la retina y específicamente del área central, zona macular, caracterizados por pérdida del reflejo, modificación de la distribución del pigmento, presencia de sangre, exudados lipídicos o líquido en zona macular. La sospecha de membrana neovascular debe corroborarse mediante tomografía de coherencia óptica, la cual analiza la reflexión de la luz en la retina, la registra y procesa para presentarla en forma de imagen semejante a un corte histológico; es un estudio no invasivo, que se puede repetir periódicamente sin riesgo para el paciente; así mismo, se puede utilizar fluorangiografía retiniana (FAG o FAR), consistente en la inyección de colorante en la vena para identificar el comportamiento de la circulación y los tejidos de la retina mediante toma fotográfica seriada2.
Actualmente, los tratamientos para control de las membranas neovasculares están enfocados a la inhibición del factor de crecimiento vascular endotelial, mediante medicamentos de aplicación intraocular denominados antiangiogénicos, entre los cuales se encuentran: pegaptanib, ranibizumab, bevacizumab y aflibercept.
Establecido el diagnóstico, se debe iniciar manejo con inyecciones intraoculares mensuales de terapia antiangiogénica, hasta que se logre la inactivación del proceso neovascular. Después de que se logre la inactivación de la membrana neovascular coroidea, es necesaria la valoración periódica, y en caso de reactivación, se deberá realizar terapia antiangiogénica a dosis respuesta, de acuerdo a la evolución, valorando los hallazgos clínicos y los resultados de estudios de gabinete. Existen riesgos derivados del tratamiento antiangiogénico, que van desde hemorragia subconjuntival, la cual no tiene repercusión clínica, hasta complicaciones severas como la endoftalmitis (infección intraocular), que puede producir detrimento de la visión e incluso del órgano; la hemorragia vítrea postinyección de antiangiogénico, es otra complicación inherente al tratamiento5.
Debido a la posibilidad de complicaciones por la cirugía de vitrectomía para la resolución de hemorragia vítrea, se debe iniciar manejo conservador mediante reposo en posición semifowler la mayor parte del día y de la noche, durante un mes, a fin de permitir que la sangre en el humor vítreo se desplace hacia los sectores inferiores despejando el área de visión central y al mismo tiempo se reabsorba; sin embargo, en caso de que no se resuelva o se corrobore desprendimiento de retina, se debe realizar vitrectomía para corregir tanto la hemorragia, como el desprendimiento6.
El pronóstico de los pacientes que desarrollan membrana neovascular es incierto, pues debido a la naturaleza de la enfermedad, se desarrolla neoformación vascular en el área central de la visión, y existe riesgo de que se genere cicatriz fibrosa, la cual pueda causar afectación a las células funcionales de la retina.
En relación a la hemorragia vítrea, ésta consiste en la presencia de sangre en la cavidad vítrea normal o por ruptura de nuevos vasos de la retina; se produce cuando la sangre atraviesa la membrana interna o la hialoides posterior y penetra en la cavidad vítrea. Puede ser causada por el desprendimiento del vítreo y conduce a pérdida de la visión por opacidad vítrea. La hemorragia vítrea puede ser intravítrea (es decir, en las sustancias del vítreo) o retrovítrea (subhialoidea) cuando se produce en el espacio entre el vítreo y la superficie de la retina. Se trata de una indicación relativa para cirugía de vítreo, pues varios factores deben ser considerados antes de la intervención quirúrgica, entre ellos la edad del paciente, la rapidez de la progresión, la severidad de la enfermedad, la apreciación de los riesgos, los beneficios de la cirugía, la fotocoagulación con láser cuando está indicada; con frecuencia hemorragia desaparece en cuestión de días o semanas, y por lo general es posible aplicar láser inicial o complementario con o sin vitrectomía. Si la hemorragia vítrea persiste durante más de 3 meses, debe considerarse la vitrectomía7.
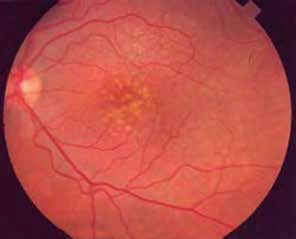
En el caso que se presenta, la paciente asistió al Hospital demandado, reportándose en nota médica del 6 de abril de 2012 mácula húmeda, ya que al realizar prueba de rejilla, la paciente veía ondulado del lado externo del ojo izquierdo y una sombra gris. Se realizó interrogatorio y exploración física, señalando ojo derecho con agudeza visual de 20/40, presión intraocular de 16 mmHg, ángulo iridocorneal grado 4, fondo de ojo con hemorragia perifoveal y líquido; se apreció alteración del campo visual con miodesopsias (percepción de cuerpos flotantes), metamorfopsias (diswtorsión visual del tamaño y forma de las cosas), escotoma (zona de ceguera parcial, temporal o permanente) y micropsias (percepción de los objetos más pequeños). La impresión diagnóstica fue probable membrana neovascular, solicitándose tomografía de coherencia óptica y fluorangiografía.
La literatura de la especialidad reporta que la membrana neovascular se caracteriza por proliferación de neovasos desde la coroides hacia la retina; sus principales síntomas son percepción de deformación de la forma de los objetos (metamorfopsias), disminución de la agudeza visual principalmente a nivel central (escotoma central), sin pérdida de la visión en la periferia del mismo ojo; la exploración del fondo de ojo permite identificar cambio en las características normales de la retina y específicamente de la zona macular, caracterizado por pérdida del reflejo, cambios de la distribución del pigmento, presencia de sangre, exudados lipídicos o líquido en zona macular. La sospecha clínica debe corroborarse mediante tomografía de coherencia óptica y fluorangiografía retiniana.
En ese sentido, no se observan elementos de mala práctica atribuibles al personal médico del Hospital demandado, ya que conforme al cuadro clínico de la paciente, cumplió sus obligaciones de medios de diagnóstico. En efecto, la tomografía de coherencia óptica del 7 de abril de 2012, estableció impresión diagnóstica de: edema macular quístico de ojo derecho, imagen sugerente de membrana neovascular subretiniana profunda por debajo del epitelio pigmentado ojo derecho. En la misma fecha, la angiografía de retina con fluoresceína refirió degeneración macular relacionada con la edad y neovascularización coroidea de ojo derecho. Con los citados estudios, se diagnosticó membrana neovascular en ojo derecho, considerándose necesaria la aplicación de inyección intravítrea de antiangiogénico en ojo derecho, misma que se realizó el 11 de abril de 2012. Al efecto, la nota médica del Servicio de Retina estableció que, previa asepsia y antisepsia, se aplicó bevacizumab en ojo derecho, sin complicaciones.
La literatura de la especialidad refiere que actualmente el tratamiento para control de la membrana neovascular está enfocado a la inhibición del factor de crecimiento vascular endotelial, mediante medicamentos de aplicación intraocular denominados antiangiogénicos, entre los cuales se utilizan: pegaptanib, ranibizumab, bevacizumab y aflibercept.
El 20 de abril de 2012, el Servicio de Retina reportó que la paciente había presentado datos de inflamación ocular (dolor, ojo rojo y leve disminución de la agudeza visual) y sospecha de uveítis, por ello se indicó manejo a base de corticoesteroide y ciclopléjicos. Tratamiento apegado a lo que establece la lex artis oftalmológica.
La nota médica del Servicio de Retina del 26 de abril de 2012, reportó a la exploración oftalmológica de la paciente: ojo derecho con agudeza visual 20/40, segmento anterior sin alteraciones, segmento posterior con células (+), refiriéndose mejoría. Los diagnósticos fueron: membrana neovascular, degeneración macular relacionada con la edad de inicio temprano y uveítis posterior a la administración de bevacizumab; se indicó continuar tratamiento con prednisolona cada 2 horas, tropicamida y fenilefrina cada 8 horas, otorgándose cita para seguimiento en 2 semanas.
En el resumen clínico se mencionó que en la revisión del 26 de abril de 2012, se apreció hemorragia perifoveal, por lo que se decidió continuar con terapia antiangiogénica, realizándose aplicaciones seriadas de antiangiogénicos de abril a agosto del 2012. Esta aseveración resulta congruente con las notas médicas del Servicio de Retina de los días 2 de junio, 6 de julio y 12 de agosto de 2012, en las que se refirió aplicación de bevacizumab intravítreo en ojo derecho de manera seriada, sin complicaciones. La literatura especializada señala que una vez establecido el diagnóstico de membrana neovascular, se debe iniciar manejo con inyecciones intraoculares mensuales de terapia antiangiogénica, hasta que se logre la inactivación del proceso neovascular.
La tomografía de coherencia óptica del 3 de agosto de 2012 mostró: ojo derecho con líquido subretiniano por debajo del epitelio pigmentado, espesor macular aumentado a nivel foveal nasal de 452 micras. Impresión diagnóstica: membrana neovascular subretiniana temporal nasal, activa en remisión. Esto indica que después de la tercera aplicación intravítrea de antiangiogénico, la membrana neovascular se encontraba en proceso de remisión.
La terapia antiangiogénica actúa contra el factor de crecimiento endotelial vascular causante de la proliferación de células endoteliales; la neovascularización y la exudación vascular, son responsables de la evolución de la membrana neovasular. La terapia antiangiogénica tiene como fin inhibir la actividad biológica del factor de crecimiento endotelial vascular, inactivando la neovascularización, y consecuentemente limitando la evolución de la membrana neovascular coroidea.
La nota médica del Servicio de Retina de 13 de septiembre de 2012 refirió aplicación de Avastín en 4 ocasiones. En la exploración física: agudeza visual de ojo derecho de 20/25. El diagnóstico fue membrana neovascular en ojo derecho, clínicamente inactiva, indicándose tomografía de coherencia óptica macular, que el 20 de septiembre de 2012 mostró: insignificante líquido por debajo del epitelio pigmentado, espesor macular foveal nasal de 325 micras, siendo la impresión diagnóstica: complejo fibrovascular temporal nasal de ojo derecho. Este estudio acredita que la membrana neovascular presentó mejoría tomográfica en comparación con el estudio previo (3 de agosto de 2012), al mostrar disminución del líquido subretiniano y reducción del espesor macular nasal foveal de 452 a 325 micras.
La siguiente nota del Servicio de Retina (18 de enero de 2013), refirió que no existía aumento de metamorfopsias (distorsión visual del tamaño y forma de las cosas); en la exploración oftalmológica reportó segmento anterior de ojo derecho con opacidad cerúlea, retina aplicada, mácula con líquido subretiniano, papila 5/10; la tomografía de coherencia óptica con disminución de líquido subretiniano. El diagnóstico fue membrana neovascular en ojo derecho inactiva, y se indicó fluorangiografía y rayos X; se dio cita a la paciente en 4 meses. Esta indicación de seguimiento considerada por el personal del demandado, coincide con lo reportado por la literatura oftalmológica, la cual establece que los pacientes con membrana neovascular inactiva requieren seguimiento, pues existe alta posibilidad de reactivación; algunos de estos pacientes, requieren tratamiento adicional después del año. Atendiendo a lo manifestado por la paciente durante el juicio arbitral, con el tratamiento proporcionado el Hospital demandado, hasta este momento presentó muy buenos resultados, ya que su visión mejoró, pero el médico le indicó que si disminuía sería necesario nuevamente aplicación de tratamiento con bevacizumab.
Ahora bien, la paciente también refirió que, en octubre de 2014, volvió a distorsionarse la visión del ojo derecho, por lo que el día 17 de ese mes acudió a consulta de urgencias. El 21 de octubre, la revisaron en el Servicio de Retina, el médico de manera despreocupada y superficial, le indicó que debía inyectarle nuevamente el antiangiogénico por los síntomas que le señaló.
Respecto de este punto, nota médica del Servicio de Urgencias del 18 de octubre de 2014, acreditó que la paciente presentaba metamorfopsias (distorsión visual del tamaño y forma de las cosas); en la exploración oftalmológica de ojo derecho se reportó agudeza visual de 20/200, capacidad visual sin mejoría, presión intraocular de 12 mmHg, párpado normal, córnea transparente, iris regular y reactivo, cámara anterior amplia y formada, cristalino con opacidad en cápsula anterior, retina con membrana neovascular activa, papila de 6/10. El diagnóstico fue membrana neovascular activa en ojo derecho; se solicitó fluorangiografía y se otorgó cita para el Servicio de Retina, quien en su nota del 21 de octubre de 2014, reportó exploración oftalmológica de ojo derecho con agudeza visual de 20/200, segmento anterior normal, cristalino transparente, papila de 5/10, mácula con hemorragia subretiniana y retina aplicada; el diagnóstico fue membrana neovascular activa y se indicó aplicación intravítrea de bevacizumab en ojo derecho.
Esto demuestra que la paciente cursó con reactivación de la membrana neovascular coroidea, al presentar metamorfopsias, disminución de la agudeza visual (de 20/50 a 20/200), reportándose retina con membrana neovascular activa. Esta complicación se encuentra ampliamente descrita en la literatura oftalmológica y es un riesgo inherente al propio padecimiento; es decir, no atribuible a mala práctica médica.
Por otra parte, la literatura señala que en caso de reactivación de membrana neovascular coroidea, es necesaria la terapia antiangiogénica a dosis respuesta, conforme a la evolución que se debe evaluar periódicamente por hallazgos clínicos y estudios de gabinete. En ese sentido, está demostrado que el personal médico del Hospital demandado actuó con la diligencia debida para la gravedad del caso, pues ante la complicación de la paciente, indicó el tratamiento apropiado.
La aplicación de bevacizumab se efectuó el 22 de octubre de 2014, sin que se presentaran complicaciones, según lo acredita nota del Servicio de Retina. El 14 de noviembre de 2014, nota del Servicio de Retina refirió que la paciente acudió por disminución de la agudeza visual en ojo derecho, de 10 días de evolución. En la exploración física de dicho ojo se reportó agudeza visual a movimiento de manos, capacidad visual sin mejoría, presión intraocular de 12 mmHg, segmento anterior sin alteraciones, hemorragia vítrea grado 2, retina aplicada con poco detalle por hemorragia vítrea dispersa, no se localizó regma, mácula con poco detalle por hemorragia vítrea. El diagnóstico fue hemorragia vítrea grado 2 en ojo derecho; se explicó que probablemente se trataba de complicación por inyección de antiangiogénico intravítreo, se indicó posición en semifowler estricto, y en caso de persistir o aumentar la hemorragia vítrea se realizaría ecografía, se otorgó cita en 3 semanas. La atención que se analiza, acredita que la paciente acudió con el demandado, diagnosticándose hemorragia vítrea. La literatura oftalmológica contempla entre los riesgos derivados del tratamiento antiangiogénico, la hemorragia vítrea.
Debe precisarse que esta complicación fue advertida a la paciente por el personal médico, previamente a la realización del procedimiento, tal y como fue acreditado mediante la Carta de Consentimiento Bajo Información para la inyección intravítrea de bevacizumab, que fue firmada por la paciente, señalando que presentaba membrana neovascular, y entre los riesgos se encontraban: reacciones alérgicas, hemorragias, coágulos de sangre, infecciones, reacciones secundarias al empleo de medicamento intravítreo.
El manejo inicial de esta complicación (hemorragia vítrea grado 2) debe ser conservador, mediante reposo en posición semifowler la mayor parte del día y de la noche durante un mes, para permitir que la sangre en el humor vítreo se desplace hacia los sectores inferiores, despejando el área de visión central y al mismo tiempo se reabsorba. Cuando la hemorragia vítrea es densa y no permite visualizar la retina, se debe efectuar ultrasonido en modo B para buscar desgarros, desprendimiento de retina u otras causas que condicionen la hemorragia vítrea. En la hemorragia grado 1 y 2, el sangrado es leve, permitiendo apreciar la retina; sin embargo, en los grados 3 y 4, el sangrado va de moderado a severo y es denso, lo que no permite evaluar la retina.
Conforme a lo anterior, la hemorragia vítrea que presentó la paciente fue detectada de forma oportuna, brindándose el tratamiento correcto, pues se indicó manejo conservador al apreciarse en la exploración de fondo de ojo retina aplicada, sin desgarros, ni desprendimiento. No existía la obligación de realizar ultrasonido en modo B, pues la hemorragia vítrea era grado 2 (leve) y sí permitía visualizar la retina.
En el expediente clínico del hospital demandado hay una nota de atención prioritaria del 28 de noviembre de 2014 a las 20:30 horas, la cual demuestra que la paciente se presentó con estudio de ecografía reportando desprendimiento de retina en ojo derecho y comentó que era urgente la cirugía. En la exploración oftalmológica se reportó ojo derecho con agudeza visual a movimiento de manos, presión intraocular de 14 mmHg, segmento anterior normal, fondo de ojo con hemorragia vítrea grado 4. Se comentó que estaba muy aprensiva, que quería cirugía de retina, no había guardado posición semifowler, por lo que se le explicó su importancia y se indicó acudir al Servicio de Retina al día siguiente.
Los pacientes con hemorragia vítrea deben mantener determinado tiempo en observación antes de realizar cirugía de vitrectomía: 10 semanas cuando en el ultrasonido no exista desgarros retinianos, 2 semanas si se aprecian desgarros y 1 semana cuando el ultrasonido reporta desprendimiento de retina. En este caso, la nota de atención del demandado y lo reportado por la literatura de la especialidad, permiten tener por demostrado, que durante la atención a cargo del personal del Servicio de Urgencias Oftalmológicas, no existieron irregularidades, pues el diagnóstico ultrasonográfico de desprendimiento de retina se efectuó el 26 de noviembre de 2014, es decir, 2 días previos a la consulta, por lo que la paciente debía mantenerse en período de observación antes de realizar la vitrectomía. No obstante, para su valoración integral, fue referida al Servicio de Retina a fin de determinar si efectivamente existía desprendimiento de retina, si el sangrado se debía a dicho desprendimiento y, en su caso, valorar la necesidad de tratamiento quirúrgico. Es importante mencionar, que la paciente no atendió la indicación que recibió del personal del Servicio de Urgencias Oftalmológicas, consistente en acudir al siguiente día para su valoración al Servicio de Retina, lo cual era fundamental, pues de confirmarse el desprendimiento de retina y que éste contribuyera a la hemorragia, se debía valorar la realización de vitrectomía, una vez agotado el periodo de observación. Sin embargo, la paciente voluntariamente abandonó la atención del demandado, con lo cual inhibió al personal especializado para continuar su estudio oftalmológico.
La paciente refirió que ante la desconfianza y su desesperación por la incertidumbre de perder la visión del ojo, recurrió con otro oftalmólogo, quien informó que era necesario y urgente realizar vitrectomía, porque la hemorragia impedía hacer un diagnóstico preciso y para evitar daño mayor en caso de que hubiera desprendimiento de retina, realizándole la vitrectomía el 9 de diciembre del 2014. Para demostrar este hecho, la paciente exhibió el informe oftalmológico, el cual confirma que recibió atención médica, sin embargo, no aporta elementos que demuestren mala práctica del hospital demandado.
En efecto, durante la atención otorgada por el oftalmólogo, se reportó capacidad visual en ojo derecho de percepción de movimiento de manos, en la exploración de fondo de ojo se apreció hemorragia vítrea grado 4, el reporte de ecografía indicó hemorragia vítrea y datos compatibles con probable desprendimiento de retina, por lo que el 9 de diciembre de 2014 realizó vitrectomía, sin complicaciones, con hallazgos transoperatorios de hemorragia vítrea, hemorragia subretiniana y posible desprendimiento de epitelio pigmentario de la retina en región macular. La evolución postoperatoria fue satisfactoria, presentando mejoría visual de ojo derecho de 20/150.
Esto demuestra que ante la hemorragia vítrea y el ultrasonido con datos compatibles de desprendimiento de retina, el oftalmólogo estimó necesario efectuar vitrectomía para evitar mayor daño, en caso de que la retina estuviera desprendida. Sin embargo, se debe aclarar, que dicha atención no fue generada por mala práctica del personal médico del demandado, pues atendiendo a las circunstancias de modo, tiempo y lugar en que brindó su atención, demostró haber cumplido las obligaciones de medios de diagnóstico y tratamiento que el cuadro clínico requería.
En este caso, la paciente presentó hallazgos transoperatorios de hemorragia vítrea, hemorragia subretiniana y posible desprendimiento de epitelio pigmentario de la retina en región macular. Como se ha mencionado en líneas precedentes, la hemorragia vítrea es un riesgo inherente a la inyección intravítrea; empero la hemorragia subretiniana y el desprendimiento de epitelio pigmentado de la retina en región macular es derivado de la patología de base de la paciente (membrana neovascular), esta consideración es fundamental, pues como se analizará en adelante, la disminución en la capacidad visual de esta paciente, precisamente se encuentra relacionada con la membrana neovascular, es decir, con la enfermedad de base.
La paciente también refirió que la recuperación fue muy dura, incluso a causa de una gran cicatriz que el láser dejó, ha perdido bastante visibilidad del ojo derecho a pesar de que al quitarse el parche 2 días después, veía mejor que ahora, pero al ir formándose la cicatriz y creciendo, ha perdido casi toda la vista central del ojo derecho. Al notar que no recuperaba la visión, regresó al hospital demandado.
Respecto de esta atención subsecuente, el hospital presentó resumen clínico del Servicio de Retina, en el que se reporta que la paciente acudió a valoración el 28 de enero de 2015, presentando a la exploración oftalmológica de ojo derecho: agudeza visual de 20/800, con estenopeico 20/400, presión intraocular de 14 mmHg, párpado normal, conjuntiva normal, córnea transparente, iris regular y reactivo, cristalino transparente, papila 5/10, mácula con cicatriz y hemorragia subretiniana, retina aplicada con huellas de fotocoagulación inferior, integrándose diagnóstico: postoperada de vitrectomía de ojo derecho, degeneración macular relacionada con la edad y cicatriz subretiniana en ojo derecho; se solicitaron estudios y se indicó aplicación intraocular de ranibizumab, la cual se efectuó en 2 ocasiones.
Respecto al diagnóstico de degeneración macular relacionada con la edad, la literatura oftalmológica establece que se trata de una enfermedad progresiva y degenerativa, existiendo 2 variantes: no vascular o atrófica y neovascular o húmeda. La variedad neovascular, se caracteriza por desarrollo de neovasos que se extienden debajo de la retina afectando la zona macular, siendo posible que estos vasos presenten pérdidas, causen hemorragias subretinianas y desprendimientos de retina exudativos, hemorrágicos o ambos. El tratamiento consiste en terapia angiogénica con ranibizumab o fotocoagulación.
Valorada la atención subsecuente del demandado, así también, lo dispuesto por la literatura especializada, no se aprecian elementos de mala práctica atribuibles al demandado, contrario a ello, se demuestra que su personal retomó el estudio de la paciente, otorgando el tratamiento debido para la degeneración macular relacionada con la edad, el cual consiste en administración intraocular de ranibizumab.
Es importante puntualizar que en el momento en que el demandado retomó la atención, la paciente presentaba cicatriz en zona macular, resultado del desprendimiento pigmentario y de la fotocoagulación que ameritó, lo cual desafortunadamente condicionó alteración de la agudeza visual, proporcional a la extensión de la cicatriz (20/800). Afectación que no se puede atribuir al personal médico. Se insiste, la hemorragia vítrea que presentó la paciente fue un riesgo inherente a la inyección intravítrea de Avastín, y la disminución de agudeza visual derivó de la cicatriz macular secundaria al desprendimiento pigmentario macular y fotocoagulación.
Apreciaciones finales
La atención del hospital demandado se brindó con apego a lo establecido por la literatura oftalmológica.
No se acreditó que durante dicha atención, el personal médico del Hospital demandado actuara con mala práctica ni que produjera daño a la paciente.
La hemorragia subretiniana y el desprendimiento del epitelio pigmentario de la retina en región macular, fueron secundarias a la progresión de la enfermedad (membrana neovascular) y no a la aplicación intravítrea de bevacizumab.
La degeneración macular relacionada con la edad es una enfermedad progresiva y degenerativa de la retina que se presenta con mayor frecuencia en personas adultas. Existen 2 variedades: no vascular o atrófica y neovascular o húmeda. La variedad atrófica se caracteriza por drusas, cambios en la melanina en el epitelio pigmentario de la retina con redistribución y atrofia geográfica. La variedad húmeda se caracteriza por desarrollo de neovascularidad que es el proceso mediante el cual una membrana vascular originada en la coroides, crece debajo y a través del epitelio pigmentario y la membrana de Bruch para extenderse debajo de la retina. Es posible que estos vasos presenten pérdidas y hemorragias y causen desprendimientos de retina exudativos, hemorrágicos, o ambos.
Recomendaciones
La Guía de Práctica Clínica Diagnóstico y Tratamiento de la Degeneración Macular Relacionada con la Edad, recomienda informar a los pacientes que eviten el tabaquismo, reduzcan la exposición al sol, utilicen gafas oscuras y sombreros, tengan una dieta equilibrada y limiten el consumo de alcohol.
La Guía de Práctica Clínica Diagnóstico y Tratamiento de la Hemorragia Vítrea, recomienda el envío urgente a oftalmología, de todo paciente con disminución súbita de la visión monocular.











 nueva página del texto (beta)
nueva página del texto (beta)