INTRODUCCIÓN
La Asociación Internacional para el Estudio del Dolor (International Association for the Study of Pain, IASP) define al dolor como una experiencia neurosensorial y emocional desagradable asociada a una lesión presente, potencial o descrita en los términos de la misma.
Los avances en el estudio de la fisiopatología del dolor han permitido comprender mejor el dolor óseo de origen oncológico así como el de origen no oncológico.
El dolor crónico secundario a patología ósea engloba principalmente 2 problemas de salud pública, la osteoporosis y el secundario a metástasis óseas, por lo que en esta revisión se analizarán estas dos entidades patológicas.
I. DOLOR DE ORIGEN NO ONCOLÓGICO
Osteoporosis
La osteoporosis es una enfermedad esquelética sistémica caracterizada por disminución en la masa ósea y deterioro en la microarquitectura del tejido óseo, que ocasiona fragilidad ósea aumentada, con riesgo de fractura. En 1994, el panel de expertos de la Organización Mundial de la Salud, estableció los siguientes criterios densitométircos para el diagnóstico de la osteoporosis. Densitometría (DMO) normal entre +1 y −1, desviaciones estándar (DE) del promedio de población adulta joven.
Osteopenia: DMO entre −1 y 2,5 DE del promedio de población adulta joven.
Osteoporosis: DMO bajo 2,5 DE del promedio de la población adulta joven.
Osteoporosis grave: adulto con densitometría ósea por debajo −2.5 DE del promedio de la población adulta joven asociada a una o más fracturas secundarias a osteoporosis.
Con el objetivo de determinar la prevalencia de la osteoporosis en Latinoamérica, se realizó el estudio LAVOS (por sus siglas en inglés, Latin American Vertebral Osteoporosis Study), basado en una muestra aleatoria en diversas ciudades de Argentina, Brasil, Colombia, México y Puerto Rico. Se determinó la prevalencia de esta entidad, así como de fracturas vertebrales en mujeres de 50 a 89 años. En los 5 países la prevalencia fue similar, un 11.8%, sin embargo, entre los 50 y 59 años se incrementó a 27.8%.
En México, específicamente en un grupo de varones, la prevalencia de fracturas vertebrales es de 9.7%, observándose una alta prevalencia a partir de los 80 años. La prevalencia estandarizada por 1,000 hombres mayores de 50 años, en 2005, fue de 65.8, similar a los resultados publicados en varones estadounidenses en 2000: 68.6.
Los huesos largos también se ven afectados por osteoporosis; la incidencia de fracturas de cadera en los Estados Unidos, al parecer ha disminuido debido a los tratamientos instaurados. Sin embargo, los cambios en la densidad mineral ósea estudiados en adultos mayores de 50 años, permanecen como un problema de salud pública. En esta misma población se determinó, entre los años 2005 a 2006, que un 49% de mujeres presentó osteopenia y 10% osteoporosis a nivel del cuello femoral, sitio de mayor susceptibilidad de fractura. En los hombres, un 30% presentó osteopenia y un 2% osteoporosis del cuello femoral. Aun ajustando la prevalencia por edad, los resultados indican alta prevalencia.
Otro grupo susceptible a esta enfermedad son los pacientes que reciben tratamiento crónico con glucocorticoides, como es el caso de los que padecen enfermedades autoinmunes, y en este grupo de pacientes la masa ósea no puede ser utilizada como única prueba diagnóstica, dado que una fractura patológica en estos pacientes, se puede presentar independientemente de haber disminuido su densidad ósea.
Desde el año 2008, se utiliza una herramienta llamada FRAX (Fracture Risk Assessment Tool) para determinar el riesgo de fractura de cadera y de fracturas mayores por osteoporosis (vertebral, brazo y hombro) a 10 años, propuesta por la Fundación Nacional de Osteoporosis de la Organización Mundial de la Salud (OMS), siendo estudiada en población europea, estadounidense, asiática y australiana.
Por otro lado, hasta la fecha no se ha realizado una validación de la herramienta FRAX, en población mexicana.
OBJETIVOS TERAPÉUTICOS
Osteoporosis
El objetivo del tratamiento de la osteoporosis es la prevención de fracturas, a fin de reducir los factores de riesgo y mejorar la densidad ósea de un T score mayor a −2.5.
Entre las recomendaciones generales de manejo se incluyen: ingesta de calcio (1200 mg/día), vitamina D (400-800 UI/día [en riesgo de deficiencia]), ejercicio regular, medidas de prevención de caídas y evitar el tabaco y el alcohol.
Además de los cambios en el estilo de vida, existen diversas opciones farmacológicas.
Calcio y vitamina D
Revisiones sistemáticas publicadas cuyo objetivo ha sido determinar la eficacia del calcio y la vitamina D en el tratamiento de la osteoporosis, en las que se incluyeron 11 estudios sobre calcio, 8 sobre vitamina D y 12 sobre calcitriol, y otros derivados de la hormona, han concluido que el tratamiento con calcio es eficaz en población con una ingestión baja de calcio. La vitamina D asociada al calcio es útil en población deficitaria. La eficacia del calcitrol y otros derivados de la hormona es controvertida.
Con la evidencia disponible, la adecuada ingesta de calcio y vitamina D en la dieta, o con suplementos si es necesario, son esenciales para la prevención de la osteoporosis. Así mismo, se recomienda su empleo en unión de fármacos antirresortivos en pacientes que requieren glucocorticoides por periodos prolongados, pero siempre se debe individualizar la decisión.
BIFOSFONATOS
Ácido alendrónico
Este medicamento reduce la incidencia de fracturas vertebrales, no vertebrales y de cadera en mujeres posmenopáusicas. Reduce la incidencia de fracturas vertebrales en hombres (aprobado por la Food and Drug Administration [FDA]) y es de elección junto al risedronato y el ácido zoledrónico en el tratamiento de la osteoporosis secundaria al empleo de corticoesteroides.
Tomando en cuenta las recomendaciones acerca de su ingesta en ayunas, los bifosfonatos de administración semanal por vía oral deben ser tomados con un vaso de agua, media hora antes del desayuno, y los de administración mensual, una hora antes del desayuno; el paciente no debe acostarse luego de su ingesta, por su alto riesgo de gastrolesividad. En caso de haber documentado intolerancia potencial, o de que se presente intolerancia digestiva, o bien que el paciente no cumpla correctamente con los tratamientos por vía bucal, se puede indicar la vía endovenosa.
Asimismo, se deben tener presentes sus efectos adversos, como los digestivos (dolor abdominal, dispepsia, úlcera esofágica) y los metabólicos (como la hipocalcemia, los neurológicos y los osteomusculares), entre otros.
Otros bifosfonatos muy utilizados son el ácido risedrónico y el ácido etidrónico, ambos son capaces de reducir el riesgo de fractura hasta en un 40%.
MODULADORES SELECTIVOS DEL RECEPTOR DE ESTRÓGENOS
Raloxifeno
Cuando se ha administrado durante 3 años, está demostrada la eficacia del raloxifeno en la reducción de las fracturas vertebrales, radiográficas y clínicas en mujeres posmenopáusicas con y sin fractura previa.
Calcitonina
Ha sido utilizada en el tratamiento de la osteoporosis. El criterio principal de valoración de estos estudios se basaba en la mejoría de la densidad ósea en lugar de su eficacia antifractura o con otros sesgos.
Una dosis de 200 U/día, por vía nasal, mostró ser eficaz para reducir en un 33% el riesgo de fracturas vertebrales, no observándose dicho efecto en otro tipo de fracturas.
Terapia hormonal sustitutoria (THS)
La THS ha demostrado su eficiencia en el control de la síntomas vasomotores en la postmenopausia, en la atrofia genitourinaria y en aquellas mujeres en las que el déficit estrogénico ha afectado su calidad de vida. Su empleo se ha generalizado excesivamente para controlar la pérdida acelerada de la masa ósea que se produce en los primeros años después de la menopausia y como tratamiento en la paciente con osteoporosis postmenopáusica.
El tratamiento combinado de estrógenos (E) + progesterona (E conjugados + acetato de medroxiprogesterona) reduce las fracturas clínicas vertebrales en 35% y las de cadera un 33%.
Manejo intervencionista
Acorde a la Sociedad Americana de Médicos Intervencionistas en Dolor (ASIPP), el manejo intervencionista del dolor es una “disciplina de la medicina dedicada al diagnóstico y tratamiento del dolor y sus desórdenes relacionados”.
La medicina intervencionista del dolor emplea un abordaje multidisciplinario, en el que un equipo de profesionales de la salud trabaja a fin de proporcionar una gama completa de tratamientos y servicios para los pacientes que sufren enfermedades crónicas y/o dolor agudo.
Dentro de sus objetivos se encuentran: aliviar y reducir el dolor, mejorar la calidad general de vida a través de técnicas mínimamente invasivas, reincorporar al paciente a sus actividades cotidianas y reducir los requerimientos de medicamentos para el dolor.
VERTEBROPLASTIA
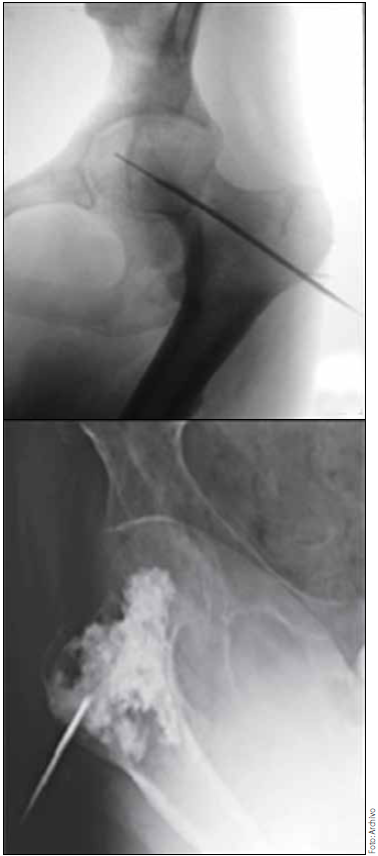
La vertebroplastia es definida como la administración percutánea de polimetilmetacrilato (PMMA) u otro cemento no acrílico, a través de una aguja colocada dentro del cuerpo vertebral, bajo imágenes radiológicas, ya sea introduciendo la aguja a través del pedículo hasta llegar al cuerpo vertebral o directamente en el cuerpo vertebral (figura 1).
La principal característica terapéutica del cemento o polimetilmetacrilato consiste en la necrosis térmica, produciendo alivio del dolor por su acción en las terminaciones nerviosas, y ocurre a temperaturas que oscilan entre los 50-90 grados centígrados por más de un minuto.
VERTEBROPLASTIA EN OSTEOPOROSIS
La vertebroplastia está indicada en pacientes con osteoporosis que sufren una fractura subaguda (menor de 3 meses de evolución), y no obstante una buena analgesia no logra controlar el dolor. Así mismo, una fractura crónica (mayor de tres meses) con solución de continuidad ósea, que cursa con dolor, y en aquellos pacientes con cifosis progresiva (mayor o igual a 20 grados en fracturas subagudas). A partir del 2007, se ha publicado una serie de artículos enfocados a estudiar la mejoría del dolor y la funcionalidad de la vertebroplastia comparada con el manejo médico óptimo (VERTOS Study). El primer estudio aleatorizado clínico controlado con este objetivo es el VERTOS II. De acuerdo al estudio VERTOS II (Vertebroplasty versus Conservative Treatment in Acute Osteoporotic Vertebral Compression Fractures), los pacientes con fractura de cuerpo vertebral, con un colapso mínimo de 15% de la altura del cuerpo vertebral y con dolor persistente, se ven beneficiados por una vertebroplastia, siendo este un procedimiento seguro y efectivo al lograr de inmediato la disminución del dolor, manteniéndose así durante el seguimiento de un año.
En la década de los noventa se desarrolló una nueva tecnología llamada cifoplastia, existiendo diversos estudios que comparan la eficacia e incidencia de eventos adversos con ambas técnicas. Ambas son altamente efectivas, sin embargo la literatura más reciente se inclina por la cifoplastia; ésta, al igual que la vertebroplastia, se aborda introduciendo un balón en el cuerpo vertebral, insuflándolo con el fin de crear una cavidad que se rellena a continuación con polimetilmetacrilato. Procediendo así, disminuye la incidencia de fuga de cemento y se logra mejor recuperación de la altura del cuerpo vertebral.
CONCLUSIONES
Debido al aumento en la esperanza de vida la osteoporosis se ha convertido en un problema de salud pública, así mismo, con el avance en el manejo médico de los padecimientos oncológicos, los pacientes con enfermedad metastásica tienen mayor sobrevida y mejor funcionalidad.
Ambas entidades se han visto beneficiadas de técnicas intervencionistas, como son las osteocementoplastías en vértebras y huesos largos como es el caso del fémur, aliviando el dolor, así como mejorando la calidad de vida.
Nuestro esfuerzo debe encaminarse a la prevención de fracturas y al manejo óptimo de estas cuando se presenten.
Prevenir o controlar el dolor de manera eficaz, mejorará la calidad de vida de nuestros pacientes.
II. DOLOR ÓSEO DE ORIGEN ONCOLÓGICO
En el 2008, la Organización Mundial de la Salud (OMS) determinó que en el mundo el 13% de las muertes, es decir 7.6 millones, fueron a causa del cáncer, 13% de todas las muertes, y con base en proyecciones, se estima que para el año 2030 la cifra se elevará a 13.1 millones.
La causa más frecuente de cáncer en hueso es de origen metastásico. Alrededor del 50% de pacientes diagnosticados con cáncer desarrollarán metástasis; después del pulmón y del hígado, el hueso es el más afectado por las metástasis.
Debido al incremento en la incidencia de cáncer en todo el mundo y a la expectativa de vida de estos pacientes, se elevará la incidencia de enfermedad ósea metastásica.
Cinco carcinomas en concreto producen más del 80% de metástasis en hueso, mama, pulmón, próstata, riñón y tiroides. La columna vertebral, la pelvis, las costillas, el cráneo y el fémur proximal son los sitios en los que más se presentan.
Las fracturas patológicas por esta causa se reportan por arriba del 65%, especialmente en el fémur y el cuello hasta en 50%; en el área subtrocantérica, 30%, y respecto al área intertrocantérica, 20%. Las fracturas se asocian a un alto grado de discapacidad y disminución en la calidad de vida.
OBJETIVO TERAPÉUTICO
Metástasis óseas
El principal objetivo terapéutico ha sido enfocado en el control del dolor, sin embargo en los últimos años se han agregado medidas de manejo en prevención de fracturas.
Las metástasis espinales pueden ser intramedulares (canal espinal) o extramedulares (espacio subaracnoideo, espacio peridural y cuerpos vertebrales). La diseminación tumoral ocurre vía hematógena o por contigüidad, como es el caso en los tumores de leptomeninge.
Las lesiones peridurales y paraespinales se relacionan con metástasis en cuerpos vertebrales. La resonancia magnética es el método de elección en pacientes sintomáticos para diagnosticar y definir las metástasis vertebrales. Además, delimita la extensión de la lesión a foramen o a canal espinal. Por resonancia magnética se puede observar a las células tumorales infiltrando la grasa del espacio peridural, como imagen isohipointensa en T1, e hiperintensa en la señal de T2 con reforzamiento homogéneo postcontraste. Las lesiones osteolíticas en T1 se aprecian hipointensas en relación a hueso (isointenso), mientras que en T2, aparecen hiperintensas.
La presentación más frecuente de un tumor espinal es con dolor axial. A la exploración física hay dolor a la palpación, deformidad, limitación de la movilidad y, en casos más avanzados, compresión espinal, signos clínicos neurológicos, proporcionales al grado de lesión o daño.
Manejo de metástasis óseas
El manejo se determina por 3 factores clave: presencia de compromiso neurológico, inestabilidad espinal y factores individuales del paciente.
Dentro de las opciones de tratamiento se encuentran: radioterapia externa, terapia con radionúclidos, radioterapia + quimioterapia sistémica, terapia hormonal, descompresión quirúrgica, radiocirugía y/o estabilización seguida de radiación.
La radioterapia externa ha sido la piedra angular del tratamiento durante varias décadas; sin embargo, en un reciente consenso de expertos, los bifosfonatos han sido propuestos como tratamiento de primera línea en el cáncer de mama con lesiones metastásicas, aunque no han logrado demostrar un impacto positivo en la sobrevida.
Radioterapia
En relación a la radioterapia, los objetivos del tratamiento son disminución del dolor, control local del tumor, y mejoría del estado funcional del paciente, pudiendo lograrse el control del dolor dentro de la primera semana.
El esquema más utilizado en los Estados Unidos es de 30 G y en 10 sesiones, aunque también se puede administrar en una sola sesión de radioterapia. Sin embargo, hasta un 90% de los médicos prefieren el primer esquema, dado que con él, se sitúa al paciente en menor riesgo de presentar exacerbación del dolor que mediante una sola exposición a la radiación.
Un estudio conformado por 1157 pacientes con expectativa de vida de 12 semanas, mostró reducción del dolor en pacientes que respondieron a la radioterapia (45%) sostenida hasta su sobrevida.
Sin embargo, se debe tomar en cuenta que existe un grupo de pacientes que dejan de ser candidatos a este tipo de procedimientos por diversos factores adversos, como reirradiación de las metástasis, tolerancia de órganos vecinos, radio resistencia y factores individuales del paciente.
Moduladores óseos
Así mismo, el desarrollo de agentes moduladores óseos como el radio 223, un emisor de radiación tipo alfa, ha demostrado mejoría en la sobrevida de pacientes con cáncer de próstata, así como del dolor óseo.
Diversos tratamientos para el cáncer de mama han sido asociados a un aumento de riesgo de fracturas patológicas, principalmente entre pacientes que se encontraban premenopáusicas cuando fueron diagnosticadas con cáncer de mama. Sin embargo, actualmente se sabe que el cáncer de mama no aumenta ni disminuye el riesgo de fracturas a pesar de determinados factores que el cáncer de mama y la masa ósea pudieran tener en común.
Otros
La terapia farmacológica, incluyendo el manejo de opioides en caso de dolor, puede producir mejoría y control del dolor en 80% de pacientes con cáncer en etapas avanzadas, pero estos fármacos producen efectos adversos por su acción sistémica.
Vertebroplastía en metástasis óseas
La vertebroplastia, en combinación con la ablación térmica por radiofrecuencia, también ha sido de utilidad para aliviar por completo el dolor en pacientes con metástasis en cuerpos vertebrales.
En la figura 2 se observan lesiones líticas por metástasis en un paciente con mieloma múltiple, realizándose un abordaje transpedicular lumbar para cementar cuerpos vertebrales de Ll yL3.
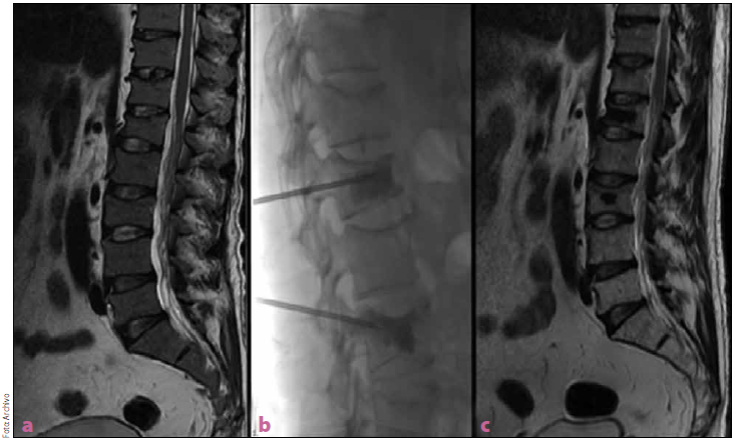
Figura 2 Paciente con mieloma multiple. a) Colapso vertebral Ll y L3. b) Vertebroplastia L1 y L3. c) Imágenes de resonancia magnetica (IRM) con lesiones cementadas a 1 ano de seguimiento.
La cifoplastia es similar a la vertebroplastia, sin embargo, previo a la administración de PMMA, se coloca un balón ortopédico dentro de la vértebra, con el objetivo de restablecer su estructura, con lo que se produce una cavidad dentro de la vértebra colapsada que posteriormente es rellenada con PMMA.
Asimismo, se han desarrollado nuevas técnicas para cementar otros huesos susceptibles a metástasis, como es el caso del sacro y, recientemente, a nivel del tercio proximal del fémur.
Las primeras publicaciones en 2004, reportaban la inyección percutánea de PMMA en fémures de cadáveres, con volúmenes promedio de 36 ml.
La primera femoroplastia que fue realizada en humanos fue publicada en 2012 por el grupo de Plancarte y colaboradores, en pacientes con lesiones metastásicas a nivel de fémur proximal y en riesgo de fractura, demostrando disminución del dolor (figura 3).
Conclusiones
El dolor óseo de origen metastásico ha sido abordado en los últimos años farmacológicamente, mediante uso de antiinflamatorios no esteroideos, paraminofenol y más recientemente bifosfonatos. Asimismo, el empleo de radioterapia externa, e incluso radiofármacos, han mostrado ser altamente efectivos en la paliación del dolor por metástasis óseas. En relación a las cementoplastias óseas, éstas ofrecen como ventaja no solo el alivio del dolor, prácticamente de manera inmediata, sino un refuerzo en la citoestructura interna de la estructura cementada.











 nueva página del texto (beta)
nueva página del texto (beta)