El análisis de las quejas en contra de prestadores de servicios médicos permite identificar áreas de oportunidad para mejorar la calidad de la atención.
Síntesis de la queja
Los padres del menor refirieron que llevaron a su hijo a consulta con el Pediatra demandado, pues presentaba fiebre de varios días de evolución, resequedad y ulceración en la boca, ganglio inflamado en cuello, así como vómito. El médico diagnosticó infección de vías respiratorias altas e indicó tratamiento con ceftriaxona sin obtener mejoría, por lo que decidió hospitalizarlo y logró controlar el vómito, pero no la fiebre, a pesar de ello fue dado de alta y al llegar a su domicilio continuaba con vómito y refería malestar general, por ello lo llevaron a un hospital público, donde le diagnosticaron enfermedad de Kawasaki.
Resumen
Paciente varón de 5 años de edad, el 16 de octubre de 2012 fue atendido por el pediatra demandado debido a que presentaba adenopatía cervical, fiebre y vómito, por lo que indicó ceftriaxona, nimesulida y ranitidina; lo citó a consulta con resultados de biometría hemática, examen general de orina y tomografía de senos paranasales. El paciente evolucionó con vómito, dolor intenso en abdomen y fiebre, y fue hospitalizado el 18 de octubre de 2012 con diagnósticos de absceso cervical, sinusitis maxilar, faringitis aguda, urticaria; el manejo fue mediante soluciones parenterales, antibióticos, metronidazol, hidrocortisona, paracetamol e inhibidor de la bomba de protones. El 20 de octubre de 2012 el demandado lo egresó refiriendo que la evolución era satisfactoria, las dimensiones del absceso disminuyeron considerablemente y no existían datos de dificultad respiratoria, por lo que estaba en condiciones de ser dado de alta para continuar manejo como externo.
Análisis del caso
Para su estudio, se estiman necesarias las siguientes precisiones:
La enfermedad de Kawasaki es multisistémica, idiopática, caracterizada por vasculitis generalizada de pequeños y medianos vasos, cuya importancia reside en que puede producir aneurismas arteriales, valvulitis y miocarditis. La primera descripción de la enfermedad fue realizada en los años sesenta por el médico japonés Tomisaku Kawasaki.
La literatura pediátrica refiere que la enfermedad generalmente ocurre en menores de 5 años, y es infrecuente antes de los 3 meses de edad; sin embargo, puede presentarse en todas las edades, desde la etapa neonatal hasta la adolescencia, siendo los varones los más afectados.
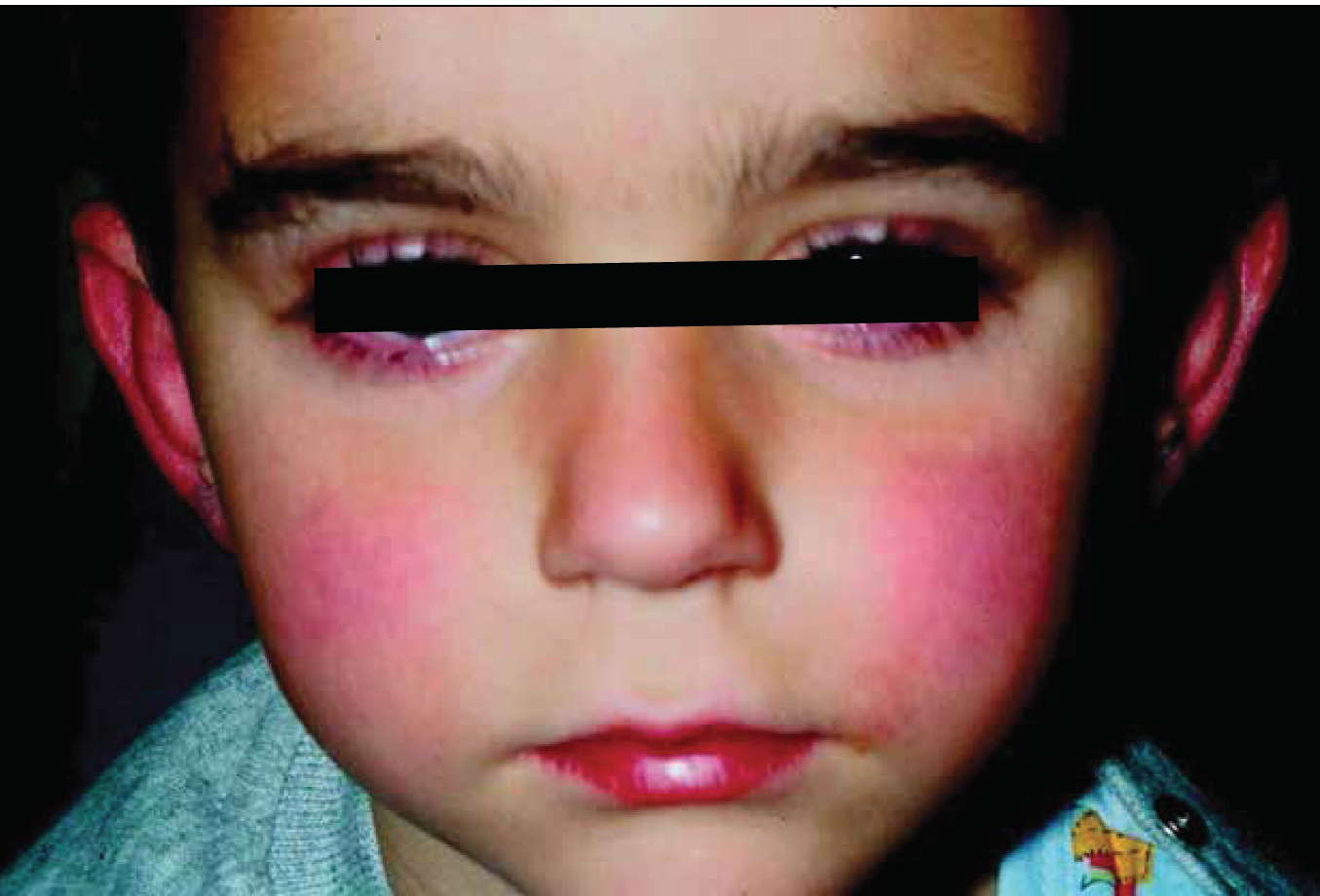
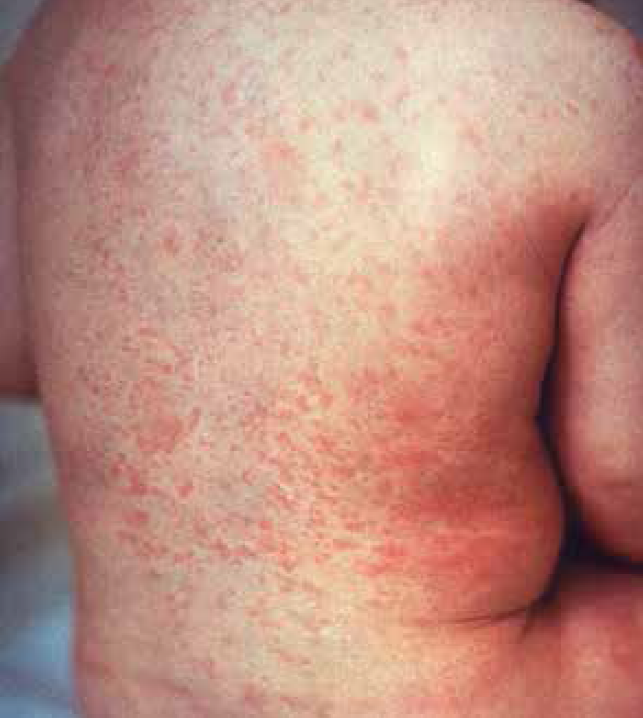
Se manifiesta como un síndrome febril agudo, acompañado de exantema, enantema y adenopatía, sugestivo de origen infeccioso. Tiene un patrón de incidencia estacional con mayor predominio durante los meses de primavera e inicio del verano, como sucede en las infecciones virales. El desarrollo de la enfermedad en epidemias, así como su mayor incidencia en algunas regiones, es otro factor que sugiere causa infecciosa.
Tabla 1 Criterios diagnósticos de la enfermedad de Kawasaki (Academia Americana de Pediatría, 2004)
| Kawasaki (Academia Americana de Pediatría, 2004) Fiebre persistente de al menos 5 días de duración |
| Presencia de al menos 4 de los criterios principales |
| Cambios en las extremidades: Agudos: eritema de palmas y plantas, edema de pies y manos Subagudos: descamación periungueal de dedos de las manos y pies en la segunda y tercera semana |
| Exantema polimorfo |
| Inyección conjuntival bilateral bulbar sin exudados |
| Cambios en labios y en cavidad oral: eritema, labios fisurados, lengua aframbuesada, enantema |
| Linfadenopatía cervical mayor de 1.5 cm, generalmente unilateral Exclusión de otras enfermedades con hallazgos similares |
La enfermedad de Kawasaki es una entidad clínica distintiva con evolución predecible. El diagnóstico diferencial debe realizarse con otras enfermedades parecidas (sarampión, erupciones escarlatiformes estreptocóccicas y estafilocóccicas, mononucleosis infecciosa, reacciones de hipersensibilidad, entre otras).
Los pacientes presentan elevación de la temperatura, que frecuentemente sobrepasa los 39° C y en muchos casos 40° C. La fiebre persiste en promedio 11 días, a menos que se utilice tratamiento con ácido acetilsalicílico o gammaglobulina intravenosa. En los ojos, la inyección vascular de la conjuntiva vulvar es más intensa que la inyección de la conjuntiva palpebral, y se aprecia generalmente en la primera semana de la enfermedad. La iridociclitis aguda, leve o uveítis anterior, que puede suceder tempranamente en la fase aguda, se resuelve rápidamente y rara vez se asocia con fotofobia o dolor ocular.
En la boca el eritema progresa a fisuras, grietas y sangrado de los labios; lengua en fresa indistinguible de la escarlatina estreptocóccica; eritema difuso de la orofaringe; timpanitis concomitante especialmente con fiebre elevada y eritema orofaríngeo. Los cambios en las extremidades son una de las características más distintivas en la enfermedad. En la fase aguda, las manos y pies se vuelven firmemente indurados y ligeramente tumefactos con piel distendida y brillante. Las palmas de manos y plantas de los pies se aprecian profundamente eritematosas. En la fase aguda, estos cambios son seguidos por un patrón distintivo de descamación en capas gruesas, diferente de la descamación digital característica en escamas, tipo salvado fino de la escarlatina.
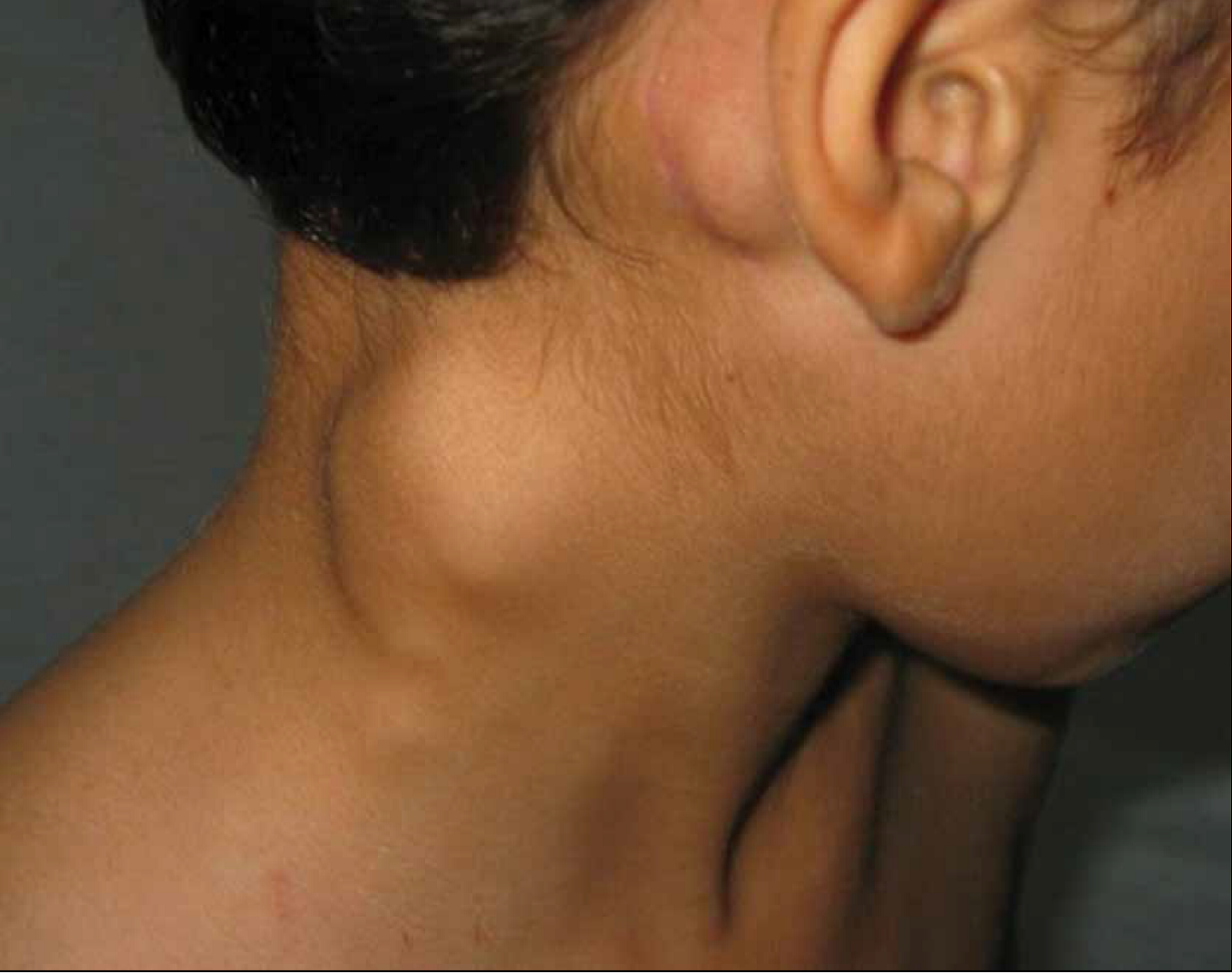
La erupción eritematosa asociada con la enfermedad de Kawasaki puede tomar diferentes formas, comúnmente como placas pruriginosas rojas realzadas, o bien, pápulas eritematosas morbiliformes. En ocasiones la piel tiene eritrodermia escarlatiforme difuso o exantema tipo eritema marginado. La tumefacción de los ganglios linfáticos se presenta en aproximadamente 50 a 70% de los pacientes, suele ser unilateral y confinarse al triángulo cervical anterior. El ganglio aumentado de tamaño suele ser mayor a 1.5 centímetros, no es fluctuante y puede estar asociado con eritema de la piel suprayacente, y sólo es moderadamente hipersensible. La linfadenopatía suele ser benigna y transitoria.
La evolución clínica de la enfermedad de Kawasaki, comprende las siguientes fases:
Aguda: se caracteriza por fiebre, erupción cutánea, inyección conjuntival, lengua de fresa, edema y eritema de manos y pies, linfadenitis y en ocasiones meningitis aséptica y disfunción hepática leve. Sin tratamiento esta fase persiste.
Subaguda: existen manifestaciones de artritis, enfermedad cardiaca, trombocitosis, descamación.
Tardía o de convalecencia, es el lapso de mayor riesgo por trombosis aguda de la arteria coronaria.
La manifestación asociada más importante en la enfermedad de Kawasaki es la afectación cardiaca, la cual se detecta en 20% de los pacientes y se manifiesta con frecuencia por derrame pericárdico, miocardiopatía transitoria con insuficiencia cardiaca congestiva y arritmia.
La enfermedad se caracteriza por leucocitosis, especialmente granulocitosis, con recuentos altos de bandas, elevación de plaquetas en la segunda y tercera semanas de enfermedad, en la fase aguda y subaguda existe elevación de los reactantes de fase aguda como la eritrosedimentación globular, proteína C reactiva, alfa 2 globulina, alfa anti-tripsina. Estos regresan a la normalidad 8 a 12 semanas después. La trombocitosis con recuentos de plaquetas de 300,000 aparece en la segunda semana y tiene nivel máximo en la tercera, con regreso a parámetros de normalidad un mes después del comienzo.
En cuanto se integra el diagnóstico de enfermedad de Kawasaki, debe realizarse ecocardiograma basal e iniciarse tratamiento mediante gammaglobulina intravenosa (2 g/kg intravenosos). El mismo día que se aplica la gammaglobulina, se debe iniciar ácido acetil salicílico (100 mg/kg/día) hasta que se logre la defervescencia, o bien, hasta el día 14 de la enfermedad, seguida por una dosis de 5 a 10 mg/kg/día hasta que se normalice la tasa de eritrosedimentación globular y los recuentos de plaquetas, por regla general, 3 meses después del comienzo de la enfermedad. Todos los pacientes deben ser hospitalizados para tratamiento y seguimiento, la función cardiovascular debe monitorizarse y deben ser valorados después de su egreso.
Se podrá realizar el diagnóstico de Enfermedad de Kawasaki (equivalente a la definición clásica) en presencia de 4 o más criterios principales en el cuarto día de fiebre, o bien, en presencia de fiebre de 5 días o más y de 4 criterios clínicos cuando se detecten alteraciones coronarias en la ecografía bidimensional o en la angiografía coronaria.
En el presente caso, los padres del menor manifestaron que el 16 de octubre de 2012 el pediatra demandado valoró al paciente, quien presentaba una bolita en el lado derecho del cuello, boca ulcerada, fiebre y vómito; después de revisarlo, diagnosticó un absceso en el cuello e infección de garganta, por lo que indicó ceftriaxona solución inyectable de un gramo, nimesulida suspensión y ranitidina jarabe.
El demandado en su informe refirió que durante su atención del 16 de octubre de 2012, el menor estaba febril (38.2° C), con palidez de tegumentos, orofaringe hiperémica, amígdalas hipertróficas y descarga retronasal verdosa, aumento de volumen en cara lateral del cuello de 2.5 centímetros de diámetro mayor, de consistencia suave, fluctuante, móvil, con hiperemia y aumento de la temperatura local, dolorosa a la palpación; con rudeza respiratoria y estertores gruesos transmitidos; abdomen blando, depresible, sin visceromegalias; extremidades sin alteraciones. Inició el manejo con ranitidina, ceftriaxona y nimesulida, y lo citó a consulta el 18 de octubre de 2012 con resultados de laboratorio: biometría hemática completa, examen general de orina y tomografía de senos paranasales.
En este sentido, las afirmaciones del demandado acreditan que durante su atención no integró historia clínica del paciente, así tampoco estableció diagnóstico presuntivo alguno, indicando tratamiento mediante antibiótico y antiinflamatorio, con acción analgésica-antipirética (nimesulida), lo cual demuestra su desapego a la lex artis especializada. En efecto, durante el juicio, no aportó notas médicas de la citada atención, contraviniendo lo dispuesto por la Norma Oficial Mexicana NOM 168-SSA1- 1998, del expediente clínico, aplicable al momento que se brindó la atención y la cual respecto del expediente en Consulta Externa, establece que debe contar con historia clínica elaborada por el médico y debe contener interrogatorio, exploración física, diagnósticos y tratamientos.
Los padres del menor también manifestaron que siguió con vómito, dolor intenso en el abdomen y fiebre, por lo que el mismo 16 de octubre por la noche, contactaron telefónicamente al demandado, quien indicó supositorios de Dramamine y Ranisen cada 8 horas. Así mismo, que el 18 de octubre continuaba con los mismos síntomas, agregándose ronchas en estómago y espalda, consultando nuevamente al médico, quien consideró necesario hospitalizar al paciente.
Al respecto, el expediente clínico integrado en el Hospital particular, acreditó que el menor ingresó el 18 de octubre de 2012. En su nota de valoración inicial, el facultativo demandado estableció diagnósticos presuntivos de: absceso cervical, sinusitis maxilar, faringitis aguda, probablemente bacteriana y urticaria, indicando manejo mediante soluciones parenterales, antibióticos, metronidazol, hidrocortisona, paracetamol e inhibidor de la bomba de protones, vía intravenosa.
El 19 de octubre de 2012, se reportó con mejoría, afebril, frecuencia cardiaca 110 por minuto, frecuencia respiratoria 30 por minuto, consciente, orientado, con adecuada coloración e hidratación, ligero dolor a la palpación de región cervical derecha, tolerando vía oral, uresis presente, evacuación normal, continuándose el manejo establecido. El 20 de octubre de 2012, el demandado consideró que el menor estaba en condiciones de ser egresado para continuar manejo mediante eritromicina, metronidazol, ibuprofeno y calor local en cuello, según lo acredita la nota de la 11:30 h. En esos términos, está demostrado que el demandado egresó al paciente de manera precipitada, sin haberlo estudiado y tratado conforme a la lex artis especializada, incurriendo así en mala práctica, por negligencia.
Los padres del menor refirieron que al llegar a su domicilio continuaba con vómito, le dolía el cuerpo y se sentía mal, por lo que llevaron a hospital público y se le diagnosticó enfermedad de Kawasaki.
El expediente y resumen clínico de la atención brindada en el hospital particular, demostraron que el 21 de octubre de 2012, el paciente ingresó al Servicio de Pediatría con padecimiento de una semana de evolución, caracterizado por adenopatía cervical, rubicundez, fiebre e ictericia generalizada. En la exploración física se encontró: hipoactivo, febril, con palidez de tegumentos, edema palpebral, hiperemia conjuntival, regular estado de hidratación, labios agrietados rojo-violáceos, faringe hiperémica; ganglio cervical de 3 × 3 centímetros, móvil, doloroso a la palpación; cardiopulmonar y abdomen sin datos de compromiso; extremidades con edema, exantema respetando palmas, plantas, descamación, piel con tinte ictérico; neurológicamente con irritabilidad. Los diagnósticos fueron: eutrófico, ictericia en estudio, fiebre en estudio, descartar enfermedad de Kawasaki.
Así las cosas, el menor presentaba datos clínicos sugestivos de enfermedad de Kawasaki, manifestados por fiebre, hiperemia conjuntival, edema palpebral, faringe hiperémica, labios secos y fisurados, adenopatía cervical de 3 centímetros, móvil, extremidades con edema y exantema respetando palmas y plantas, así como tinte ictérico.
Sobre este rubro, la citada nota de Pediatría, fue concluyente para tener por cierto, que desde el ingreso se sospechó enfermedad de Kawasaki, debido a que el paciente cumplía con criterios diagnósticos y tenía una semana de evolución sin recibir tratamiento, por lo que se estima muy importante el tratamiento oportuno con gammaglobulina.
Por su parte, el resumen clínico acreditó que el paciente presentó mejoría progresiva, con último pico febril a las 36 h de haber terminado la gammaglobulina (23 de octubre de 2012). De igual forma, se realizó un ecocardiograma, mismo que reportó válvula tricúspide dentro de parámetros normales, y se decidió su egreso para manejo por Consulta Externa de Pediatría.
En ese sentido, fue demostrado que el demandado en juicio, incurrió en mala práctica por negligencia al incumplir las obligaciones de diligencia que el caso ameritaba.
En efecto, respecto de la primera consulta, el demandado no acreditó haber efectuado la debida exploración física del paciente, no integró historia clínica ni estableció diagnóstico presuntivo alguno, indicó un tratamiento que no quedó debidamente sustentado debido a sus omisiones. Cabe mencionar, que si bien es cierto que el facultativo demandado en esta consulta no estaba obligado a integrar el diagnóstico de enfermedad de Kawasaki, también es cierto que incumplió sus obligaciones de medios de diagnóstico y tratamiento.
En el mismo sentido, es necesario precisar, que si el demandado sospechaba sinusitis, el tratamiento con ceftriaxona no era de primera elección, y menos aún con la presencia de un ganglio cervical, pues no se cubría el espectro necesario ante la patología del paciente.
De las manifestaciones de las partes en juicio, se desprendió que el demandado solicitó biometría hemática y tomografía de senos paranasales; así mismo, que el menor fue llevado a consulta el 18 de octubre de 2012, sin respuesta satisfactoria al tratamiento, continuando con fiebre y ataque al estado general.
En su nota de ingreso al Hospital particular de fecha 18 de octubre de 2012, el demandado reportó en la exploración física: amígdalas con escaso exudado blanquecino y descarga retro-nasal verdosa, aumento de volumen en cara lateral de cuello derecha de 3 centímetros de diámetro mayor, fluctuante, móvil, eritematosa, con dolor a la palpación y aumento de temperatura local, así como dermatosis localizada en abdomen, caracterizada por lesiones eritematosas, multiformes, de centro pálido y pruriginosas. Tomografía de senos paranasales con datos de sinusitis maxilar bilateral; biometría hemática con datos de anemia hipocrómica leve y leucocitosis, con predominio de segmentados, iniciando manejo con clindamicina y metronidazol.
Según lo acreditan las notas de atención del 18 al 20 de octubre del 2012, el facultativo no realizó la debida correlación del cuadro clínico, ni los estudios auxiliares de diagnóstico, omitió efectuar diagnóstico diferencial, concretándose a establecer distintos diagnósticos de manera aislada (absceso cervical, sinusitis maxilar, faringitis aguda, urticaria). Así mismo, estimó que el exantema era reacción secundaria a medicamentos, y no lo consideró como dato clínico de una enfermedad manifiesta en el paciente, lo cual lo obligaba a descartar enfermedades exantemáticas.
A mayor abundamiento, según se mencionó, el paciente fue egresado de manera precipitada con indicaciones de continuar tratamiento con eritromicina, metronidazol, ibuprofeno y calor local en cuello, lo cual confirma su mala praxis, pues el expediente clínico de la atención brindada al menor en el Hospital público, acredita que la evolución no era satisfactoria como lo estimó el demandado al egresarlo el 20 de octubre de 2012.
Apreciaciones finales
Durante la atención del paciente, el médico demandado incumplió las obligaciones de mediosde diagnóstico y tratamiento, incurriendo en mala práctica, por negligencia, de la manera en que se precisa en el análisis del caso.
La atención ulterior que recibió el menor por facultativos distintos al demandado fue necesaria debido a la mala praxis.
No se realizaron pronunciamientos respecto de la atención brindada por el hospital público, en razón a que no formó parte de la controversia planteada.
Se debe puntualizar, que el paciente no presentó afectación a nivel cardiaco.
Recomendaciones
Conforme dicta la literatura especializada, es recomendable que los pacientes en la fase aguda de la enfermedad de Kawasaki sean tratados con gammaglobulina intravenosa y ácido acetilsalicílico durante el período que dure la fiebre y un par de días más, o al menos durante 14 días.
Los menores de edad que padecen de la enfermedad de Kawasaki y no son tratados de forma temprana (durante los diez primeros días) desde el inicio de la fiebre, tienen cinco veces mayor riesgo de desarrollar aneurismas en las arterias coronarias.
El pronóstico de la enfermedad de Kawasaki infantil para la vida adulta, depende de la extensión de la afectación en las arterias coronarias durante la fase aguda de la enfermedad.











 nueva página del texto (beta)
nueva página del texto (beta)