Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Facultad de Medicina (México)
versión On-line ISSN 2448-4865versión impresa ISSN 0026-1742
Rev. Fac. Med. (Méx.) vol.54 no.6 Ciudad de México nov./dic. 2011
Caso clínico
Fisura facial nasoorbitaria, Tessier número 3
Naso-orbital cleft, Tessier Number 3
Andrés Sánchez Vallea, Gervacio Samuel Vásquez Ruizb, Laura Ubaldo-Reyesc, Octavio Lescas-Mendezc,d, Jorge Celio Mancerad, Adelina Rojas Granadosc, Manuel Ángeles Castellanosc
aServicio de Cirugía Plástica. Hospital Juárez de México. SSA. México, D.F.
bServicio de Pediatría. Hospital General Regional. San Pedro Pochutla Oaxaca. México.
cDepartamento de Anatomía. Facultad de Medicina y Cirugía. Universidad Nacional Autónoma de México. México, D.F.
dServicio de Urgencias Médico-Quirúrgicas. Dirección de Enseñanza e Investigación. Hospital General Balbuena. SSDF. México, D.F.
Resumen
Las fisuras oblicuas faciales son anormalidades poco frecuentes, aunque la incidencia exacta es desconocida, se reporta una incidencia de 1.5 a 5 por 100,000 nacimientos. Tessier en 1976 propuso una clasificación de las fisuras faciales, craneofaciales y laterofaciales. Morian describió la fisura oral nasoorbitaria (fisura número 3), que representa una de las malformaciones más difíciles de corregir para el cirujano plástico y reconstructivo. Reportamos un caso de fisura craneofacial Tessier número 3 así como la técnica de corrección quirúrgica empleada. Los autores enfatizan en el análisis de la embriología facial.
Palabras clave: Fisura facial naso-orbitaria, Tessier número 3, tratamiento quirúrgico.
Abstract
The oblique facial clefts are extremely rare facial anomalies, although the exact incidence of these facial clefts is unknown, is reported an incidence de 1.5 to 5 per 100,000 births. Tessier in 1976 proposed an anatomic classification of the facial, craniofacial, and laterofacial clefts. Number 3 clefts o oral-nasal-ocular cleft was described by Morian and represents one of the most difficult malformations to correct for the reconstructive surgeon. We report a case of unilateral Tessier No 3 craniofacial cleft and our approach to surgical correction. The authors emphasize in the analysis of the facial embryology.
Keywords: Oral-nasal-ocular cleft, Tessier No 3, surgical treatment.
Introducción
Las fisuras cráneofaciales son un grupo heterogéneo de deformidades congénitas, y su tratamiento representa un reto para los cirujanos. La embriología maxilofacial juega un papel muy importante dentro del contexto de las fisuras faciales, por lo que consideramos pertinente un breve recordatorio.
Embriología facial
El mesénquima que forma la cabeza y cara deriva del mesodermo paraaxial de la lámina lateral del mesodermo, de la cresta neural y de las placodas ectodérmicas. El mesodermo paraaxial forma bloques de tejido a cada lado del tubo neural, somitómeros en la región cefálica y somitas desde la región occipital hacia el extremo caudal. Los somitas se diferencian en esclerotoma (porción ventro-medial) y dermamiotoma (porción dorsolateral). Al finalizar la cuarta semana, las células del esclerotoma se tornan polimorfas (mesénquima o tejido conjuntivo embrionario). Las células mesenquimáticas se diferencian en osteoblastos, condroblastos o fibroblastos. De los somitas y somitómeros se forma el piso de la caja craneal, una pequeña porción de la región occipital, todos los músculos voluntarios de la región craneofacial, la dermis y los tejidos conjuntivos de la región dorsal de la cabeza y las meninges.

Aparato faríngeo. La característica más típica del desarrollo de la cabeza y el cuello es la formación de los arcos faríngeos, que aparecen en la cuarta y quinta semana de desarrollo; están constituidos por barras de tejido mesenquimático separadas por profundos surcos: las hendiduras faríngeas. Simultáneamente al desarrollo de los arcos y las hendiduras, aparecen varias evaginaciones, las bolsas faríngeas, a lo largo de las paredes laterales del intestino faríngeo, la porción más craneal del intestino anterior. Las bolsas se introducen en el mesénquima circundante, sin establecer comunicación con las hendiduras externas. De las 4 hendiduras formadas, sólo la primera origina una estructura que permanece durante la vida extrauterina, el revestimiento interno del tímpano y conducto auditivo externo.
Procesos mesenquimáticos. Al final de la cuarta semana el centro de la cara está formado por el estomodeo, rodeado por el primer par de arcos faríngeos. A las 4 semanas pueden identificarse 5 prominencias mesenquimáticas; los procesos mandibulares (primer arco faríngeo), que se localizan caudalmente en relación con el estomodeo; los procesos maxilares (porción dorsal del primer arco faríngeo), laterales al estomodeo, y la prominencia frontonasal, que es una elevación redondeada en situación craneal con respecto al estomodeo. A cada lado de la prominencia frontonasal se observan engrosamientos locales de ectodermo superficial, las plácodas nasales (olfatorias), originadas por influencia inductora de la porción ventral del cerebro anterior.
Durante la quinta semana, las placodas nasales se invaginan para formar las fositas nasales y aparecen rebordes de tejido que rodean a cada fosita; son los procesos nasales (laterales y mediales). Durante las siguientes 2 semanas los procesos maxilares crecen en dirección medial, comprimen a los procesos nasales mediales hacia la línea media, posteriormente la hendidura que se encuentra entre el proceso nasal medial y el maxilar queda cubierta y ambos procesos se fusionan.
El labio superior se forma por la fusión de los procesos nasales mediales y los 2 procesos maxilares. El labio inferior y la mandíbula se forman a partir de los procesos mandibulares, que se fusionan en la línea media. Inicialmente los procesos maxilares y los nasales laterales se encuentran separados por el surco nasolagrimal, que posteriormente se cierra y se convierte en conducto nasolagrimal. Los procesos maxilares se ensanchan para formar los carrillos y los maxilares.
La nariz se forma a partir de 5 prominencias faciales: la prominencia frontonasal da origen al puente de la nariz; los procesos nasales mediales fusionados forman la cresta y la punta, y los procesos nasales laterales forman las alas de la nariz. Las estructuras formadas por la fusión de los procesos nasales mediales reciben el nombre de segmento intermaxilar, que tiene un componente labial, un componente maxilar (que lleva los 4 incisivos) y un componente palatino (paladar primario).
El paladar secundario se forma por 2 evaginaciones laminares de los procesos maxilares. Estas evaginaciones (crestas palatinas) aparecen en la sexta semana de desarrollo y descienden oblicuamente a ambos lados de la lengua. En la séptima semana las crestas ascienden hasta alcanzar una posición horizontal arriba de la lengua y se fusionan entre sí. Hacia delante, las crestas se fusionan con el paladar primario. Al mismo tiempo que se fusionan las crestas palatinas, el tabique nasal crece hacia abajo y se une con la superficie cefálica del paladar neoformado1-8.
Caso clínico
Niña de 2 años de edad con antecedentes heredofamiliares y personales no patológicos, sin importancia para padecimiento actual. Antecedentes personales patológicos: fisura facial orbitonasal unilateral derecha congénita. Antecedentes perinatales: no relevantes, la madre niega ingesta de medicamentos teratógenos durante la gestación; crecimiento y desarrollo normales. Padecimiento actual: inicia durante el crecimiento y desarrollo intrauterino manifestado al nacimiento, presenta fisura facial orbito nasal unilateral derecha; acude a unidad hospitalaria a los 12 meses de edad, y no recibe tratamiento, posteriormente acude a Hospital Juárez de México para valoración y tratamiento.
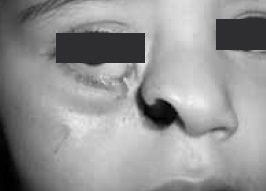
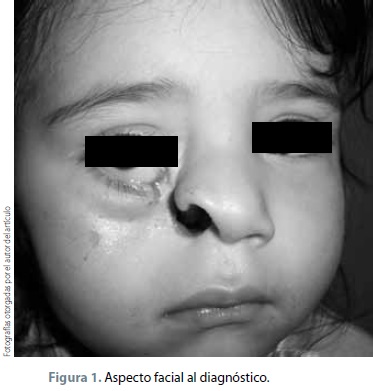
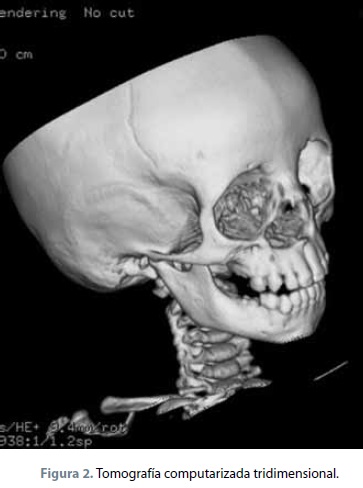
Exploración física: peso de 12 kg, talla de 78 cm, frecuencia cardiaca de 120 latidos por minuto, frecuencia respiratoria de 28 respiraciones por minuto, temperatura de 36.2° C. Femenino; fascies característica, asimétrica, se observa fisura facial orbitonasal unilateral derecha y frente mediana. Ojos: asimétricos, presencia de coloboma en parpado inferior derecho, ptosis de parpado inferior ipsilateral, pupilas y movimientos oculares normales. Nariz: ausencia de ala nasal derecha, fisura naso orbitaria derecha, ausencia de pared lateral nasal, exposición de mucosa nasal y del cornete inferior, mal implantada, dorso recto, narina izquierda permeable, cartílago alar derecho elevado y poco desarrollado. Boca: normoquelia, apertura oral normal, hidratación y coloración de mucosa labial normal; piso de boca, paladar blando y duro normales, dentición infantil completa, lengua y velo del paladar sin alteraciones (figura 1). Resto aparentemente normal. Sin evidencia de alteraciones en estudios de laboratorio. Estudios de gabinete: TAC simple de cráneo con reconstrucción 3D (figura 2).

Técnica quirúrgica
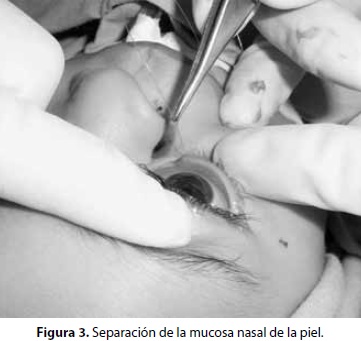
En la actualidad el concepto de cierre de fisuras faciales consiste en una intervención temprana para corrección del defecto, y se considera que los mejores resultados estéticos, funcionales y psicológicos se obtendrán si la intervención es oportuna. La edad promedio para el cierre de estas fisuras es de los 6 a 8 meses de vida. En el caso presentado, la técnica quirúrgica consistió en cierre de la fisura facial por planos, inicialmente mucosa nasal y posteriormente cierre de piel. Iniciamos con marcaje del área anatómica involucrada con azul de metileno para planear el acto quirúrgico.
Se realiza incisión media y lineal hasta plano óseo a través de la fisura para separar mucosa nasal de piel; se diseca piel del plano óseo y de la mucosa nasal hasta afrontar los tejidos y cerrar la fisura facial. Canalizamos conducto lacrimonasal con nylon 5-0 sin complicaciones, respetándolo en el momento de disecar el tejido adyacente. Sutura mucosa nasal con monocryl 5-0 para lograr la cubierta interna y conformar así la fosa nasal derecha. Realizamos cierre de plano muscular y piel de la fisura logrando afrontar los tejidos sin tensión con vicryl 5-0. Debido al riesgo de tensión al que podría ser sometido el tejido adyacente a la fisura si se realizara cierre del coloboma mediante la técnica de Z-plastia, se decide realizar colgajo muscular para cierre de coloboma de parpado inferior, realizando plastia simple del coloboma palpebral, con lo que se logra el cierre del defecto en una primera intención (figuras 3-5 [4]). Meses después la paciente acude a nuestra consulta y presenta una evolución satisfactoria, posteriormente se cita para programar un segundo tiempo quirúrgico con intención de corregir secuelas postoperatorias.


Discusión
Las fisuras oblicuas faciales son anormalidades faciales extremadamente raras, aunque su incidencia exacta es desconocida, se reporta que es de 1.5 a 5 por 100,000 nacimientos. La mayoría de las fisuras craneofaciales ocurren esporádicamente. Sin embargo, la herencia ha jugado un rol en la causalidad de la fisura craneofacial en el síndrome de Treacher Collins y en el síndrome de Goldenhar9-11. Morian fue el primero en reportar la fisura número 3, a la que clasificó como Morian tipo I12. Paul Tessier, en 1976 describió la forma más completa de las deformidades en los tejidos blandos y óseos, según los hallazgos en los estudios radiográficos y los hallazgos quirúrgicos13. La clasificación tiene como punto de referencia la órbita, sitio común entre cráneo y cara, de donde parten vectores o radios. Esta clasificación revolucionó la concepción fisiopatológica de las deformidades embriogénicas faciales, entendiéndose todas ellas como alteraciones fisurales con una fisiopatología común; sin embargo, tiene una desventaja, no toma en cuenta las craneosinostosis14.
Las hendiduras faciales suelen estar asociadas con malformaciones del sistema nervioso. La fisura de la línea media, labio y paladar hendido se encuentran asociadas a holoprosencefalia; el labio paladar hendido unilateral que incluye defecto de los conductos nasolacrimales se asocia a encefalocele anterior; las hendiduras bilaterales que presentan alteraciones del conducto lacrimonasal se asocian a macroftalmia, colobomas bilaterales, hipertelorismo ocular, criptorquidia y micropene15. En el caso de nuestro paciente únicamente presentaba coloboma en parpado inferior del ojo derecho, defecto del conducto nasolagrimal y agenesia de la apófisis frontal del maxilar. El fallo en la fusión ectodérmica y la migración mesodérmica en el sitio de la fisura se ha teorizado. Estas alteraciones pueden interferir con la formación celular, replicación y migración, produciendo malformaciones craneofaciales o fisuras faciales. Drogas y otros factores ambientales pueden perturbar el ritmo metabólico y la actividad celular alterando el desarrollo normal.

La constricción física intrauterina como ocurre en el caso de oligohidramnios, puede interferir con la fusión de los procesos faciales mediante la aplicación de una restricción mecánica extrínseca. Otra causa es la alteración en el equilibrio entre la formación celular y la muerte celular espontánea (apoptosis). Walbrick sugiere que si la apoptosis no ocurre en la región apropiada en el tiempo apropiado el tejido mesenquimal no es capaz de migrar normalmente16. La fisura Tessier número 3 nasoocular es una hendidura paranasal medial orbitomaxilar, atraviesa el segmento lagrimal del párpado inferior y el surco lagrimal, representa una de las fisuras más desafiantes y difíciles de corregir17,18,19.
El uso de la tomografía computarizada tridimensional y un examen dental completo deben ser rutinarios para realizar un diagnóstico más exacto de estas hendiduras20-24. A pesar de las dificultades que representa su tratamiento, los pacientes con una fisura Tessier 3 pueden tener excelentes resultados cuando el equipo quirúrgico posee las habilidades adecuadas25,26.
Conclusión
El desarrollo embriológico facial tiene lugar entre la cuarta y octava semana de gestación. Reconocer la etapa del desarrollo embriológico en que sucede una alteración en la fusión de las estructuras embriológicas craneofaciales resulta importante para poder predecir la dirección del crecimiento craneofacial en pacientes afectados e instaurar un tratamiento oportuno. Es claro que los mejores resultados estéticos son producto de un conocimiento adecuado de la embriología, anatomía y técnicas quirúrgicas. La técnica quirúrgica debe ser individualizada basada en las características anatómicas del paciente y la región comprometida. Para optimizar los resultados es conveniente identificar y tratar oportunamente tales defectos anatómicos.
Referencias bibliográficas
1. Langman. Embriología Médica con orientación clínica. 9a edición. México, DF: Ed. Médica Panamericana; 2001. p. 363-404. [ Links ]
2. George E. Anastassov UJ. Comprehensive management of cleft lip and palate deformities. Journal of Oral and Maxillofacial Surgery. 2001;59(9):1062-75. [ Links ]
3. Sperber GH. Craneofacialal Embryology, 4th London: Ed. Wright, 1989. [ Links ]
4. Patten BM. Human Embryology, 3er ed. New York: Blakiston, 1968. p. 427-34. [ Links ]
5. Patel PK, Kawamoto HK Atypical craniofacial clefts. In: Bentz ML, Bauer BS, Zuker RM, eds. Principle and Practice of Pediatric Plastic Surgery. St Louis, MO: QMP; 2008. p. 583-636. [ Links ]
6. Sisco M, Bauer BS. Craniofacial syndromes and sequences. In: Bentz ML, Bauer BS, Zuker RM, eds. Principle and Practice of Pediatric Plastic Surgery. St Louis, MO: QMP; 2008. p. 389-437. [ Links ]
7. Bradley JP, Hurwitz DJ, Carstens MH. Embriology, classifications, and descriptions of craniofacial defects. In: Mathes SJ, ed. Plastic Surgery. Philadelphia, PA: Saunders Elsevier; 2006. p. 15-43. [ Links ]
8. Wolfe SA. Orbital dystopias. In: Wolfe SA, Berkowitz S, eds. Plastic Surgery of the Facial Skeleton.Boston/Toronto: Little, Brown and Company; 1989. 507-47. [ Links ]
9. Dixon MJ. Treacher Collins syndrome. Hum Mol Genet. 1996;5:1391-6. [ Links ]
10. Darzi MA, Chowdri NA. Oblique facial clefts: a report of Tessier numbers 3, 4, 5, and 9 clefts. Cleft Palate Craniofac J. 1993;30(4):414-15. [ Links ]
11. Aköz T, Erdoǧan B, Görgü M, Kutlay R, Daǧ F. Bilaterally involved Tessier No. 4 cleft: case report. Cleft Palate Craniofac J. 1996;33(3):252-4. [ Links ]
12. Morian R. Ueber die Schrage Gesichtsspalte. Arch Klin Chir. 1887;35:245-88. [ Links ]
13. Tessier P. Anatomical classification of facial, craniofacial and laterofacial clefts. J Maxillofac Surg. 1976;4:69-92. [ Links ]
14. Kawamoto HK Jr. The Kaleidoscopic world of rare craniofacial clefts: order out of chaos (Tessier classification). Clin Plast Surg. 1976;3:529-39. [ Links ]
15. Marilyn CJ. Etiology of facial clefts: Prospective Evaluation of 428 Patients. Cleft Palate J. 1988;25(1);16-20. [ Links ]
16. Walbrick JC. Early development of the nasal development. Sci Basis Med Annu Rev. 1963;84:99-103. [ Links ]
17. Da Silva Freitas R, Alonso N, Busato L, Ueda WK, Hota T, Medeiros SH, et al. Oral-nasal-ocular cleft: the greatest challenge among the rare clefts. J Craniofac Surg. 2010;21(2):390-5. [ Links ]
18. Patel PK, Kawamoto HK. Atypical craniofacial clefts. In: Bentz ML, Bauer BS, Zuker RM, eds. Principle and Practice of Pediatric Plastic Surgery. St Louis, MO: QMP; 2008. p. 583-636. [ Links ]
19. Thorne CH. R.H Haug. Craniofacial clefts. Clin Plast Surg. 1993;20(4):803-14. [ Links ]
20. Galante G, Dado DV. The Tessier number 5 cleft: a report of two cases and a review of the literature. Plast Reconstr Surg. 1991;88(1):131-5. [ Links ]
21. Bilkay U, Gundogan H, Ozek C, Gurter T, Akin Y. A rare craniofacial cleft: bilateral Tessier no. 5 cleft accompanied by no. 1 and no. 6 clefts. Ann Plast Surg. 2000;45(6):654-7. [ Links ]
22. Fearon JA. Rare craniofacial clefts: a surgical classification. J Craniofac Surg. 2008;19(1):110-2. [ Links ]
23. Alonso N, Freitas Rda S, de Oliveira e Cruz GA, Goldenberg D, Dall'oglio Tolazzi AR. Tessier no. 4 facial cleft: evolution of surgical treatment in a large series of patients. Plast Reconstr Surg. 2008;122(5):1505-13. [ Links ]
24. Aziz SR, Rhee ST, Redai I. Cleft surgery in rural Bangladesh: reflections and experiences. J Oral Maxillofac Surg. 2009;67(8):1581-8. [ Links ]
25. Da Silva Freitas R, Alonso N, Shin JH, Busato L, Dall'Oglio Tolazzi AR, de Oliveria, et al. The Tessier number 5 facial cleft: surgical strategies and outcomes in six patients. Cleft Palate Craniofac J. 2009;46(2):179-86. [ Links ]
26. Mulliken JB, Wu JK, Padwa BL. Repair of bilateral cleft lip: review, revisions, and reflections. J Craniofac Surg. 2003;14(5):609-20. [ Links ]














