Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Facultad de Medicina (México)
versión On-line ISSN 2448-4865versión impresa ISSN 0026-1742
Rev. Fac. Med. (Méx.) vol.54 no.6 Ciudad de México nov./dic. 2011
Artículo original
Lesión escamosa intraepitelial de bajo grado y su correlación citocolpohistológica
Low-Grade Squamous Intraepithelial Lesion and its cyto-colpo-histologic correlation
Alfredo Alaniz Sáncheza, Mayra Ortuño Lópezb, Marisol Cruz Gonzálezc, Tania Lizeth Alaniz Garcíad
aJefatura del Servicio de Ginecología y Obstetricia. Hospital General "Dr. Gonzalo Castañeda Escobar" ISSSTE. México, D.F.
bCentro de Apoyo al Diagnóstico. Clínica San Rafael. ISSSTE. México, D.F.
cResidente de Cuarto año en Ginecología y Obstetricia, Hospital General "Dr. Gonzalo Castañeda Escobar" y el Centro de Apoyo al Diagnóstico "San Rafael" ISSSTE, México, D.F.
dServicio de Ginecología y Obstetricia. Hospital General "Dr. Gonzalo Castañeda Escobar". ISSSTE. México, D.F.
Resumen
Introducción: La detección de las lesiones tempranas y precursoras al carcinoma del cérvix uterino se realiza con la interpretación del papanicolaou.
Objetivo: Determinar la correlación entre la citología cervical comparada con el diagnóstico por colposcopia y de histología en la lesión escamosa intraepitelial de bajo grado (LEIBG).
Material y métodos: A 100 pacientes con citología compatible con LEIBG se les realiza colposcopia y se toma biopsia dirigida para estudio histopatológico.
Resultados: La edad promedio fue de 37 años, y el inicio de vida sexual activa 19.25 años, con un número de parejas sexuales de 2.57, uso de condón en 0.3%, y eran fumadoras 45% de las pacientes.
La citología diagnosticó: LEIBG en 77 de las pacientes (77%); proceso inflamatorio 20% y lesiones escamosas intraepiteliales de alto grado (LEIAG) en 3%; sensibilidad de 88.23%; especificidad de 42.85%; valor predictivo positivo (VPP) de 94.93%, y valor predictivo negativo (VPN) de 23.07%. La citología de la unidad diagnosticó: LEIBG en 85% de las pacientes; proceso inflamatorio en 13%; LEIAG en 2%; sensibilidad en 79.12%; especificidad de 28.57%; VPP de 93.50%, y VPN de 9.52%. La colposcopia con el índice de Reid diagnosticó: LEIBG en 92%; proceso inflamatorio de 6%; LEIAG en 2%; sensibilidad en 93.47%; especificidad de 33.33%; VPP de 95.55%, y VPN de 25%. El estándar de oro fue por histopatología: en un 100% con diagnóstico a LEIBG.
Conclusión: Ante una citología anormal debe realizarse colposcopia con toma de biopsia dirigida para un diagnóstico más exacto. La citología seguirá siendo un buen estudio de escrutinio ya que logra detectar lesiones tempranas.
Palabras clave: Citología Cervical, Lesión Escamosa Intraepitelial de Bajo Grado.
Abstract
Introduction: The detection of the early lesions precursors of uterine cervix carcinoma is carried out based on the interpretation of Papanicolaou smear.
Objective: To determine the correlation that exists betweeen cervical cytology compared with the diagnosis by either colposcopy or histology in the Low-Grade Squamous Intraepithelial Lesion (LSIL).
Material and methods: 100 patients with cytology compatible with LSIL are practiced colposcopy taking directed biopsy for histopathologic study.
Results: Average age: 37; Average onset of sexually active life: 19.25 years old; number of sexual partners: 2.57; condom use in 0.3%. 45% of the patients were smokers. Diagnosis by cytology: LSIL in 77 (77%) of the patients, inflammatory process 20 (20%), and HSIL 3 (3%). Sensibility: 88.23%; specificity 42.85%; positive predictive value (PPV): 94.93%, and negative predictive value (NPV): 23.07%. LSIL diagnosis by cytology: 85 patients (85%); inflammatory process: 13 (13%); HSIL: 2 (2%); Sensibility: 79.12%; specificity: 28.57%; PPV: 93.50%; NPV: 9.52%. The colposcopy with Reid index and diagnosis of LSIL: 92 (92%) patients; inflammatory process: 6 (6%); HSIL: 2 (2%); Sensibility: 93.47%; Specificity: 33.33%; PPV: 95.55%; NPV: 25%. The gold standard was histopathology: 100% with a diagnosis of LSIL.
Conclusion: Before an abnormal cytology, colposcopy with directed biopsy should be performed for a more accurate diagnosis. Cytology will remain a good screening test due to its usefulness to detect early cervical lesions.
Keywords: Cervical cytology, Low-Grade Squamous Intraepithelial Lesion.

Introducción
La causa que ocupa el primer lugar de muerte en la mujer mexicana en grupos de edad entre los 25 a 64 años es el cáncer cervicouterino y está considerado un problema de salud pública1.
La detección, prevención y diagnóstico inicial de las lesiones tempranas precursoras del cáncer es en la interpretación del papanicolaou, que se basa en la presencia de células anormales y que por muchos aspectos es considerado la prueba ideal, ya que gracias a él disminuyó la incidencia de mortalidad por cáncer cervicouterino al ser aplicado a nivel mundial. En los Estados Unidos se aprobó el uso de preparados con base líquida de células cervicouterinas para disminuir al mínimo el riesgo de errores en la interpretación de la prueba convencional de Papanicolaou, así como la aplicación de otras pruebas coadyuvantes2,3,4.
El agente etiológico promotor para el desarrollo del cáncer anogenital es el virus del papiloma humano (VPH), ya que se encuentra en 90% de los casos en la lesión preinvasora o invasora, y del cual se han tipificado alrededor de 200 tipos y subtipos. Se considera una infección de transmisión sexual más frecuente y en muchos casos se mantienen en forma latente (asintomática), con un periodo de incubación en promedio de 2.8 semanas, un ciclo de desarrollo lento y que no ocasiona en el huésped reacción antigénica, pero es capaz de incorporar parte de su genoma a las células que infecta y se comporta como un parásito intracelular que induce a la transformación maligna3,5,6.
El término de displasia cervical es una forma descriptiva de lesión por infección del VPH que está siendo reemplazado por el nuevo reporte del Sistema Bethesda: "lesión escamosa intraepitelial de bajo grado (LEIBG)", que agrupa a la infección por VPH y al NIC 1, como lesiones tempranas y "lesión escamosa intraepitelial de alto grado (LEIAG)", que agrupa al NIC II-III y cáncer in situ, como lesiones precursoras de cáncer5,7,8.
Las inspecciones en la infección por el VPH y de las lesiones que induce en del cuello uterino en el tracto genitourinario y en el complejo perianal son la citología y la colposcopia, que ha demostrado tener un papel muy importante en el diagnóstico y en el tratamiento temprano de las LEIBG y LEIAG4,8.
Reid R. en 1984 ideó un sistema de calificación basado en la puntuación de las lesiones cervicales para poder realizar la biopsia dirigida bajo visión colposcópica que se usa y se realiza hasta la fecha en los diferentes centros de adiestramiento. En la puntuación final de la lesión intervienen el juicio y la experiencia de cada observador.
La biopsia de la lesión cervical es el estándar de oro en el diagnóstico final, ella nos va a reportar el grado de la alteración celular del tejido, y una vez confirmado el diagnóstico por histopatológia se deberá realizar un tratamiento específico y llevar posteriormente controles periódicos a corto y a largo plazo8,9.
Objetivo
Determinar la correlación que existe en el diagnóstico de LEIBG, entre la citología cervical de envío y la tomada en la clínica de displasias y comparada con el diagnóstico por colposcopia y la histología en la biopsia dirigida cervical.
Material y Métodos
Es un estudio prospectivo, descriptivo, observacional y transversal que se realizó en la clínica de displasias del Hospital de General "Dr. Gonzalo Castañeda Escobar" y del Centro de Apoyo al diagnóstico de la Clínica San Rafael del ISSSTE, en donde se incluyó a 100 pacientes enviadas con una citología cervicovaginal anormal compatible a LEIBG.
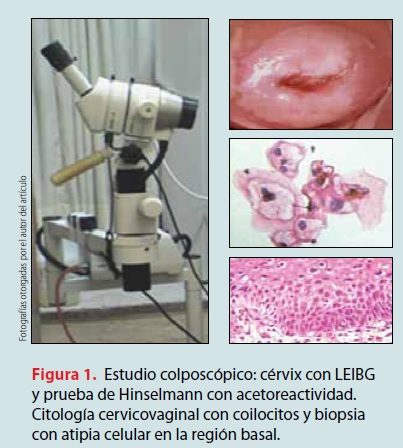
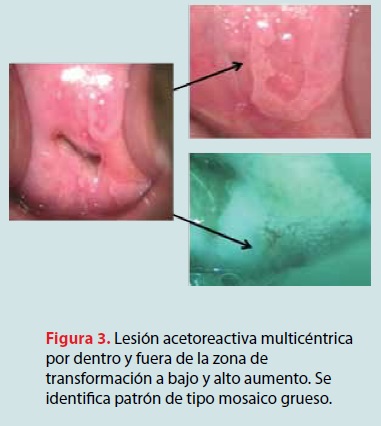
Se les realizo su historia clínica y exploración ginecocolposcópica, colocación de espejo vaginal, con nueva toma de citología cervical, limpieza del cérvix con solución salina; se llevó a cabo examen colposcópico y se visualizaron las características del cérvix, la unión escamocolumnar, la zona de transformación, para luego aplicar ácido acético al 3%; se visualizó nuevamente con el colposcopio para posteriormente aplicar la solución de lugol y observar las características tintoriales. Metódicamente se aplicó el índice colposcópico modificado de Reid para otorgar una calificación de 0 a 4 puntos compatible a LEIBG (VPH o neoplasias intraepiteliales cervicales [NIC] grado I-II); 5 a 8 puntos compatible a LEIAG (NIC III y cáncer in situ) (figuras 1-4 [2,3]).
La biopsia cervical dirigida por colposcopia se envió en formol para ser estudiada por el patólogo para diagnóstico confirmatorio y definitivo de LEIBG, de acuerdo con la alteración en las células y en el grosor del tejido cervical. Se analizaron los factores de riesgo de todas las pacientes: citología cervicovaginal, edad, tabaquismo, número de parejas sexuales, inicio y tiempo de la vida sexual, edad del primer embarazo, método de planificación familiar, reporte del estudio de colposcopia y de la biopsia cervical dirigida.
Análisis estadístico: para cada una de las variables se analizó la sensibilidad, especificidad, valor predictivo positivo (VPP) y negativo (VPN), así como medidas de tendencia central y porcentaje.
Resultados
La edad de las pacientes fue en el rango de 20 a 66 años, para una edad promedio de 36.94 años. El inicio de la vida sexual fue en el rango de 11 a 30 años, para un promedio de 19.25 ± DS 3.9 años. El número de parejas sexuales fue en el rango de 1 a 20 años, para un promedio de 2.57 ± DS de 2.4.
El tiempo de vida sexual activa fue en el rango de 1 a 52 años para un tiempo promedio de 17.82 años y una ± DS de 9. Usaron preservativo 0.3% de ellas, pero sólo como método de planificación familiar.
La edad en que presentaron su primer embarazo fue en el rango de 11 a 40 años para una edad promedio de 20.82 años y una ± DS de 4.
Las fumadoras fueron 45% de las pacientes para un hábito crónico de 19.7 años.
Citología de envío diagnóstico: LEIBG en 77%; proceso inflamatorio en 20% y LEIAG en 3%, estas últimas se excluyeron; se reportó sensibilidad del 88.23%; especificidad de 42.85%, un VPP del 94.93% y VPN del 23.07%.
La citología se volvió a tomar en la clínica de displasias, la cual diagnóstico LEIBG en 85%, proceso inflamatorio en 13% y LEIAG en 2%, estas últimas se excluyeron; sensibilidad del 79.12%; especificidad de 28.57%, VPP de 93.50% y VPN de 9.52%.
Por el índice colposcópico de Reid se diagnosticó LEIBG en 92% de las pacientes, proceso inflamatorio en 6%, LEIAG en 2%, estas últimas se excluyeron; sensibilidad del 93.47%, especificidad de 33.33%, VPP de 95.55% y VPN de 25% (tabla 1).
El estándar de oro y con el cual se compararon las diferentes pruebas de diagnóstico fue por histopatología en 100 de las pacientes (100%) con reporte compatible a LEIBG.
Comentario
El tamiz de la citología cervicovaginal convencional, tanto el de envío como el de la unidad diagnóstico, en 85-97% de los casos reportó una LEIBG, así como normalidad cuando estas pacientes que por reporte de histología reveló enfermedad, esto demuestra que la citología está influenciada por múltiples factores para error y para retrasar un diagnóstico y tratamiento oportuno en estas pacientes.
Una vez realizada una alternativa de tratamiento el seguimiento en estas pacientes es periódico a corto y largo plazo, ya que existe la posibilidad de una transformación maligna si es infectada con un virus de alto riesgo, y en la historia natural de la enfermedad la progresión de LEIBG a cáncer invasor es de 0.5%, la LEIAG es de 1.44% a 24 meses, y la regresión sin tratamiento en un periodo de observación a 2 años a la normalidad en la LEIBG es de 47% y la de LEIAG es de un 35%2.
La colposcopia es parte importante y fundamental en los programas de detección y diagnóstico en el cáncer, lo cual demuestra ser un estudio complementario altamente confiable ya que diagnosticó en un 92% a la LEIBG y sobrevaloró en un 2% a la LEIAG, su valor está posiblemente influenciado por la calificación, es de tipo cualitativo y no unitario al aplicar el índice, ya que calificó a una lesión en menor a mayor o viceversa; a una mala toma en la lesión, la citología y la colposocopia ofrecen una mayor precisión en el diagnóstico pero requiere necesariamente ser siempre confirmado por histología.
El reporte por histopatología de la biopsia cervical reportó LEIBG en el 98%, lo cual demuestra que posiblemente requiera que le sean enviadas más muestras para aumentar su precisión diagnóstica ya que pudo ser poco exacta por una muestra mal tomada, por la biopsia dirigida por colposcopia, debido a error del observador, aunado que esta es una enfermedad multifocal.
Un estudio de la toma de 2 o más biopsias guiadas por colposcopia detectó 2/3 partes de NIC III independientemente del médico colposcopista9. Observamos que los cofactores como el comportamiento sexual temprano, con práctica de alto riesgo por falta de protección, promiscuidad sexual y embarazo a corta edad se vinculan con la adquisición de la infección por VPH, por lo se concluye que es una enfermedad de transmisión sexual10.
Una vez confirmado el diagnóstico se requiere un tratamiento temprano para disminuir la carga viral, así como el reservorio del virus en el cérvix uterino, y dada la alta posibilidad de promiscuidad sexual por la edad de las pacientes, y la práctica de la relación sexual de alto riesgo, ya que no se usa el preservativo para disminuir el riesgo de infección y sólo lo utilizan para evitar un embarazo. Y si hay un embarazo, existe el riesgo de transmisión directa hacía el feto porque ya se han identificado y reportado partículas virales en el líquido amniótico y en secreciones nasofaríngeas de estos recién nacidos.
Las medidas sociales estarán encaminadas a involucrar sobre todo a las mujeres para que se realicen la toma de Papanicolaou, el promover la práctica sexual con preservativo para disminuir la incidencia de adquisición o reinfección en la pareja sexual y evitar la promiscuidad sexual. Promover la toma de la citología cervical en forma gratuita en campañas masivas a toda la población sea o no derechohabiente en todas las instituciones del sector salud, ya que con estas medidas preventivas lograremos disminuir la incidencia del carcinoma cervical en nuestro país.
Conclusión
Ante una citología anormal debe realizarse colposcopia con toma de biopsia dirigida para un diagnóstico más exacto, ya que la citología presenta una muy buena sensibilidad al identificar a la LEIBG, pero muy baja especificidad, esto es: no identifica a la LEIBG en las que tienen citología cervicovaginal negativa pero se corrobora con el reporte de la biopsia del cérvix de las que sí tenían LEIBG. Esto posiblemente esté relacionado con el diagnóstico inicial de la citología donde intervienen múltiples factores para su interpretación, lo cual condiciona su buena sensibilidad y baja especificidad, pero su utilidad como prueba para aplicarse a toda la población en búsqueda de las lesiones tempranas precursoras del cáncer cervical es ideal por su bajo costo, se puede repetir cuantas veces sea necesario y puede utilizarse para un tratamiento específico temprano, seguimiento y controles posteriores.
Referencias bibliográficas
1. Norma Oficial Mexicana NOM-014-SSA2-1994. Para la prevención, detección, diagnóstico, tratamiento, control y vigilancia epidemiológica del cáncer cérvico uterino. Diario Oficial de la Federación. México. 02 Marzo de 1998. [ Links ]
2. ACOG Practice bulletin cervical cytology: Cervical cytology screening. Int J Gynecol Obstet. 2003;83:237-47. [ Links ]
3. ACOG Technical bulletin. Genital human papillomavirus infection. Int J Gynecol Obstet. 1994;46:339-3465. [ Links ]
4. Irwin K, Montaño D, Kasprzyk D, et al. Cervical cancer screening, abnormal cytology management and counseling practices in the United States. Obstet Gynecol. 2006;108:397-409. [ Links ]
5. Greenberg MD. Índice colposcópico de Reid. Apgar BS, Brotzman GL, Spitzer M. Colposcopia. Principios y práctica. 1.a Edición. México: McGraw-Hill Interamericana; 2003. p. 226-39. [ Links ]
6. Walboomers JM, Jacobs MV, Manos MM, et al. Human papillomavirus is a necessary cause of invasive cervical cancer worldwide. J Phatol. 1999;189:12-9. [ Links ]
7. Wright TC, Cox JT, Massad LS, Carlson J, Twiggs LB, Wilkinson EJ. 2001 Consensus guidelines for management of women with cervical intraepithelial neoplasia. Am J Obstet Gynecol. 2003;189:295-304. [ Links ]
8. González SJL, Pérez GC, Celorio AG, Chávez BJ, Ríos MFA. Correlación citológica con el sistema Bethesda y la biopsia dirigida por colposcopia. Ginec Obstet Mex. 1998;66:330-4. [ Links ]
9. Gage JC, Hanson VW, Abbey K, et al. Number of cervical biopsies and sensitivity of colposcopy. Obstet Gynecol. 2006;108:264-72. [ Links ]
10. Alaniz SA, Flores GJ, Salazar ACE. Factores para el desarrollo de la displasia leve cervical. Rev Fac Med UNAM. 2009;52:69-72. [ Links ]